Windpocken (ICD-10: B01) 🚨
Windpocken (Varizellen): Hoch ansteckende Viruserkrankung im Kindesalter
Windpocken, auch Varizellen genannt, sind eine akute, hochansteckende Virusinfektion, die durch das Varizella-Zoster-Virus (VZV) verursacht wird, ein Mitglied der Herpesvirus-Familie. Diese Erkrankung tritt am häufigsten bei Kindern auf und wird bei gesunden Personen oft als leichte, selbstlimitierende Krankheit angesehen. Bei bestimmten Risikogruppen, wie Säuglingen, immungeschwächten Patienten, Schwangeren und Erwachsenen ohne vorherige Immunität, kann Windpocken jedoch zu schwerwiegenden Komplikationen führen.
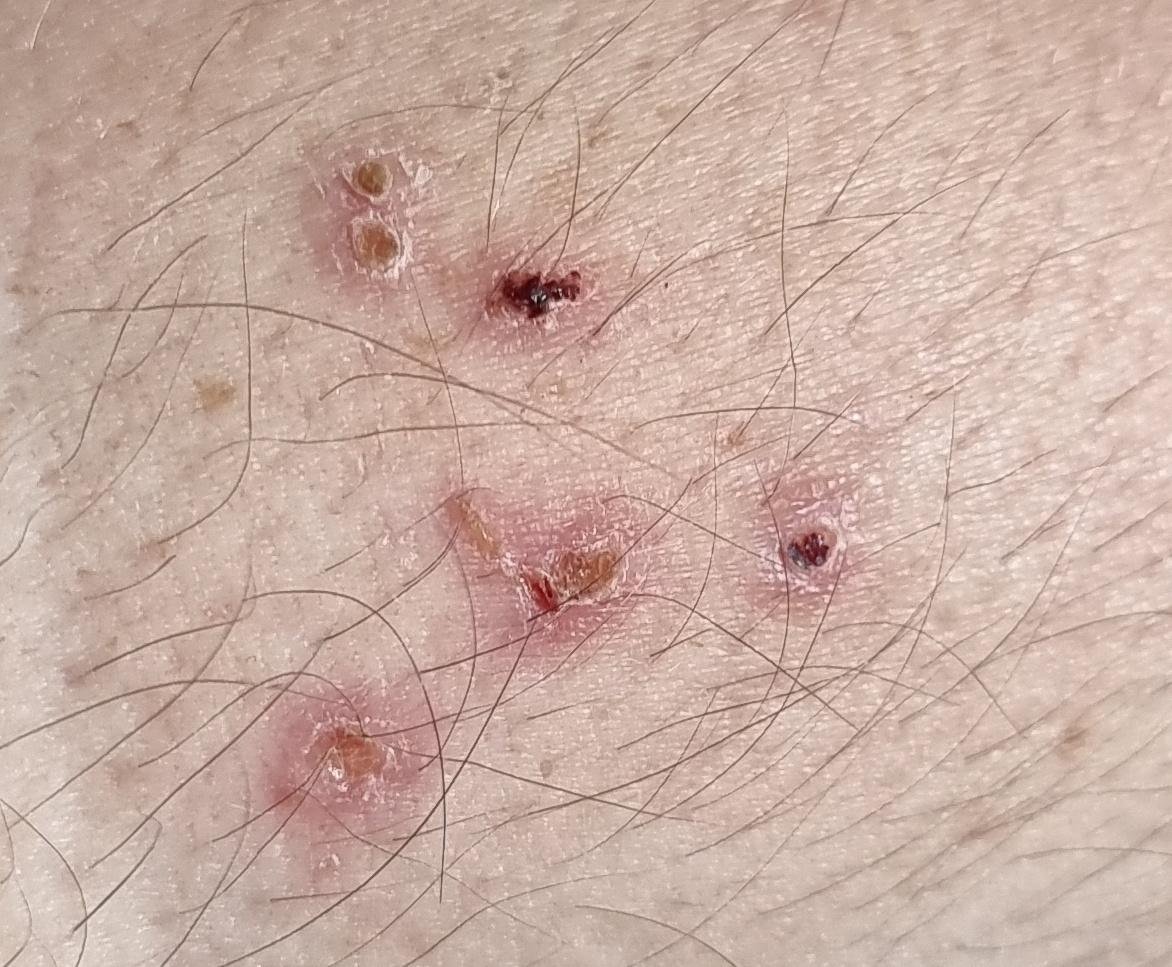
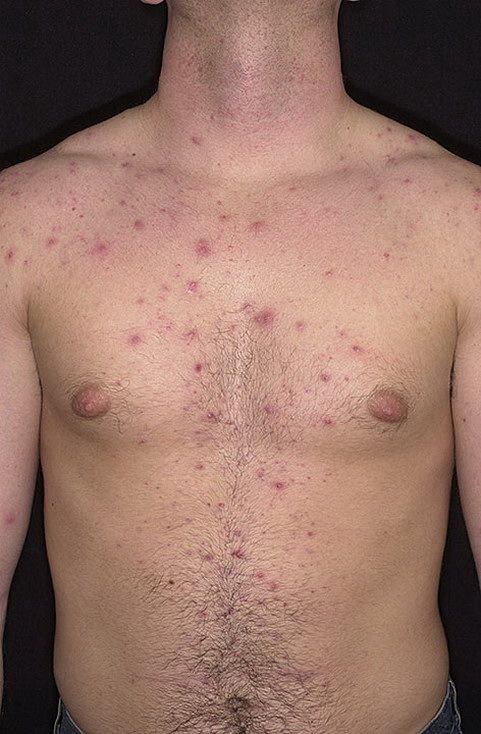
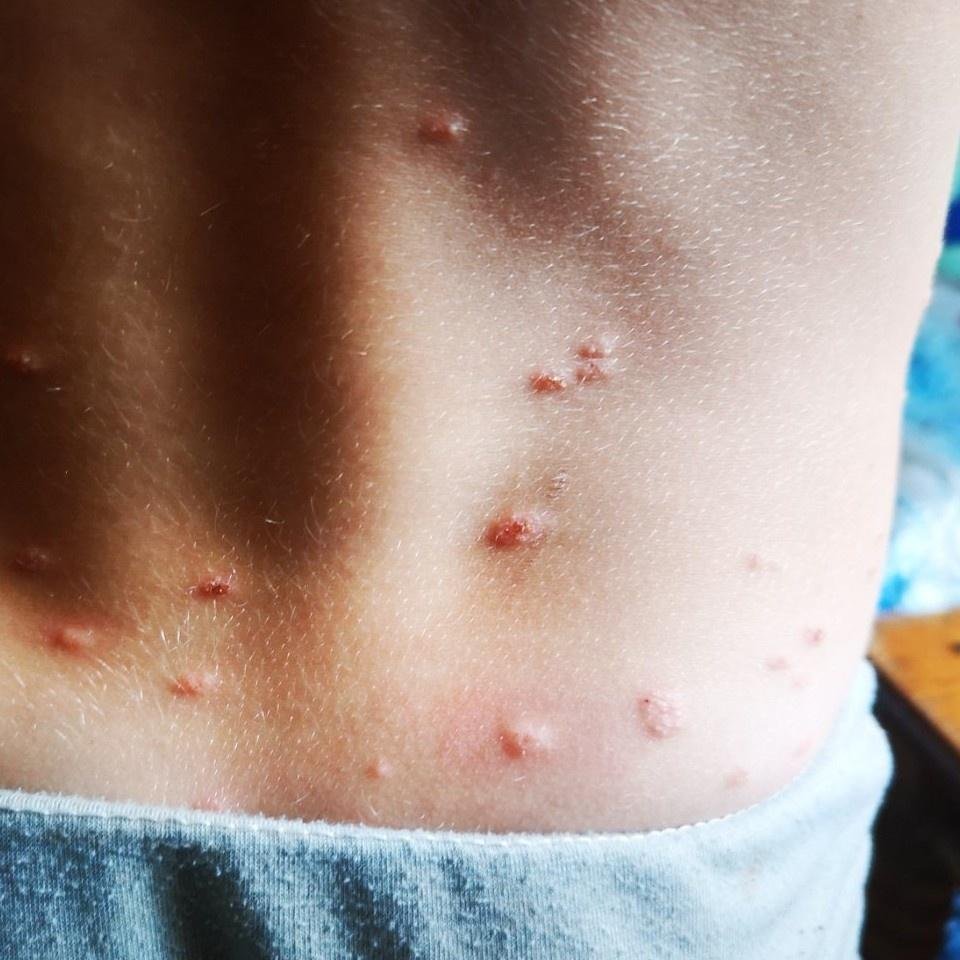
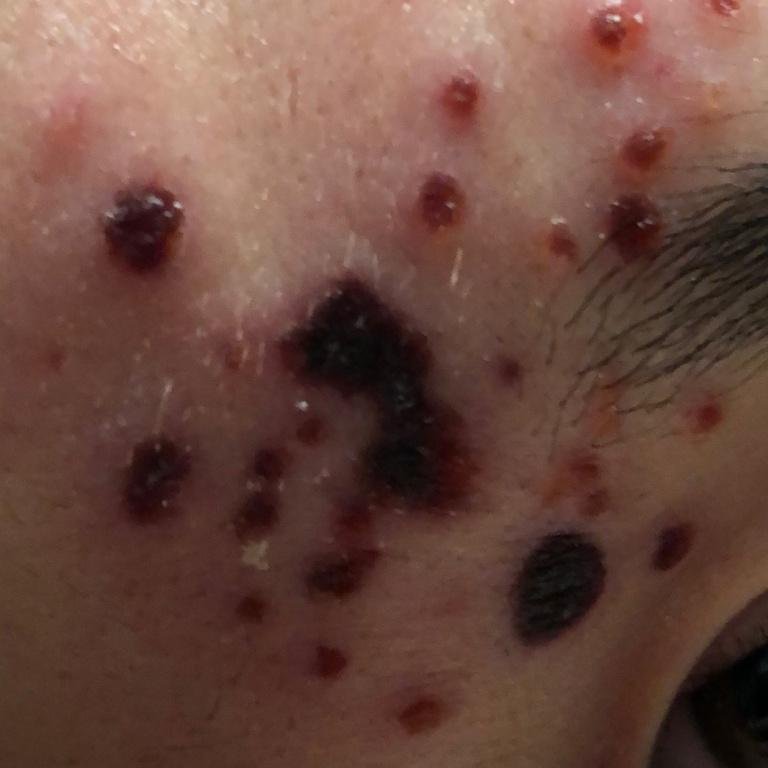
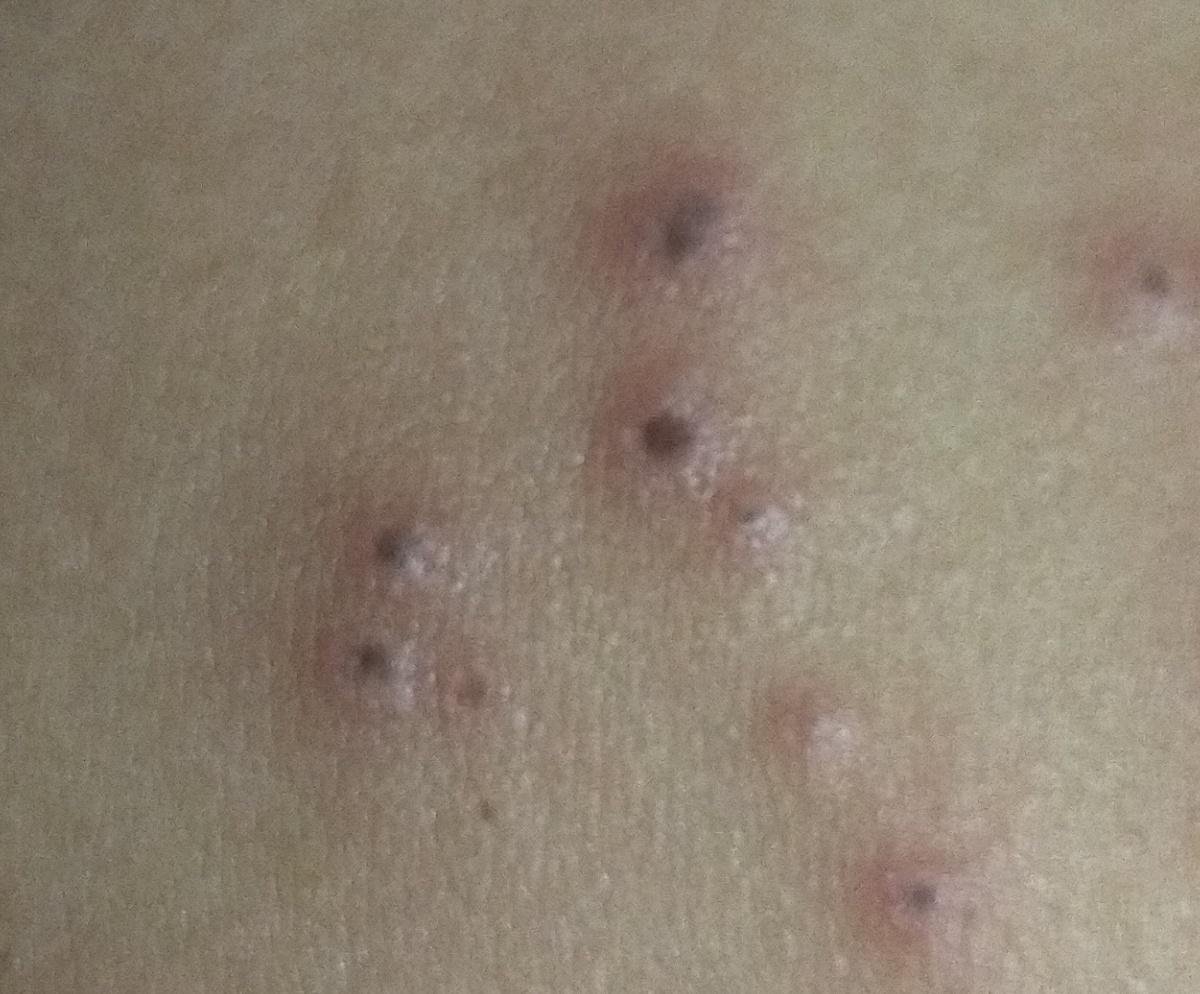
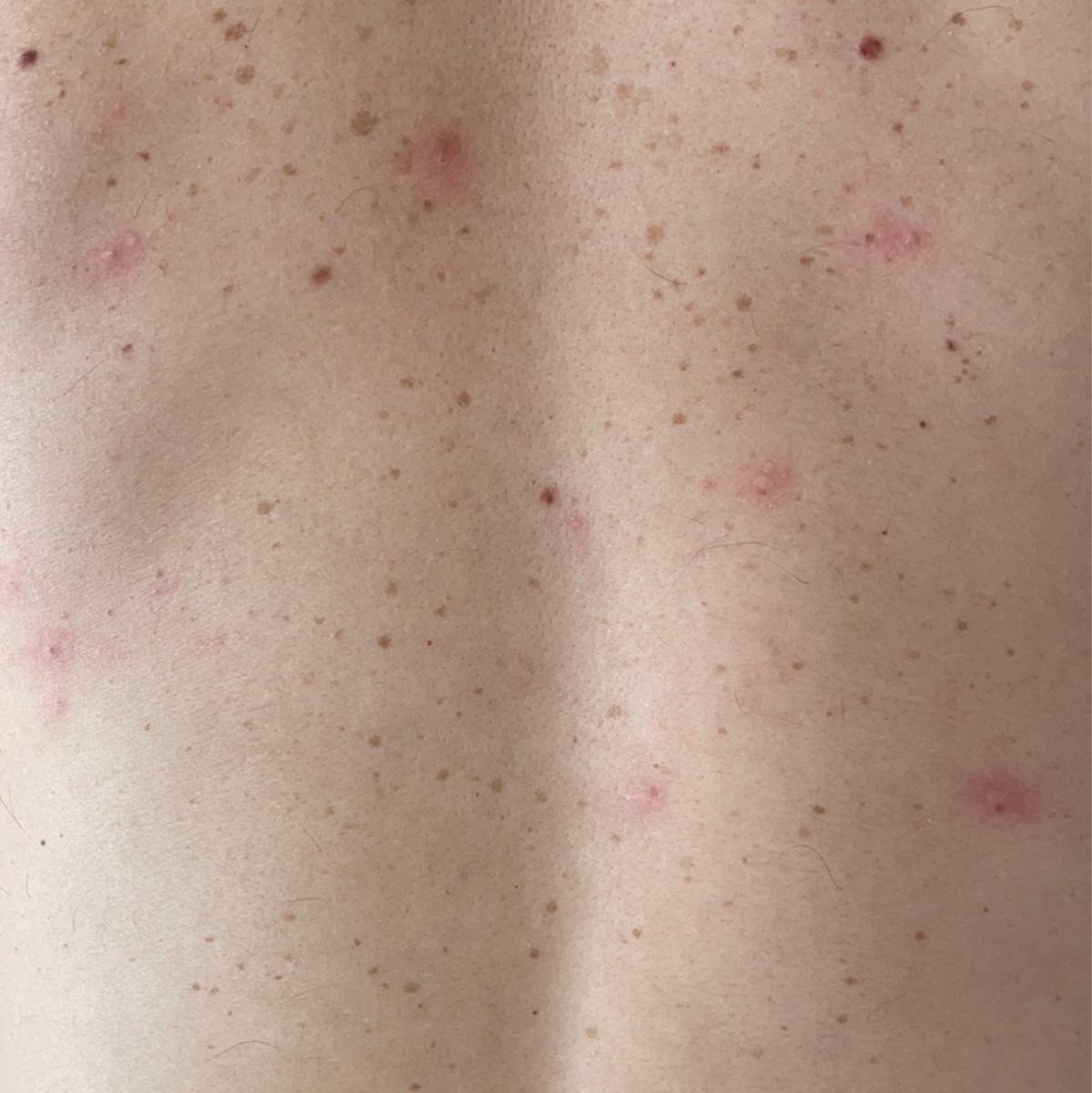
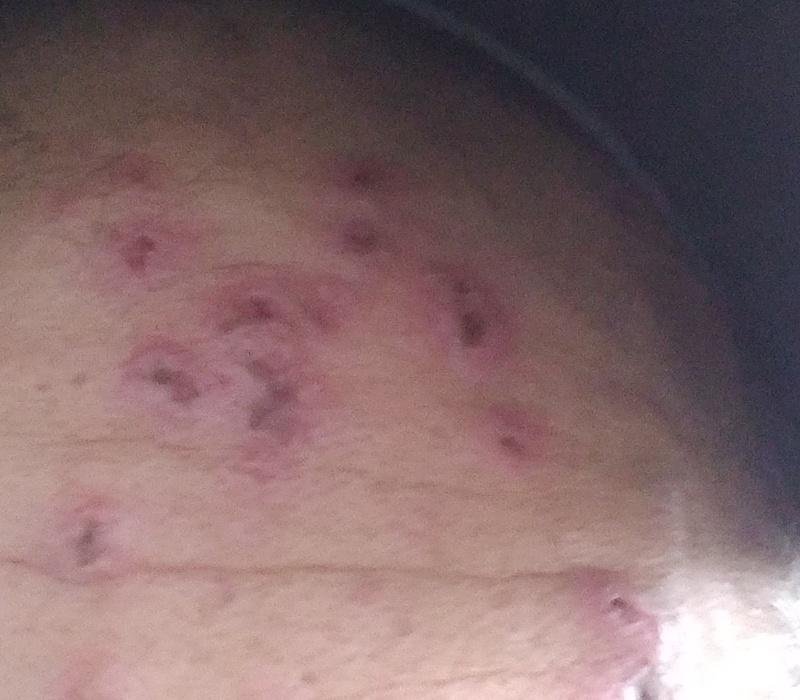
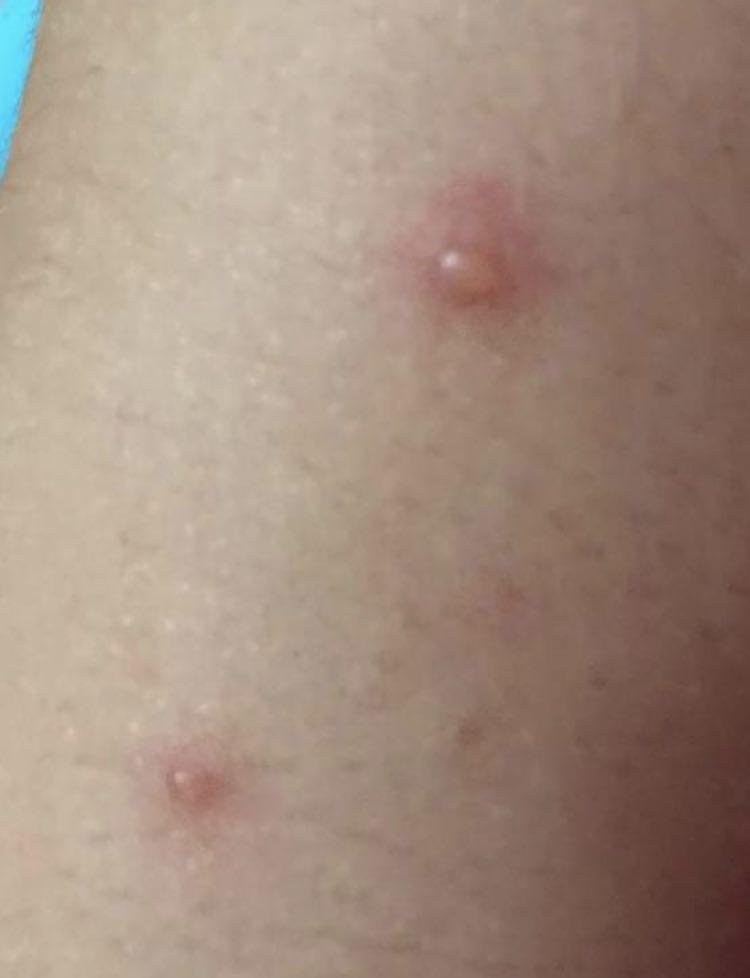
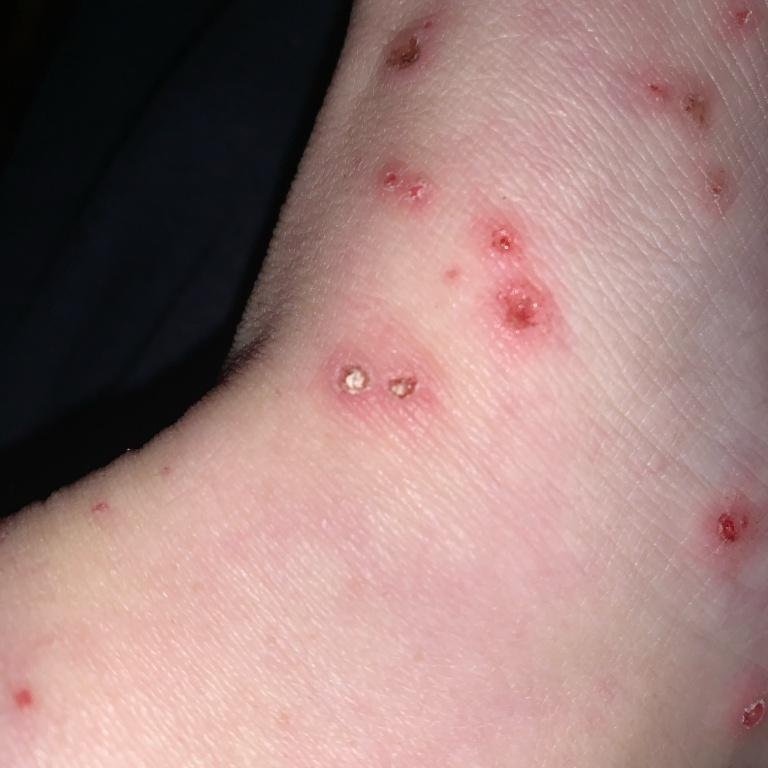
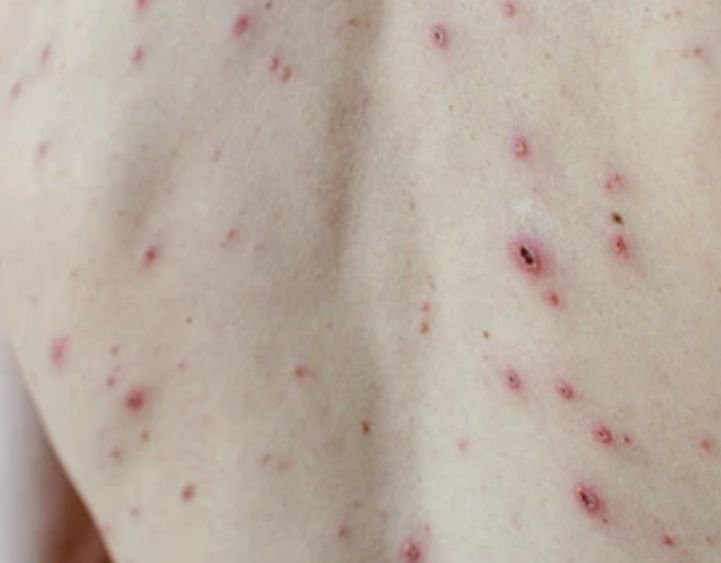
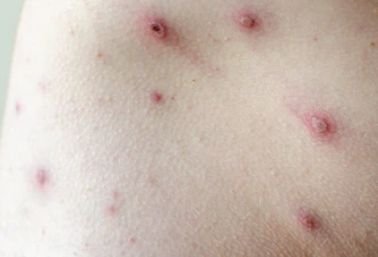
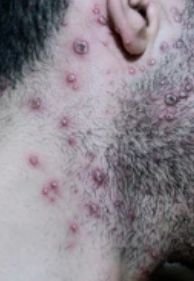
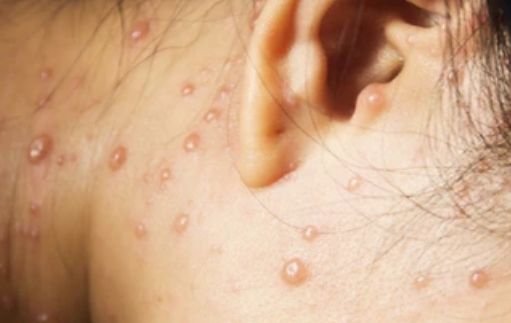
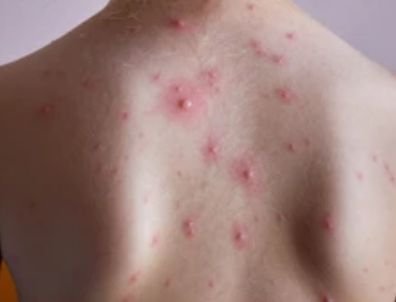
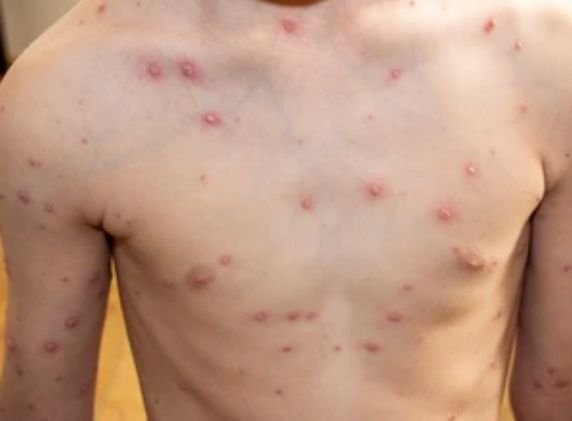
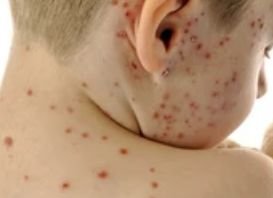
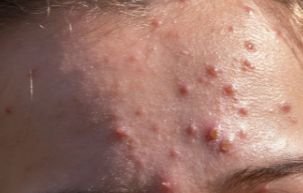
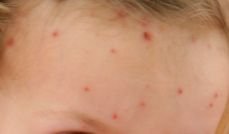
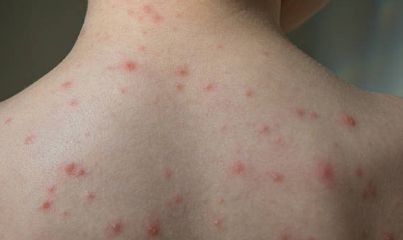
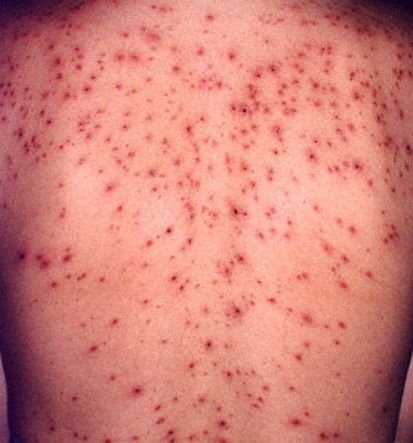
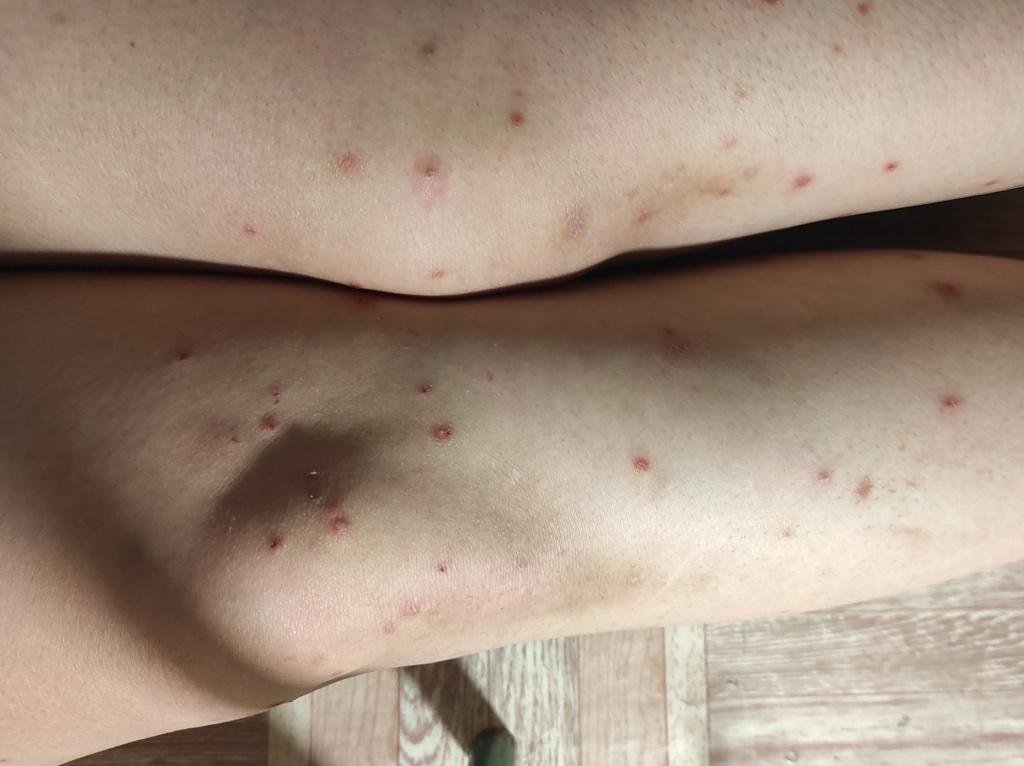
Die Krankheit ist durch systemische Symptome wie Müdigkeit, Unwohlsein, leichtes Fieber und Appetitlosigkeit gekennzeichnet, auf die ein klassischer Hautausschlag folgt – ein stark juckender Ausschlag, der aus Makulä, Papeln, Bläschen, Pusteln und Krusten besteht und oft gleichzeitig in verschiedenen Stadien auftritt. Der Hautausschlag beginnt am Rumpf und breitet sich schnell auf Gesicht, Kopfhaut und Extremitäten aus. In schwereren Fällen können auch Schleimhäute, einschließlich Mund und Genitalien, betroffen sein.
Windpocken sind hoch ansteckend und werden über Tröpfcheninfektion oder direkten Kontakt mit Flüssigkeit aus aufgeplatzten Bläschen übertragen.
Husten, Niesen oder Berühren kontaminierter Oberflächen begünstigen die Ausbreitung des Virus, insbesondere in geschlossenen Räumen wie Haushalten, Schulen und Kindertagesstätten. Die Ansteckungsgefahr besteht etwa 1–2 Tage vor Auftreten des Hautausschlags und hält bis zur vollständigen Verkrustung aller Läsionen an, in der Regel 7–10 Tage nach Ausbruch der Erkrankung.
Wer ist gefährdet?
Windpocken treten am häufigsten bei Kindern im Alter zwischen 5 und 9 Jahren auf. Mit der zunehmenden Nutzung von Kindertagesstätten werden jedoch mittlerweile auch mehr Fälle bei Kindern im Vorschulalter beobachtet. Die Infektionsrate ist extrem hoch – bis zu 90 % der anfälligen Personen erkranken nach Kontakt mit dem Virus.
Saisonale Muster zeigen eine höhere Inzidenz von Windpocken in den Winter- und Frühlingsmonaten, insbesondere in gemäßigten Regionen. Nach einer Infektion entwickeln die Betroffenen in der Regel eine lebenslange Immunität gegen Windpocken, obwohl das Virus im Körper inaktiv bleibt. In einigen Fällen kann es später im Leben als Herpes zoster (Gürtelrose) reaktiviert werden, eine Erkrankung, die schmerzhafte Nervenentzündungen und Hautausschläge verursacht und typischerweise bei Personen über 60 Jahren oder bei immungeschwächten Patienten auftritt.
Pathophysiologie des Virus
Nach Inhalation oder Kontakt mit den Schleimhäuten infiziert das Varizella-Zoster-Virus die Epithelzellen der oberen Atemwege. Von dort aus verbreitet es sich über regionale Lymphknoten und gelangt in den Blutkreislauf (primäre Virämie). Das Virus lokalisiert sich dann im retikuloendothelialen System, wo es sich weiter vermehrt. Eine sekundäre Virämie führt zu einer weitreichenden Ausbreitung auf die Haut und die Schleimhäute, wo sich der charakteristische Hautausschlag entwickelt. Das Virus etabliert sich auch in den dorsalen Wurzelganglien der sensorischen Nerven, von wo aus es später als Gürtelrose reaktiviert werden kann.
Dieser Mechanismus der lebenslangen Latenz ist ein Kennzeichen von Herpesviren und unterstreicht die Bedeutung einer frühkindlichen Exposition, Impfung und langfristigen Überwachung von Personen mit einer geschwächten Immunantwort.
Anzeichen und Symptome: Wie sich Windpocken klinisch manifestieren
Die klinischen Symptome von Windpocken treten in der Regel 10 bis 21 Tage nach der Ansteckung mit dem Virus auf. Die Krankheit beginnt meist mit einer Vorphase, die durch Müdigkeit, leichtes Fieber, Kopfschmerzen, Unwohlsein und Appetitlosigkeit gekennzeichnet ist. Bei Kindern kann diese Phase sehr mild verlaufen oder ganz ausbleiben; bei Erwachsenen sind die systemischen Symptome in der Regel ausgeprägter.
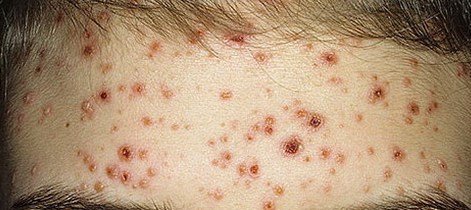
Innerhalb von 24 Stunden nach Ausbruch tritt ein charakteristischer Hautausschlag auf. Der Ausschlag beginnt in der Regel an Brust und Rücken und breitet sich dann schnell auf Gesicht, Kopfhaut, Arme, Beine und manchmal auch auf die Schleimhäute (Mundhöhle, Bindehaut und Genitalien) aus.
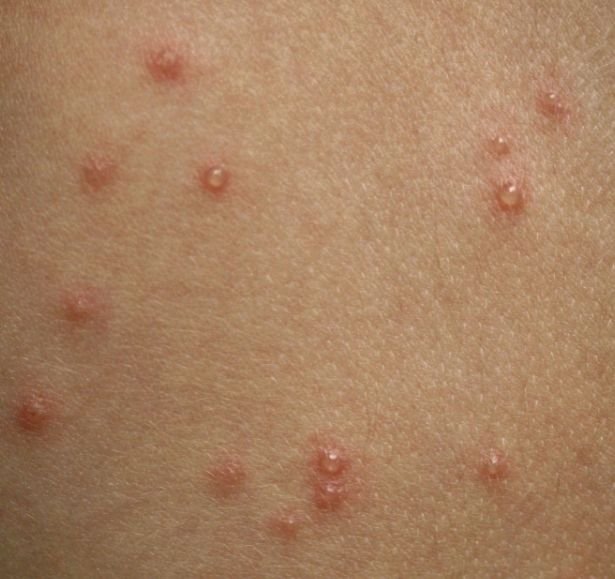
Der Ausschlag verläuft in mehreren unterschiedlichen Stadien:
- Makulaturen: Kleine, rote, flache Flecken, die den ersten Ausbruch kennzeichnen.
- Papeln: Erhabene, erythematöse Beulen, die sich innerhalb weniger Stunden entwickeln.
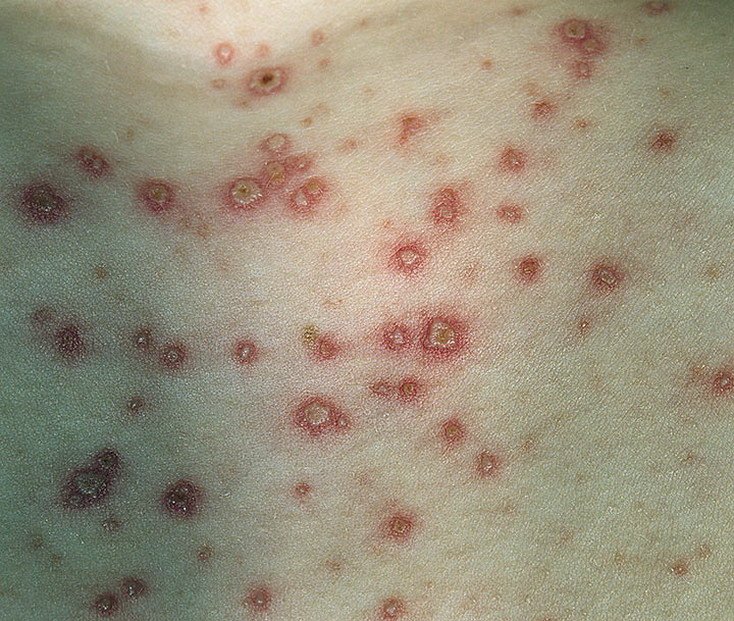
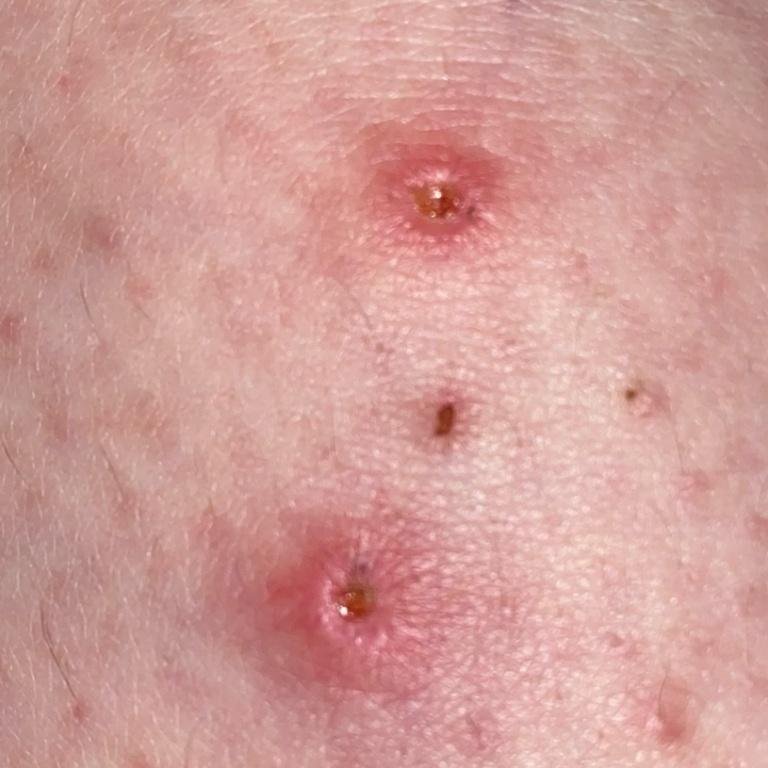
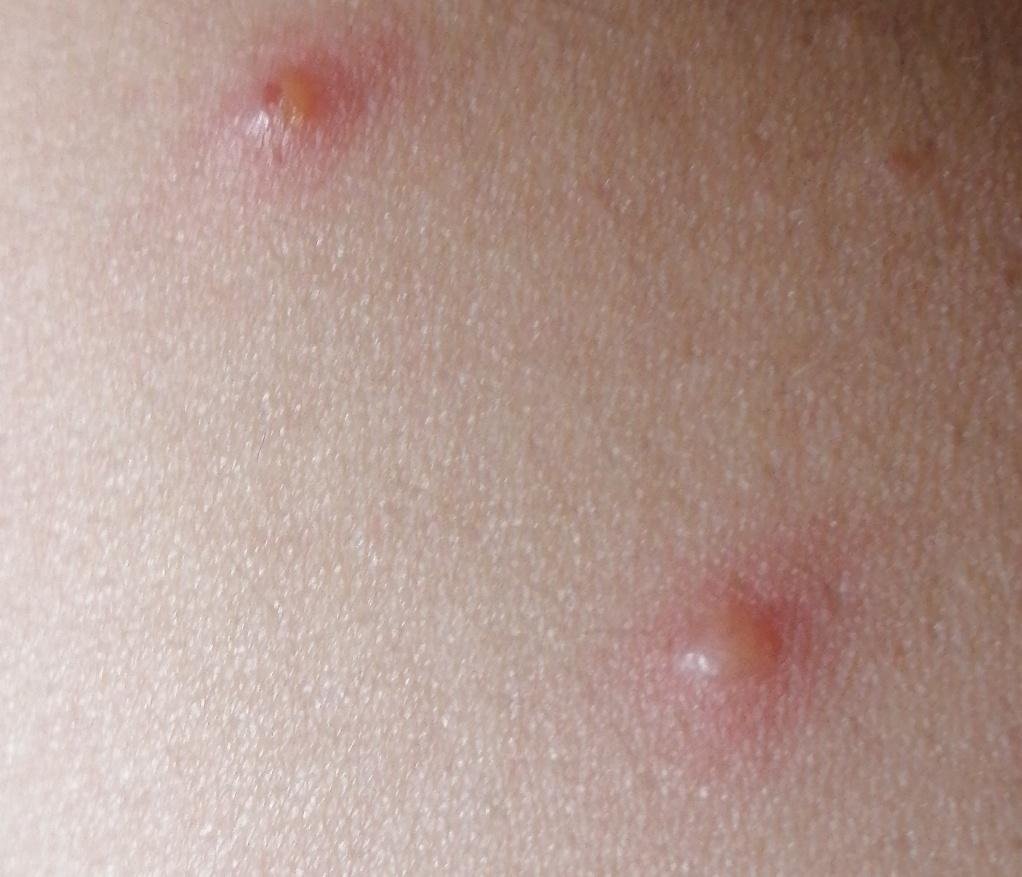
- Vesikel: Mit Flüssigkeit gefüllte Bläschen mit klarem oder gelblichem Inhalt, die oft als „Tautropfen auf einer Rosenblüte“ beschrieben werden.
- Pusteln: In einigen Fällen können die Vesikel trüb werden oder sich zu Pusteln entwickeln.
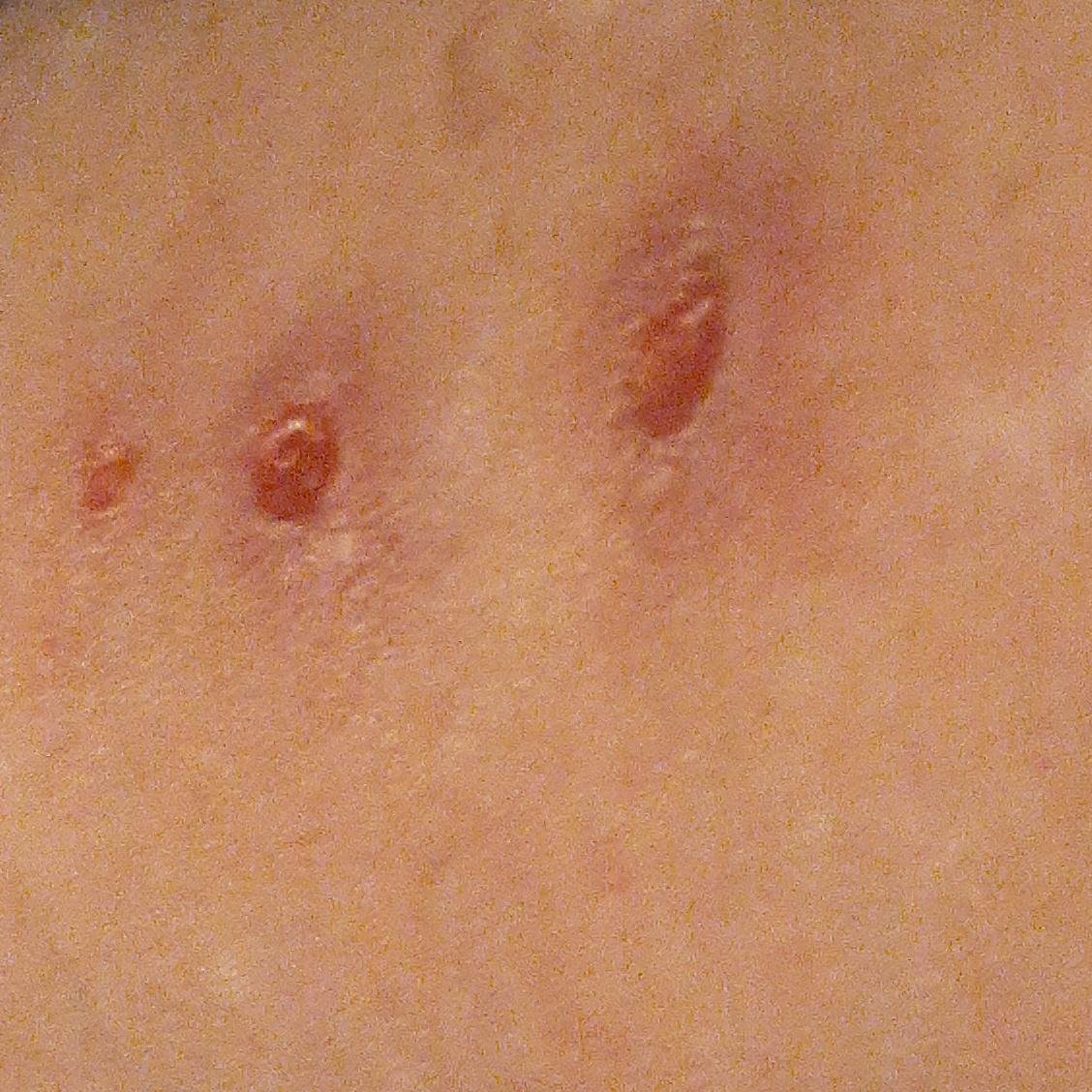
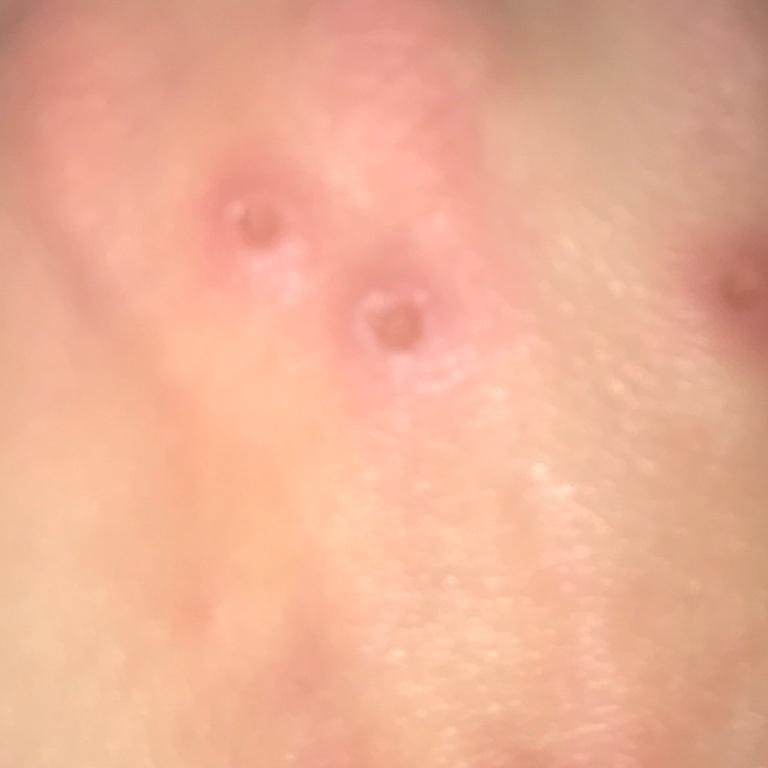
- Krusten: Die Läsionen brechen schließlich auf, trocknen aus und bilden Krusten, die in den meisten Fällen innerhalb von 1–2 Wochen abfallen, ohne Narben zu hinterlassen.
Der Juckreiz ist in der Regel stark und kann zu Kratzen führen, was das Risiko einer sekundären bakteriellen Infektion und Narbenbildung erhöht. Die Anzahl der Windpocken-Läsionen kann variieren: Bei manchen Personen treten nur wenige Flecken auf, während andere Hunderte entwickeln können.
Diagnostik: Wie Windpocken bestätigt werden
In den meisten Fällen erfolgt die Diagnose von Windpocken klinisch und basiert auf dem Vorhandensein der klassischen Hautläsionen in mehreren Entwicklungsstadien sowie systemischen Symptomen wie Fieber und Unwohlsein. Bei atypischen Erscheinungsbildern oder bei immungeschwächten Patienten können jedoch zusätzliche diagnostische Tests erforderlich sein.
Zu den diagnostischen Hilfsmitteln gehören:
- Polymerase-Kettenreaktion (PCR): Die empfindlichste Methode zum Nachweis von Varizella-Zoster-Virus-DNA aus Bläschenflüssigkeit, Blut oder Rachenabstrichen.
- Direkter Fluoreszenz-Antikörpertest (DFA): Kann VZV aus Hautabschürfungen bestätigen.
- Serologie: Der Nachweis von VZV-spezifischen IgM- und IgG-Antikörpern hilft bei der Feststellung einer aktuellen oder früheren Infektion.
In allen Verdachtsfällen, insbesondere bei Kindern unter 1 Jahr, Schwangeren oder immungeschwächten Personen, ist es wichtig, unverzüglich einen Arzt oder Infektiologen zu konsultieren, um eine angemessene Überwachung und Behandlungsplanung zu gewährleisten.
Behandlung: Wie Windpocken behandelt werden
Bei gesunden Kindern ohne Vorerkrankungen sind Windpocken in der Regel selbstlimitierend und erfordern nur eine symptomatische Behandlung. Das Ziel ist es, die Beschwerden zu lindern und Komplikationen zu vermeiden.
Die unterstützende Behandlung umfasst:
- Antipyretika: Paracetamol (Acetaminophen) wird zur Fiebersenkung eingesetzt. Aspirin sollte aufgrund des Risikos des Reye-Syndroms vermieden werden.
- Antihistaminika: Zur Linderung des Juckreizes können orale oder topische Medikamente verschrieben werden.
- Calamin-Lotion oder kühlende Gele: Sie helfen, die Haut zu beruhigen und Reizungen zu lindern.
- Ausreichende Flüssigkeitszufuhr und Ernährung: Weiche, säurefreie Lebensmittel und eine ausreichende Flüssigkeitszufuhr sind besonders bei Läsionen im Mundbereich unerlässlich.
- Hygienemaßnahmen: Regelmäßiges Händewaschen, kurze Fingernägel und eine antiseptische Hautpflege verringern das Risiko von Sekundärinfektionen.
- Lockere, atmungsaktive Kleidung: Verhindert Hautreizungen und Überhitzung.
Antivirale Behandlung:
Bei Personen mit hohem Risiko, wie Schwangeren, immungeschwächten Patienten und Neugeborenen, können antivirale Medikamente wie Acyclovir, Valacyclovir oder Famciclovir verschrieben werden. Um eine maximale Wirksamkeit zu erzielen, sollte die Therapie innerhalb von 24–48 Stunden nach Auftreten der Symptome begonnen werden.
Varizella-Zoster-Immunglobulin (VZIG) kann als Postexpositionsprophylaxe bei Risikopersonen verabreicht werden, um den Schweregrad der Erkrankung zu verringern.
Komplikationen: Wenn Windpocken gefährlich werden
Obwohl Windpocken in der Regel mild verlaufen, können sie gelegentlich zu schwerwiegenden Komplikationen führen, die einen Krankenhausaufenthalt und eine aggressive Behandlung erforderlich machen. Zu den häufigsten Komplikationen gehören:
- Sekundäre bakterielle Hautinfektionen: Oft verursacht durch Staphylococcus aureus oder Streptococcus pyogenes, können Antibiotika erforderlich sein.
- Lungenentzündung: Tritt häufiger bei Erwachsenen, Rauchern und immungeschwächten Personen auf.
- Sepsis: Eine seltene, aber lebensbedrohliche Erkrankung, die eine sofortige Behandlung erfordert.
- Enzephalitis oder Kleinhirnataxie: Entzündung des Gehirns oder des Kleinhirns, die sich in Verwirrtheit, Krampfanfällen oder motorischen Störungen äußert.
- Angeborenes Varizellensyndrom: Kann durch eine Infektion der Mutter in den ersten 20 Schwangerschaftswochen verursacht werden und zu fetalen Anomalien führen.
Risikogruppen – insbesondere Schwangere, Neugeborene, HIV-positive Personen, Krebspatienten und Personen unter immunsuppressiver Therapie – müssen engmaschig überwacht und frühzeitig antiviral behandelt werden, um Morbidität und Mortalität zu senken.
Prävention: Übertragung reduzieren und Risikogruppen schützen
Windpocken sind 1–2 Tage vor Auftreten des Hautausschlags bis zum vollständigen Verkrusten aller Läsionen ansteckend. Diese Infektionsphase stellt eine große Herausforderung für die Prävention der Übertragung dar, insbesondere in Schulen und Kindertagesstätten.
Um die Ausbreitung des Virus zu verringern:
- Infizierte Personen sollten mindestens 5–7 Tage nach Ausbruch des Hautausschlags zu Hause bleiben und den Kontakt zu anderen vermeiden.
- Es sollte auf strenge Handhygiene und Desinfektion der Umgebung geachtet werden.
- Kinder mit Windpocken sollten nicht zur Schule gehen, und Erwachsene sollten Arbeitsplätze meiden, an denen sie mit gefährdeten Personengruppen in Kontakt kommen.
Impfung
Die wirksamste Strategie zur Vorbeugung von Windpocken ist die Impfung. Der Varizellen-Impfstoff ist ein attenuierter Lebendimpfstoff, der je nach Alter und nationalem Impfplan in einer oder zwei Dosen verabreicht wird. Eine einzige Dosis bietet einen Schutz von etwa 99 % gegen schwere Formen und 80 % gegen alle Formen der Krankheit.
Eine Impfung innerhalb von 3–5 Tagen nach Kontakt mit einer infizierten Person kann die Erkrankung noch verhindern oder deren Schweregrad deutlich verringern. Eine Impfung ist besonders wichtig für:
- Kinder ab 12 Monaten;
- Nicht geimpfte Erwachsene, die noch nie Windpocken hatten;
- Beschäftigte im Gesundheitswesen und Pflegekräfte von immungeschwächten Patienten;
- Frauen im gebärfähigen Alter vor der Schwangerschaft.
Durch die Kombination von Impfung, Maßnahmen im Bereich der öffentlichen Gesundheit und rechtzeitiger medizinischer Versorgung kann die Belastung durch Windpocken und deren Komplikationen insbesondere in Risikogruppen erheblich verringert werden.