Herpes Zoster (ICD-10: B02) 🚨
Herpes Zoster (Helvedesild): Viral Neurologisk Hudsygdom med Smertefulde Manifestationer
Oversigt
Herpes zoster, almindeligvis kendt som helvedesild, er en akut viral sygdom, der primært påvirker nervesystemet, huden og nogle gange slimhinderne. Den er kendetegnet ved svær lokaliseret smerte, et karakteristisk vesikulært hududslæt og potentialet for langvarige neurologiske komplikationer, såsom postherpetisk neuralgi. Tilstanden forekommer hyppigst hos voksne og ældre individer, men kan ramme enhver, der tidligere har haft skoldkopper (varicella).
Sygdommen betragtes som en reaktivering af latent varicella-zoster virus (VZV), den samme virus, der er ansvarlig for skoldkopper. Efter den initiale infektion forbliver virussen latent i nerveganglierne, ofte i årtier. Under visse betingelser—såsom immunosuppression, aldring, stress, traumer eller systemisk sygdom—reaktiveres virussen, rejser sig langs sensoriske nerver og producerer det karakteristiske helvedesild-udslæt i det ramte dermatome.
Årsag
Herpes zoster skyldes varicella-zoster virus (VZV), et medlem af herpesvirusfamilien (Herpesviridae). Efter en primær infektion (normalt i barndommen som skoldkopper) går virussen ind i en latent fase i de sensoriske nerveganglier. Endogen reaktivering af denne latente virus udløser helvedesild.
Risikofaktorer, der bidrager til VZV-reaktivering, inkluderer:
- Øget alder: Risikoen stiger markant efter 50 år;
- Svækket immunsystem: HIV/AIDS, kræft, organtransplantation eller immunsuppressiv behandling;
- Psykologisk eller fysisk stress;
- Kroniske sygdomme: Diabetes, nyresvigt eller autoimmunsygdomme;
- Seneste traume eller kirurgisk indgreb i området af det ramte dermatome.
VZV-reaktivering spredes typisk ikke til andre som helvedesild i sig selv. Dog kan direkte kontakt med væske fra helvedesild-blærer overføre virussen til en ikke-immune person, hvilket resulterer i skoldkopper, ikke helvedesild.
Kliniske Manifestationer
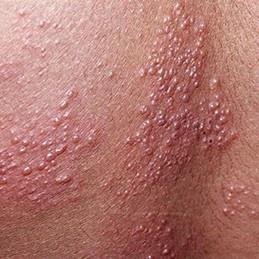
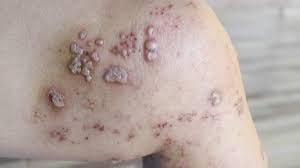
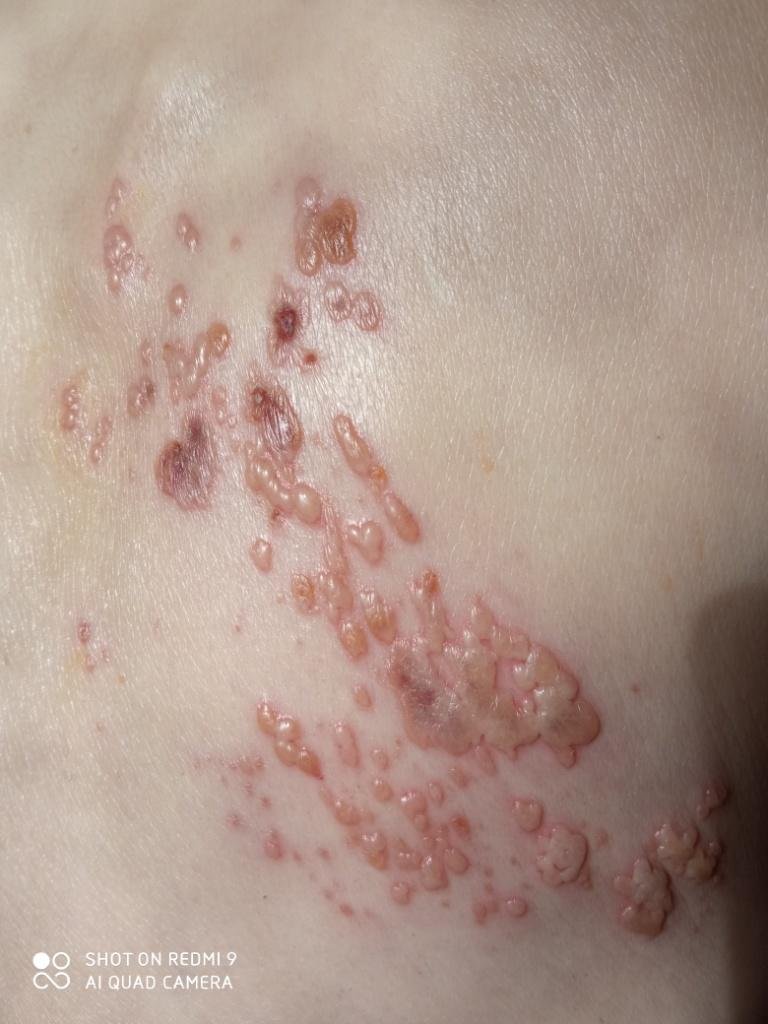
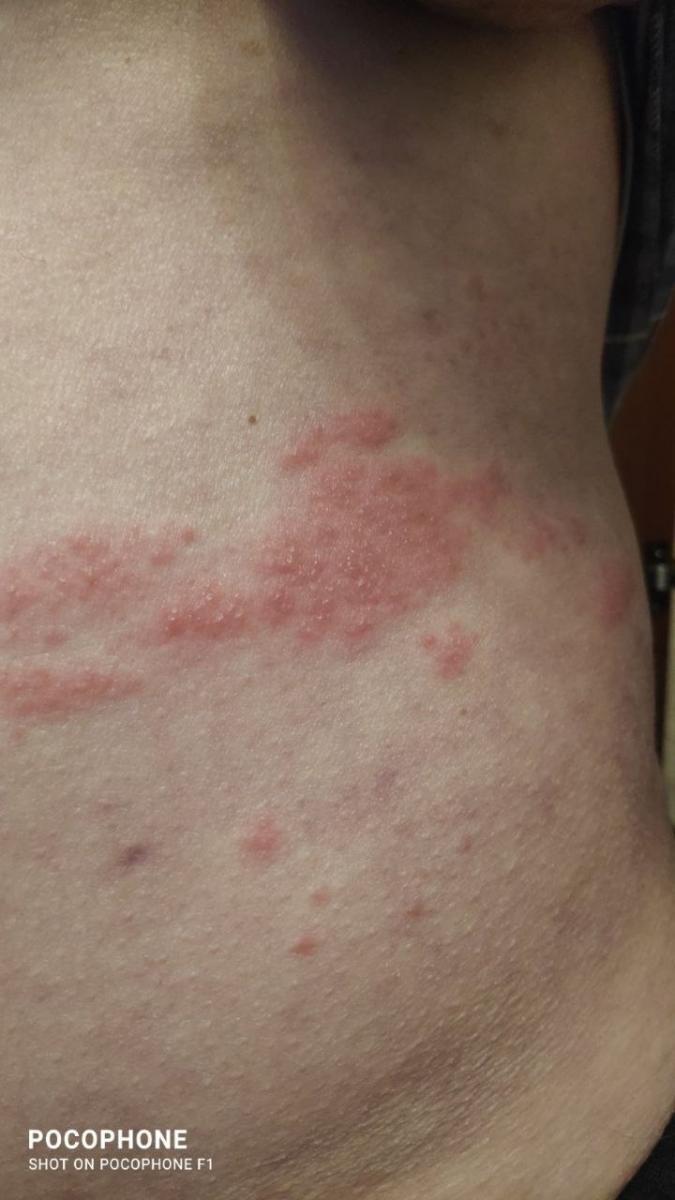
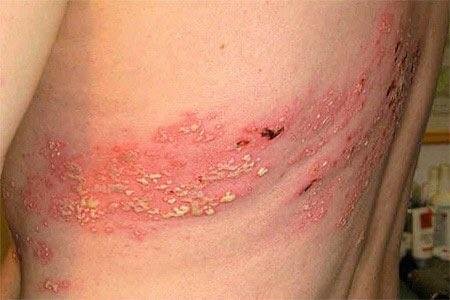
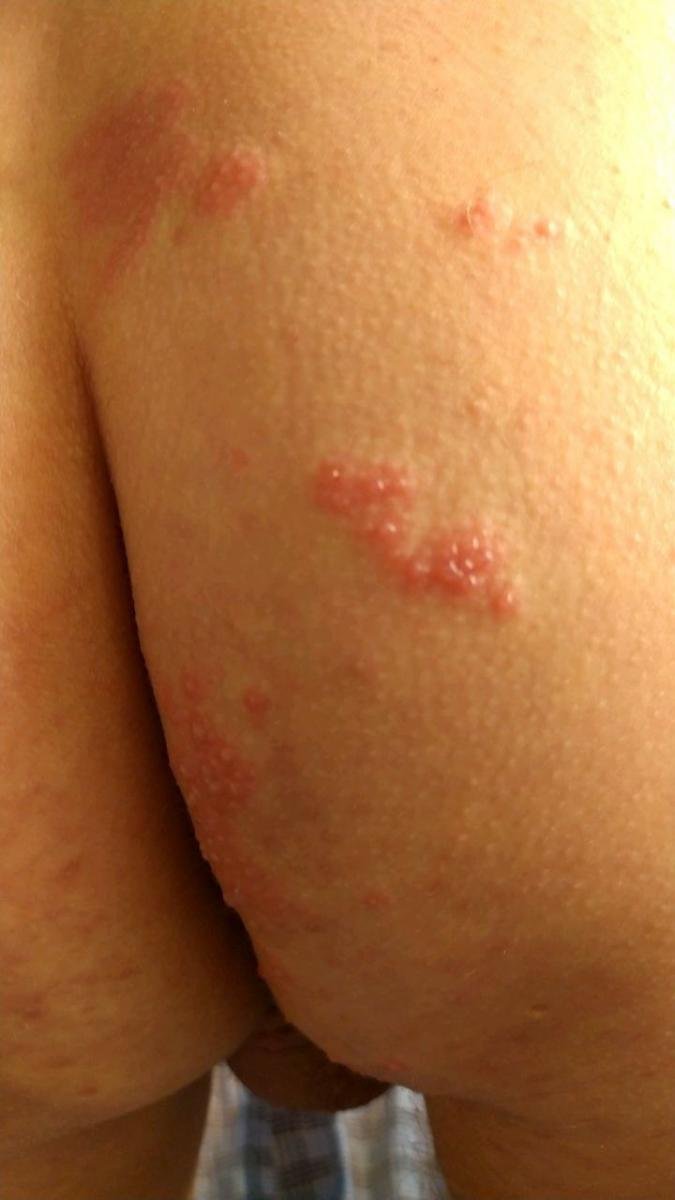
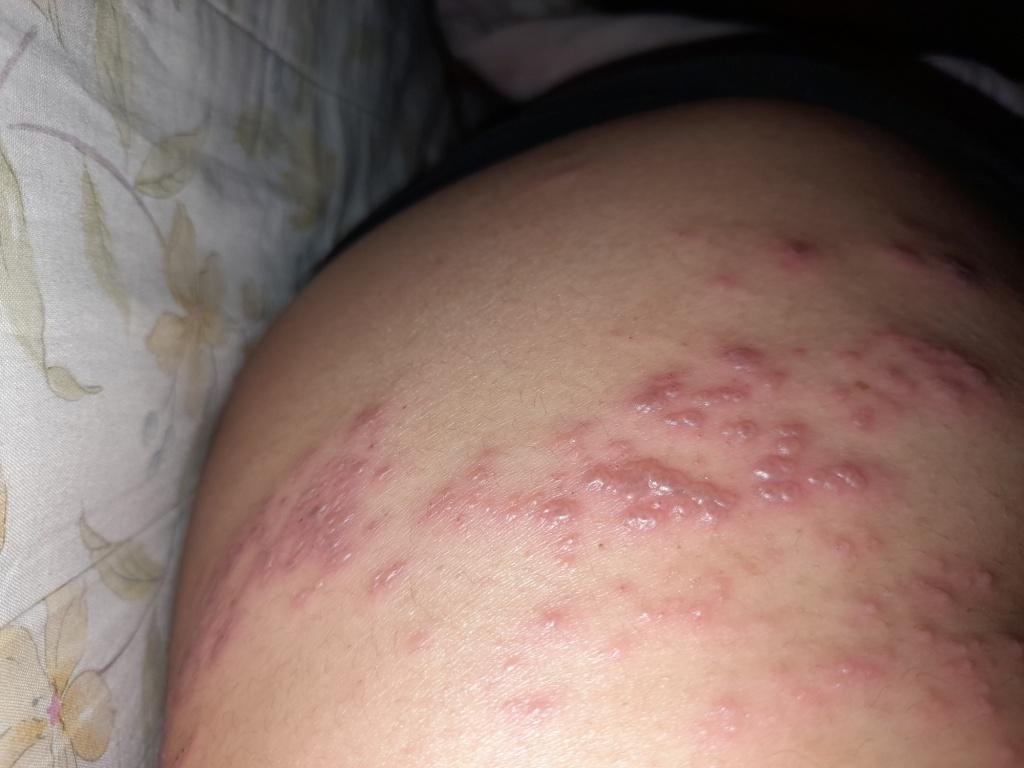
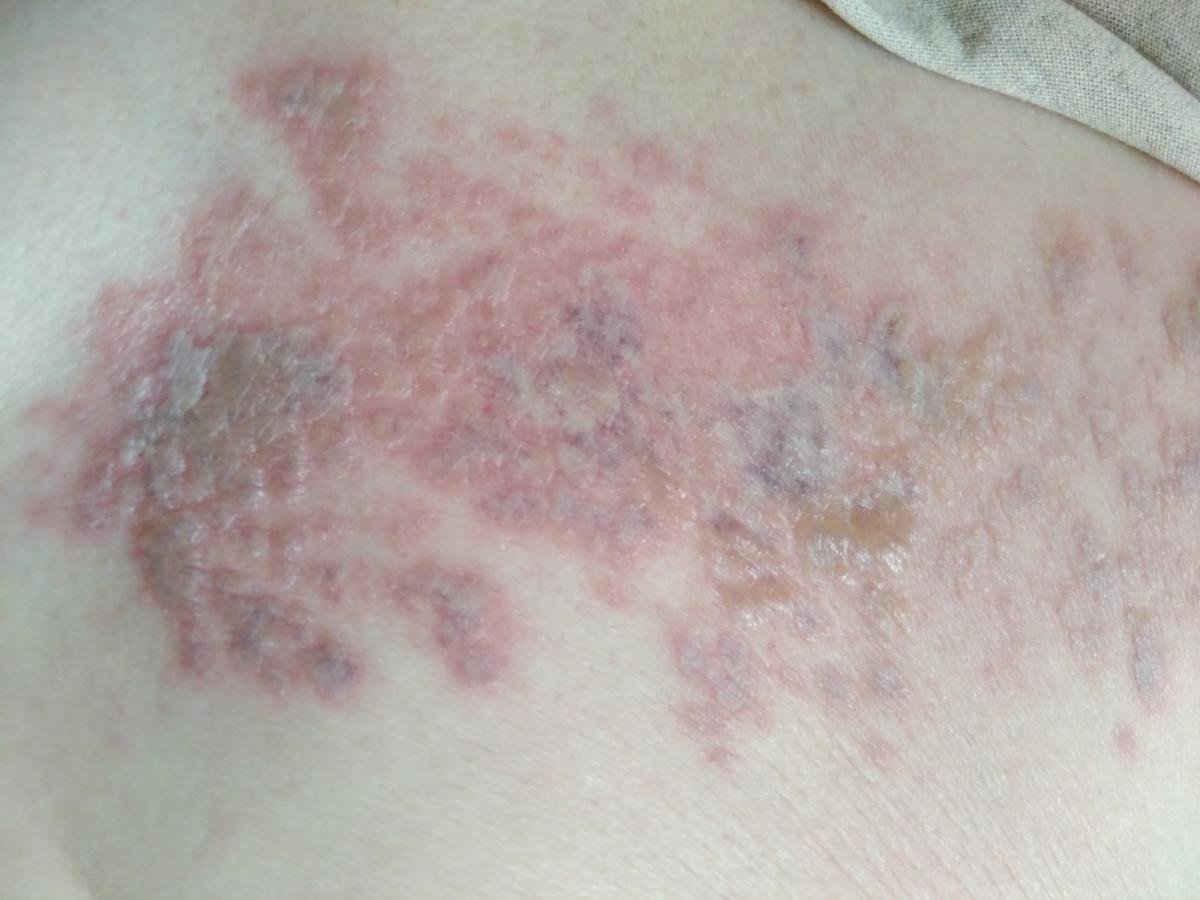
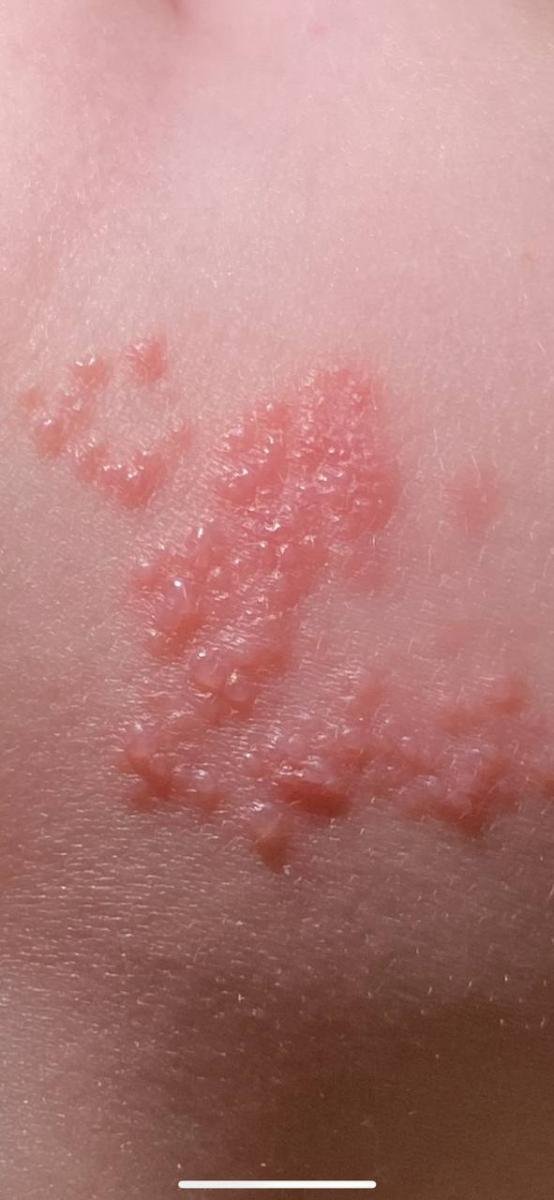
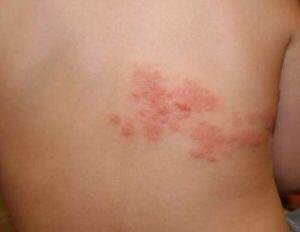
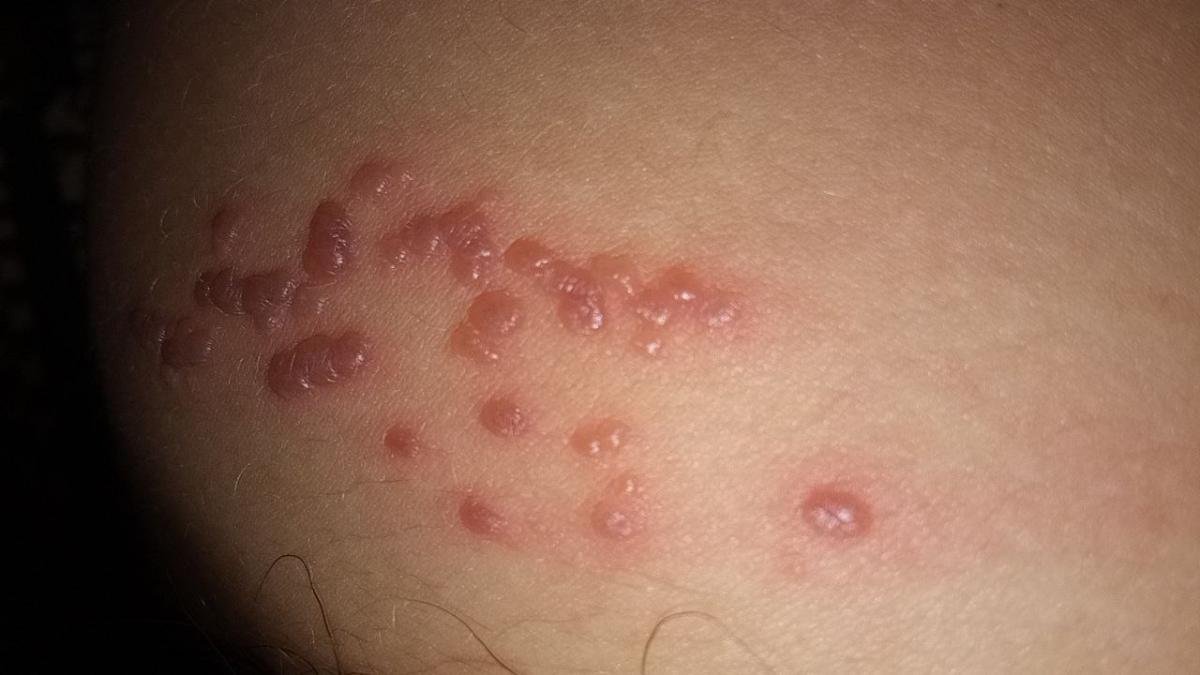
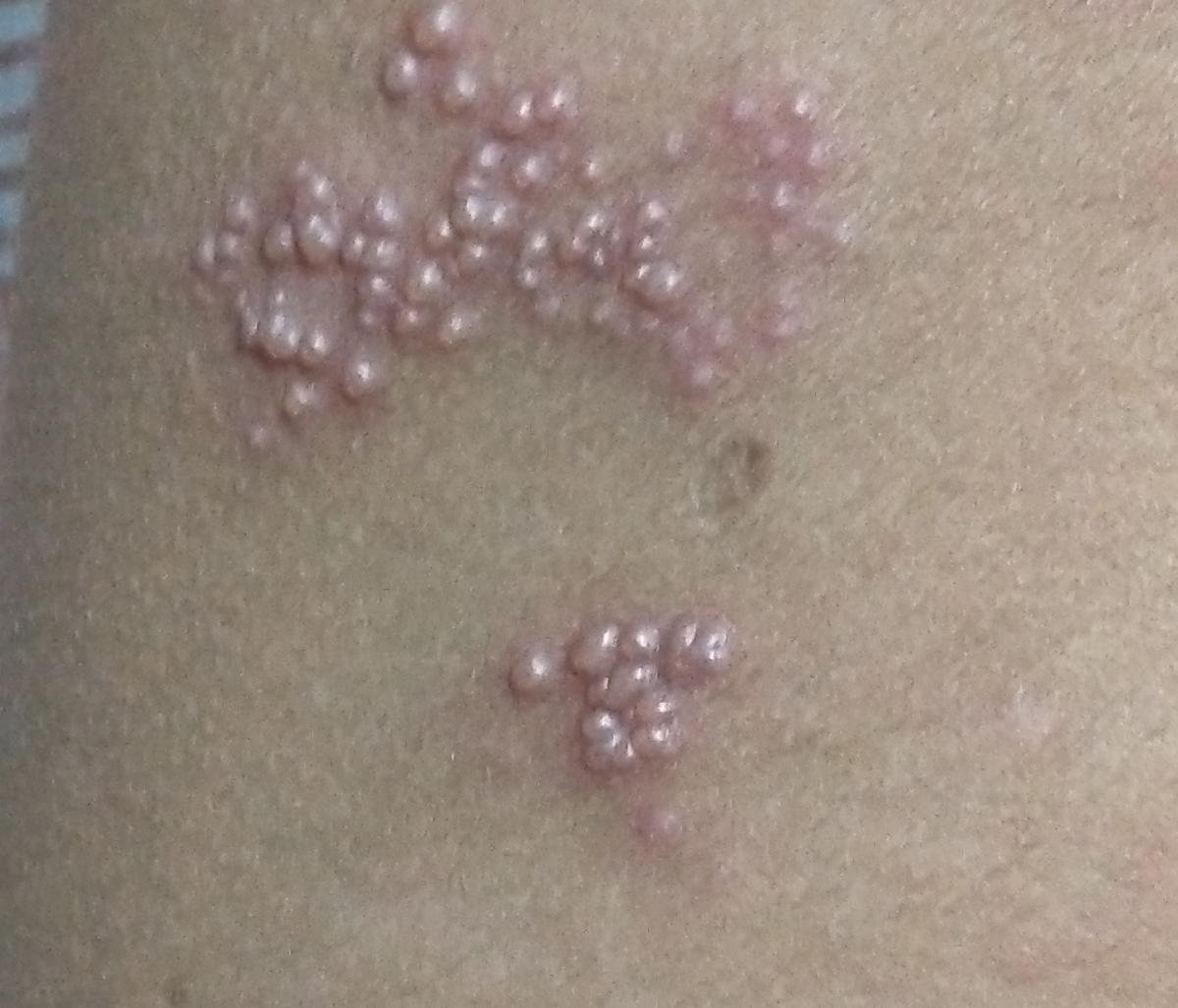
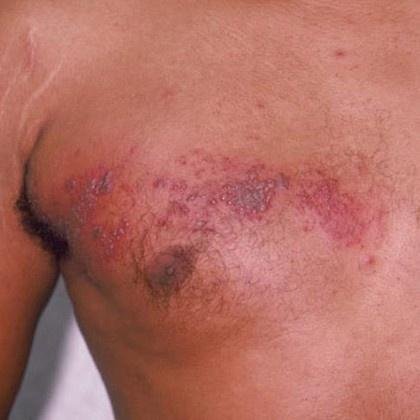
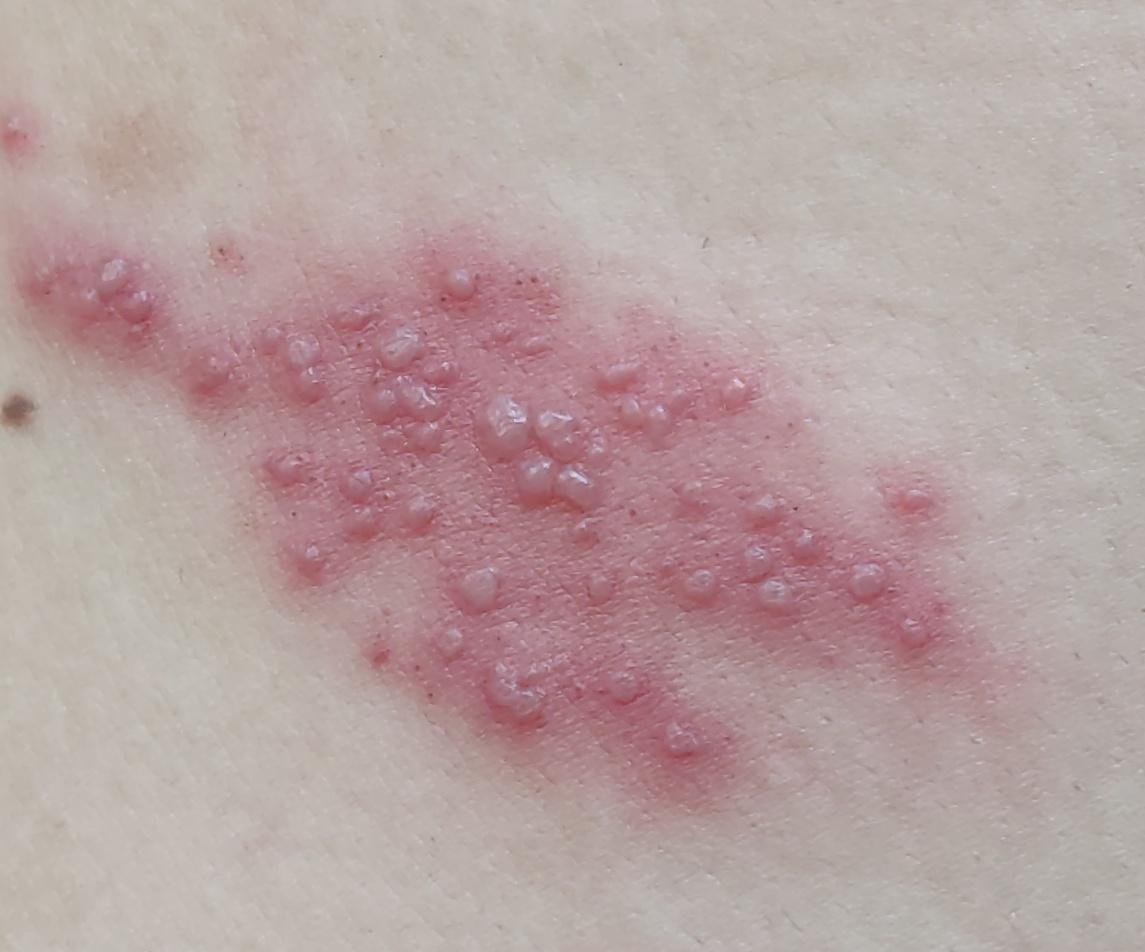
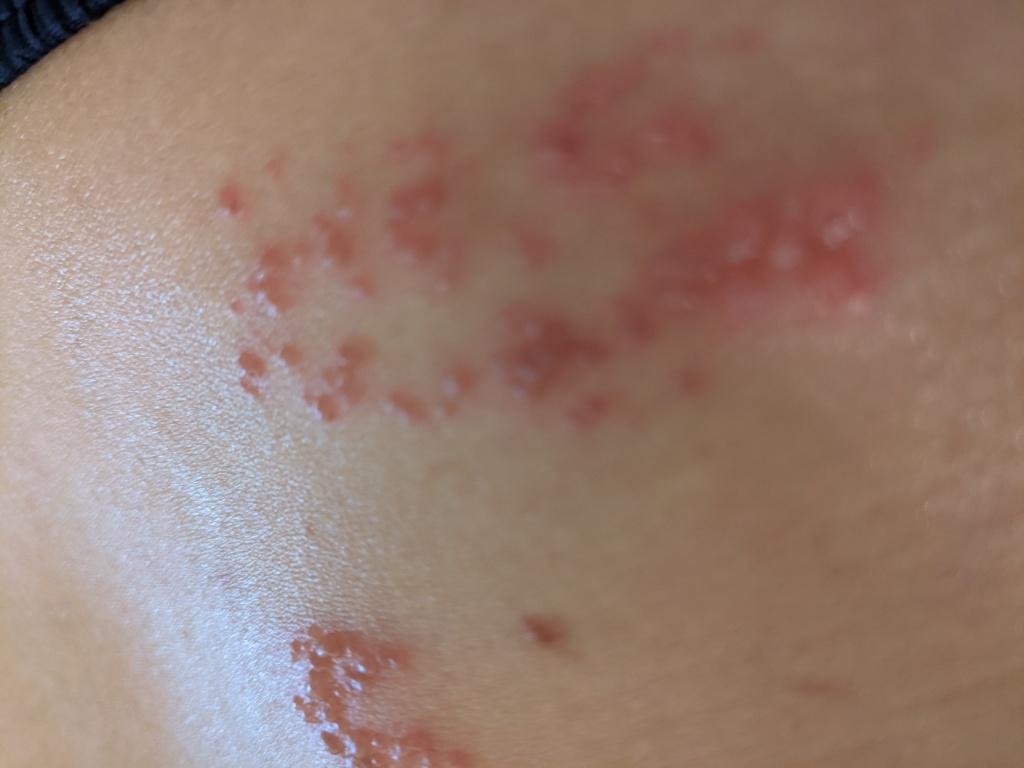
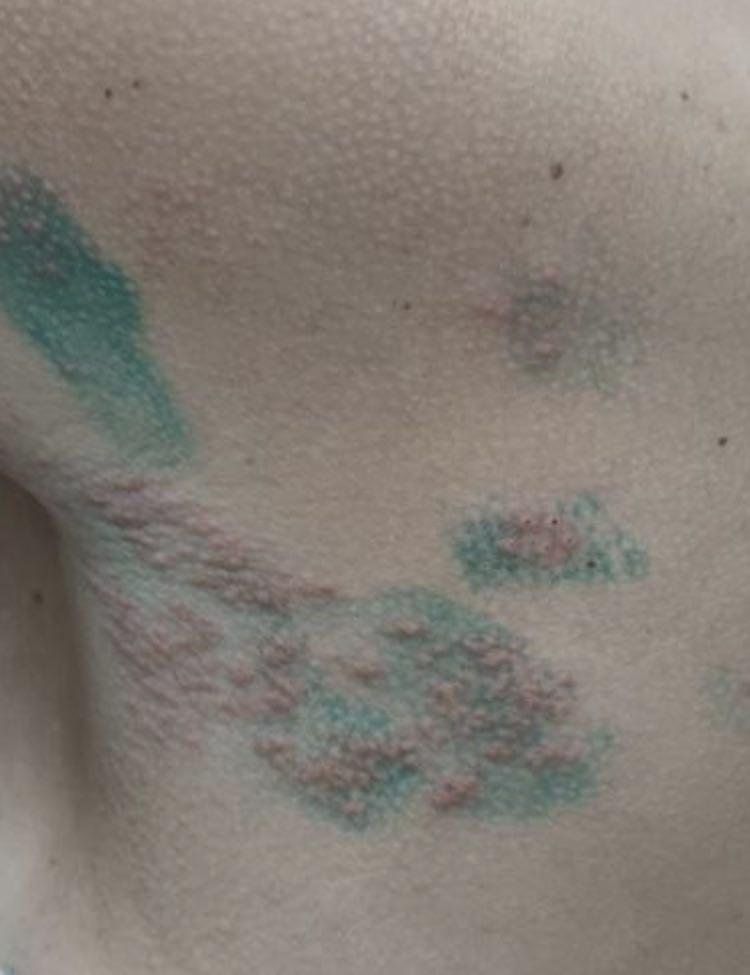
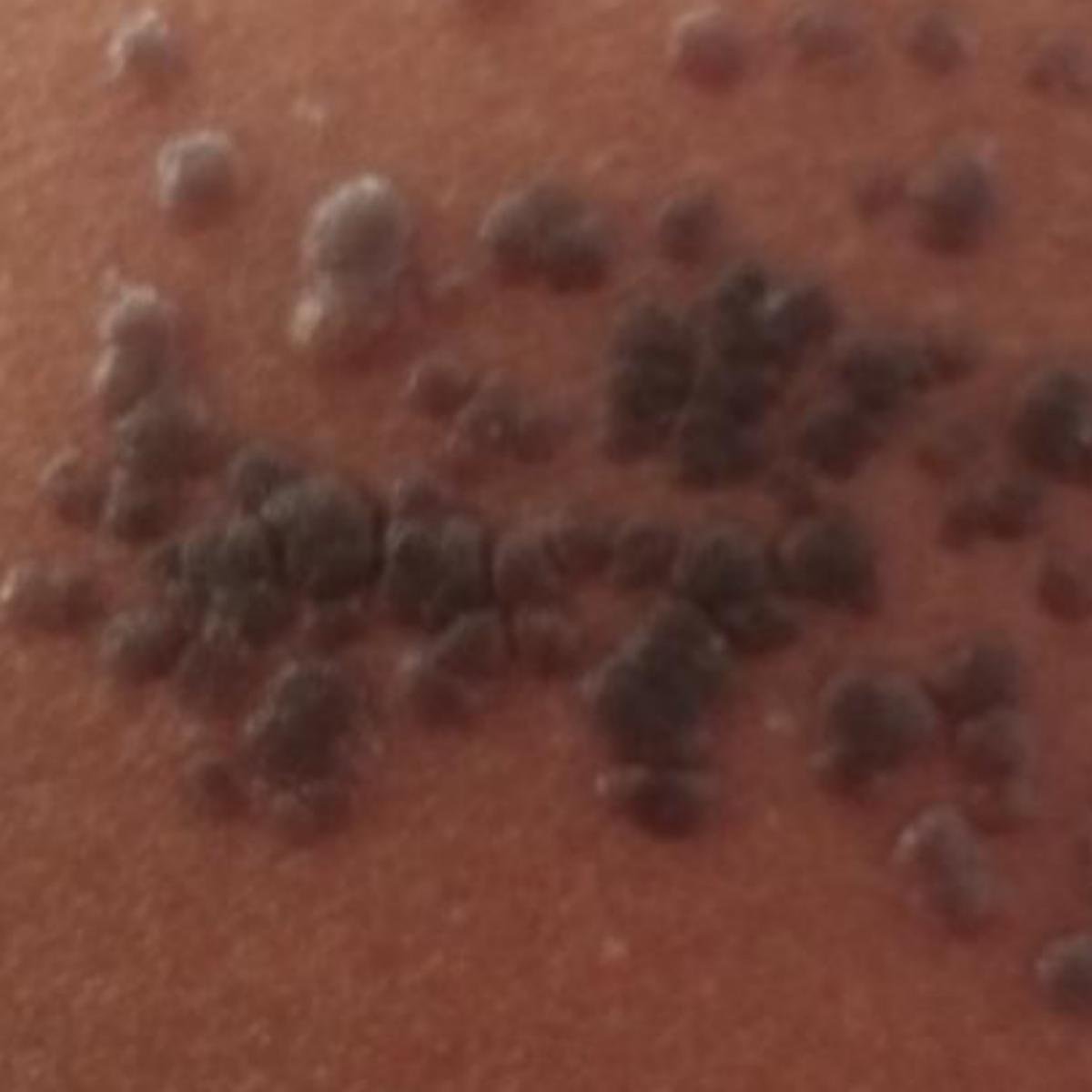
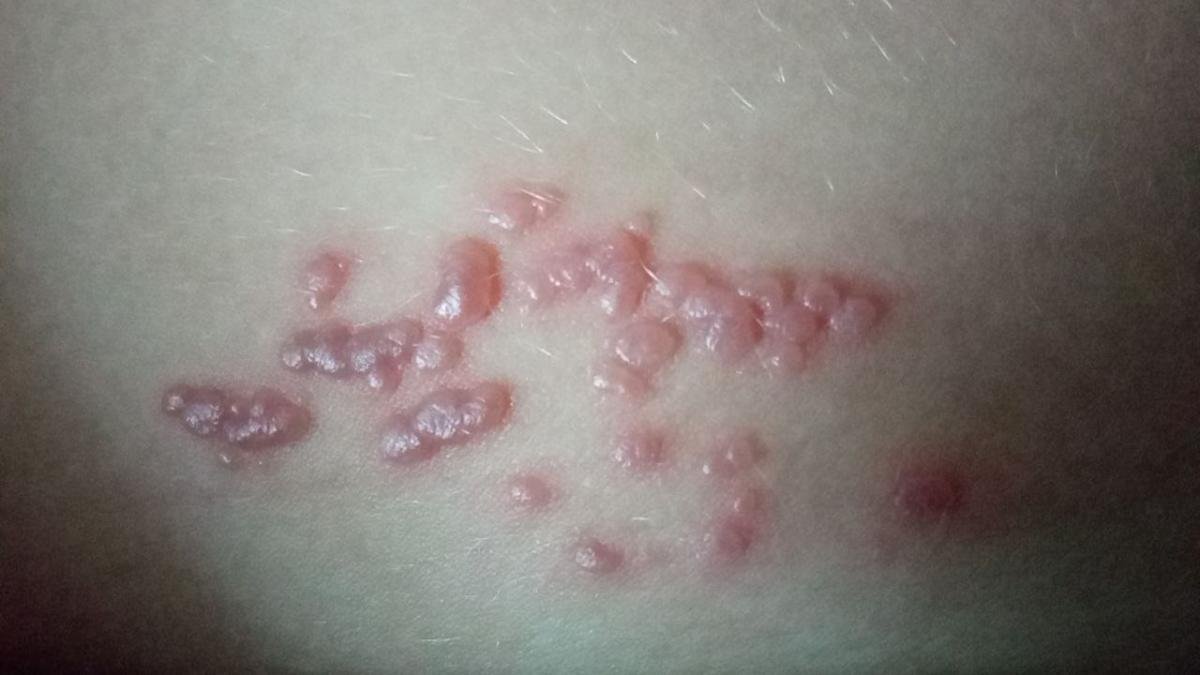
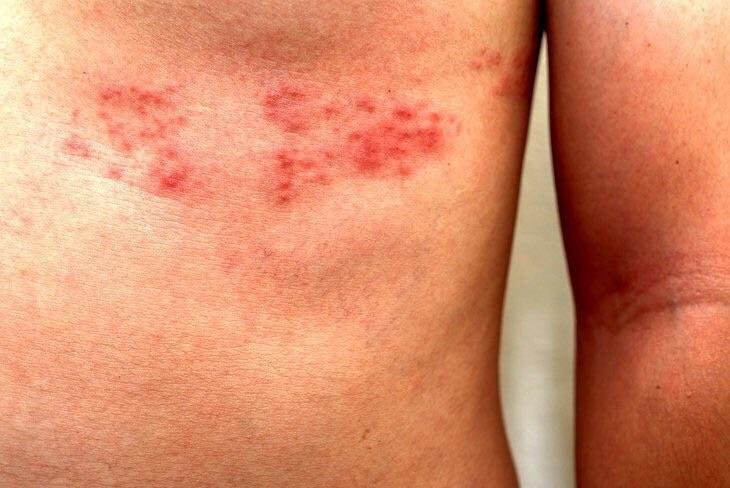
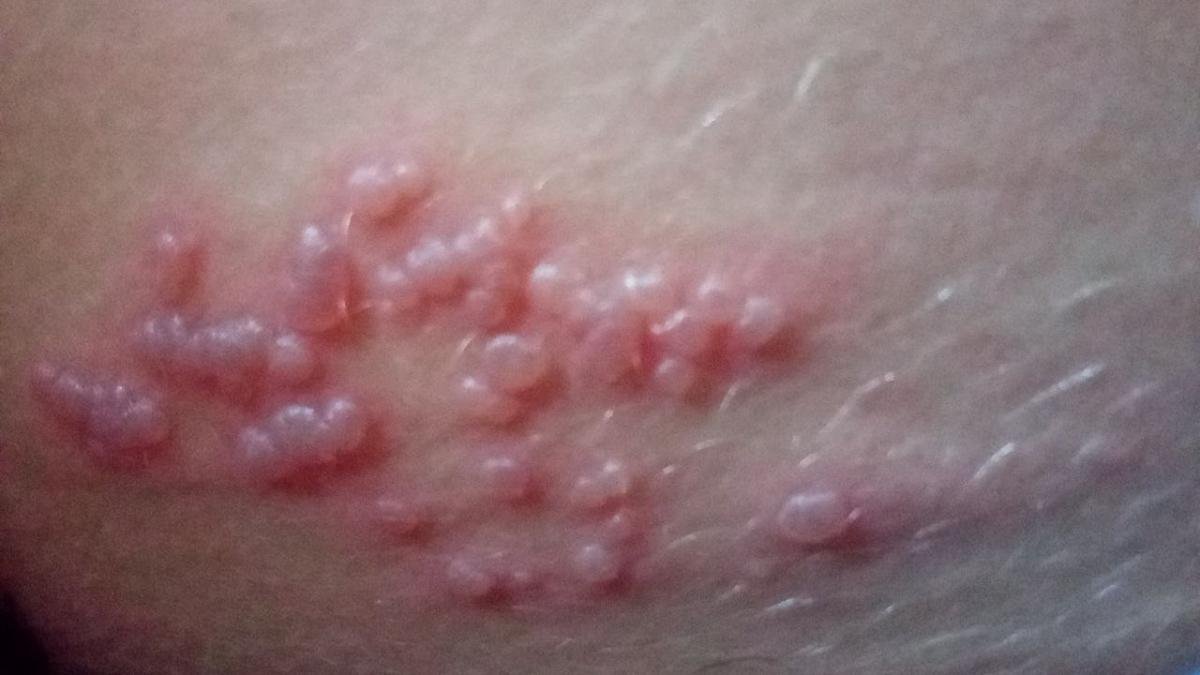
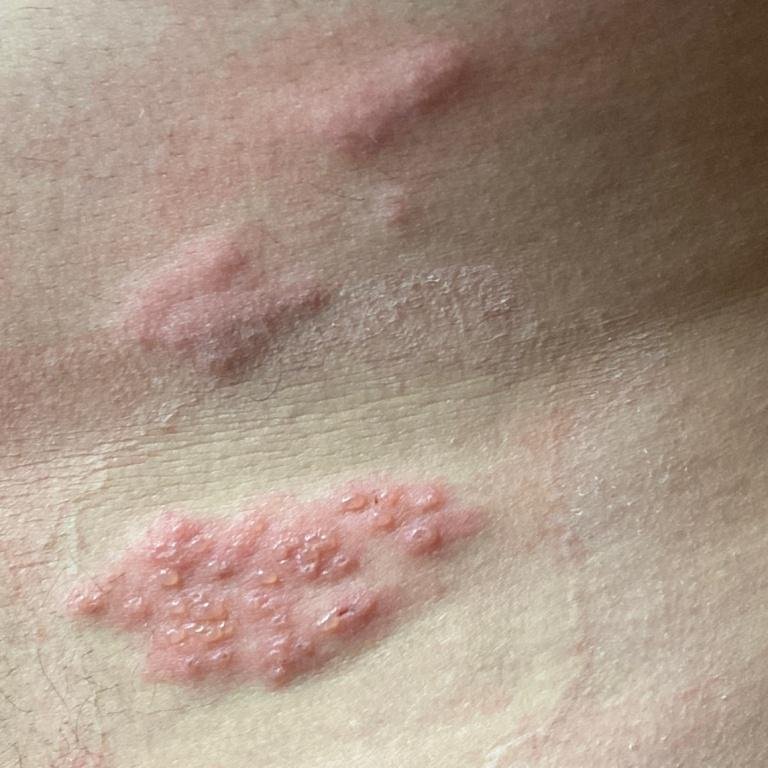
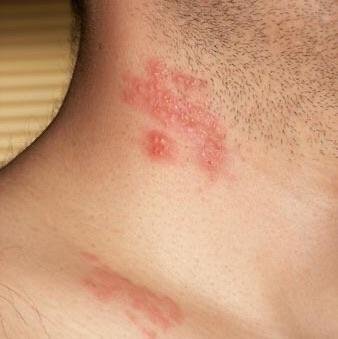
Det karakteristiske symptom på herpes zoster er et lokaliseret, smertefuldt vesikulært udslæt, der typisk optræder på den ene side af kroppen, i overensstemmelse med fordelingen af et enkelt dermatome—det område af huden, der forsynes af en sensorisk nerve. Denne dermatomale mønster af udslættet skyldes, at virussen rejser sig fra dorsalrodsgangliet langs den perifere nerve til huden.
De mest almindeligt ramte områder inkluderer:
- Thoracale dermatomer (T3–L2): Repræsenterer over 50% af tilfældene;
- Trigeminal nerve grene: Især den oftalmiske (øjenspecifikke) gren, som kan involvere øjet og risiko for synstab;
- Ansigts- og cervikale dermatomer: Inklusive hovedbund, øre og nakke;
- Sjældent de distale ekstremiteter: Ben eller hænder.
Sygdommen skrider typisk frem gennem følgende faser:
- Prodrom: Varer 1–4 dage, karakteriseret ved almen utilpashed, træthed, feber (38–39°C), lokaliseret smerte, kløe, eller prikken i det berørte dermatome.
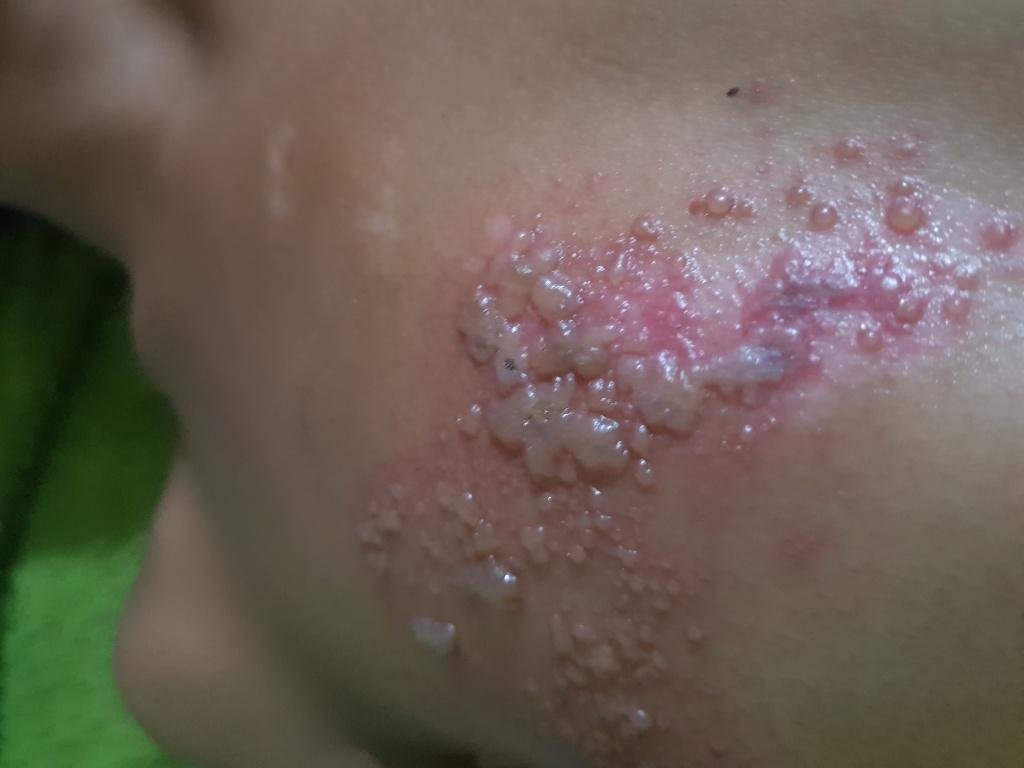
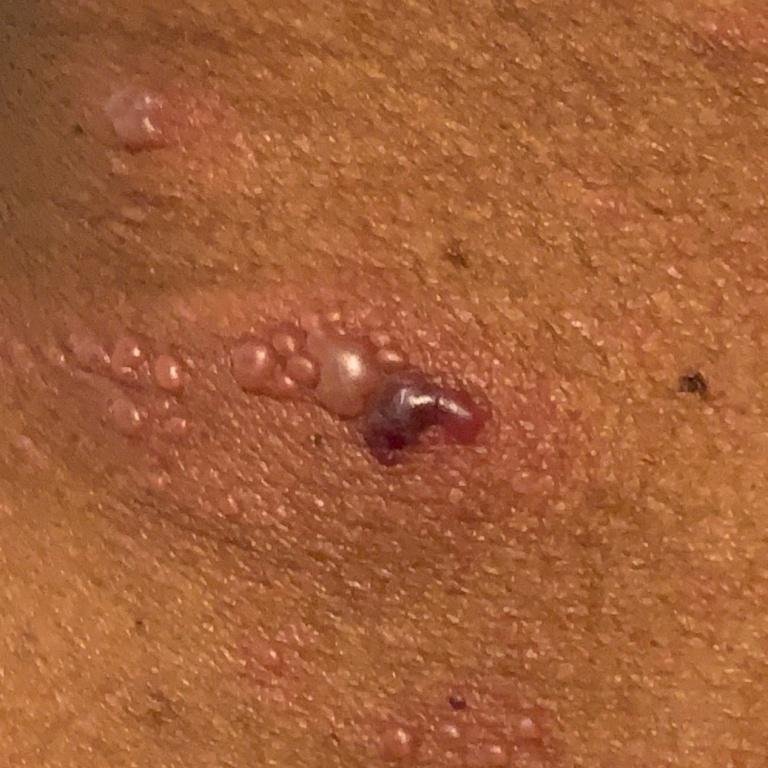
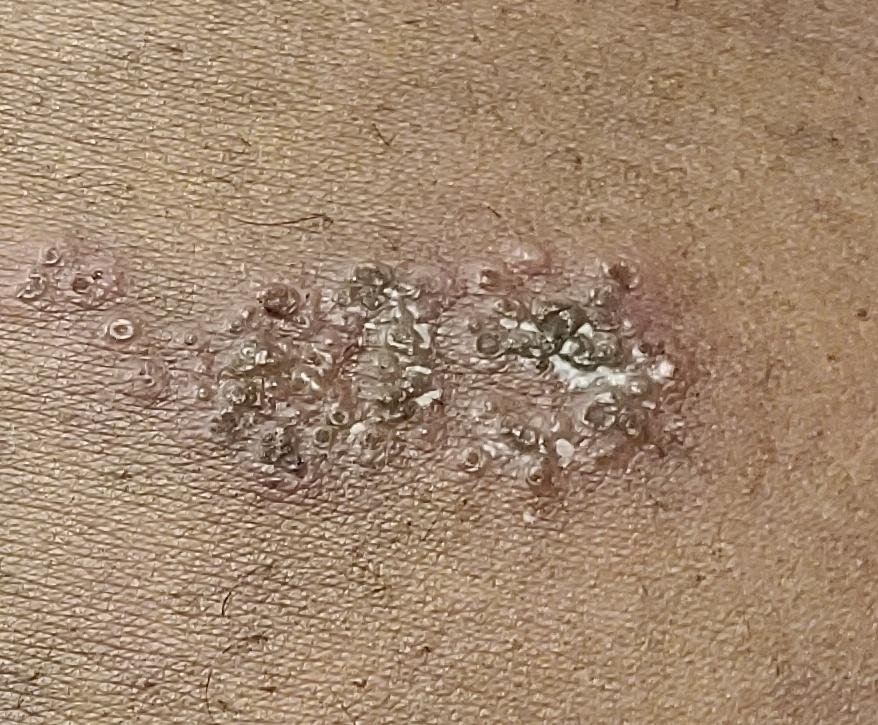
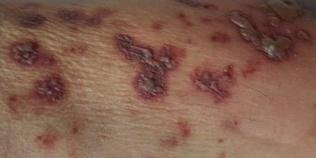
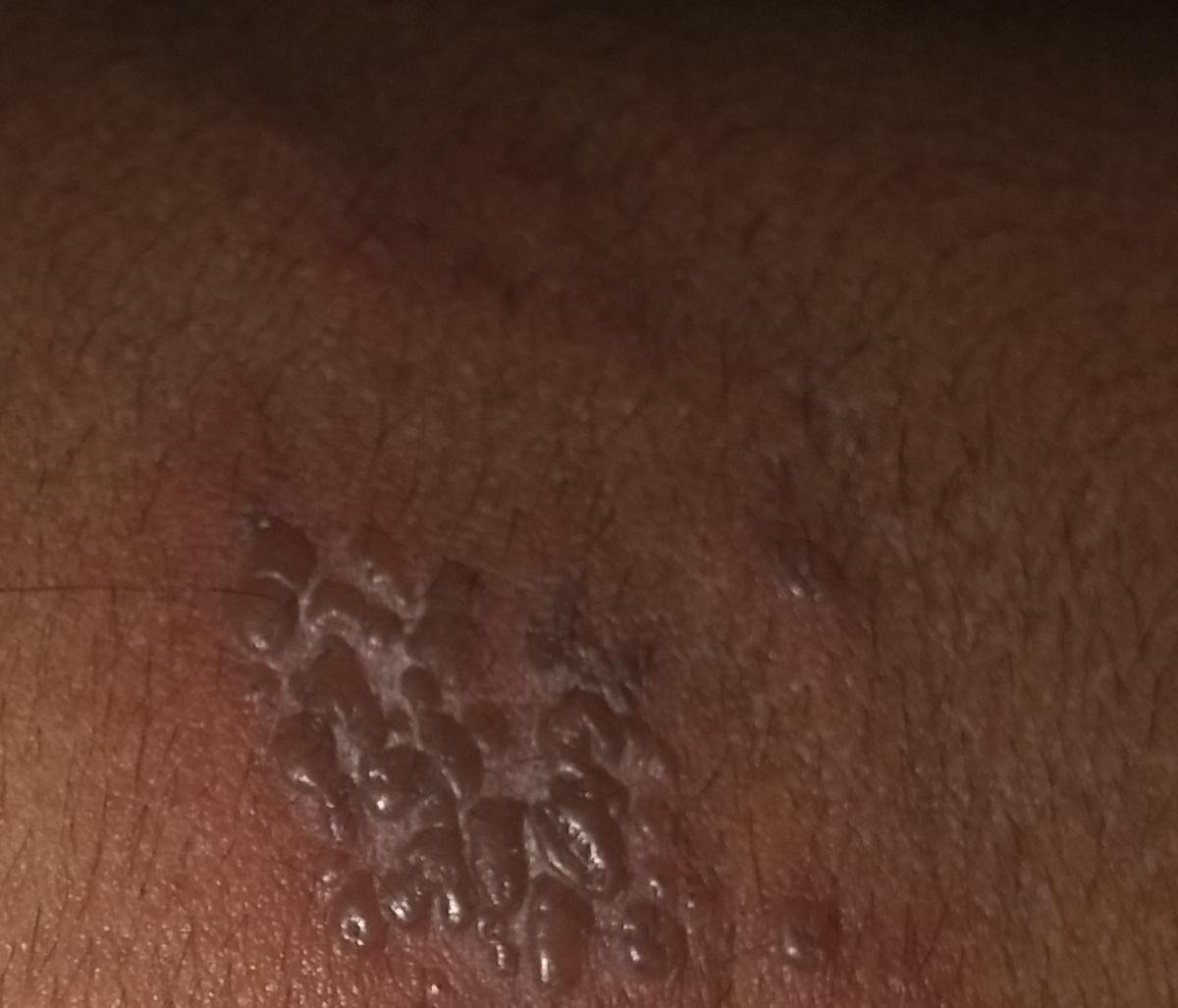
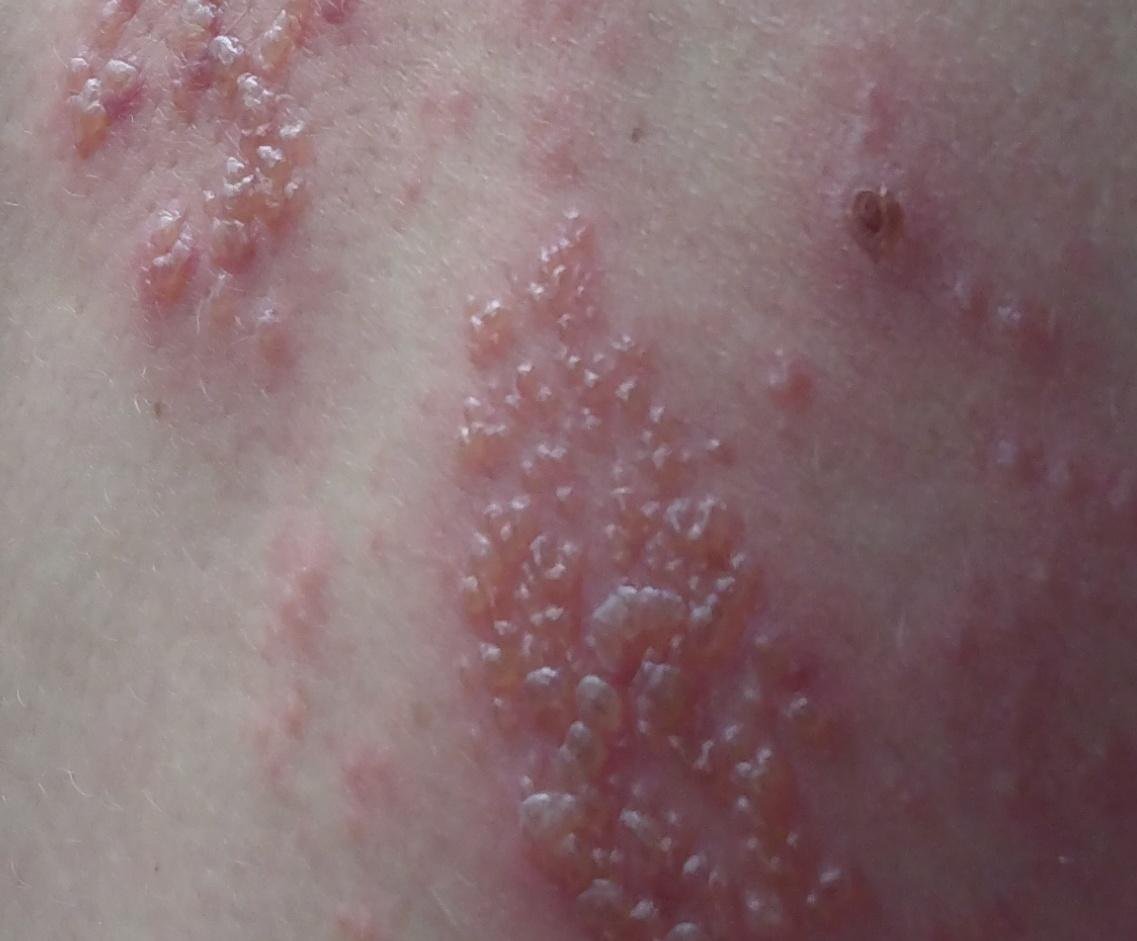
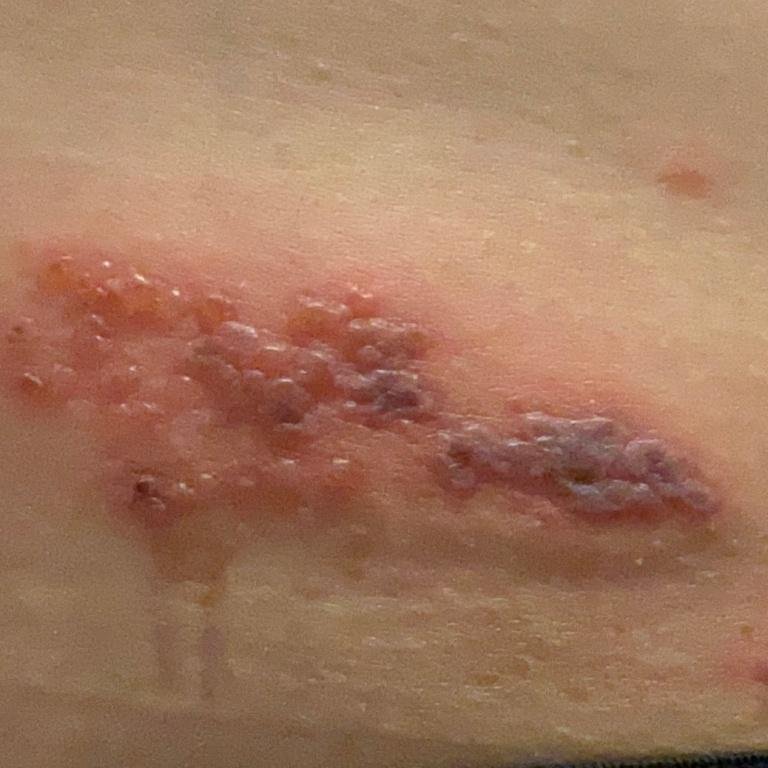
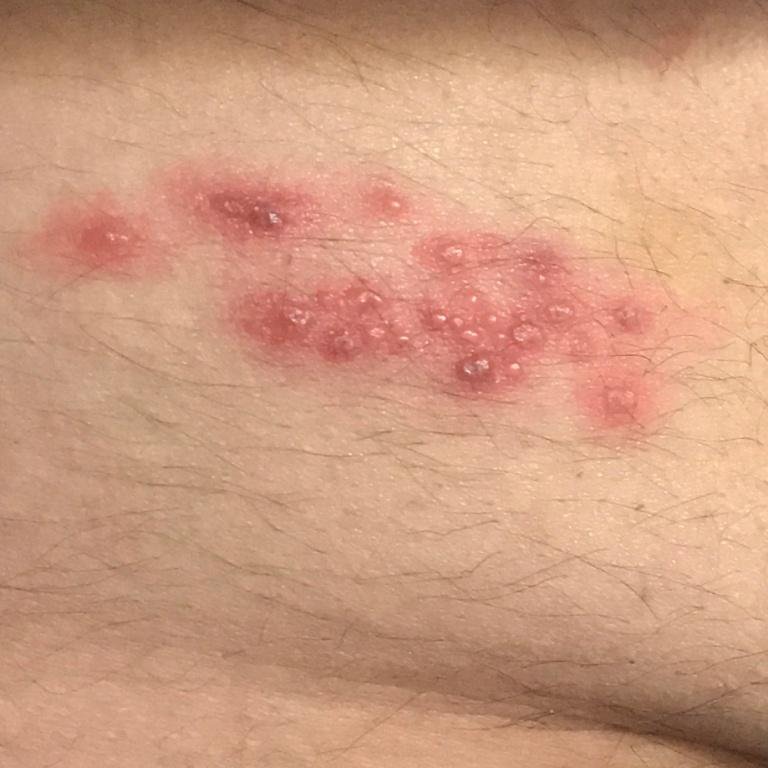
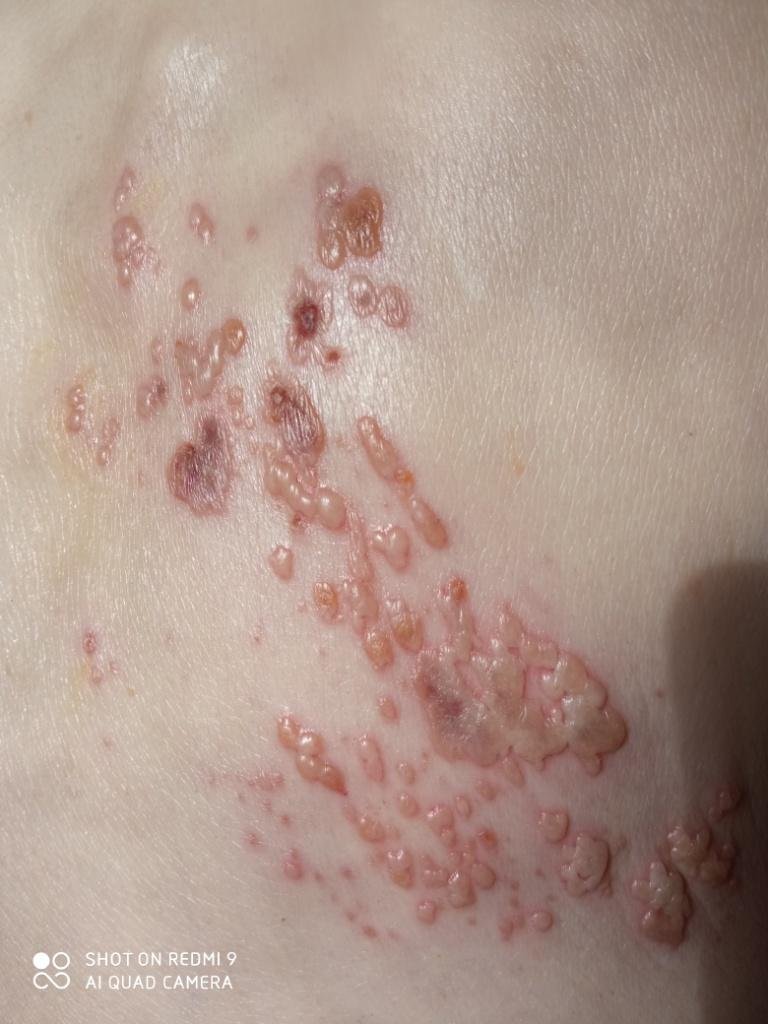
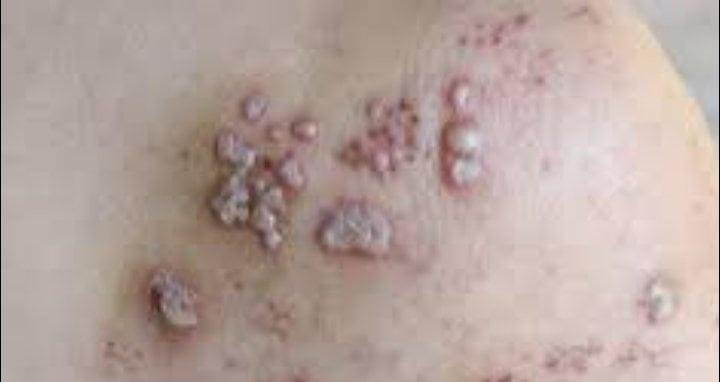
- Akut udslæt: Røde pletter udvikler sig til klynger af små, spændte klare vesikler (0.3–0.5 cm i diameter) på en erythematøs base. Disse kan blive purulente eller hemorrhagiske indenfor 72 timer.
- Skorpedannelse og heling: Vesiklerne danner skorper indenfor 7–10 dage og falder af over 2–4 uger. Mild pigmentering eller residual ardannelse kan forblive—især i den nekrotiske form.
Smerterne forbundet med herpes zoster kan være intense og vedholdende, beskrevet som brændende, stikkende, eller elektrisk stød-lignende fornemmelser. I alvorlige tilfælde rapporteres parestesi (unormal hudfølsomhed) og hyperæstesi (øget følsomhed overfor berøring). Smerte foregår ofte udslættet og kan fortsætte efter læsionens opløsning, hvilket udvikler sig til postherpetisk neuralgi.
Diagnostik: Hvordan Herpes Zoster Diagnostiseres
Diagnosen herpes zoster er primært klinisk og er baseret på den karakteristiske dermatomale fordeling af vesikulære læsioner kombineret med unilateral smerte. Tilstedeværelsen af læsioner i varierende faser—papler, vesikler, pustler, skorper—på en rød, ødematøs base langs en enkelt nervebane indikerer stærkt herpes zoster.
Yderligere diagnostiske værktøjer kan anvendes i følgende scenarier:
- Atypiske præsentationer: Især hos immunsupprimerede personer eller hvis udslættet er fraværende (zoster sine herpete);
- Oftalmisk involvering: For at vurdere okulære komplikationer;
- Neurologiske symptomer: For at udelukke encephalitis eller myelitis.
Bekræftende laboratoriemetoder inkluderer:
- Tzanck smear: Identificerer multinucleerede kæmpeceller fra vesikulært væske (ikke-specifik for HSV eller VZV);
- PCR (Polymerase Chain Reaction): Den mest følsomme og specifikke metode til at påvise VZV DNA i vesikelvæske eller CSF;
- ELISA: Anvendes til at påvise anti-VZV antistoffer (IgM, IgG), især i tilbagevendende eller subkliniske tilfælde;
- Direkte og indirekte immunfluorescens (DFA/IFA): Anvendes til at identificere VZV antigener i inficerede celler.
Behandling af Herpes Zoster
De primære mål med behandlingen er at forkorte varigheden af symptomer, fremskynde heling af læsioner, reducere viral replikation, og forhindre komplikationer såsom postherpetisk neuralgi.
Antiviral terapi:
Antivirale lægemidler er mest effektive, når de startes inden for 72 timer efter udslættets begyndelse. Almindelige midler inkluderer:
- Acyclovir: 800 mg fem gange dagligt i 7–10 dage;
- Valacyclovir: 1.000 mg tre gange dagligt i 7 dage (foretrækkes for bedre oral absorption);
- Famciclovir: 500 mg tre gange dagligt i 7 dage.
Smertehåndtering:
Da smerte ofte er det mest invaliderende symptom, kan følgende lægemidler anvendes:
- NSAID’er eller acetaminophen: Til mild til moderat smerte;
- Gabapentin eller pregabalin: Til neuropatisk smerte og postherpetisk neuralgi;
- Tricykliske antidepressiva (f.eks. amitriptylin): Især til langvarig nervesmerte;
- Topikale 5% lidokainplastre: Til lokaliseret lindring i neuralgiske områder;
- Opioider: Forbeholdt svær, refraktær smerte, der ikke kan kontrolleres med andre midler.
Topisk pleje og symptomlindring:
- Kolde kompresser: Reducerer brændende fornemmelse og inflammation;
- Calamin eller beroligende lotioner: Hjælper med at tørre blærer ud og lindre kløen;
- Ordentlig hygiejne: For at forhindre sekundær bakteriel infektion.
Komplikationer ved Herpes Zoster
Mens de fleste tilfælde af herpes zoster løser sig inden for 2–4 uger, kan alvorlige komplikationer opstå, især hos ældre og immunsupprimerede individer:
- Postherpetisk neuralgi (PHN): Vedholdende neuropatisk smerte der varer >90 dage efter udslættets opløsning; mere almindeligt hos patienter over 60;
- Oftalmisk zoster: Involvering af den trigeminusnerves oftalmiske gren kan resultere i keratitis, uveitis eller endda permanent synstab;
- Dissimeret zoster: Ses hos immunsupprimerede individer; kendetegnet ved udbredte læsioner og involvering af indre organer;
- Zoster meningitis eller encephalitis: Sjældne, men alvorlige neurologiske komplikationer;
- Motorneuropatier: Kan føre til limb svaghed eller ansigtslammelse i berørte dermatomes.
Forebyggelse af Herpes Zoster og dets komplikationer
Forebyggelse af helvedesild fokuserer primært på vaccination og støtte til immunsystemet:
Vaccination:
Vaccination er den mest effektive metode til at reducere både incidensen og sværhedsgraden af herpes zoster og postherpetisk neuralgi. Der er to hoved vaccine muligheder:
- Shingrix (rekombinant zoster vaccine): Anbefales til voksne over 50 år; administreres i to doser 2–6 måneder fra hinanden; giver >90% beskyttelse;
- Zostavax (live attenueret vaccine): Ældre vaccine, mindre almindeligt brugt i dag; ikke anbefalet til immunsupprimerede individer.
Yderligere forebyggelsesstrategier inkluderer:
- Tidlig behandling af primær varicella (fuglebot) og reduktion af kontakt med smittede individer;
- Sunhedsgunstig livsstil og immunsystem støtte: Tilstrækkelig søvn, stresshåndtering, balanceret ernæring og undgåelse af immunsuppressive udløsere;
- Hurtig behandling af nye herpes zoster episoder for at reducere varighed, sværhedsgrad og sandsynlighed for komplikationer.
Konklusion
Herpes zoster er en potentielt invaliderende sygdom der rækker ud over hud manifestationer, ofte involverer betydelig nervesmerte og langsigtede komplikationer. Tidlig genkendelse, rettidig antiviral terapi og tilstrækkelig smertebehandling er nøglen til at minimere morbiditet. Vaccination tilbyder kraftig beskyttelse, især hos ældre, der er i størst risiko.
Gennem ordentlig uddannelse, proaktiv sundhedsmanagement og adgang til medicinsk behandling kan enkeltpersoner signifikant reducere påvirkningen af helvedesild og opretholde en bedre livskvalitet—selv i mødet med denne udfordrende reaktiveringssygdom.