الكيراتوكانتوما (ICD-10: D23) 🚨
القرنبيط الكيراتيني (Keratoacanthoma)
القرنبيط الكيراتيني هو ورم جلدي غير مصطبغ سريع النمو وعادة ما يكون حميدًا، وغالبًا ما يشبه سرطان الخلايا الحرشفية من حيث المظهر السريري والنسجي. على الرغم من ميزاته الشبيهة بالمالين، فإن القرنبيط الكيراتيني غالبًا ما يخضع لانحدار عفوي خلال عدة أشهر من ظهوره الأول. عادة ما ينشأ هذا الورم في مرحلة البلوغ، وخاصة بعد سن 35-40 عامًا، وهو أكثر شيوعًا بين الرجال مقارنة بالنساء.
العوامل المهيئة
في حين أنه لم يتم تحديد سبب قاطع للقرنبيط الكيراتيني، يعتقد أن عدة عوامل مساهمة تزيد من خطر تطوره. تشمل هذه العوامل المهيئة:
- التعرض المفرط للشمس: يعتبر التعرض المزمن أو الشديد للأشعة فوق البنفسجية (طبيعي أو صناعي) عامل خطر مهم، خاصة في الأفراد ذوي البشرة الفاتحة.
- الإشعاع المؤين: قد يؤدي العلاج الإشعاعي السابق أو التعرض البيئي إلى تحفيز تكوين الورم.
- المهيجات الكيميائية: يمكن أن يساهم الاتصال المطول للجلد مع المواد المسببة للسرطان أو المهيجات في تكوين القرنبيط الكيراتيني.
- الصدمة المزمنة: قد يؤدي التهيج المستمر أو الجروح أو الحروق في نفس منطقة الجلد إلى زيادة قابلية تطوير الورم.
- الأجسام الغريبة: قد تؤدي الشظايا المدمجة أو الرقائق المعدنية أو المواد الغريبة الأخرى في الجلد إلى تحفيز قرنبيط كيراتيني تفاعلي.
التشخيص
يعتمد تشخيص القرنبيط الكيراتيني على التقييم السريري الشامل، الذي يتضمن الفحص البدني للآفة والفحص الديرماتوسكوبي. نظرًا للاختلاف الواضح بينه وبين سرطان الخلايا القاعدية وخاصة سرطان الخلايا الحرشفية، يتم عادةً إجراء خزعة لتأكيد التشخيص واستبعاد الخباثة. التحليل النسجي ضروري للتمييز بين القرنبيط الكيراتيني وأشكال السرطان الجلدي الأكثر عدوانية.
العرض السريري
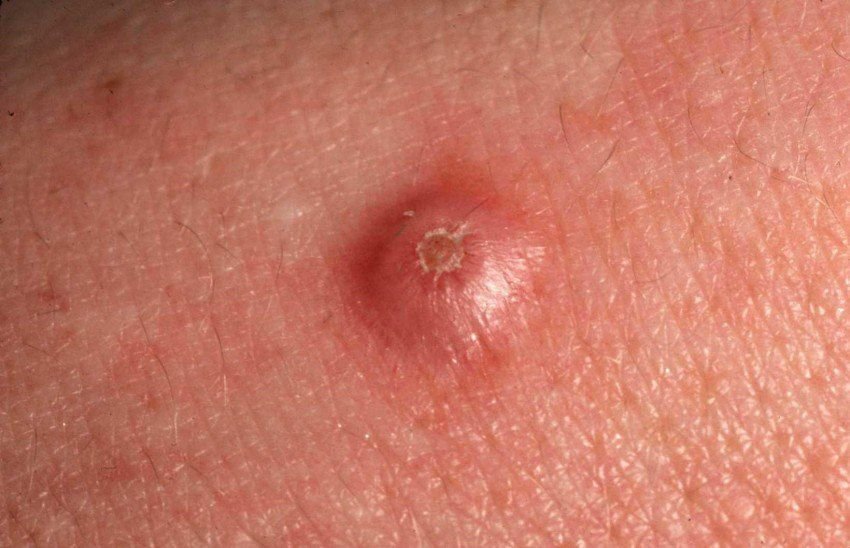
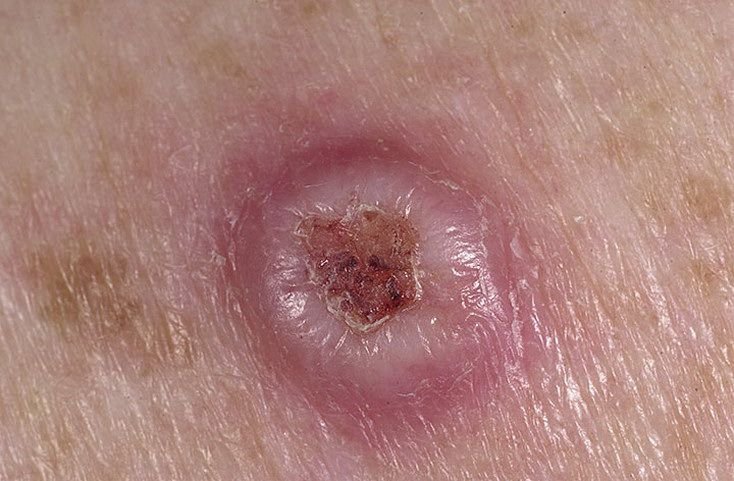
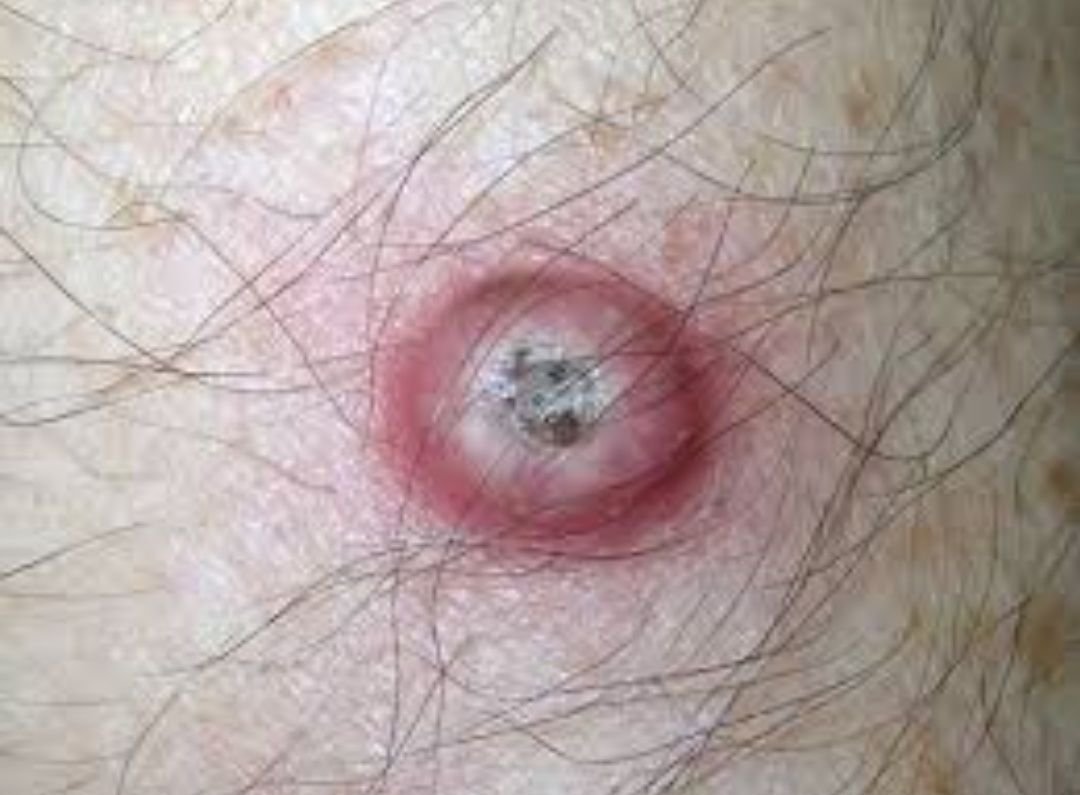
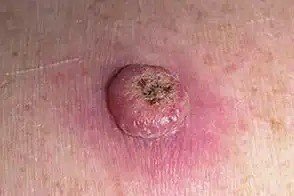
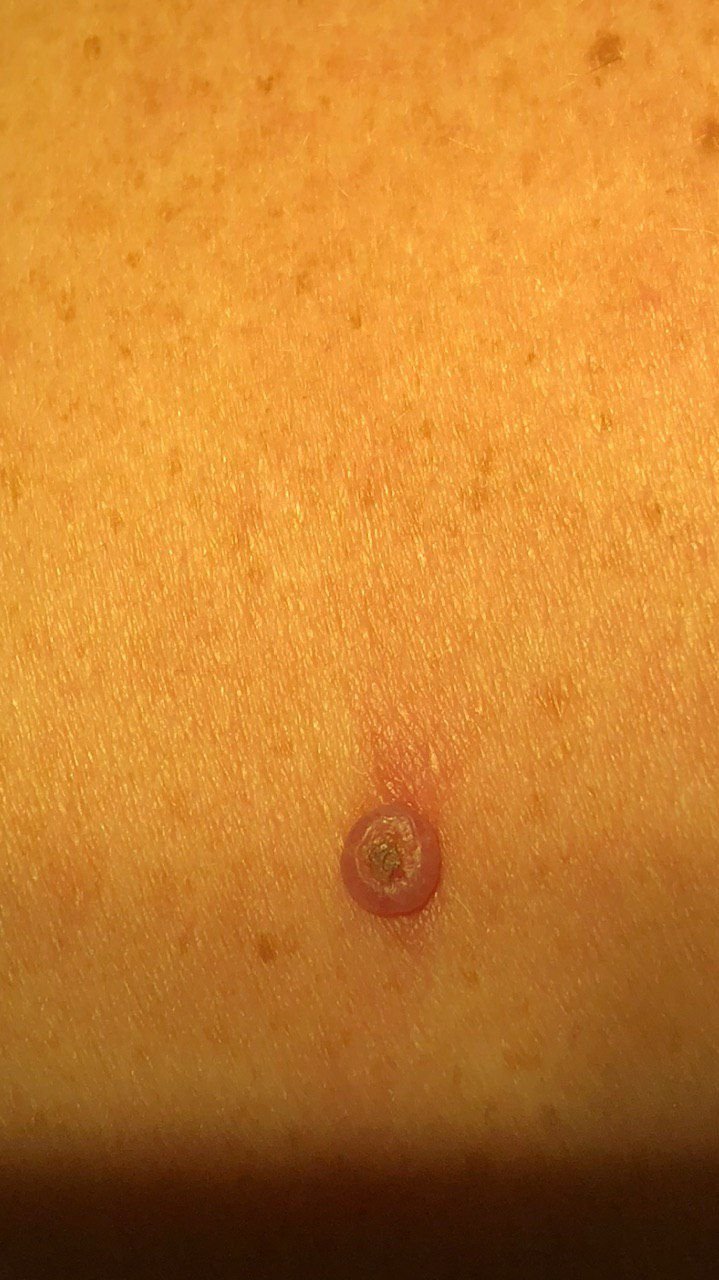
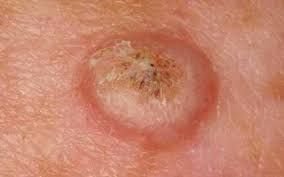
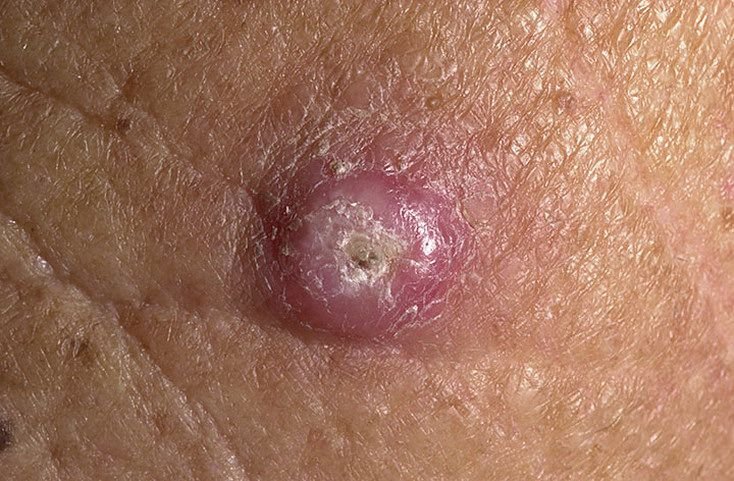
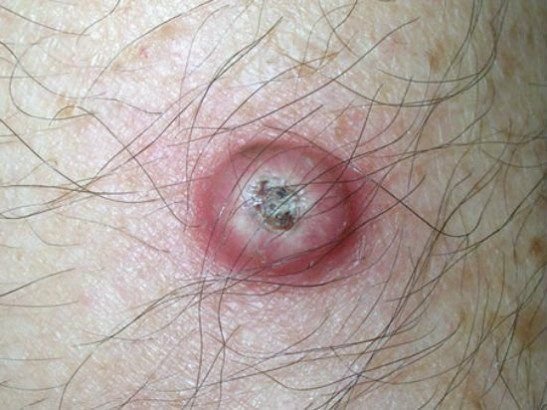
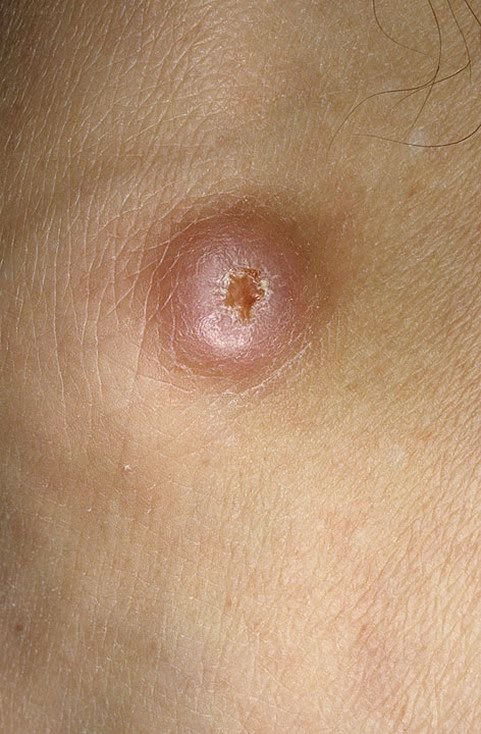
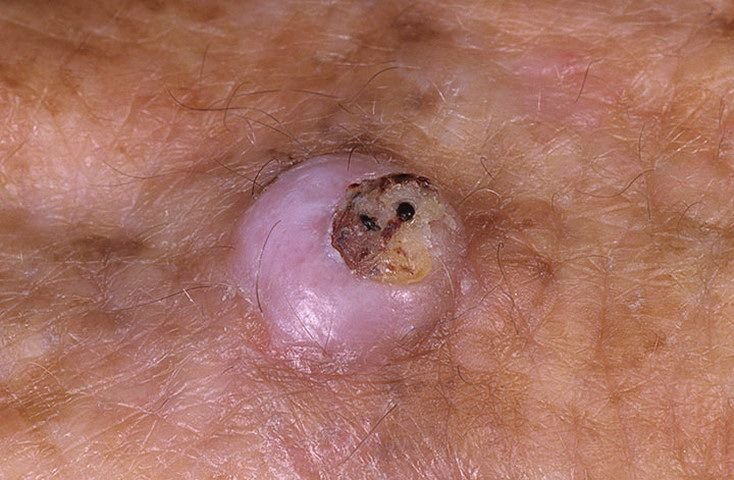
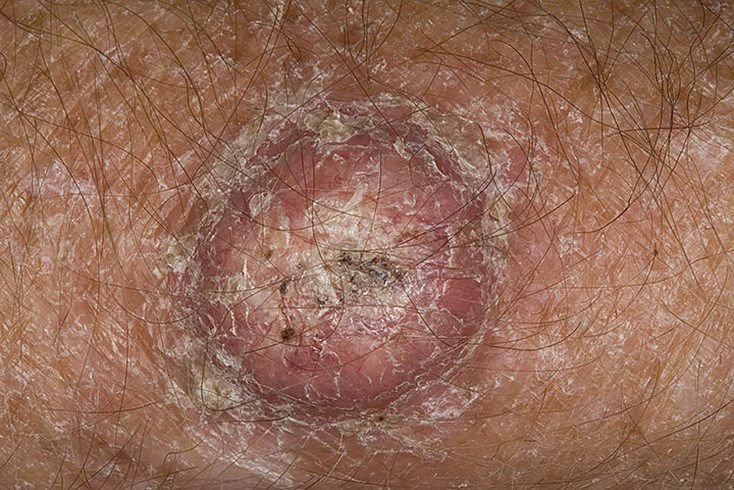
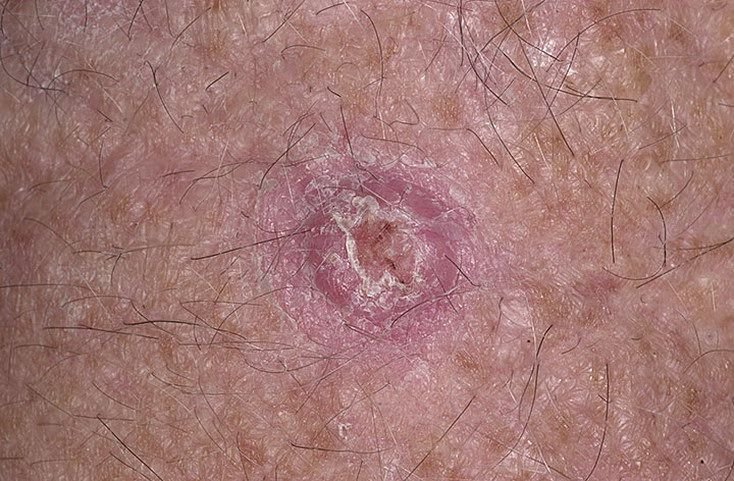
غالبًا ما يظهر القرنبيط الكيراتيني كآفة مرتفعة، على شكل قبة مع فوهة مركزية أو نواة مملوءة بالكيراتين. تكون السطح المحيطي عادةً ناعمًا وخاليًا من خطوط الجلد الطبيعية. في بعض الحالات، يكون المركز متآكلًا أو مغطى بقشرة. قد ينمو الورم في البداية بسرعة على مدى أسابيع، ليصل إلى حجم 10-20 مم، وبعد ذلك عادة ما يتباطأ النمو. قد تتطور الآفات التي يزيد حجمها عن 20 مم إلى نزيف أو ألم مع صدمة طفيفة.
عادةً ما تكون حدود الآفة متناسقة ومنتظمة، على الرغم من أن بعض الحالات قد تظهر حواف غير محددة مع احمرار محيط. قد تبدو المنطقة المركزية رمادية بسبب الكيراتين، بينما تكون الأطراف غالبًا وردية أو حمراء أو مصفرة. لا ينمو الشعر على سطح الآفة. عند الجس، تبدو الآفة صلبة ولكنها متحركة بالنسبة للأنسجة الأعمق. في الآفات الأصغر، عادةً ما تكون هناك أعراض ذاتية، ولكن الأورام الأكبر قد تسبب ضغطًا أو عدم راحة.
تحدث الكيراتوآكانثوما بشكل متكرر في المناطق المعرضة للشمس من الجسم. تشمل المواقع الشائعة الساعدين واليدين والوجه والرقبة والظهر والساقين السفليتين. أقل شيوعًا، قد تنشأ الآفات على الصدر أو البطن أو الفخذين.
الميزات الديرماتوسكوبية
يمكن أن يكشف الفحص الديرماتوسكوبي للكيراتوآكانثوما عن الميزات التالية:
- لون محيطي وردي متجانس: خلفية وردية موحدة في محيط الآفة.
- منطقة حلقية بيضاء: تحيط بالنواة المركزية، تعكس هذه المنطقة الحلقية نسيجًا مليئًا بالكيراتين.
- سدادة كيراتينية مركزية: سمة مميزة للكيراتوآكانثوما، تظهر ككتل صفراء أو رمادية من الكيراتين في المركز.
- جلطات دموية أو بقع نزيفية: شائعة في الأورام الأكبر أو تلك المعرضة للصدمات.
- أنماط الأوعية الدموية المحيطية: أوعية خطية أو على شكل دبابيس أو موجهة شعاعيًا في النسيج المحيط.
التشخيص التفريقي
يجب التمييز بين الكيراتوآكانثوما والعديد من الحالات الجلدية الأخرى، بعضها خبيث. تشمل هذه:
- قرن جلدي
- ديرماتوفبروما
- كوميدون مفتوح (رؤوس سوداء)
- كيراتوزية دهنية
- مرض بوان
- سرطان الخلايا الحرشفية
- سرطان الخلايا القاعدية
- الميلانوما (وخاصة الأنواع الخالية من الميلانين)
المخاطر والتشخيص
على الرغم من أن الكيراتوآكانثوما يعتبر عادة حميدًا وقد يخضع للانحدار التلقائي، إلا أنه لا يزال يعتبر حالة سرطانية مسبقة اختيارية. خطر التحول الخبيث إلى سرطان الخلايا الحرشفية منخفض نسبيًا لكنه يزيد في حالة وجود عوامل خطر إضافية، مثل الصدمات المزمنة، أو الحروق، أو التعرض للمواد الكيميائية.
علاوة على ذلك، قد يكون لدى الأفراد الذين لديهم تاريخ من الكيراتوآكانثوما خطر متزايد من تطوير سرطانات جلدية أخرى في أماكن أخرى من الجسم. وهذا يستلزم متابعة دقيقة وفحوصات جلدية منتظمة لضمان الكشف المبكر والتفريق بين الآفات الجديدة.
إدارة واستراتيجية سريرية
عند الشك أو تأكيد الكيراتوآكانثوما، يوصى بإحالة المريض إلى طبيب جلدية أو أونكولوجي. نظرًا للتشابه السريري مع الأورام الخبيثة، فإن التأكيد النسيجي أمر أساسي. حتى مع التشخيص الحميد المؤكد، يوصى عادةً باستئصال جراحي بسبب إمكانية النمو، والانزعاج، والنزيف، والتحول الخبيث.
إذا تم رفض الجراحة، يجب على المريض الخضوع لمراقبة ديناميكية نشطة، بما في ذلك وثائق فوتوغرافية للآفة لمراقبة التغييرات الطفيفة. المراقبة مهمة بشكل خاص بالنسبة للأورام التي تتجاوز 20 مم أو تلك التي تظهر أعراض جديدة.
يُنصح بإجراء فحوصات روتينية للجلد في الربيع والخريف، وخاصةً لدى الأفراد الذين لديهم تاريخ من سرطان الجلد أو الكيراتوأكانثوما. يساعد رسم خرائط الجلد لكامل الجسم في المراقبة طويلة الأمد ويسمح بالكشف المبكر عن التغيرات المشبوهة في شكل الجلد.
العلاج
العلاج القياسي الذهبي هو الاستئصال الجراحي مع هامش من الأنسجة الصحية، مما يضمن الإزالة الكاملة ويقلل من خطر التكرار. يجب أن يكون الاستئصال بسمك كامل لالتقاط الآفة بالكامل.
الاستئصال السطحي أو تقنيات الإزالة السطحية غير مستحسنة، حيث إنها تزيد من فرصة التكرار. وبالمثل، فإن الطرق مثل الاستئصال بالليزر أو التدمير البارد ليست موصى بها للكيراتوأكانثوما بسبب ضعف السيطرة النسيجية ومعدل أعلى من الانتكاس المحلي.
الوقاية
تهدف الاستراتيجيات الوقائية إلى تقليل احتمال تطوير الكيراتوأكانثوما وتحديد العوامل البيئية والبدنية الضارة على الجلد:
- تقليل التعرض للشمس وتجنب المصادر الاصطناعية للأشعة فوق البنفسجية مثل أسرة التسمير.
- استخدام واقيات شمسية ذات طيف واسع وارتداء ملابس واقية أثناء التعرض للشمس.
- منع الصدمات المزمنة أو التهيج الميكانيكي للجلد.
- تجنب المخاطر المهنية التي تتضمن الإشعاع المؤين أو المواد الكيميائية السامة.
- ممارسة النظافة الجيدة للبشرة وفحص الجلد بشكل منتظم لرصد التغيرات.
- الخضوع لتقييمات جلدية دورية لاكتشاف الآفات المحتملة الخبيثة مبكرًا.
يعد التعرف المبكر والإدارة في الوقت المناسب أمرًا حيويًا لتقليل المضاعفات وتحسين النتائج في المرضى الذين يعانون من الكيراتوأكانثوما.