Vähenenud Plantar (ICD-10: B07) ⚠️
Plantaar Sõrm (Verruca Plantaris): Tavaline Viiruslik Neoplasm Jalas.
Ülevaade
Plantaar sõrmed, mida nimetatakse ka verruca plantaris, on healoomulised nahakasvajad viirusliku päritoluga, mis arenevad tavaliselt jalgade kandepindadel. Need on põhjustatud teatud inimpapillomaviiruse (HPV) tüvedest ning diagnoositakse kõige sagedamini laste ja noorukite seas, ulatudes kuni 10%-ni sellest elanikkonnast. Need sõrmed on iseloomulikud oma külgnevate asukohtade, keratiniseeritud pinna ja sagedase vastupanu tõttu ravile, eriti vanematel isikutel.
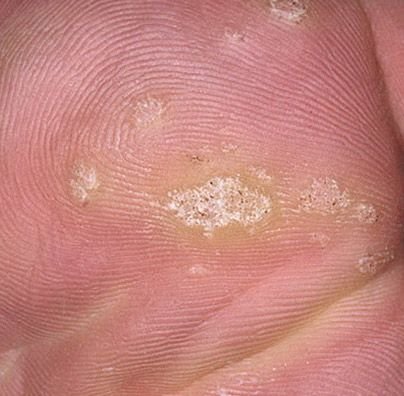
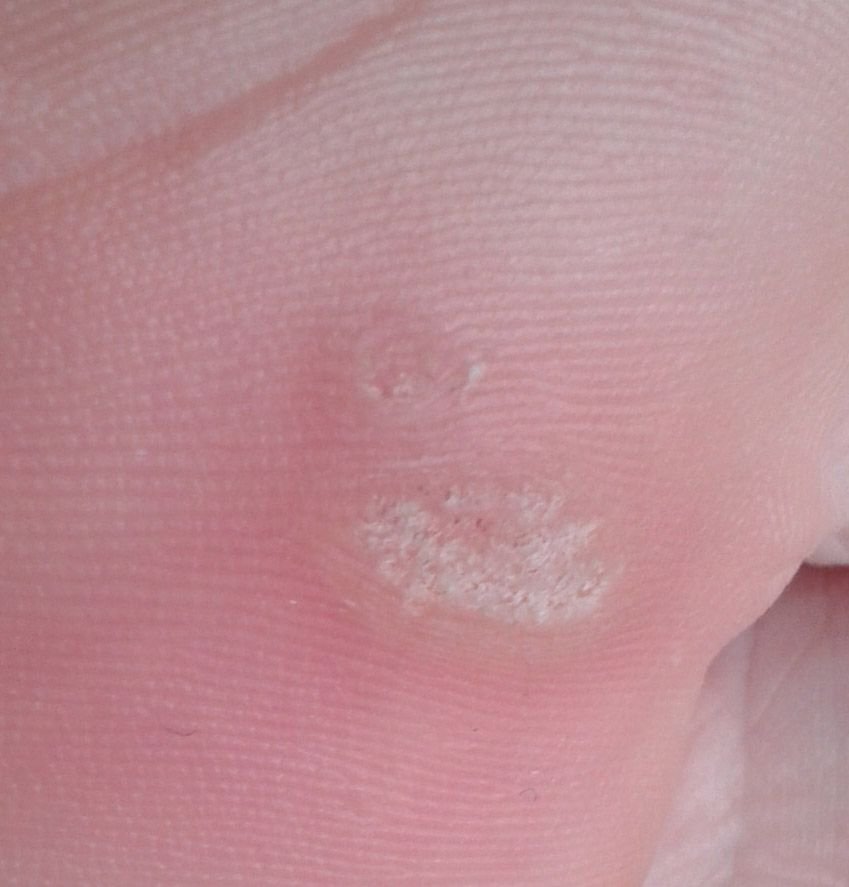
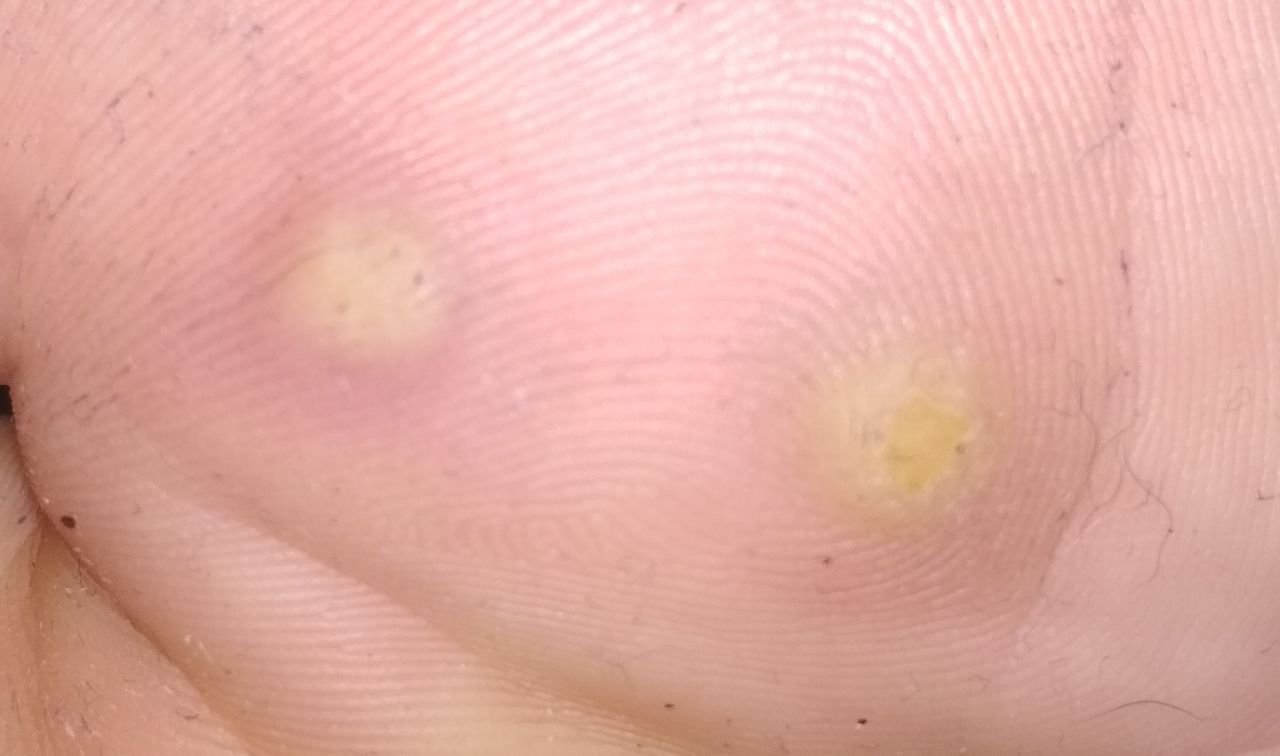
Plantaar sõrmed on sageli üksi, kuid võivad esineda ka kogumitena või üheneda suureks mosaiiklesiooniks. Kõndimise tõttu tekkiv surve võib põhjustada nende kasvu sissepoole, mitte väljapoole, muutes need valulikuks kõndimisel või pikaajalise seismise ajal. See eristab neid teistes kohtades esinevatest sõrmedest, mis on tavaliselt sümptomideta.
Soosivad Tegurid ja HPV Ülekandmine
Plantaar sõrmede aluseks on HPV nakkus, tavaliselt madala riskiga onkogeenilised tüübid, nagu HPV 1, 2, 4 või 57. Hoolimata HPV kõrgest ülemaailmsest levimusest (kuni 90% täiskasvanud elanikkonnast võivad olla kandjad) areneb ainult osadel isikutel nähtavad sõrmed, rõhutades täiendavate soosivate tegurite tähtsust kliinilise ilmingu jaoks.
Need tegurid hõlmavad:
- Immuunpuudulikkus: Sealhulgas immunosupressiivne ravi, kroonilised haigused, HIV nakkus;
- Endokriinsed ja ainevahetushäired: Diabeet, rasvumine, hormoonide tasakaaluhäired;
- Kroonilised nahatraumad: Mikrorebendid paljajalu kõndimisest, kitsad kingad või liigsed füüsilised tegevused;
- Üksikasjalik jala higi: Loodud niiske keskkond, mis on soodne HPV ellujäämiseks ja sissepääsuks;
- Kontakt saastunud pindadega: Avalikud dušid, spordisaalid, basseinid;
- Poorne jalahügieen: Harv pesemine, vale kuivamine, jagatud jalatsid või sokid;
- Psühhofüsioloogiline stress: Nõrgestab immuunsüsteemi ja suurendab viiruse tundlikkust.
Ülekandmine toimub otsese naha kontaktiga viiruslike osakestega või kaudselt saastunud pindadega kontaktides. Viirus tungib sisse naha kaudu väikeste abrasiivide kaudu ning asub epidermise basaalmähises, kus see kutsub esile keratinotsüütide ebanormaalse proliferatsiooni.
Plantaar Sõrmede Diagnoosimine
Plantaar sõrmede diagnoosimine põhineb kliinilisel hindamisel, arvestades kahjustuse välimust, asukohta ja patsiendi sümptomeid. Tõkke tõttu tiheda keratini kihi ja kehakaalu surve tõttu võivad plantaar sõrmed sarnaneda maisitõlvikute või kallustega.
Lisainfo diagnostilised lähenemisviisid hõlmavad:
- Dermatoskoopia: Võimaldab tuvastada iseloomulikke veresoonte mustreid ja keratiniseerimise pistikuid;
- HPV DNA testimine: Võib olla kasulik korduvate või ebatüüpiliste konnasilmade korral viirusetüübi määramiseks;
- Histoloogiline uurimine: Teostatakse, kui kahtlustatakse pahaloomulisust või et kinnitada diagnoosi refractory kahjustuste korral.
Sümptomid ja kliinilised omadused
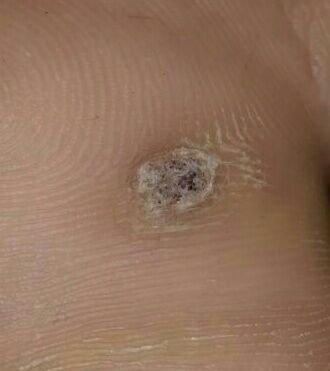
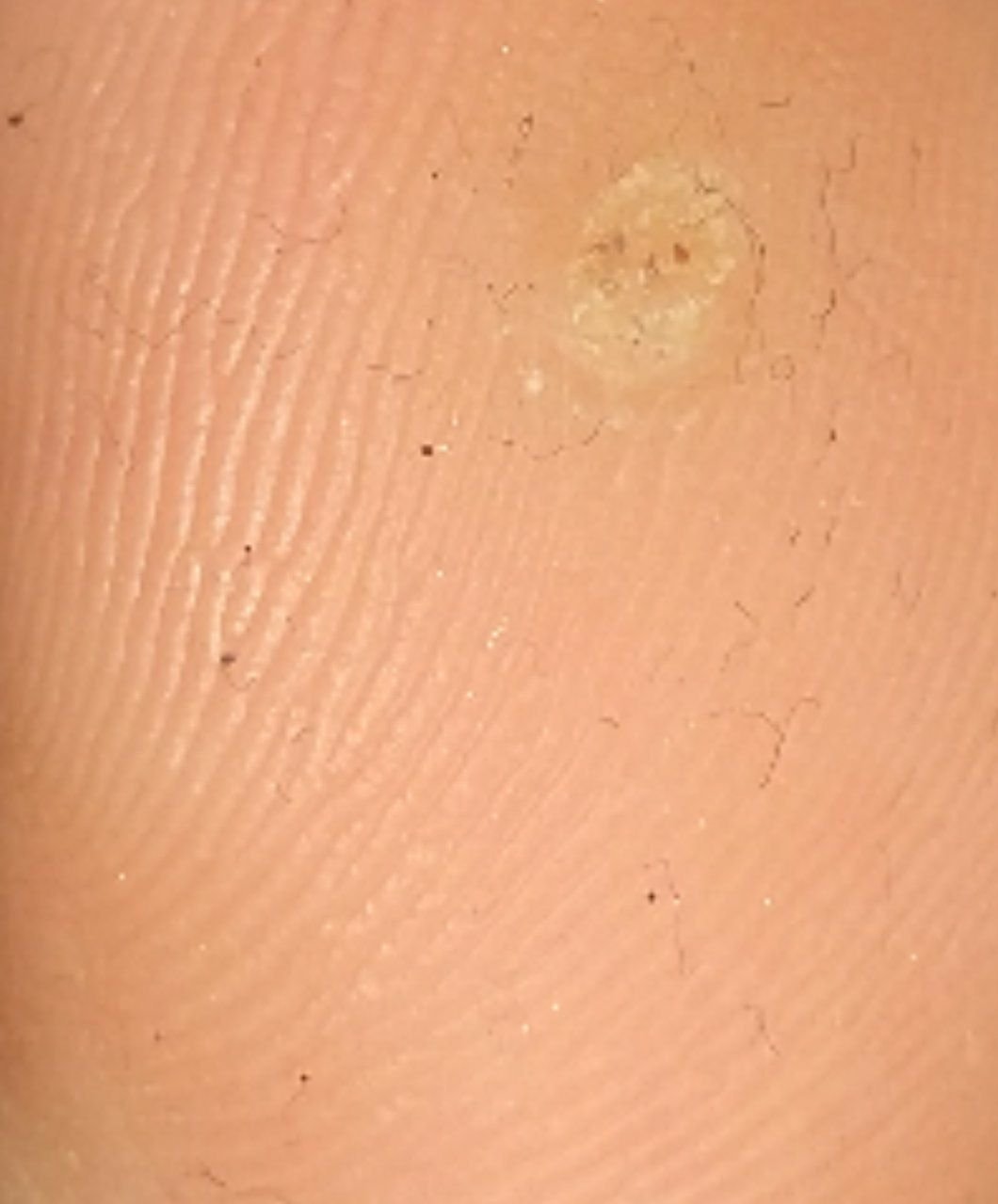
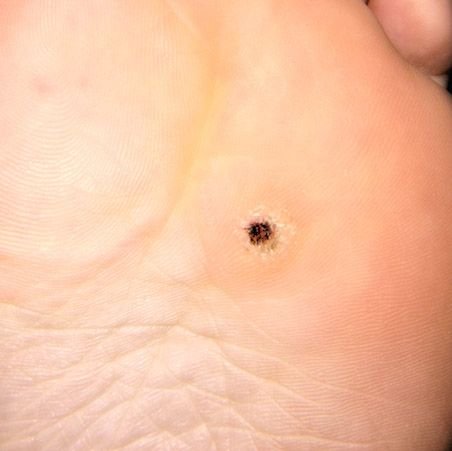
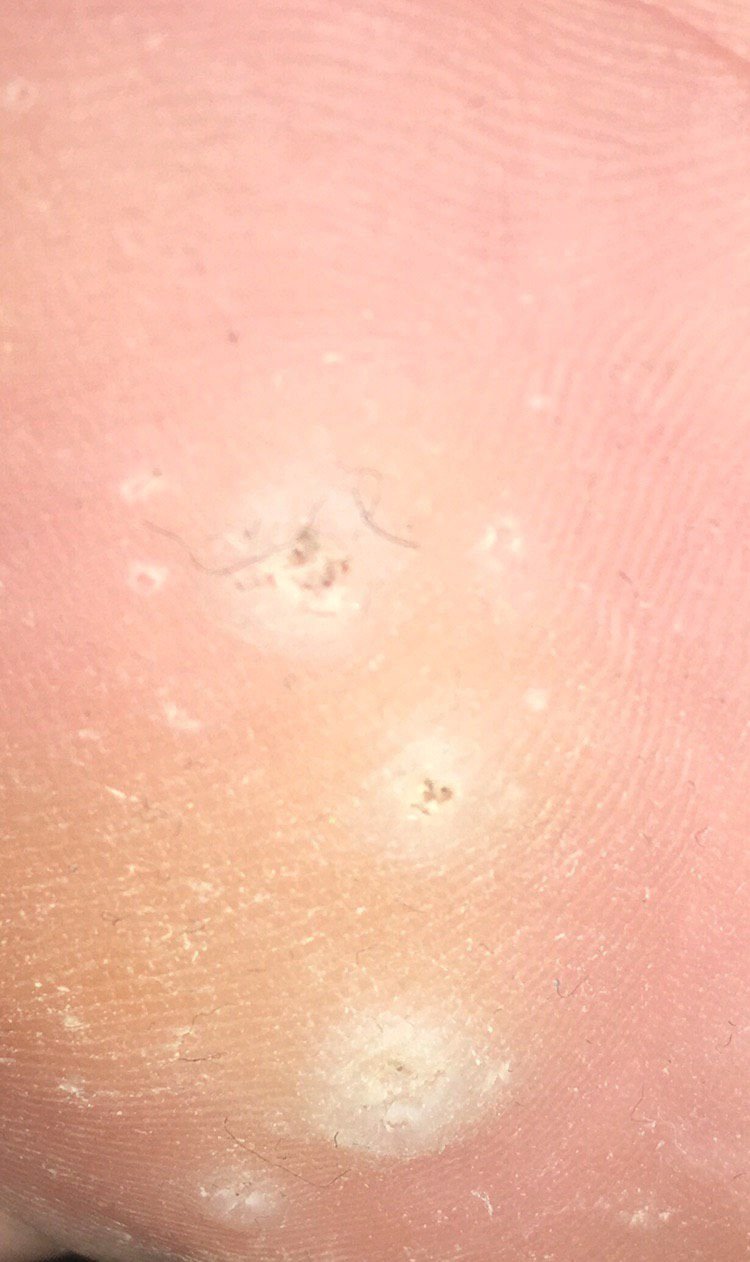
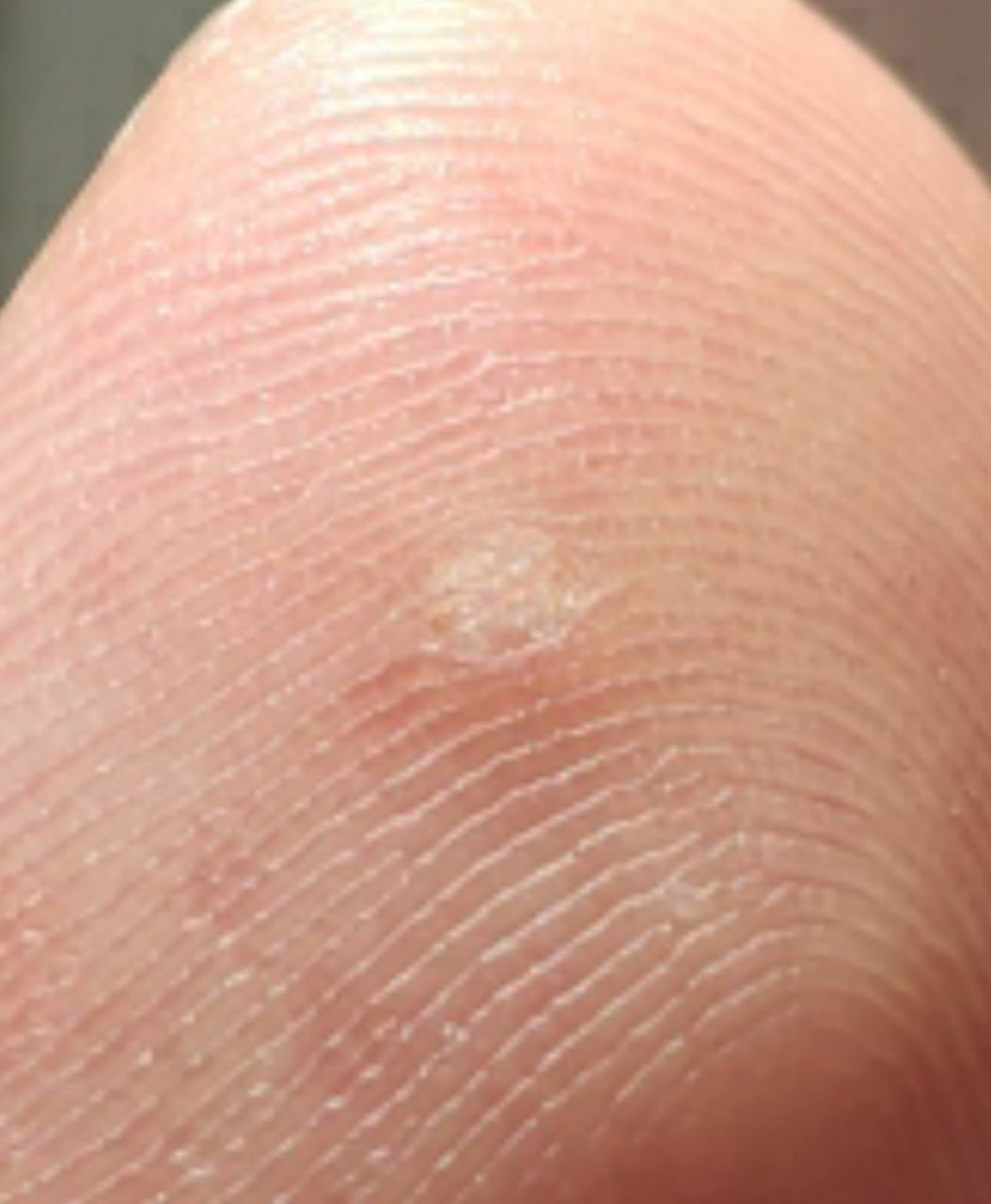
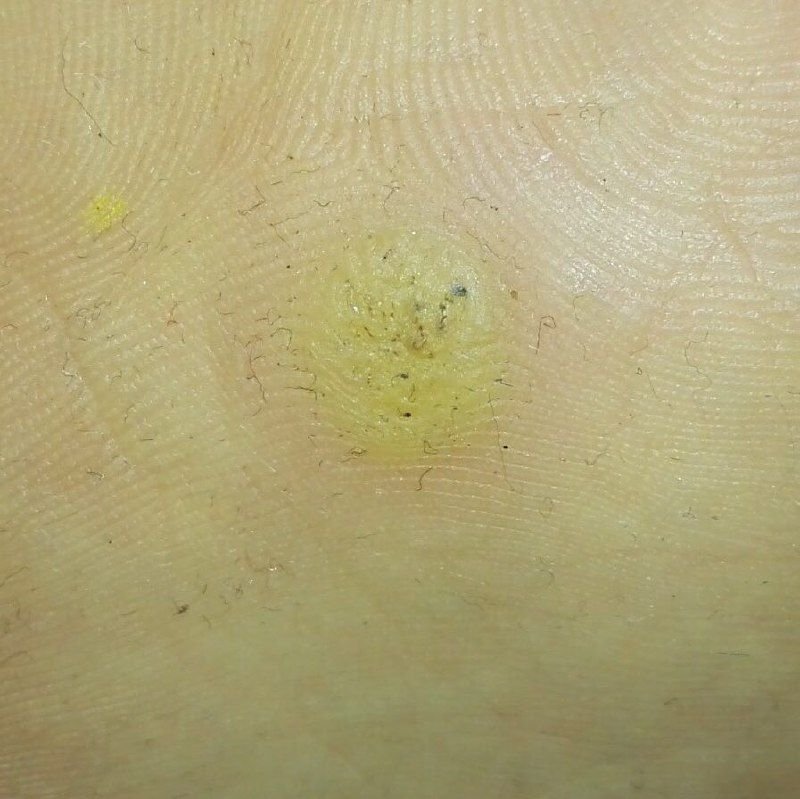
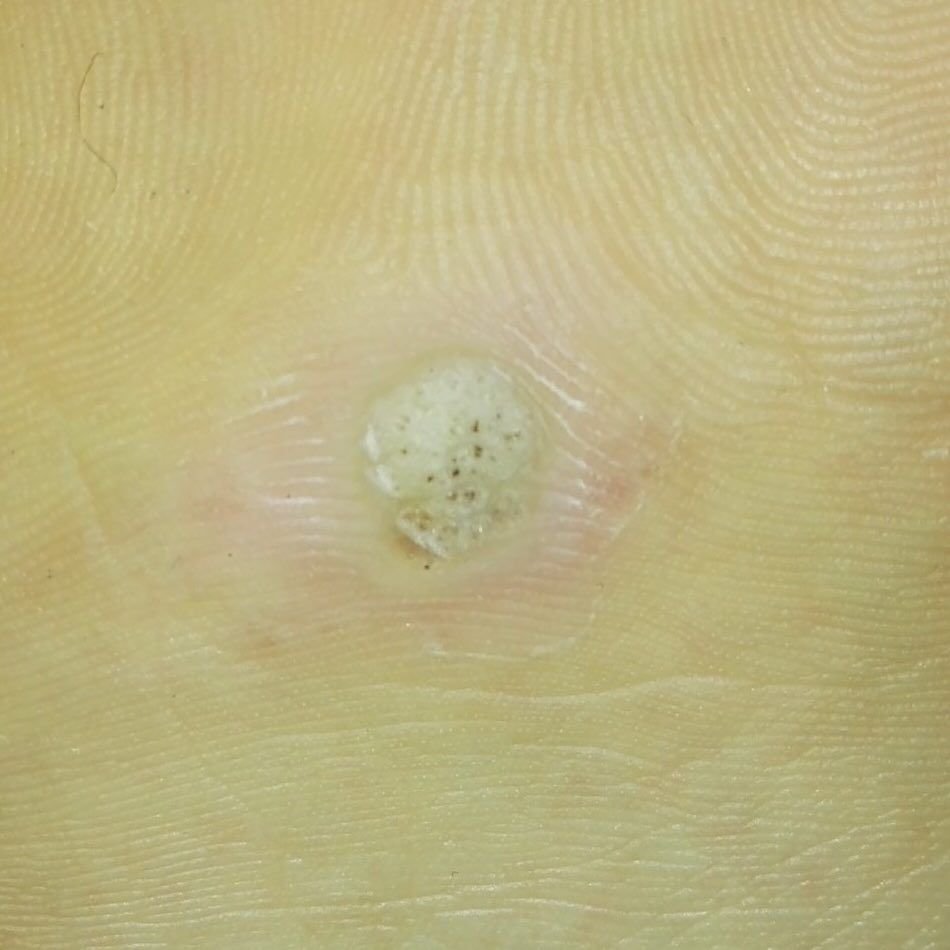
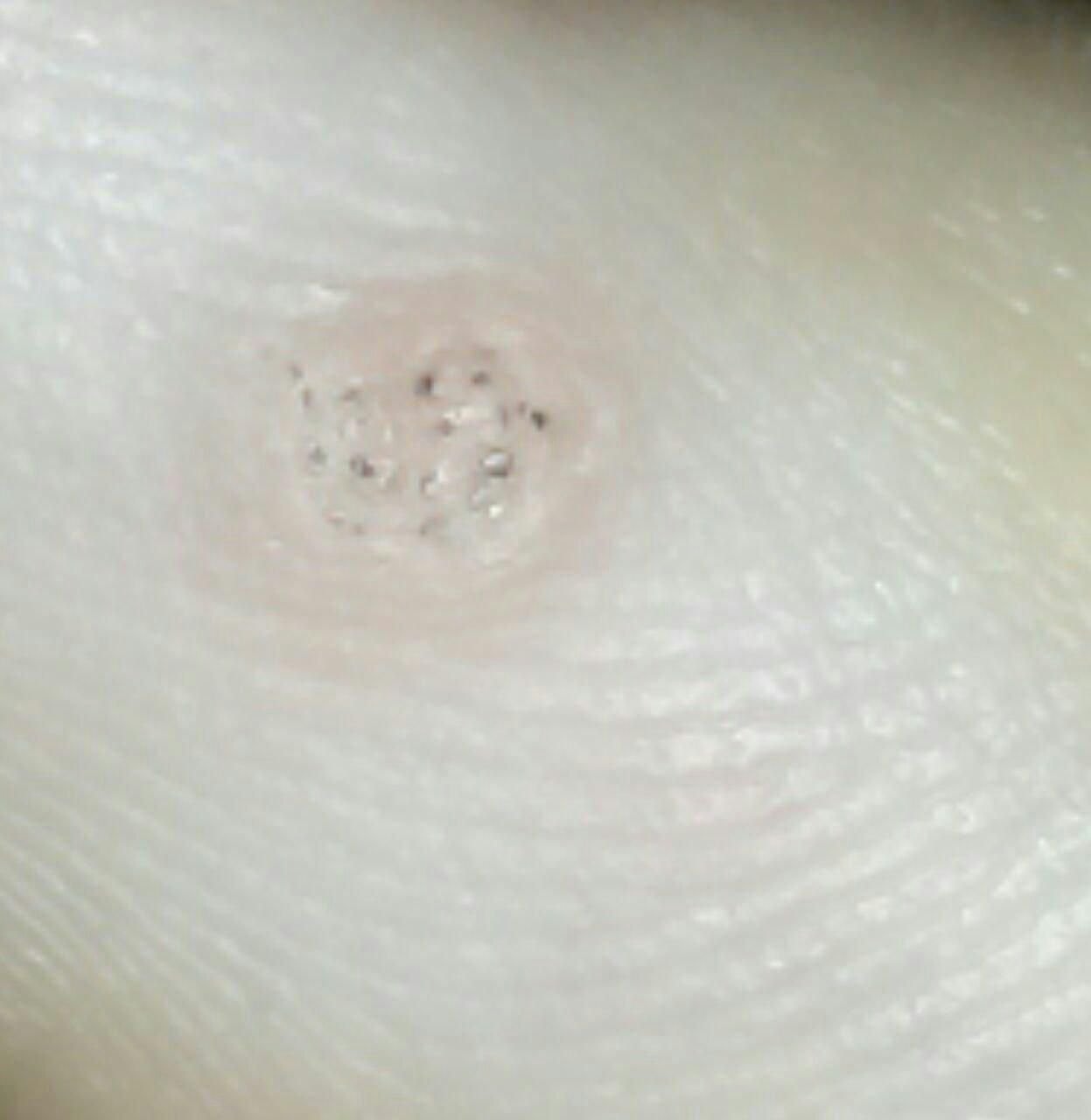
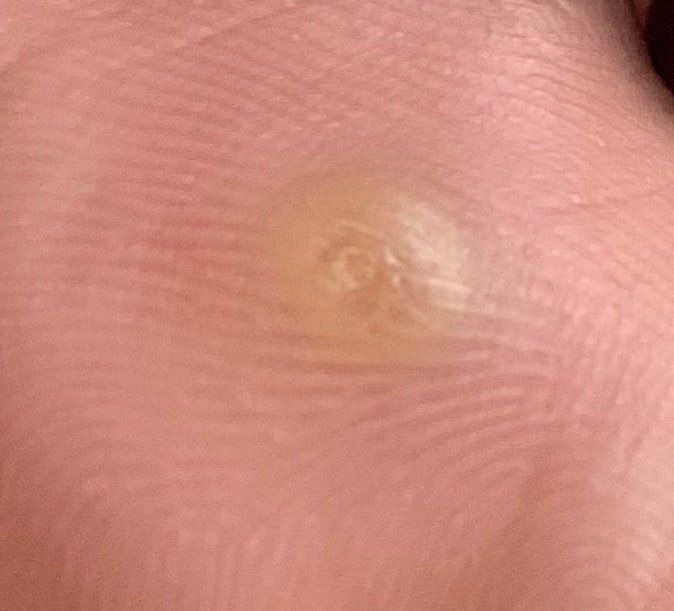
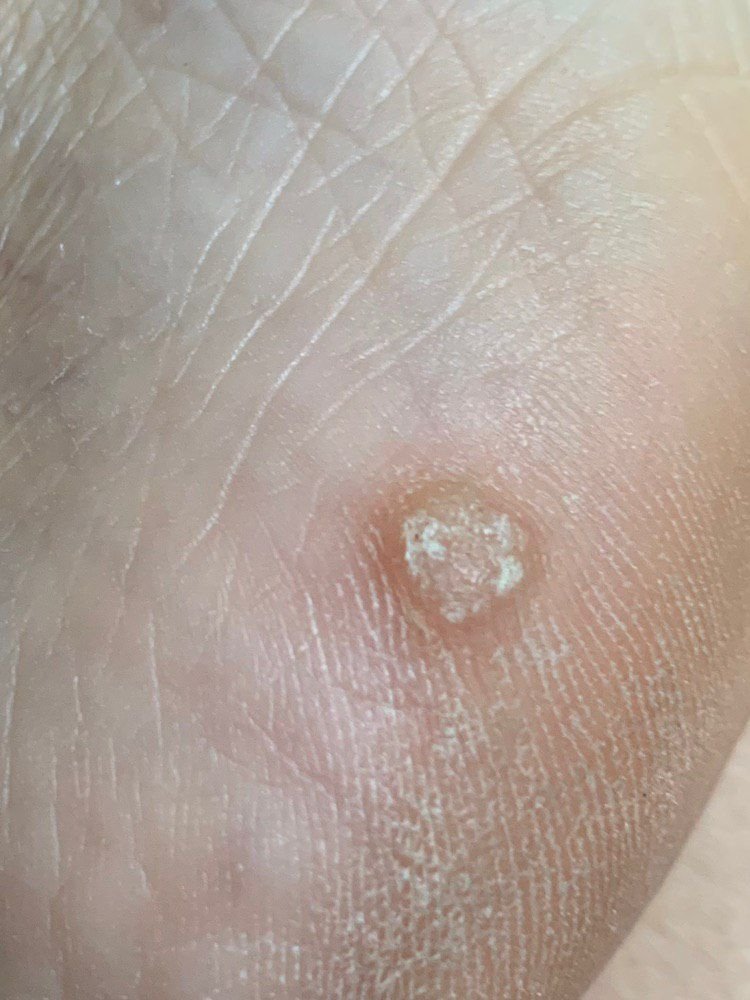
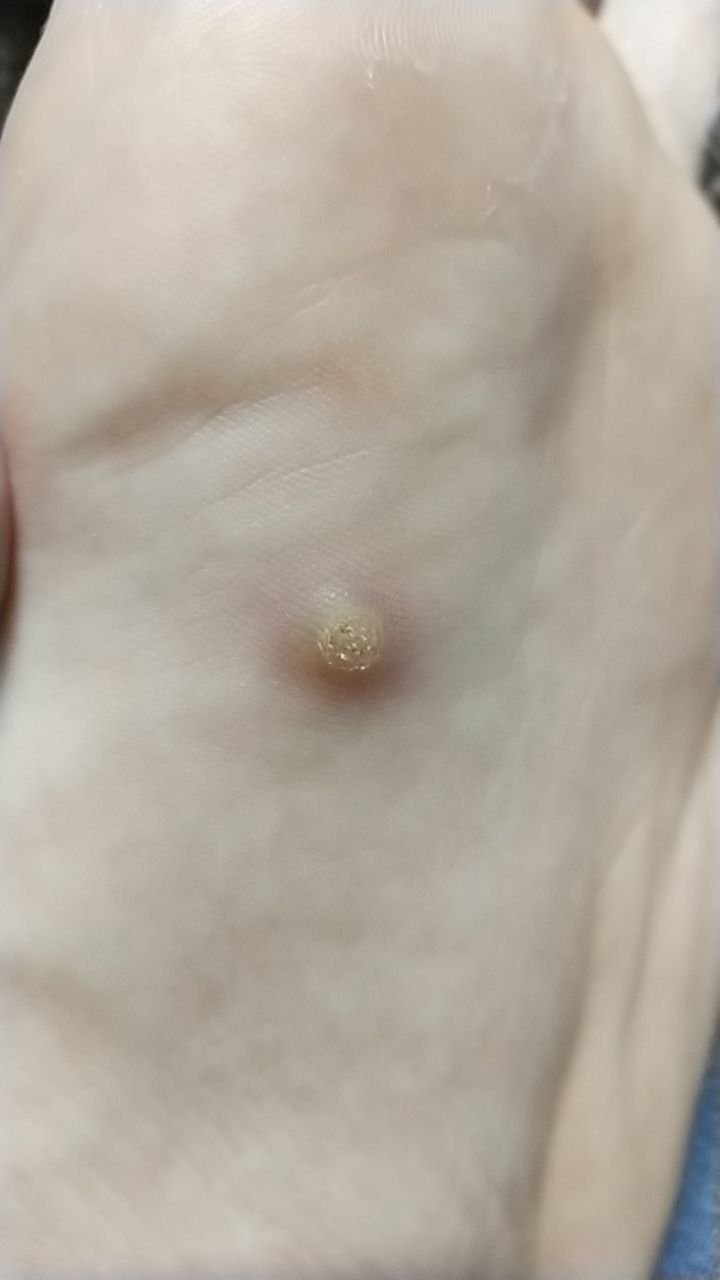
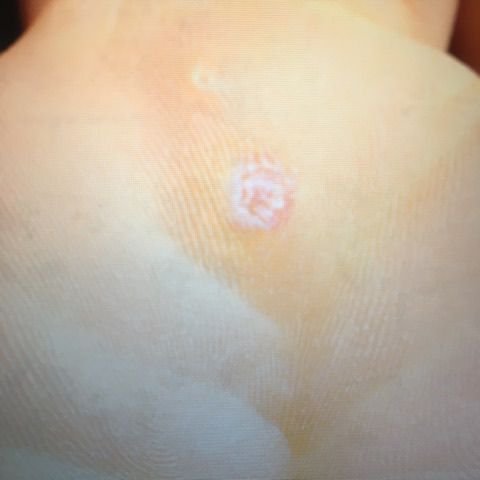
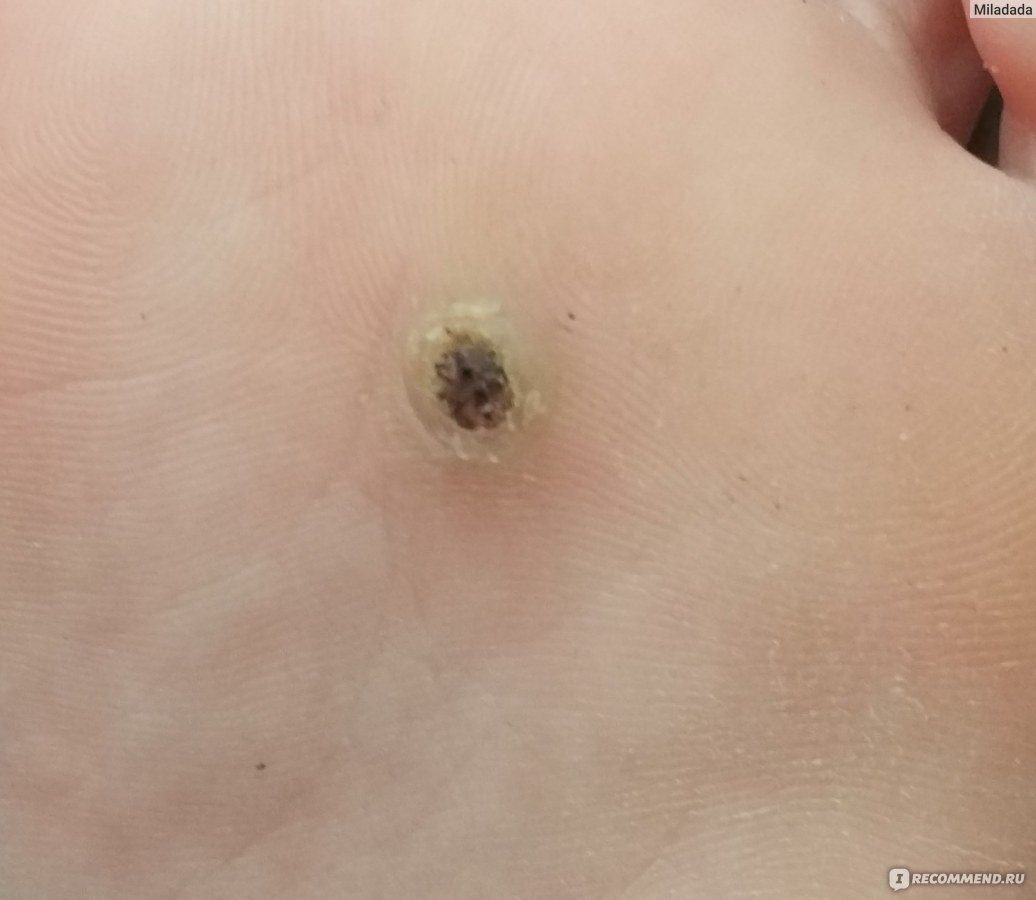
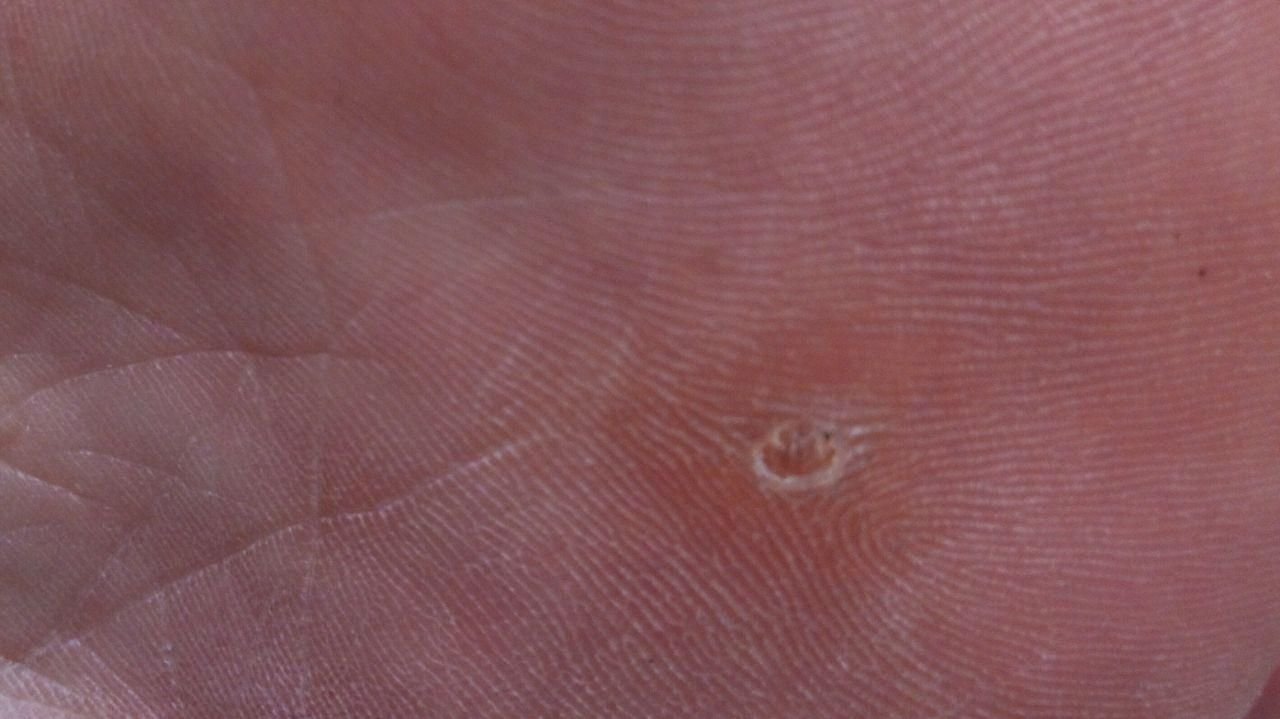
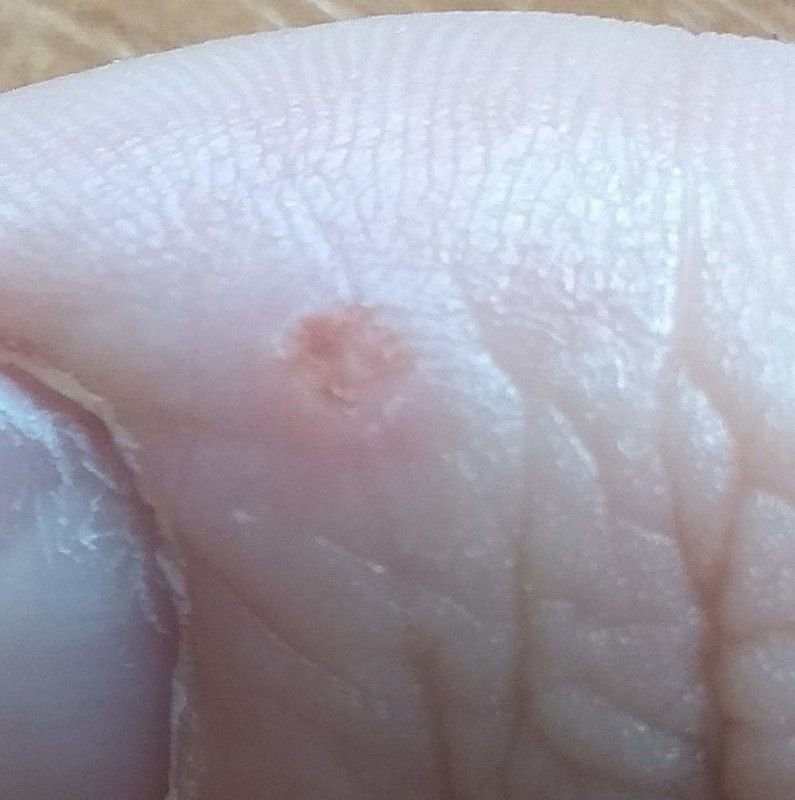
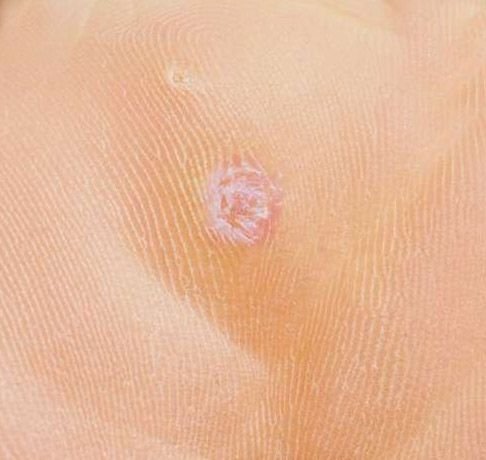
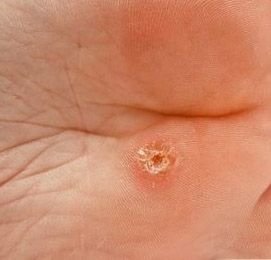
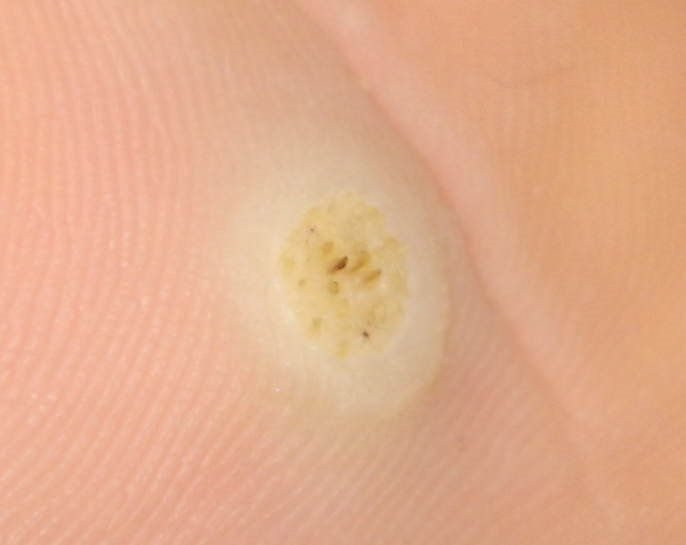
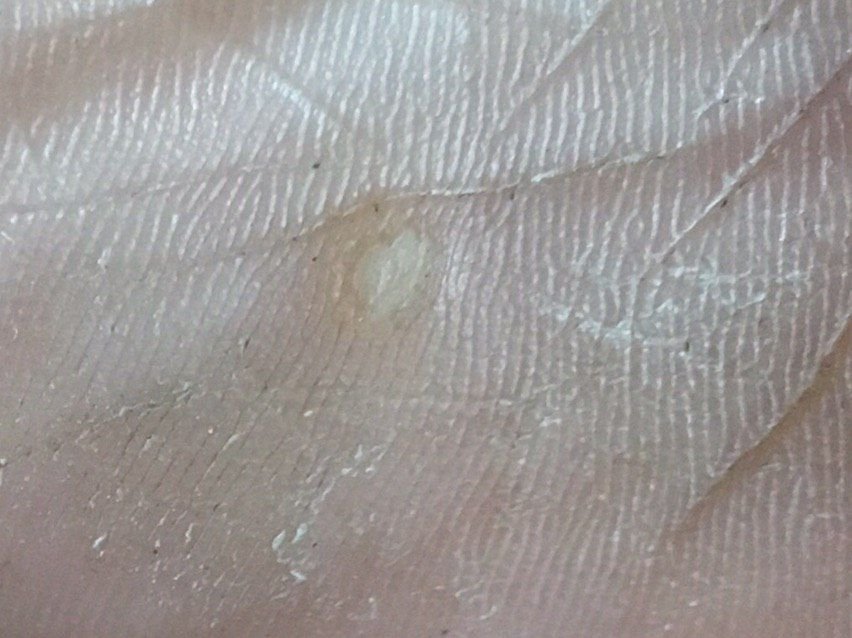
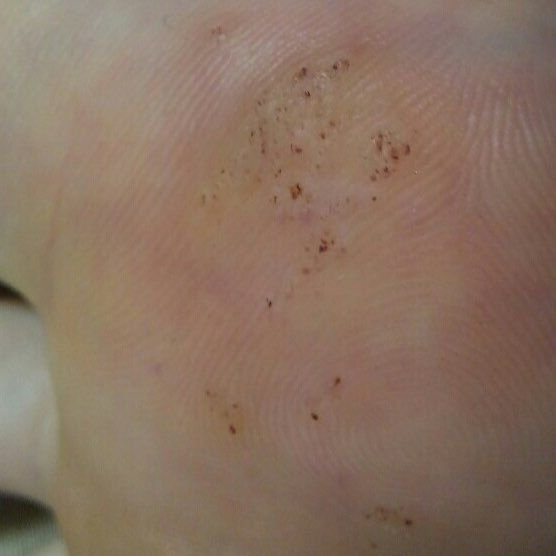
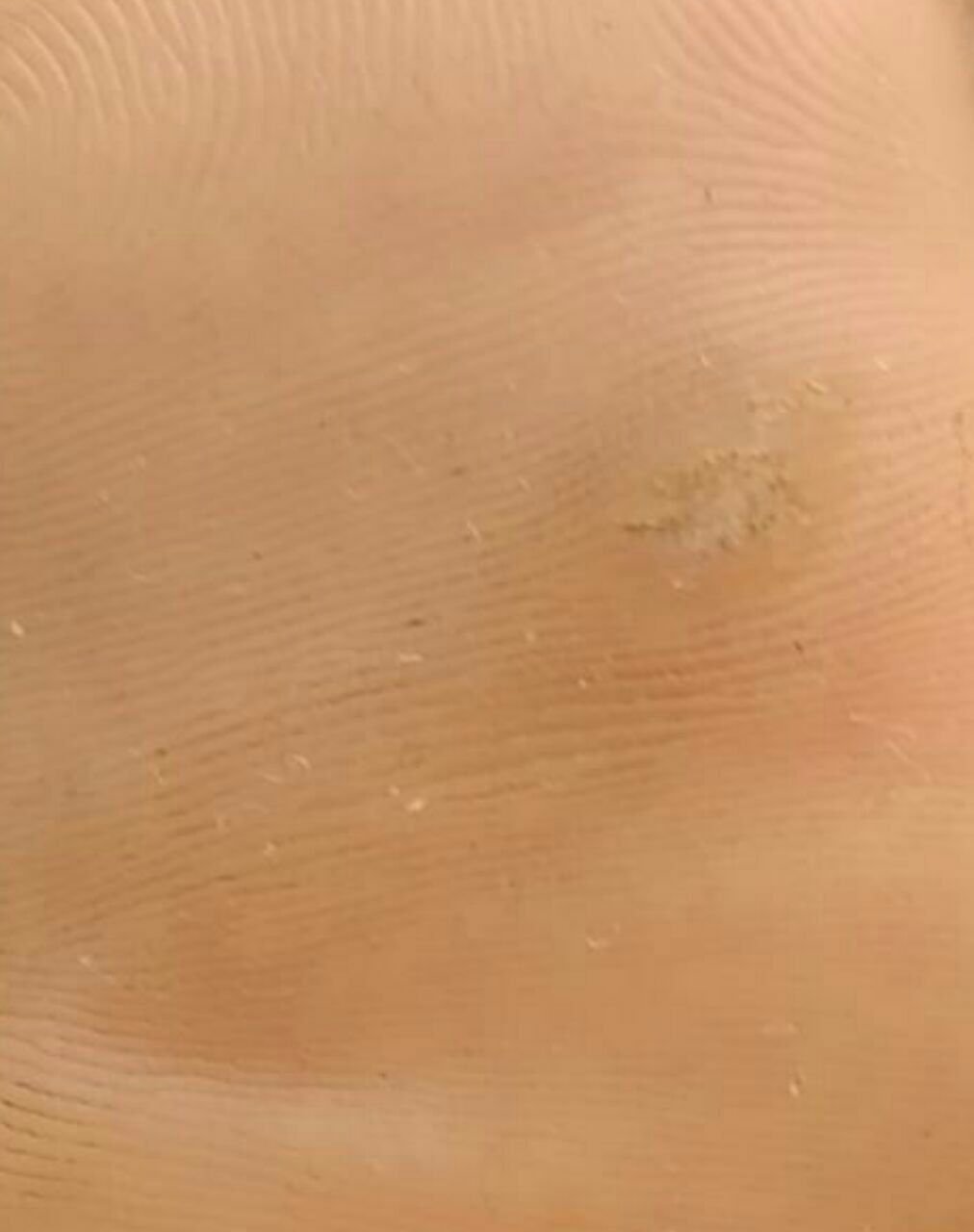
Plantar konnasilmad näivad lamedate või kergelt kõrgendatud kahjustustena konnasilmade karm, paksenenud pind ja sageli on nende keskel keratiniseerimise pistik. Nende kasv on sageli suunatud sissepoole, kuna koormus seistes ja kõndides.
Kliinilised omadused hõlmavad:
- Asukoht: Jala tallad, eriti kaalu kandvad alad, nagu kanna või eesmine jalg;
- Suurus: Tavaliselt 2–5 mm läbimõõduga; suuremad kahjustused võivad olla tingitud mitmete konnasilmade koondumisest;
- Pind: Karm, peente papillide või papillaarsete harjastega, sageli nähtavad trombiseeritud kapillaarid;
- Värv: Liha värvi, kahvatu või hallikas, sõltuvalt keratiini sisust ja kahjustuse east;
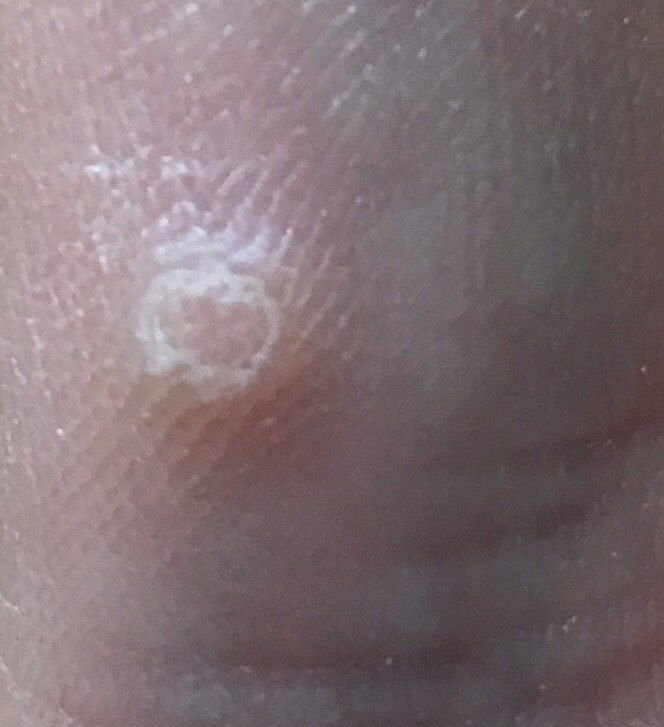
- Servad: Hästi määratletud keratiniseeritud piiri abil, mis eraldab kahjustuse tervest nahast;
- Sümptomid: Valu või hellus kõndimisel, surve tundlikkus ja võimalik kipitus või ebamugavustunne.
Dermatoskoopiline kirjeldus
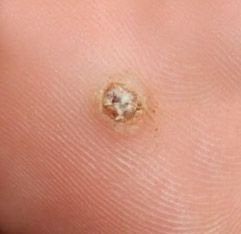
Dermatoskoopia on hindamatu tööriist, et eristada plantar konnasilmi teistest keratoossetest kahjustustest. Klassikalised leidud hõlmavad:
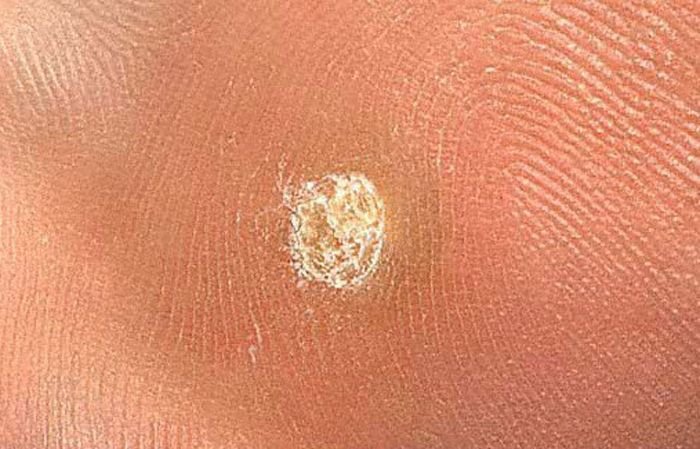
- „Konnakude“ muster: Klastrid papillae, igaüht ümbritseb valge keratini rõngas ja sisaldab keskel punast või musta punkti (kapillaarne silmus või trombiseeritud anum);
- Kollakad struktuurita tsoonid: Tekitatud hüperkeratoosi tõttu kaalukoormusest;
- Kahvatu korolla serval: Märgib üleminekut tervesse nahka;
- Lineaarsete ribade või vagu: Aeg-ajalt nähtavad kehakaalu tõttu dermaliste struktuuride kokkusurumise tõttu.
Need omadused aitavad eristada plantar konnasilmi maiside, kalluste, seborroiliste keratooside ja pigmenteeritud kahjustuste vahel.
Differentsiaaldiagnostika
Plantar konnasilmad tuleb eristada teistest nahakahjustustest jala talladel, kuna nende välimus võib jäljendada mitmeid tavalisi ja ebatavalisi seisundeid. Olulised diferentsiaaldiagnostilised võimalused hõlmavad:
- Kallis (clavus): Keskne südamik, mida ümbritseb keratin; puuduvad veresoonte punktid ja tavaliselt on külgtallaga surve korral vähem valus;
- Kallus: Ühtlane paksenemine stratum corneumis ilma kesksed anumad või valu vertikaalse surve korral;
- Lame konnasilm: Sile pind, väiksem suurus, sageli leidub näol või kätes;
- Tavaline konnasilm: Rohkem tõusnud, karedam pind, tavaliselt leidub kätes või küüneümbruse aladel;
- Dermatofibroom: Tõhus, hüperpigmenteeritud kahjustus, millel on “dimplesigna” külgpressimisel;
- Pigmenteeritud neevus: Stabiilne, sümmeetriline pigmenteeritud kahjustus; võib osutuda biopsiale, kui ilmnevad muutused;
- Molluscum contagiosum: Keskne nabakujuline papule, millel on pärlmuttergivate omaduste, sagedamini lastel;
- Amelanootne melanoom: Haruldane, kuid tuleb välistada kiiresti muutuvate või ebatüüpiliste plantar kahjustuste korral.
Riskid ja kliinilised tähendused
Plantar konnasilmad peetakse mitte-kasvajaliseks ja ei kanna normaalsetes tingimustes mingit onkogeenilist riski. Siiski võivad teatud kliinilised stsenaariumid vajada lähedasemat jälgimist, eriti kui:
- Leesioon muutub kiiresti kuju, värvi või tekstuuri;
- Valu süveneb või veritsus toimub ilma traumata;
- Kannus taastub kiiresti pärast eemaldamist või levib lähedal asuvatesse piirkondadesse;
- Patsient on teadaoleva immuunpuudulikkusega seisundiga.
Lisamured hõlmavad:
- Füüsiline ebamugavus: Valu kõndimise või treeningu ajal võib vähendada liikuvust ja mõjutada elukvaliteeti;
- Trauma ja veritsemine: Pidev surve suurendab naha lõhkemise ja sekundaarsete bakteriaalsete nakkuste riski;
- Psühholoogiline stress: Nähtavus, eriti mitme leesi korral, võib põhjustada eneseteadvust või piinlikkust;
- Immuunfunktsiooni häired: Mitmed või tagasihoidlikud leesioonid võivad peegeldada vähendatud immuunkontrolli HPV nakkuse üle.
Taktika: Jälgimine ja kliiniline juhtimine
Juhul, kui plantaarne kannus on asümptomaatiline ega sega kõndimist või igapäeva tegevusi, korrapärane jälgimine ja patsiendi teavitamine võivad olla piisavad. Jälgimist tuleks teha vähemalt kord aastas või sagedamini, kui muutusi esineb.
Patsiendid peaksid kiiresti konsulteerima dermatoloogiga, kui:
- Leesioonid muutuvad valulikuks, haavandiliseks või arv suureneb;
- Areaal esineb trauma, veritsemine või korduv nakkus;
- Oled immuunpuudulik või on olnud nahakasvajate ajalugu;
- Kannus põhjustab kõndimishäireid, tööalaseid probleeme või psühholoogilist stressi.
Sellistel juhtudel otsustab dermatoloog, kas jätkata eemaldamist või rakendada pidevat dünaamilist jälgimist. Mitme leesi või korduva kannuse korral on fotograafiline jälgimine ja leesi kaardistamine kasulikud tööriistad järjepidevaks jälgimiseks.
Plantaarsete kannuste ravi
Ravivalik sõltub leesiooni suurusest, arvust, asukohast, patsiendi vanusest ja valususe intensiivsusest. Vähem invasiivsed ravimeetodid on tavaliselt eelistatud lastele või neile, kellel on vähe kannuseid.
- Laserravi: Efektiivne vastupidavate leesioonide jaoks, minimaalsete armidega;
- Krioteraapia: Kannuse külmutamine vedela lämmastikuga; võib vajada mitmeid seansse;
- Raadiosageduslik kirurgia: Sobib suurematele või klastriga koosnevatele leesioonidele;
- Elektrokoagulatsioon: Termiline kauteriseerimine kannuse koe hävitamiseks, kasutatakse koos kuretaažiga;
- Paiksed ained: Salitsüülhape, imikuimod või 5-FU preparaadid võivad pehmendada keratiini ja stimuleerida immuunvastust (nõuab pikaajalist kasutamist);
- Kirurgiline ekstsioon: Jättes diagnostilise ebakindluse või konservatiivsete meetodite suhtes vastupidavatesse juhtumitesse. Histoloogia soovitatakse kõigi ekstsiseeritud leesioonide jaoks.
Enese ravimist ei soovitata puudumise tõttu mitte täielikku eemaldamise, infektsiooni, veritsemise ja raskuste korral healoomuliste ning pahaloomuliste kasvude eristamisel.
Plantar Warts’i Ennetamine
Plantar warts’i tõhus ennetamine hõlmab naha kaitsmist, HPV kokkupuute kontrollimist ja immuunsuse tervise hoidmist. Peamised meetmed hõlmavad:
- Kaitsejalatsite kandmine: Eriti avalikes duššides, riietusruumides ja basseinialadel;
- Jalgade hügieeni järgimine: Hoidke jalad puhtad ja kuivad ning vahetage sokke regulaarselt;
- Isiklike esemete desinfektsioon: Ärge jagage rätikuid, jalatseid ega küünetange;
- Tugevate immuunsüsteemide hoidmine: Tervisliku toitumise, stressi vähendamise, une ja füüsilise tegevuse kaudu;
- Trauma vältimine: Valige õigesti sobivad jalatsid ja kasutage vajadusel sisetaldasid;
- Rutiinne dermatoloogiline uuring: Eriti mitmete kahjustuste või viiruslike warts’ide ajaloo korral;
- UV kaitse: Vältige otsest traumat ja kiirgust nahale, eriti suvekuudel.
Kiire tähelepanu, ohutud ravimeetodid ja ennetav hooldus aitavad plantar warts’e tõhusalt kontrollida — minimeerides kordumise, ebamugavuse ja viirusliku ülekande riski.