Keratoakantom (ICD-10: D23) 🚨
Keratoakanthom
Keratoakanthom ist eine schnell wachsende, nicht pigmentierte und in der Regel gutartige Hautneubildung, die sowohl klinisch als auch histologisch häufig einem Plattenepithelkarzinom ähnelt.
Trotz seiner bösartigen Merkmale bildet sich das Keratoakanthom häufig innerhalb weniger Monate nach seinem ersten Auftreten spontan zurück. Dieser Tumor tritt in der Regel im Erwachsenenalter, vor allem nach dem 35. bis 40. Lebensjahr, auf und ist bei Männern häufiger als bei Frauen.
Prädisponierende Faktoren
Obwohl keine eindeutige Ursache für Keratoakanthome identifiziert wurde, gibt es mehrere Faktoren, die das Risiko für ihre Entstehung erhöhen. Zu diesen prädisponierenden Faktoren gehören:
- Übermäßige Sonneneinstrahlung: Chronische oder intensive Exposition gegenüber ultravioletter Strahlung (natürlich oder künstlich) ist ein bedeutender Risikofaktor, insbesondere bei hellhäutigen Personen.
- Ionisierende Strahlung: Eine frühere Strahlentherapie oder Umweltexposition kann die Bildung von Tumoren begünstigen.
- Chemische Reizstoffe: Längerer Hautkontakt mit krebserregenden oder reizenden Substanzen kann zur Bildung von Keratoakanthom beitragen.
- Chronische Traumata: Anhaltende Reizungen, Wunden oder Verbrennungen an derselben Hautstelle können die Entstehung von Tumoren begünstigen.
- Fremdkörper: Eingedrungene Splitter, Metallspäne oder andere Fremdkörper in der Haut können ein reaktives Keratoakanthom auslösen.
Diagnose
Die Diagnose eines Keratoakanthoms basiert auf einer gründlichen klinischen Untersuchung, die eine physische Untersuchung der Läsion und eine dermatoskopische Untersuchung umfasst. Aufgrund der auffälligen Ähnlichkeit mit Basalzellkarzinomen und insbesondere Plattenepithelkarzinomen wird in der Regel eine Biopsie durchgeführt, um die Diagnose zu bestätigen und eine Malignität auszuschließen. Eine histopathologische Analyse ist unerlässlich, um ein Keratoakanthoma von aggressiveren Formen von Hautkrebs zu unterscheiden.
Klinisches Erscheinungsbild
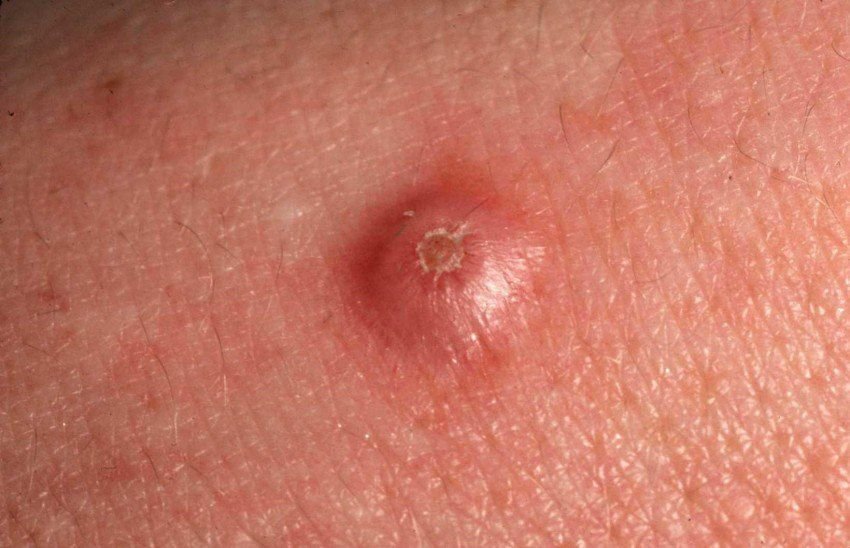
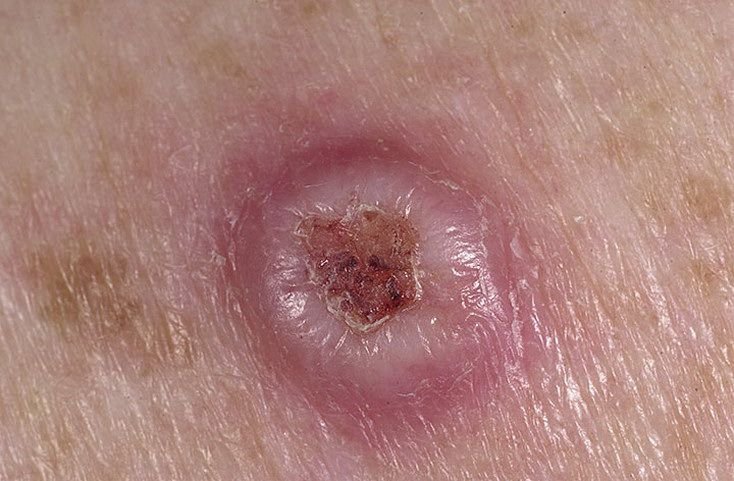
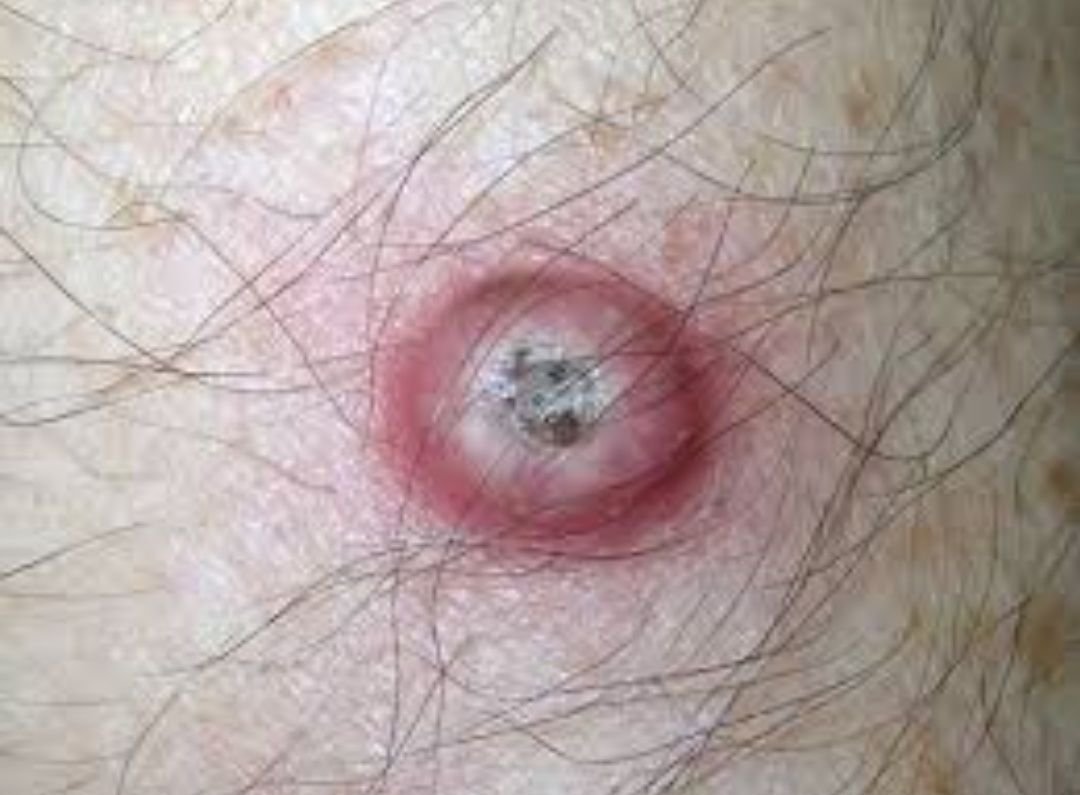
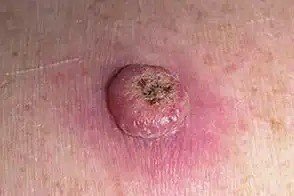
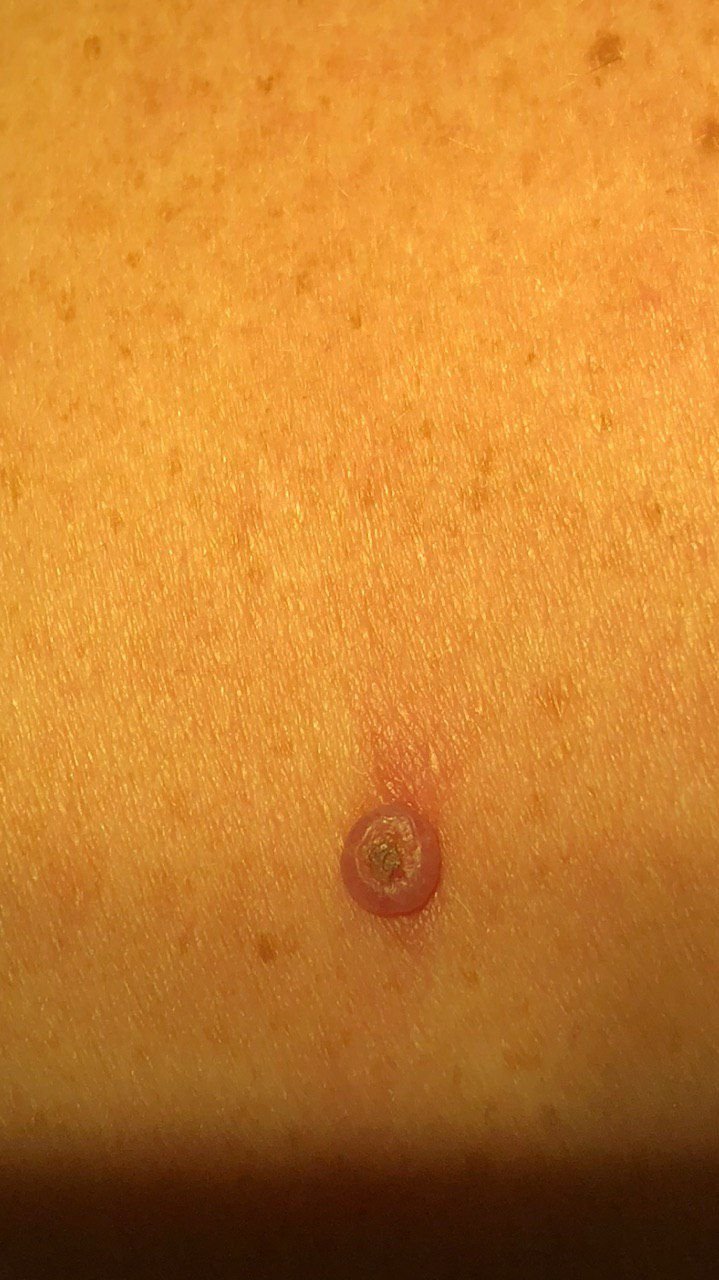
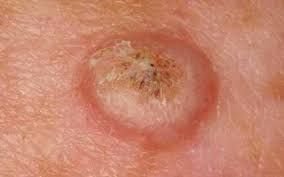
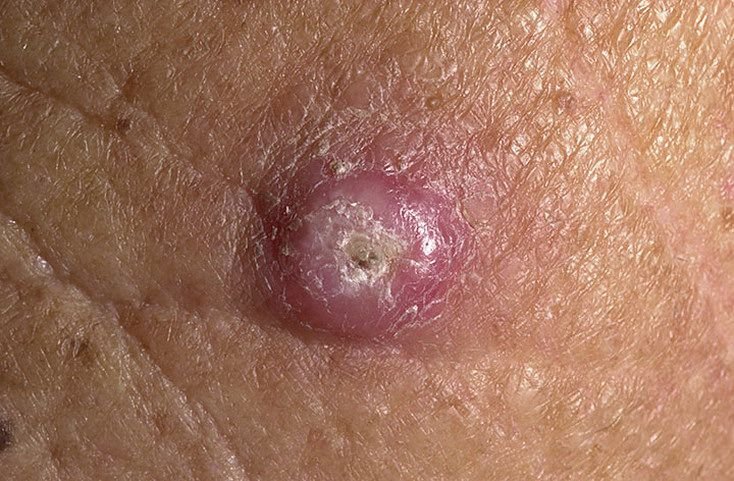
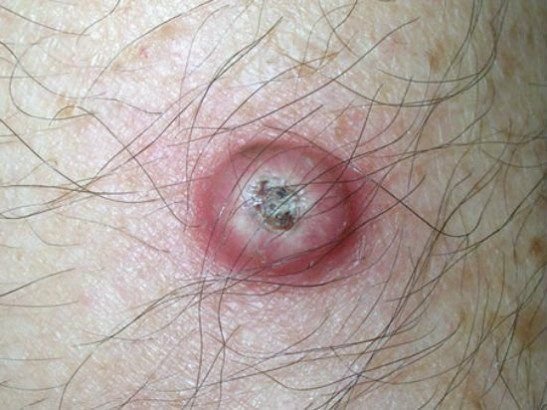
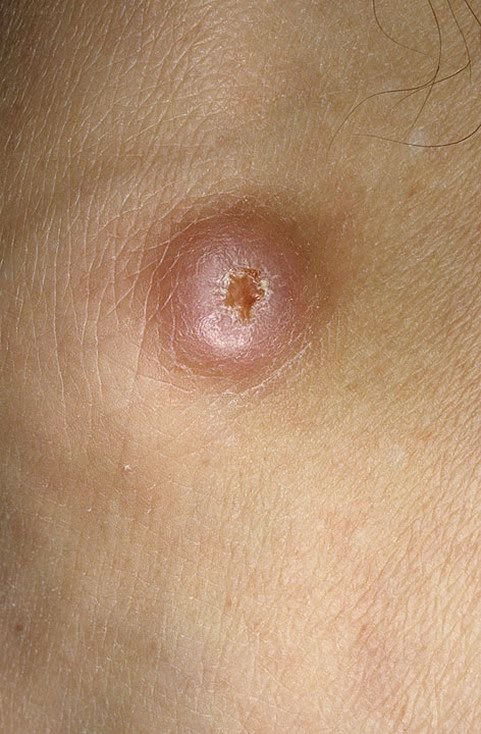
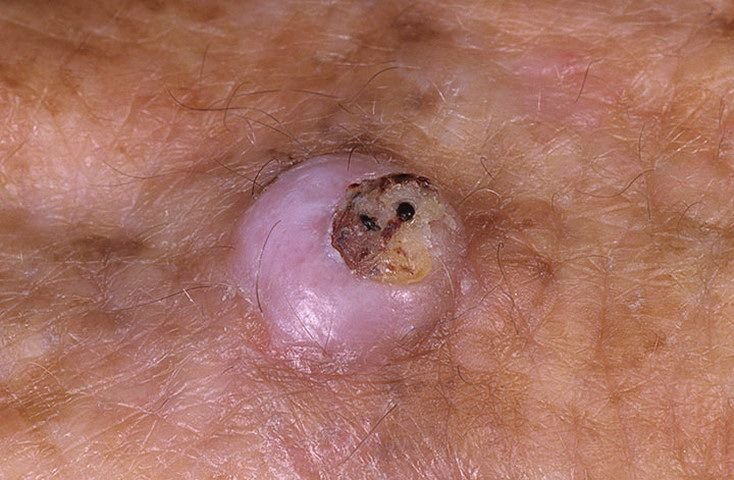
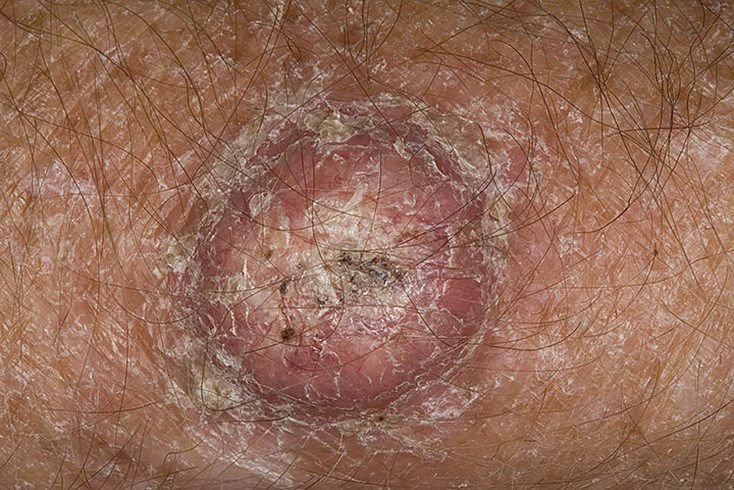
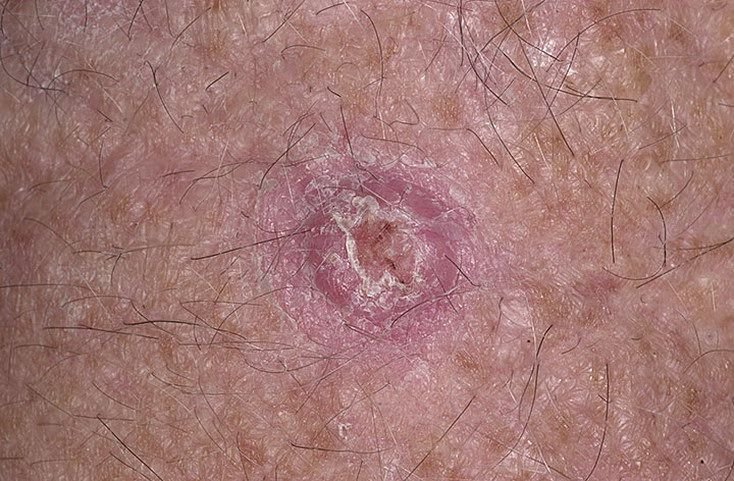
Keratoakanthome treten häufig als erhabene, kuppelförmige Läsionen mit einem zentralen Krater oder einem mit Keratin gefüllten Kern auf. Die Randfläche ist in der Regel glatt und ohne normale Hautlinien. In einigen Fällen ist die Mitte ulzeriert oder verkrustet. Der Tumor kann zunächst über Wochen schnell wachsen und eine Größe von 10–20 mm erreichen, danach verlangsamt sich das Wachstum in der Regel. Läsionen, die größer als 20 mm sind, können bei geringfügigen Verletzungen Blutungen oder Schmerzen verursachen.
Die Ränder der Läsion sind in der Regel symmetrisch und regelmäßig, obwohl in einigen Fällen diffuse, unscharfe Ränder mit umgebendem Erythem auftreten können. Der zentrale Bereich kann aufgrund der Verhornung gräulich erscheinen, während der Rand oft rosa, rot oder gelblich ist. Auf der Oberfläche der Läsion wachsen keine Haare.
Bei Palpation fühlt sich die Läsion fest an, ist jedoch im Vergleich zu tiefer liegenden Geweben beweglich. Bei kleineren Läsionen treten in der Regel keine subjektiven Symptome auf, größere Tumoren können jedoch Druckempfindlichkeit oder Beschwerden verursachen.
Keratoakanthome treten am häufigsten an sonnenexponierten Körperstellen auf. Häufige Lokalisationen sind die Unterarme, Hände, das Gesicht, der Hals, der Rücken und die Unterschenkel. Seltener können Läsionen an der Brust, am Bauch oder an den Oberschenkeln auftreten.
Dermatoskopische Merkmale
Die dermatoskopische Untersuchung eines Keratoakanthoms kann folgende Merkmale zeigen:
- Homogene rosa Färbung am Rand: Ein gleichmäßiger rosa Hintergrund am Rand der Läsion.
- Weißlich-weiße ringförmige Zone: Diese ringförmige Zone umgibt den zentralen Kern und reflektiert keratinhaltiges Gewebe.
- Zentraler Keratinpfropf: Ein charakteristisches Merkmal des Keratoakanthoms, das als gelbliche oder gräuliche Keratinansammlung in der Mitte zu sehen ist.
- Blutgerinnsel oder Blutungsflecken: Häufig bei größeren Tumoren oder solchen, die einem Trauma ausgesetzt waren.
- Periphere Gefäßmuster: Lineare, haarnadelartige oder radial ausgerichtete Gefäße im umgebenden Gewebe.
Differentialdiagnose
Keratoakanthome müssen von mehreren anderen dermatologischen Erkrankungen unterschieden werden, von denen einige bösartig sind. Dazu gehören:
- Hornfleischwucherung
- Dermatofibrom
- Offener Komedo (Mitesser)
- Seborrhoische Keratose
- Morbus Bowen
- Plattenepithelkarzinom
- Basalzellkarzinom
- Melanom (insbesondere amelanotische Varianten)
Risiken und Prognose
Obwohl Keratoakanthome in der Regel gutartig sind und spontan zurückgehen können, gelten sie dennoch als optionale Präkanzerose.
Das Risiko einer malignen Transformation zu einem Plattenepithelkarzinom ist relativ gering, steigt jedoch bei Vorliegen zusätzlicher Risikofaktoren wie chronischen Traumata, Verbrennungen oder chemischer Exposition.
Behandlung und klinische Strategie
Bei Verdacht auf oder Bestätigung eines Keratoakanthomes wird die Überweisung an einen Dermatologen oder Onkologen empfohlen. Aufgrund der klinischen Ähnlichkeit mit invasiven Karzinomen ist eine histologische Bestätigung unerlässlich. Selbst bei einer bestätigten gutartigen Diagnose wird aufgrund des Potenzials für Wachstum, Beschwerden, Blutungen und maligne Transformation in der Regel eine chirurgische Entfernung empfohlen.
Wenn eine Operation abgelehnt wird, muss der Patient aktiv dynamisch beobachtet werden, einschließlich einer fotografischen Dokumentation der Läsion, um subtile Veränderungen zu überwachen. Die Überwachung ist besonders wichtig bei Tumoren, die größer als 20 mm sind oder neue Symptome aufweisen.
Routinemäßige Hautuntersuchungen sind im Frühjahr und Herbst ratsam, insbesondere bei Personen mit Hautkrebs oder Keratoakanthom in der Vorgeschichte. Eine vollständige Hautkartierung hilft bei der Langzeitüberwachung und ermöglicht die frühzeitige Erkennung verdächtiger Veränderungen der Hautmorphologie.
Behandlung
Die Goldstandard-Behandlung ist die chirurgische Entfernung mit einem Rand aus gesundem Gewebe, um eine vollständige Entfernung zu gewährleisten und das Risiko eines Rezidivs zu minimieren. Die Entfernung sollte in voller Dicke erfolgen, um die gesamte Läsion zu erfassen.
Flache Exzision oder oberflächliche Entfernungstechniken werden nicht empfohlen, da sie das Risiko eines Rezidivs erhöhen. Ebenso sind Methoden wie Laserablation oder Kryodestruktion aufgrund der schlechten histologischen Kontrolle und der höheren lokalen Rezidivrate bei Keratoakanthom nicht zu empfehlen.
Prävention
Präventive Strategien zielen darauf ab, die Wahrscheinlichkeit der Entstehung von Keratoakanthom zu verringern und umweltbedingte und physische Belastungen der Haut zu begrenzen:
- Begrenzen Sie die Sonneneinstrahlung und vermeiden Sie künstliche UV-Quellen wie Solarien.
- Verwenden Sie Sonnenschutzmittel mit breitem Spektrum und tragen Sie bei Sonneneinstrahlung schützende Kleidung.
- Vermeiden Sie chronische Traumata oder mechanische Reizungen der Haut.
- Vermeiden Sie berufliche Gefahren durch ionisierende Strahlung oder giftige Chemikalien.
- Achten Sie auf eine gute Hauthygiene und untersuchen Sie Ihre Haut regelmäßig auf Veränderungen.
- Lassen Sie regelmäßig dermatologische Untersuchungen durchführen, um potenziell bösartige Läsionen frühzeitig zu erkennen.
- Frühzeitige Erkennung und rechtzeitige Behandlung sind entscheidend, um Komplikationen zu minimieren und die Ergebnisse bei Patienten mit Keratoakanthom zu verbessern.