Keratoacantoma (ICD-10: D23) 🚨
Keratoacantoma
Keratoacantoma è un neoplasma cutaneo a crescita rapida, non pigmentato e tipicamente benigno che spesso assomiglia al carcinoma squamoso sia nell’aspetto clinico che istologico. Nonostante le sue caratteristiche simili a quelle maligne, il keratoacantoma spesso subisce una regressione spontanea entro diversi mesi dalla sua comparsa iniziale. Questo tumore di solito si manifesta in età adulta, prevalentemente dopo i 35–40 anni, ed è più comune negli uomini che nelle donne.
Fattori Predisponenti
Sebbene non sia stata identificata una causa definitiva per il keratoacantoma, si ritiene che diversi fattori contribuenti aumentino il rischio del suo sviluppo. Questi fattori predisponenti includono:
- Esposizione Solare Eccessiva: L’esposizione cronica o intensa alla radiazione ultravioletta (naturale o artificiale) è un fattore di rischio significativo, particolarmente per le persone con pelle chiara.
- Radiazioni Ionizzanti: Una precedente terapia radiante o esposizione ambientale può indurre la formazione di tumori.
- Irritanti Chimici: Il contatto prolungato della pelle con sostanze cancerogene o irritanti può contribuire alla formazione di keratoacantoma.
- Trauma Cronico: L’irritazione persistente, le ferite o le ustioni nella stessa area della pelle possono predisporre allo sviluppo del tumore.
- Corpi Estranei: Schegge incorporate, trucioli di metallo o altro materiale estraneo nella pelle possono scatenare un keratoacantoma reattivo.
Diagnosi
La diagnosi di keratoacantoma si basa su una valutazione clinica approfondita, che include l’ispezione fisica della lesione e l’esame dermatoscopico. A causa della sua notevole somiglianza con il carcinoma basocellulare e in particolare con il carcinoma squamoso, di solito viene eseguita una biopsia per confermare la diagnosi e escludere la malignità. L’analisi istopatologica è essenziale per distinguere il keratoacantoma da forme più aggressive di cancro della pelle.
Presentazione Clinica
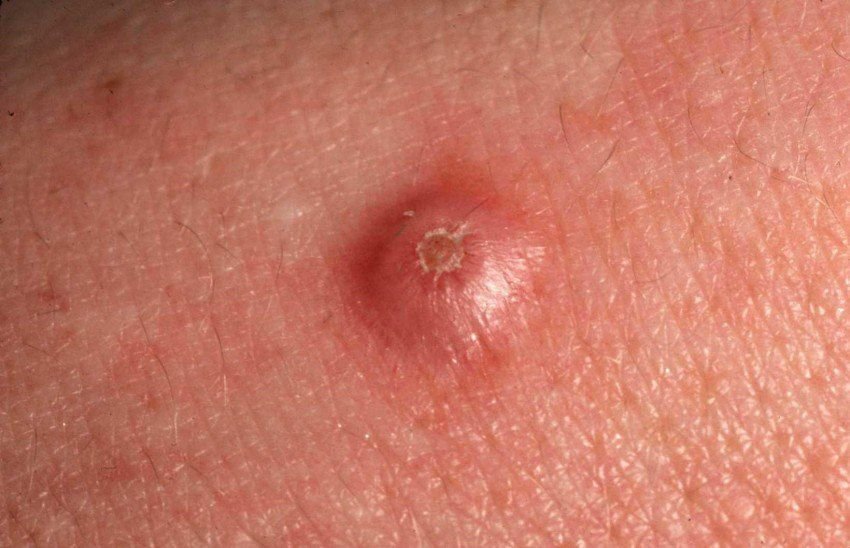
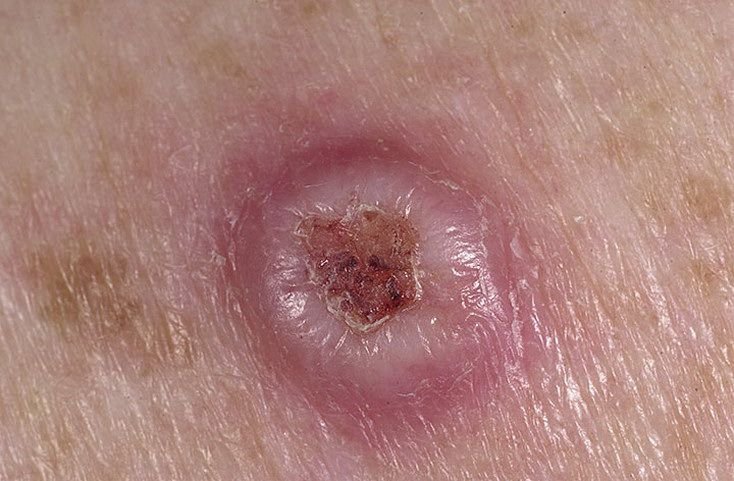
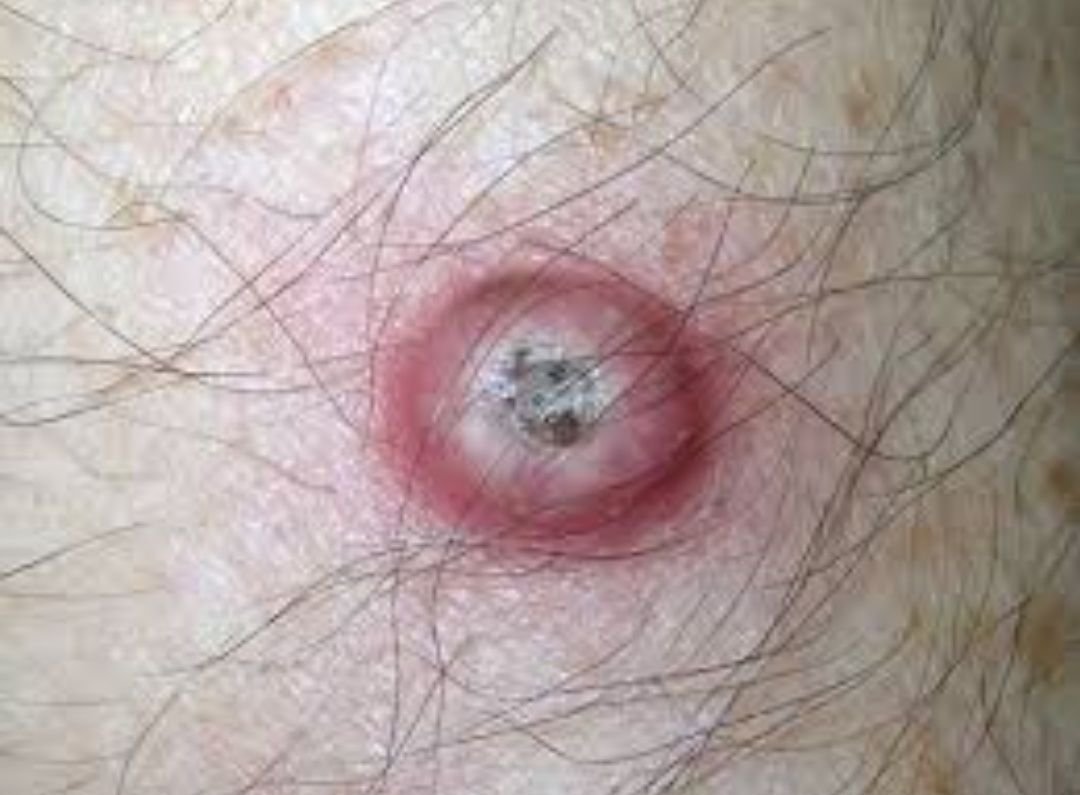
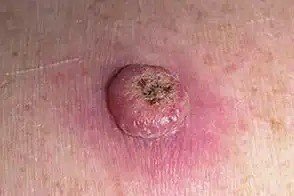
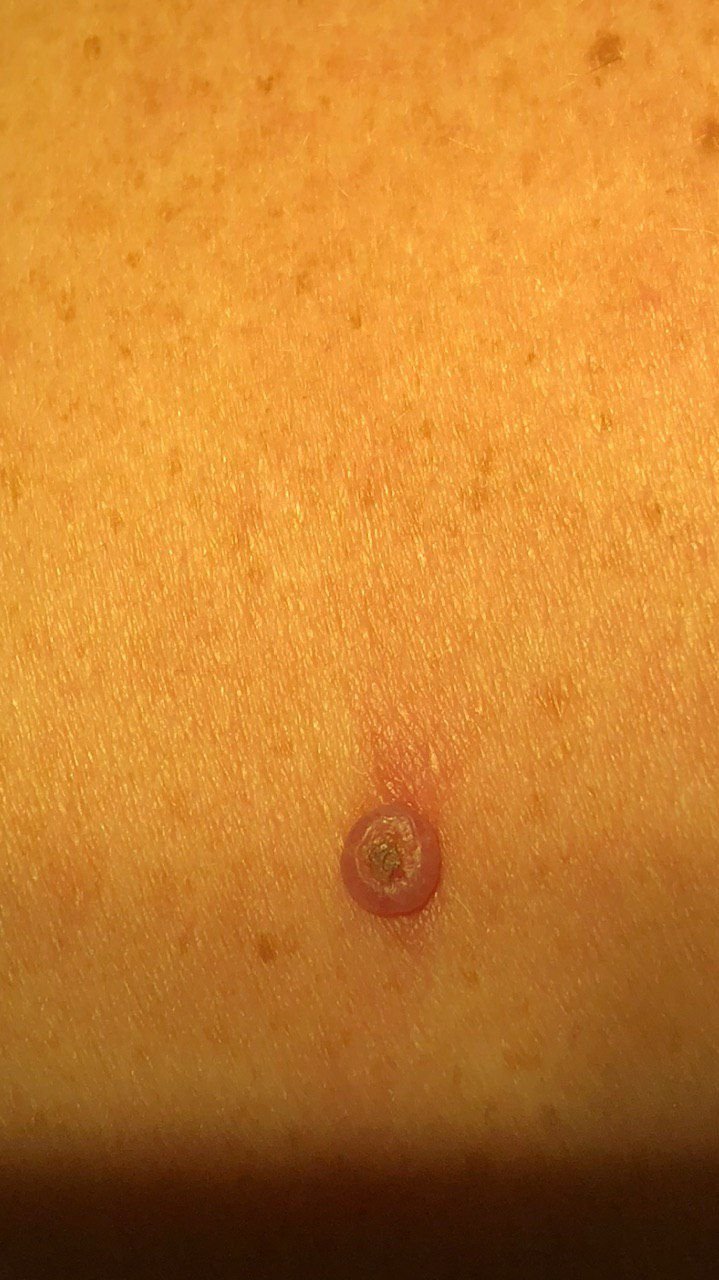
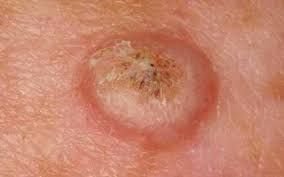
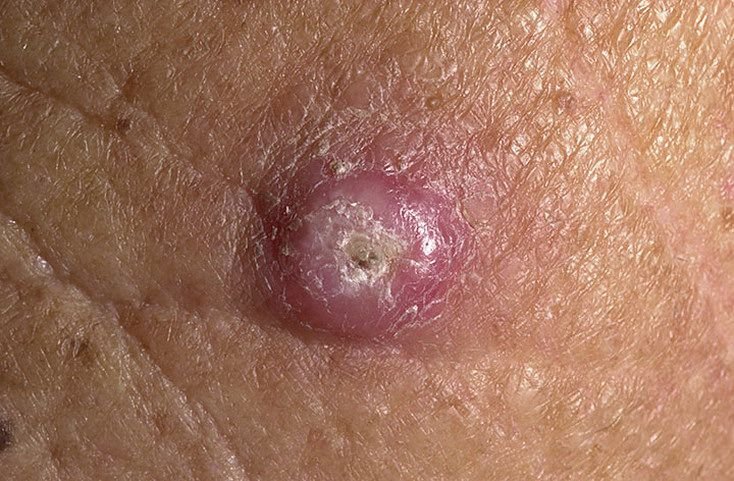
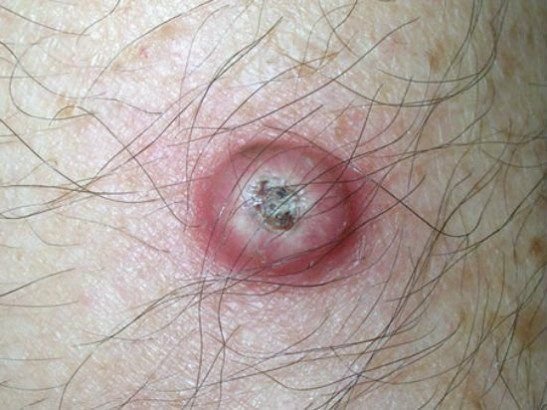
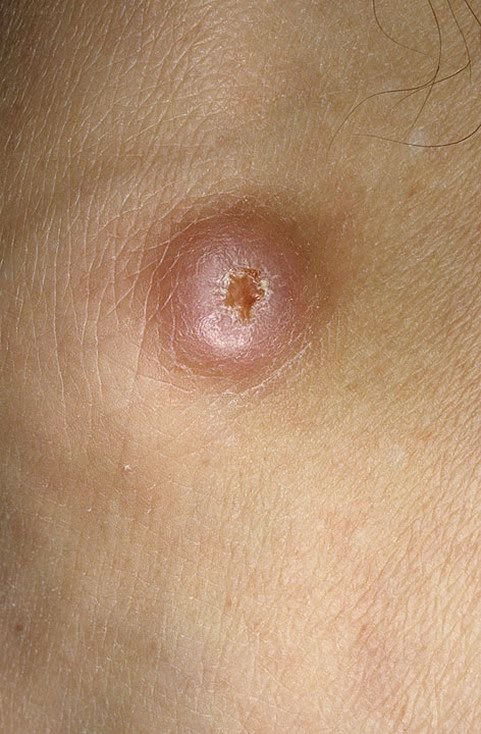
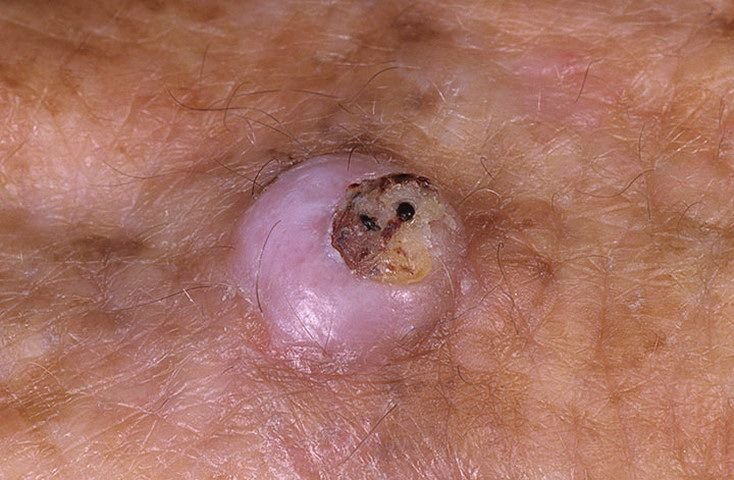
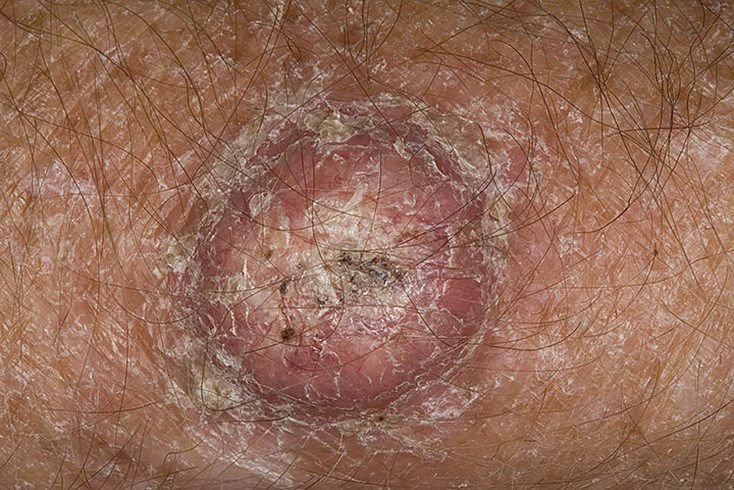
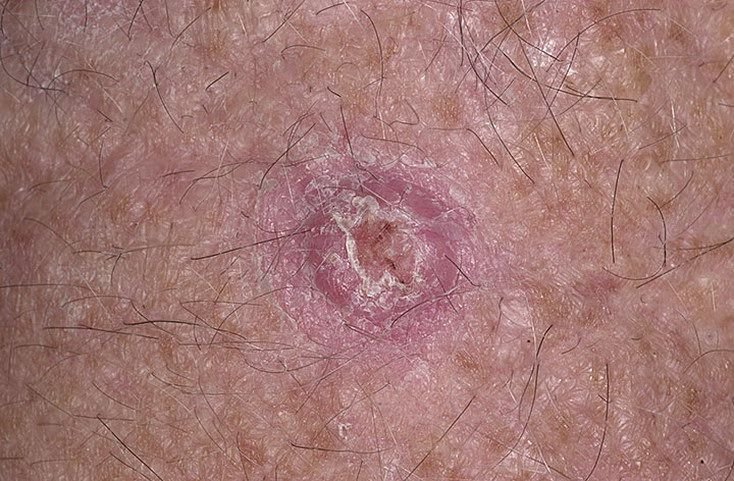
Il keratoacantoma appare spesso come una lesione sollevata, a forma di cupola con un cratere centrale o un nucleo riempito di cheratina. La superficie periferica è di solito liscia e priva di linee cutanee normali. In alcuni casi, il centro è ulcerato o crostoso. Il tumore può inizialmente crescere rapidamente nel corso di settimane, raggiungendo una dimensione di 10–20 mm, dopodiché la crescita di solito rallenta. Le lesioni più grandi di 20 mm possono sviluppare sanguinamento o dolore con traumi minori.
I bordi della lesione sono di solito simmetrici e regolari, sebbene alcuni casi possano mostrare margini diffusi e poco definiti con eritema circostante. L’area centrale può apparire grigia a causa della cheratinizzazione, mentre la periferia è spesso rosa, rossa o giallastra. I peli non crescono sulla superficie della lesione. Alla palpazione, la lesione è ferma ma mobile rispetto ai tessuti più profondi. Nelle lesioni più piccole, di solito non ci sono sintomi soggettivi, ma tumori più grandi possono causare tenerezza o fastidio.
I cheratoacantomi si verificano più frequentemente nelle aree del corpo esposte al sole. I siti comuni includono avambracci, mani, viso, collo, schiena e gambe inferiori. Meno comunemente, le lesioni possono sorgere sul torace, addome o cosce.
Caratteristiche Dermatoscopiche
L’esame dermatoscopico del cheratoacantoma può rivelare le seguenti caratteristiche:
- Colorazione Periferica Rosa Omogenea: Uno sfondo rosa uniforme nella periferia della lesione.
- Zona anulare biancastra: Intorno al nucleo centrale, questa zona a forma di anello riflette tessuto riempito di cheratina.
- Tappo di Cheratina Centrale: Un segno distintivo del cheratoacantoma, visto come masse giallastre o grigiastre di cheratina al centro.
- Coaguli di Sangue o Macchie Emorragiche: Comuni in tumori più grandi o quelli soggetti a traumi.
- Modelli Vascolari Periferici: Vasi lineari, a ferro di cavallo, o orientati radialmente nel tessuto circostante.
Diagnosi Differenziale
Il cheratoacantoma deve essere distinto da diverse altre condizioni dermatologiche, alcune delle quali sono maligne. Queste includono:
- Corno cutaneo
- Dermatofibroma
- Comedone aperto (ponte di nero)
- Cheratosi seborroica
- Malattia di Bowen
- Cancer maligno delle cellule squamose
- Cancer della pelle a cellule basali
- Melanoma (soprattutto varianti amelanotiche)
Rischi e Prognosi
Sebbene il cheratoacantoma sia generalmente benigno e possa subire regressione spontanea, è comunque considerato una condizione precancerosa opzionale. Il rischio di trasformazione maligna in carcinoma a cellule squamose è relativamente basso ma aumenta in presenza di ulteriori fattori di rischio, come trauma cronico, ustioni o esposizione chimica.
Inoltre, le persone con una storia di cheratoacantoma possono avere un rischio elevato di sviluppare altri tumori della pelle in altre parti del corpo. Questo richiede un attento follow-up e regolari esami della pelle per garantire una rilevazione precoce e una differenziazione di nuove lesioni.
Gestione e Strategia Clinica
In caso di sospetto o conferma di cheratoacantoma, è consigliato il rinvio a un dermatologo o oncologo. A causa della sua somiglianza clinica con carcinomi invasivi, la conferma istologica è essenziale. Anche con una diagnosi benigno confermata, l’escissione chirurgica è generalmente raccomandata a causa del potenziale di crescita, disagio, sanguinamento e trasformazione maligna.
Se la chirurgia è rifiutata, il paziente deve sottoporsi a osservazione dinamica attiva, inclusa la documentazione fotografica della lesione per monitorare i cambiamenti sottili. Il monitoraggio è particolarmente importante per tumori superiori a 20 mm o quelli che mostrano nuovi sintomi.
Esami cutanei di routine sono consigliati in primavera e in autunno, particolarmente in individui con una storia di cancro della pelle o keratoacantoma. La mappatura cutanea totale aiuta nel monitoraggio a lungo termine e consente una rilevazione precoce di cambiamenti sospetti nella morfologia della pelle.
Trattamento
Il trattamento standard è l’escissione chirurgica con un margine di tessuto sano, garantendo la completa rimozione e minimizzando il rischio di recidiva. L’escissione dovrebbe essere a tutto spessore per catturare la lesione intera.
Escissione su piano piatto o tecniche di rimozione superficiale sono sconsigliate, poiché aumentano la possibilità di recidiva. Allo stesso modo, metodi come ablazione laser o criodestruzione non sono raccomandati per il keratoacantoma a causa del scarso controllo istologico e di un tasso più elevato di recidiva locale.
Prevenzione
Le strategie preventive mirano a ridurre la probabilità di sviluppare keratoacantoma e limitare le aggressioni ambientali e fisiche alla pelle:
- Limitare l’esposizione al sole e evitare fonti UV artificiali come i lettini abbronzanti.
- Utilizzare creme solari ad ampio spettro e indossare abbigliamento protettivo durante l’esposizione al sole.
- Prevenire traumi cronici o irritazioni meccaniche alla pelle.
- Evitare rischi professionali che comportano radiazioni ionizzanti o sostanze chimiche tossiche.
- Praticare una buona igiene della pelle e ispezionare regolarmente la pelle per eventuali cambiamenti.
- Sottoporsi a valutazioni dermatologiche periodiche per rilevare precocemente lesioni potenzialmente maligne.
Un’identificazione precoce e una gestione tempestiva sono fondamentali per minimizzare le complicazioni e migliorare i risultati nei pazienti con keratoacantoma.