Atopisk Dermatitis (ICD-10: L20) 🚨
Atopisk Dermatitis (Atopisk Eksem): Kronisk Inflammatorisk Hudsykdom
Oversikt
Atopisk dermatitis (AD), også kjent som atopisk eksem eller dIfFuse neurodermatitt , er en kronisk, tilbakevendende inflammatorisk hudtilstand preget av alvorlig kløe, tørr hud og eczematøse lesjoner . Den begynner vanligvis i tidlig barndom og er assosiert med en familie- eller personlig historie med andre atopiske tilstander som allergisk rhinitt, bronkial astma eller sesongallergier (pollinose) . Begrepet «atopi» reflekterer en genetisk bestemt hypersensitivitet i immunforsvaret til forskjellige miljøallergener.
I omtrent 60% av tilfellene begynner atopisk dermatitis innen det første leveåret, oftest innen 3 måneder. Sykdommen rammer hanner litt oftere i spedbarnsalderen , mens kvinner dominerer i ungdomsårene . AD anses å være en del av «atopisk triade» (sammen med astma og allergisk rhinitt), og opptil 70% av pasientene har en familiehistorie med atopisk sykdom. Selv om det kan vedvare inn i voksenalderen, er debut i voksenalderen sjelden .
Utløsende Faktorer
Flekker med atopisk dermatitis utløses ofte av en kombinasjon av miljømessige, immunologiske og livsstilsfaktorer . Vanlige forverrende faktorer inkluderer:
- Allergener: Inhalerte (husstøvmider, pollen), matbaserte (egg, melk, soja, hvete), og kontaktallergener (nikkel, dufter);
- Tørr hud: På grunn av overdreven vasking, bruk av sterke såper eller lav luftfuktighet;
- Hormonelle endringer: Pubertet, menstruasjon, graviditet, skjoldbruskkjerteldysfunksjon;
- Emosjonell stress: Angst, tretthet eller psykisk overbelastning kan initiere eller forverre symptomer;
- Infeksjoner: Sekundære bakterielle (f.eks., Staphylococcus aureus), virale (herpes simplex), eller svampeinfeksjoner;
- Parasitære infeksjoner: Giardiasis, enterobiasis, toxocariasis, osv.;
- Klær irritanter: Ull, syntetiske stoffer, dunputer, sterke rengjøringsmidler;
- Klimatiske forhold: I tempererte klimaer forverres symptomene ofte om vinteren og forbedres om sommeren.
Patogenese
Atopisk dermatitis involverer et komplekst samspill mellom genetisk predisposisjon, immun dysregulering og miljøeksponering . Nøkkelmekanismer inkluderer:
- IgE-mediert hypersensitivitet: Selv om den nøyaktige rollen er uklar, er forhøyede nivåer av IgE og sensibilisering mot allergener ofte til stede. Langerhans-celler og mastceller spiller viktige roller i å initiere inflammatoriske responser via IgE-binding;
- Hudbarrieredysfunksjon: På grunn av filaggrin-genmutasjoner og lipidmangel, som fører til økt transepidermal vannmist og allergenpenetrasjon;
- Kronisk betennelse: Vedvarende immunaktivering med Th2-cytokindominans fører til vedvarende hudbetennelse og kløe;
- Neuroimmune veier: Kløe og kloring opprettholder den inflammatoriske syklusen gjennom nevronale og immun-signalveier.
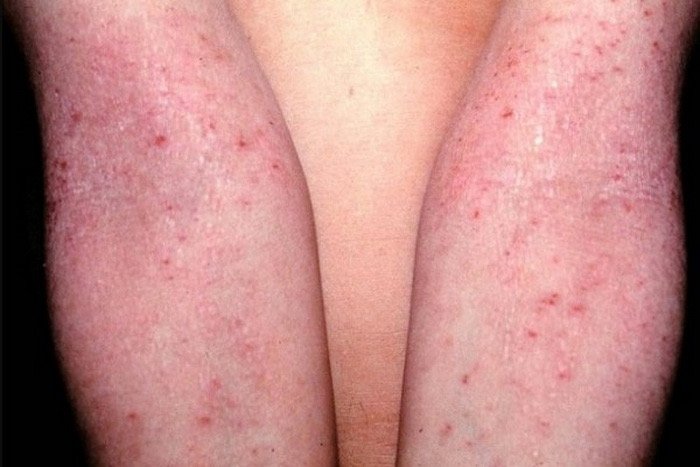
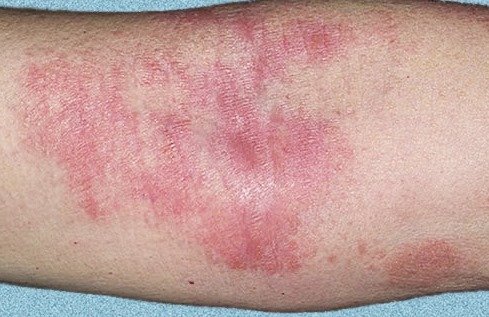
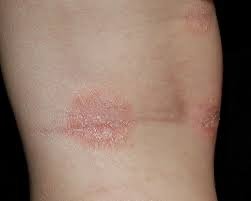
Klinisk Presentasjon
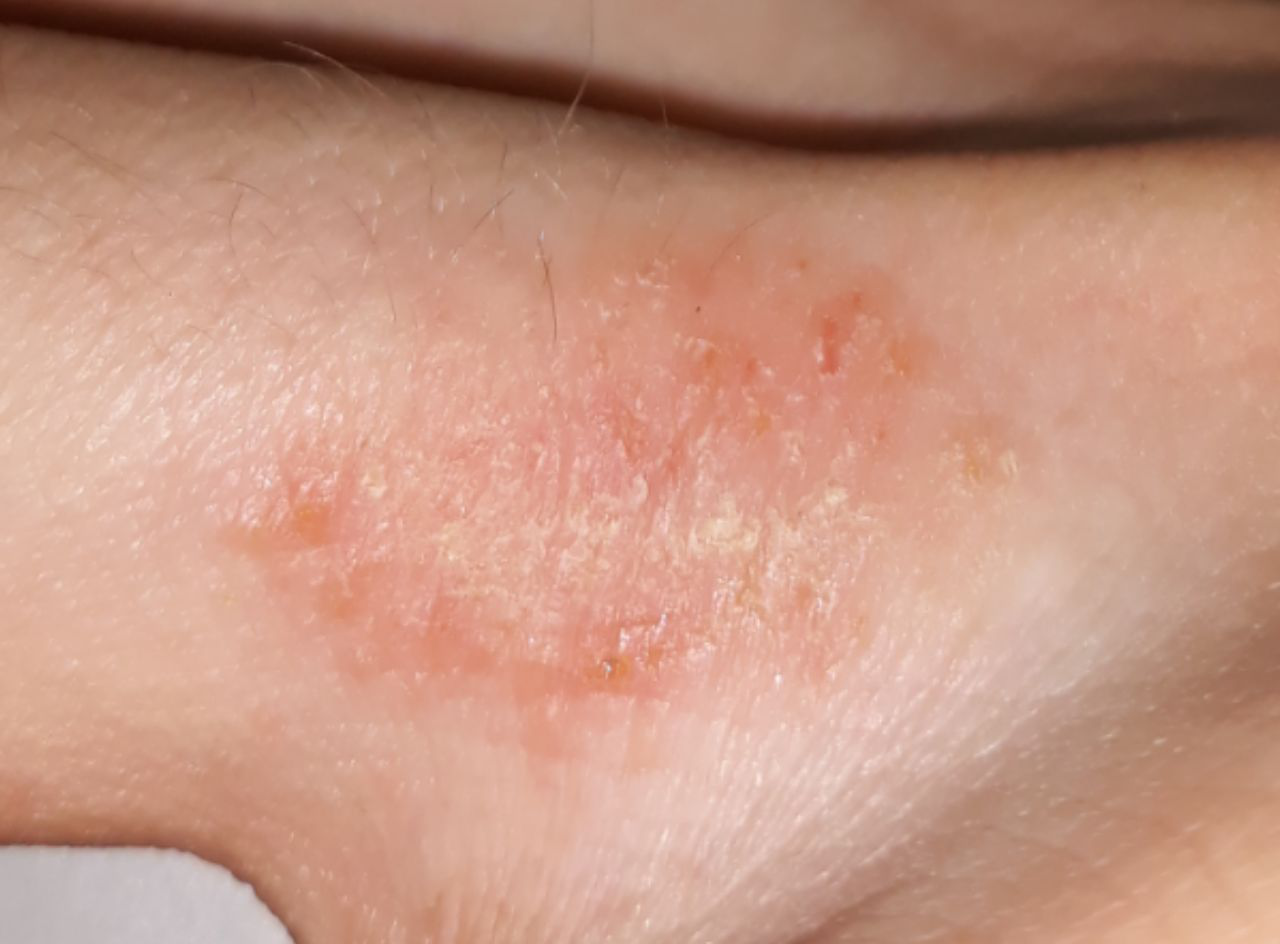
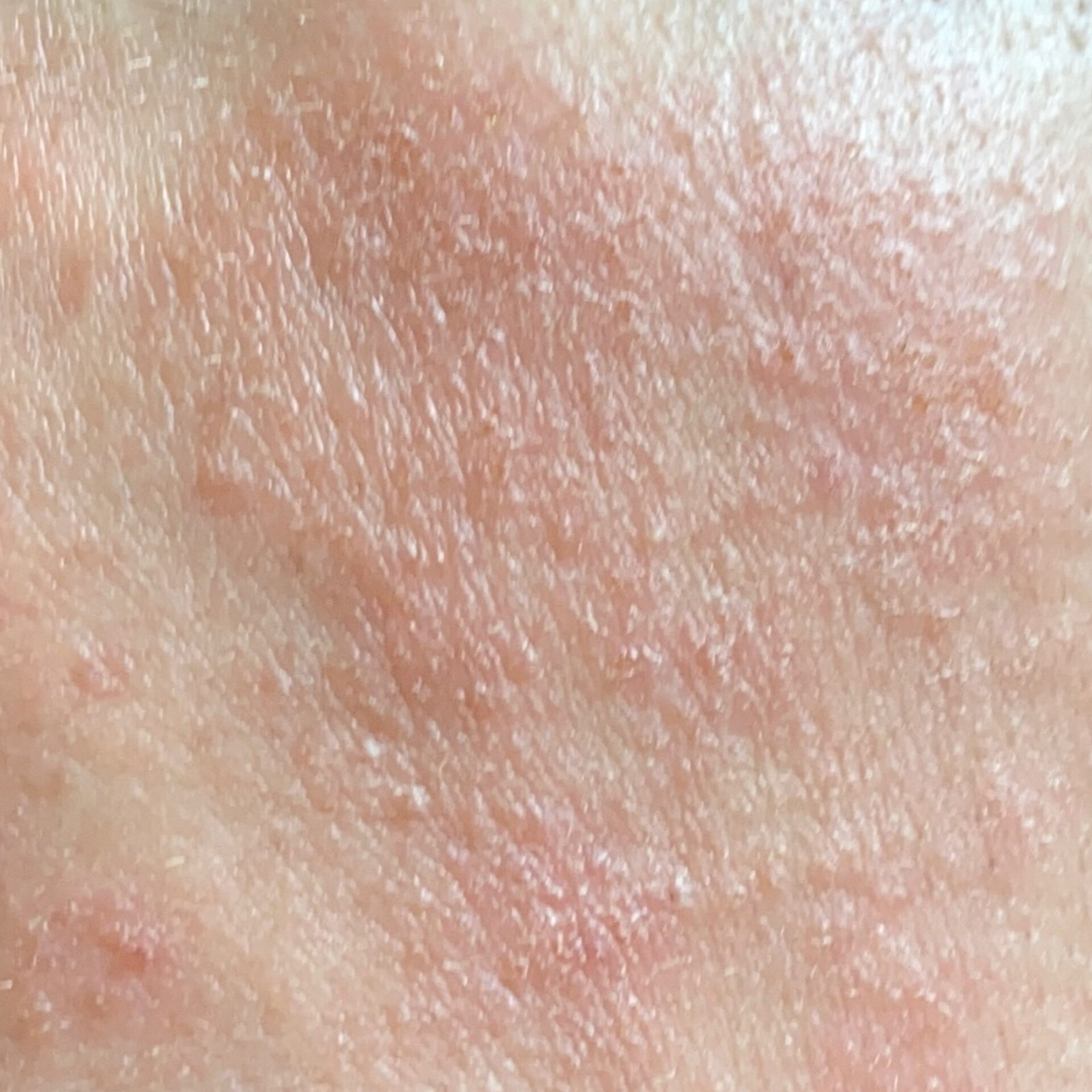
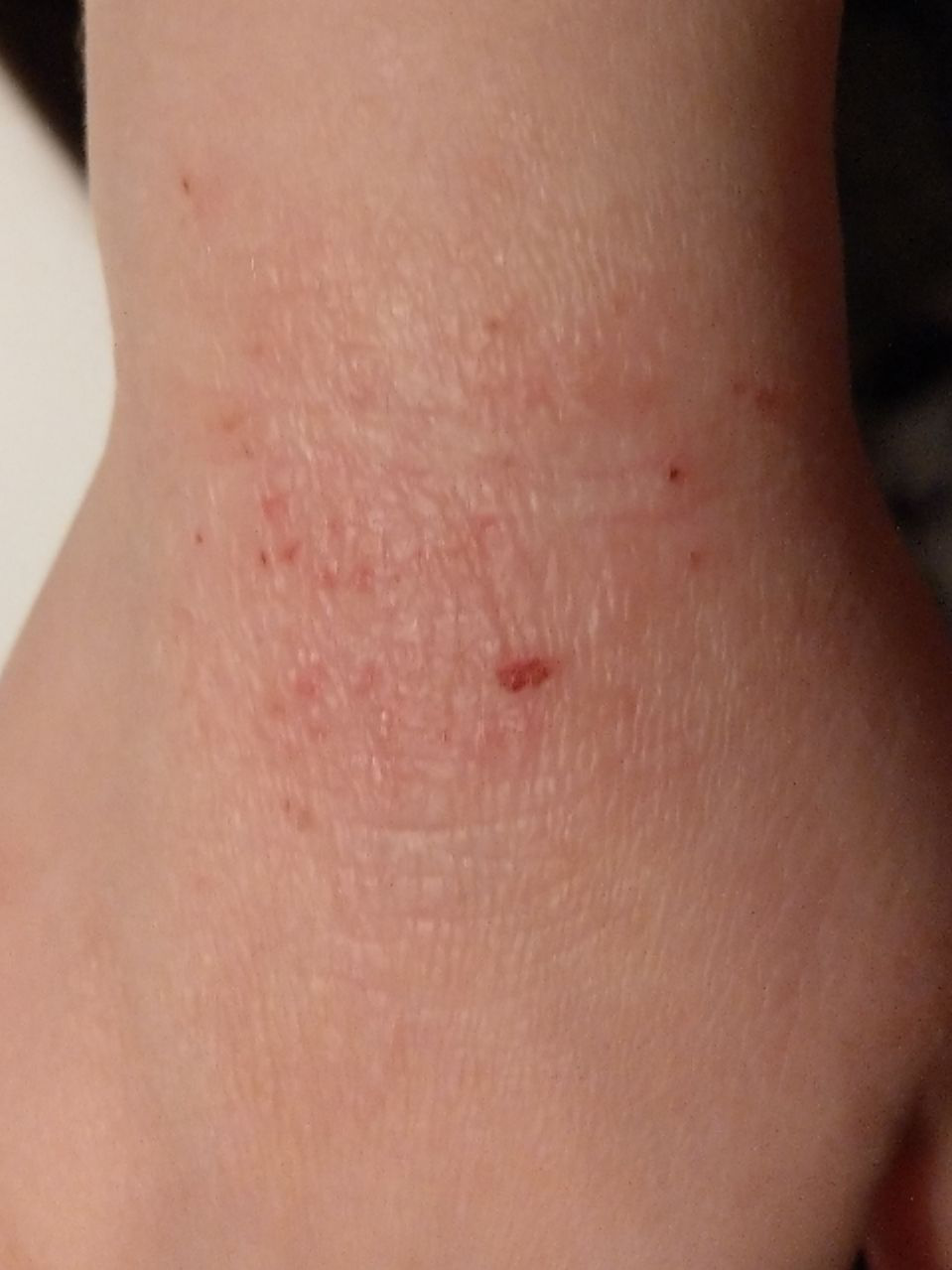
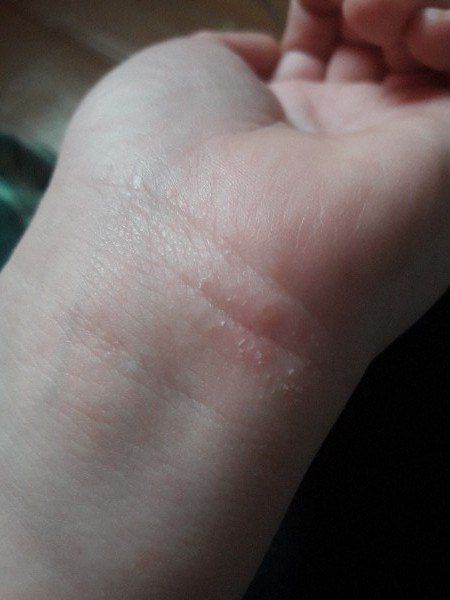
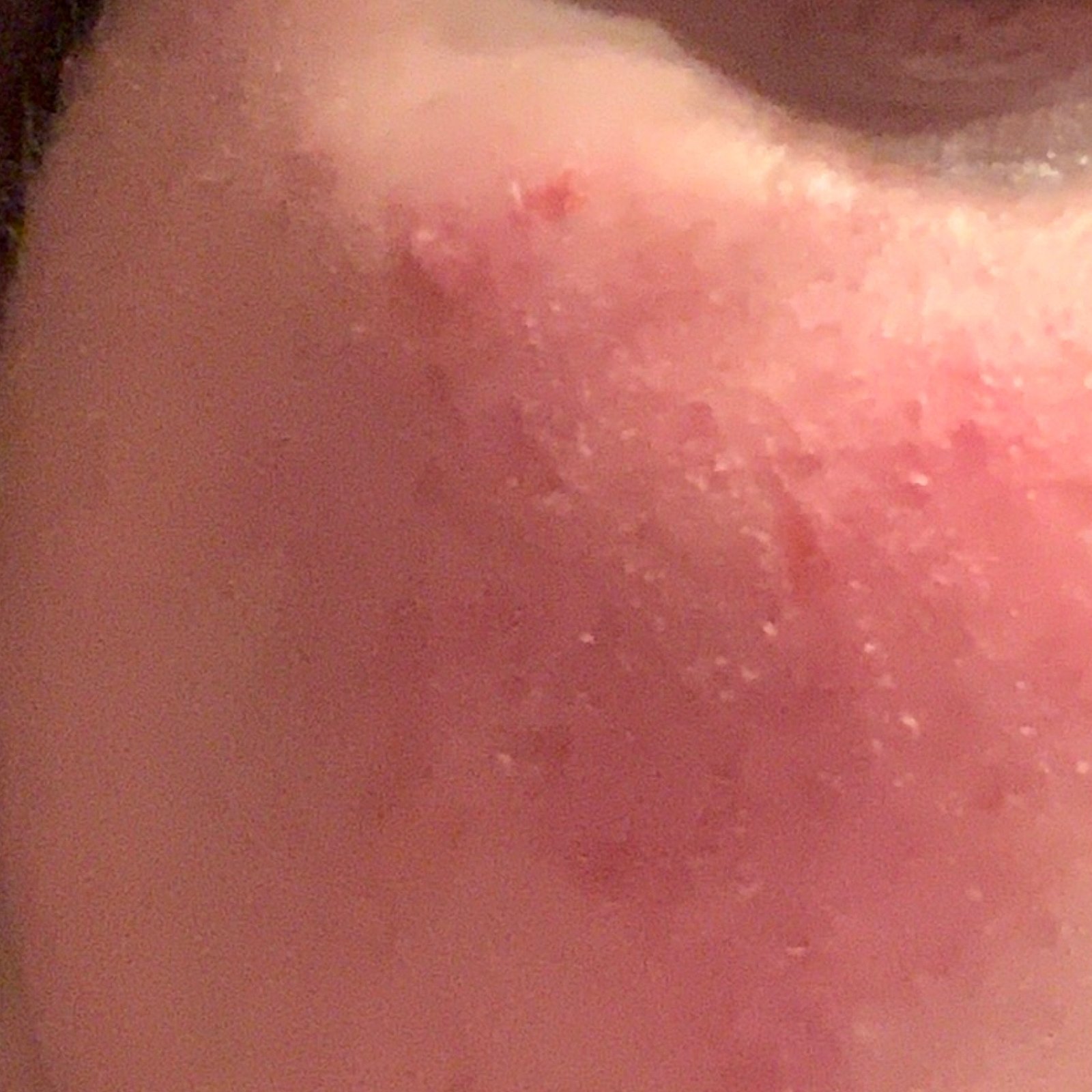
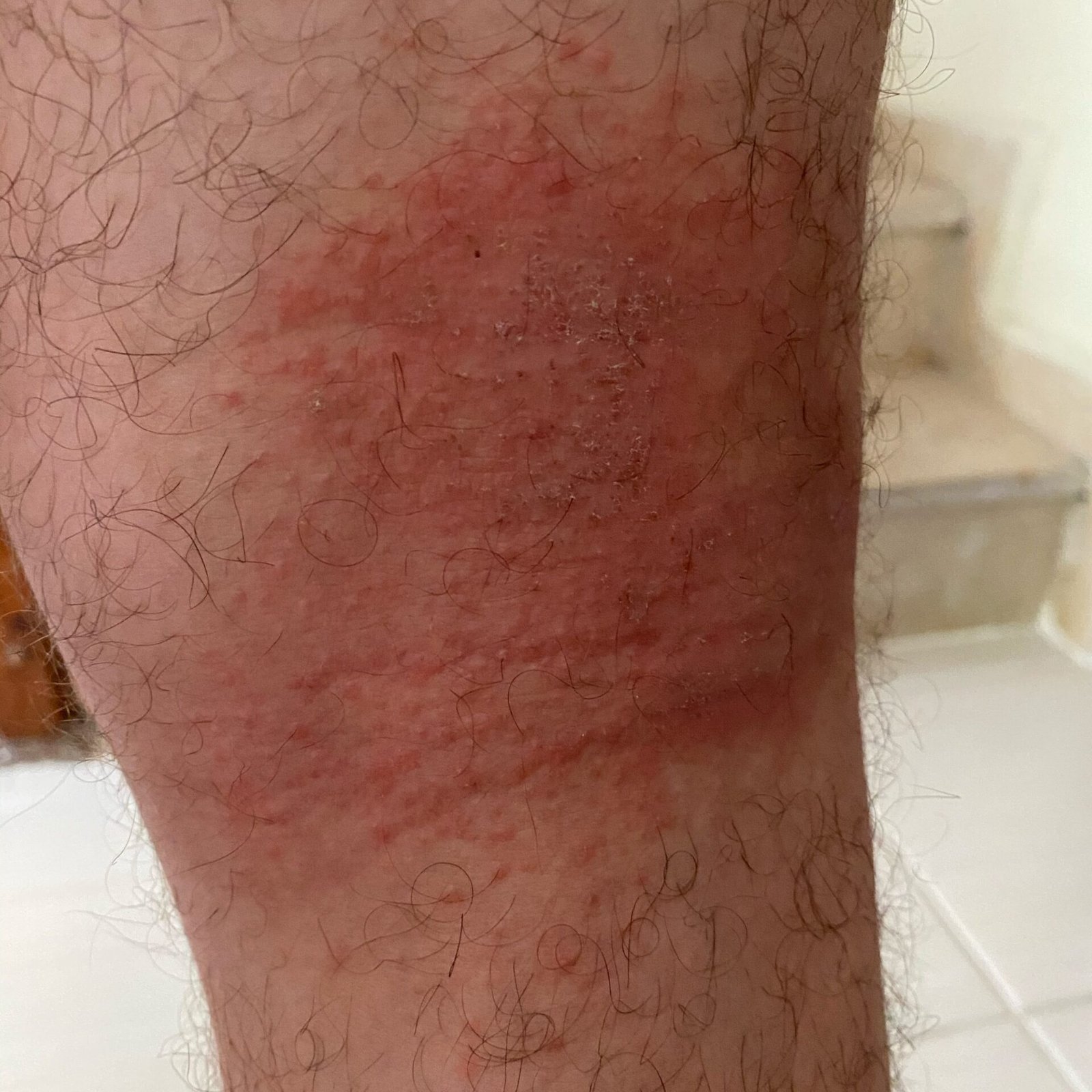
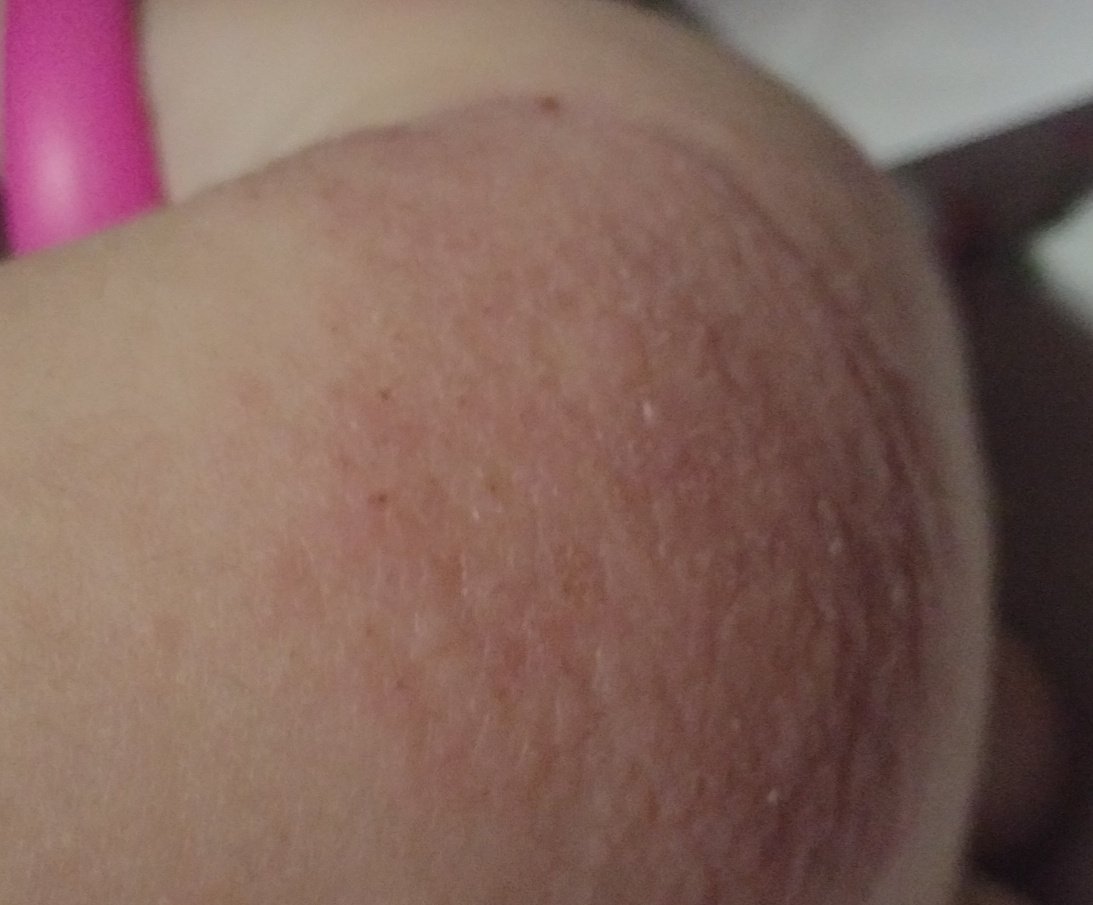
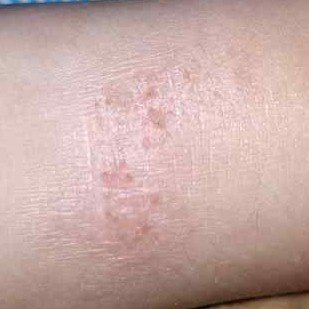
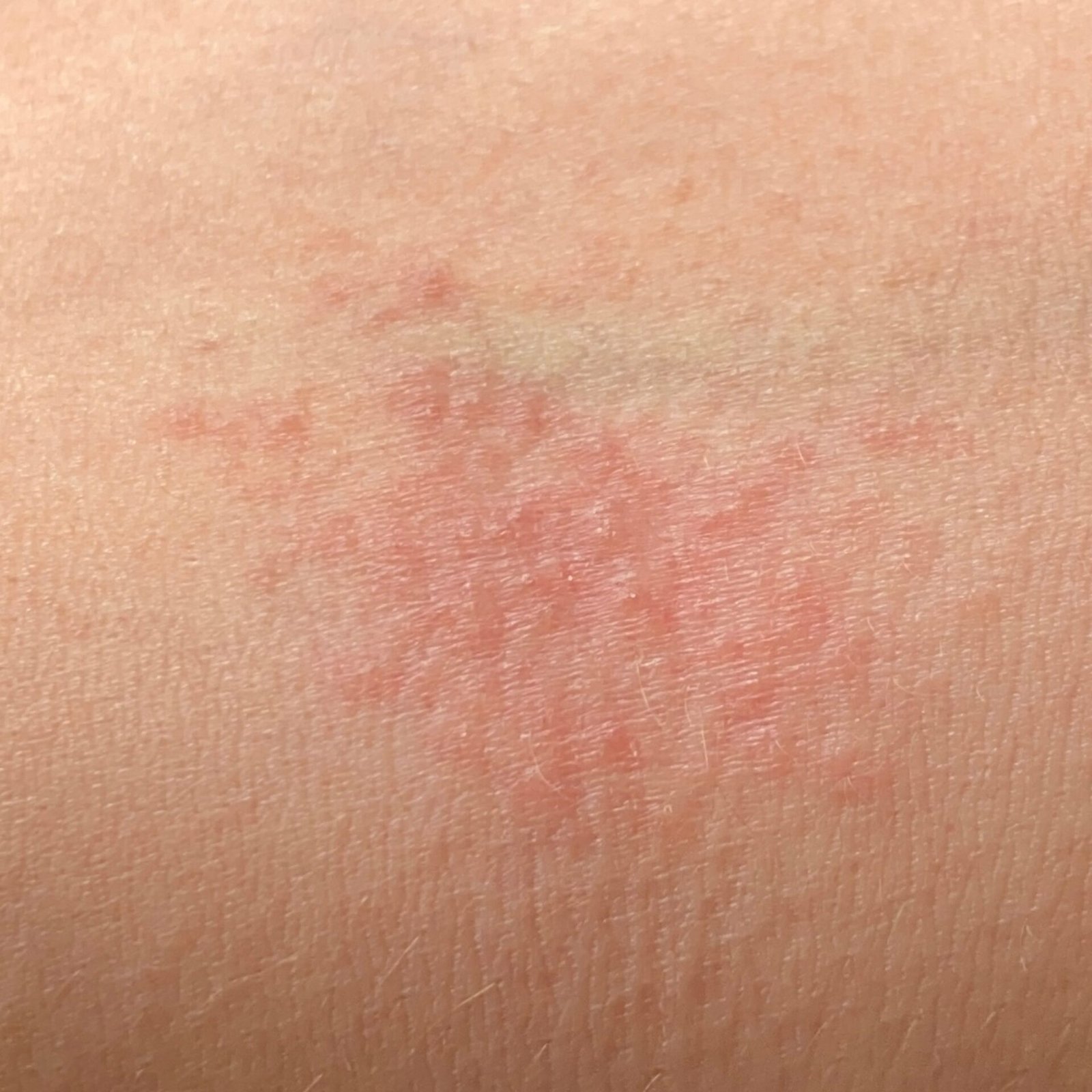
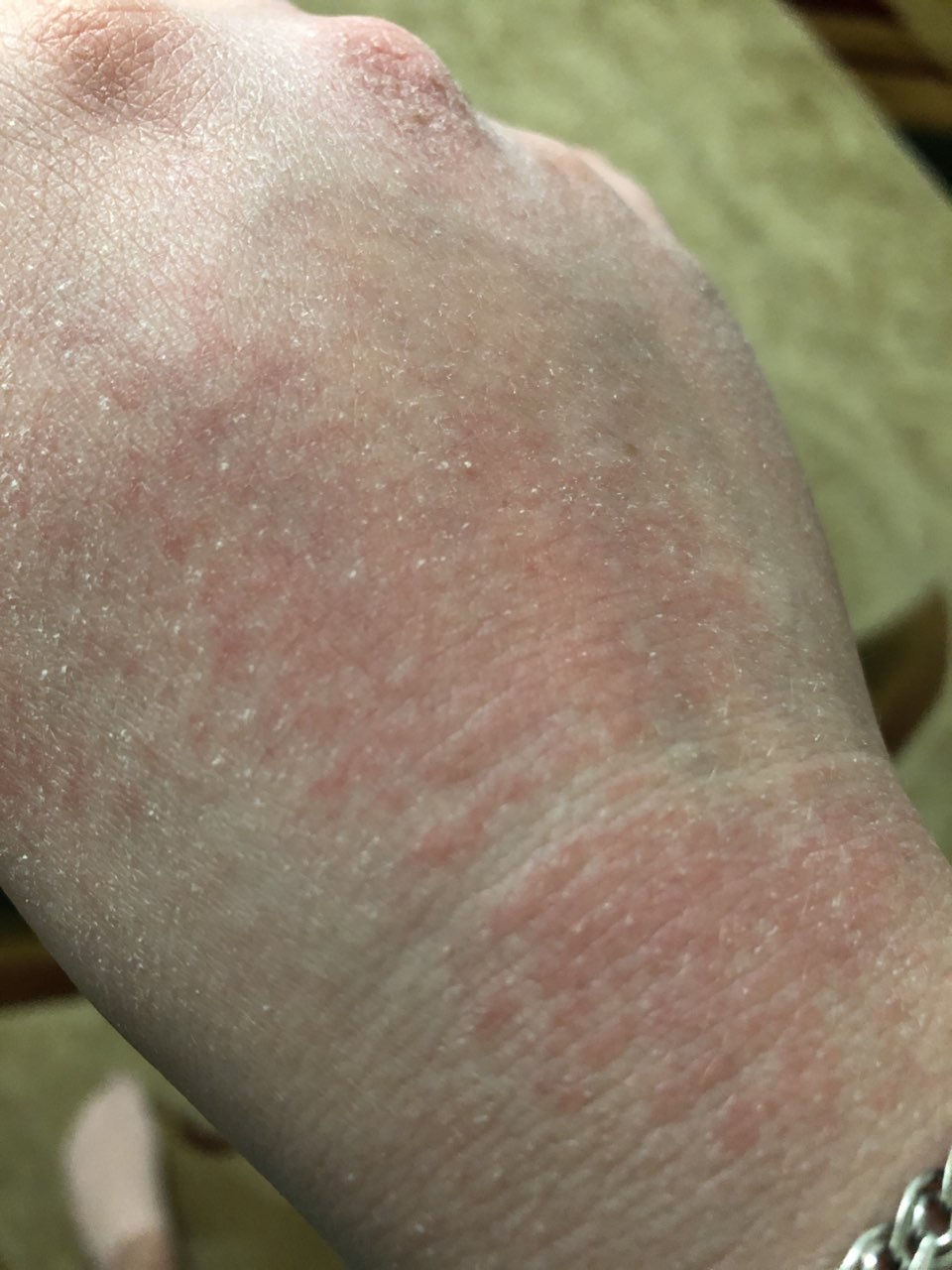
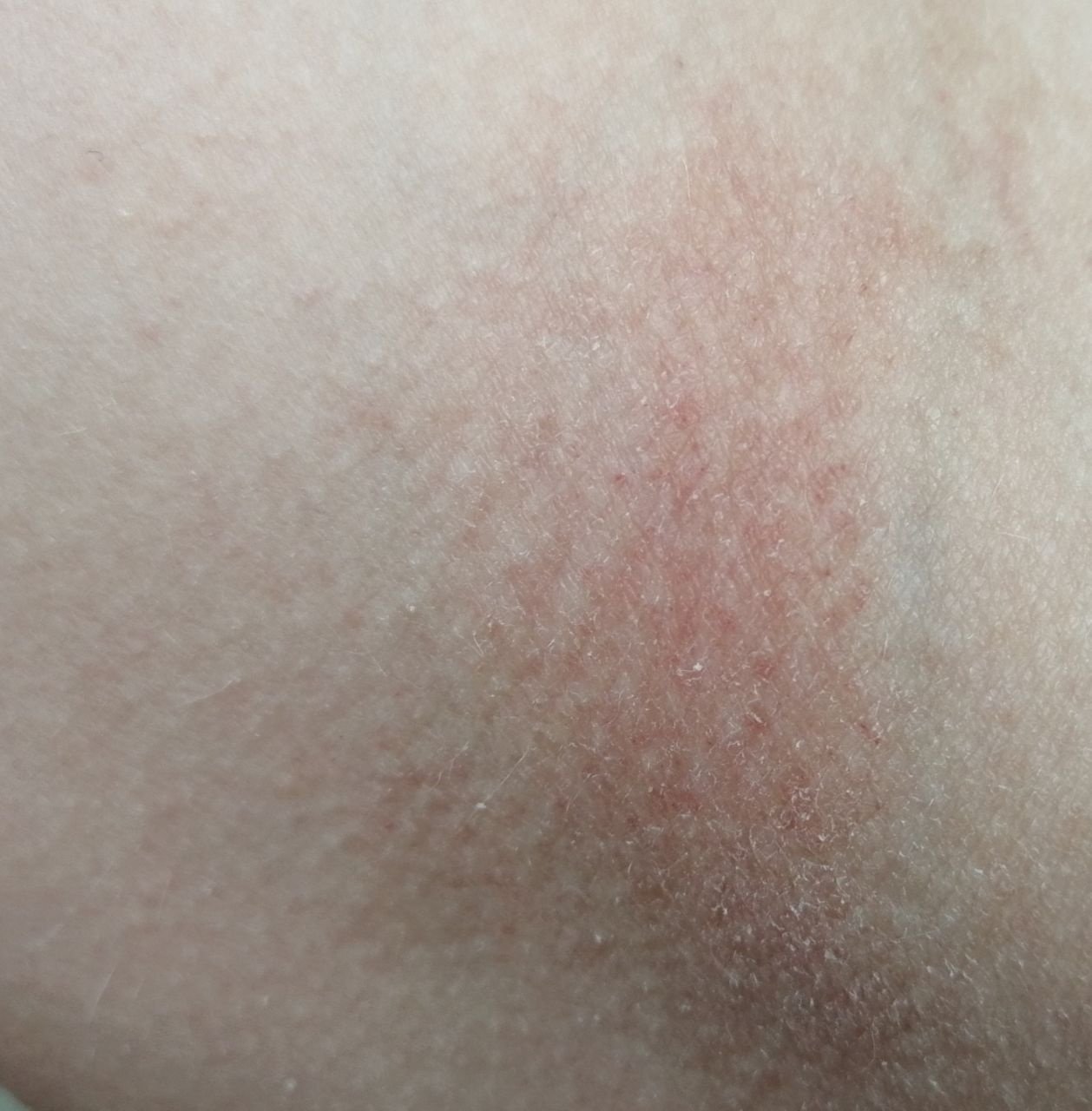
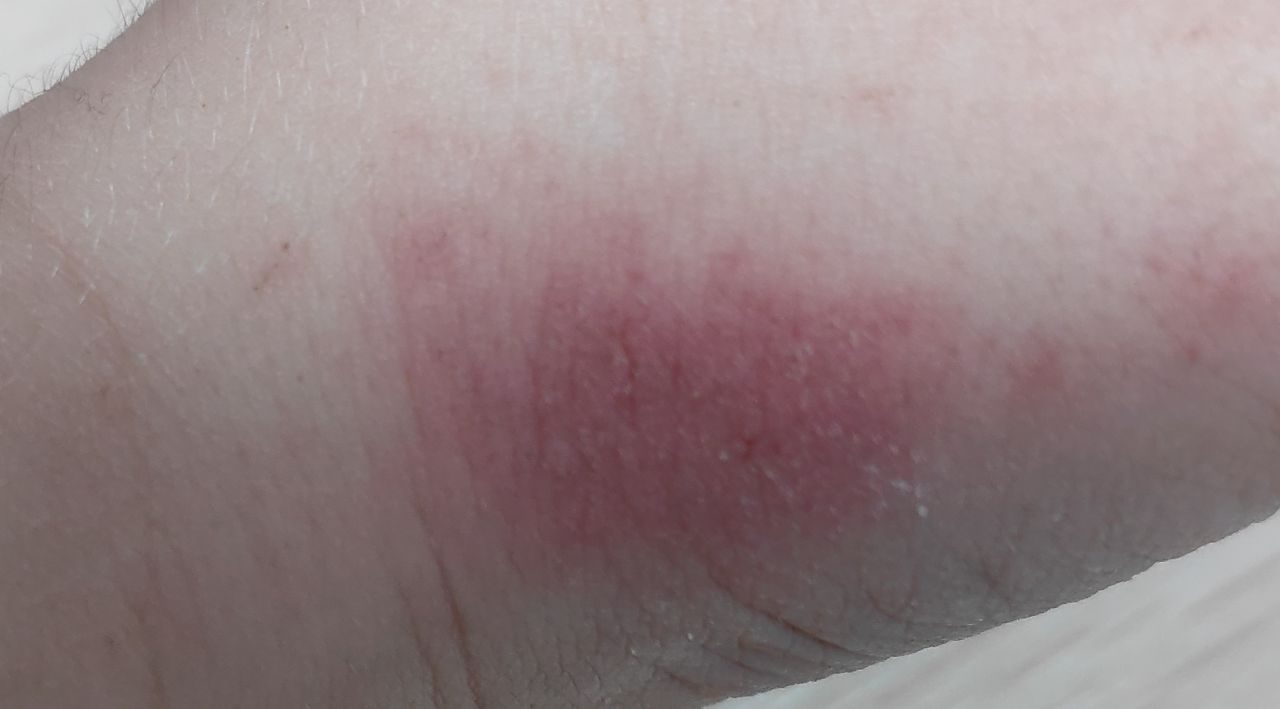
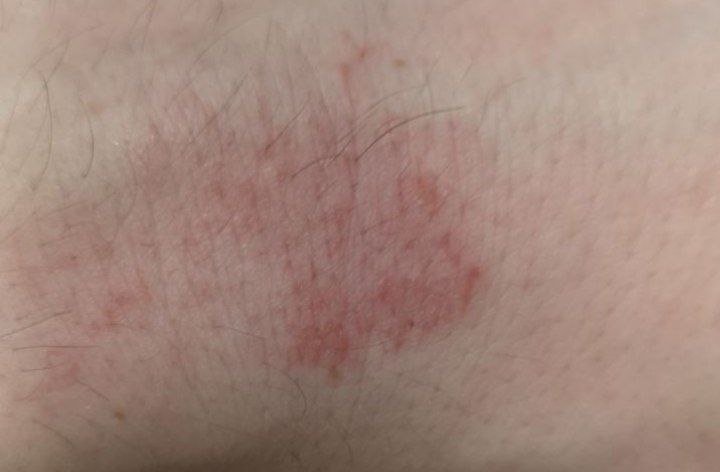
AD er preget av intens kløe, xerose (tørr hud), eczematøse utbrudd og lichenifisering . Sykdommen utvikler seg gjennom akutte, subakutte og kroniske faser, med forskjellige morfologiske trekk.
Akutt stadium:
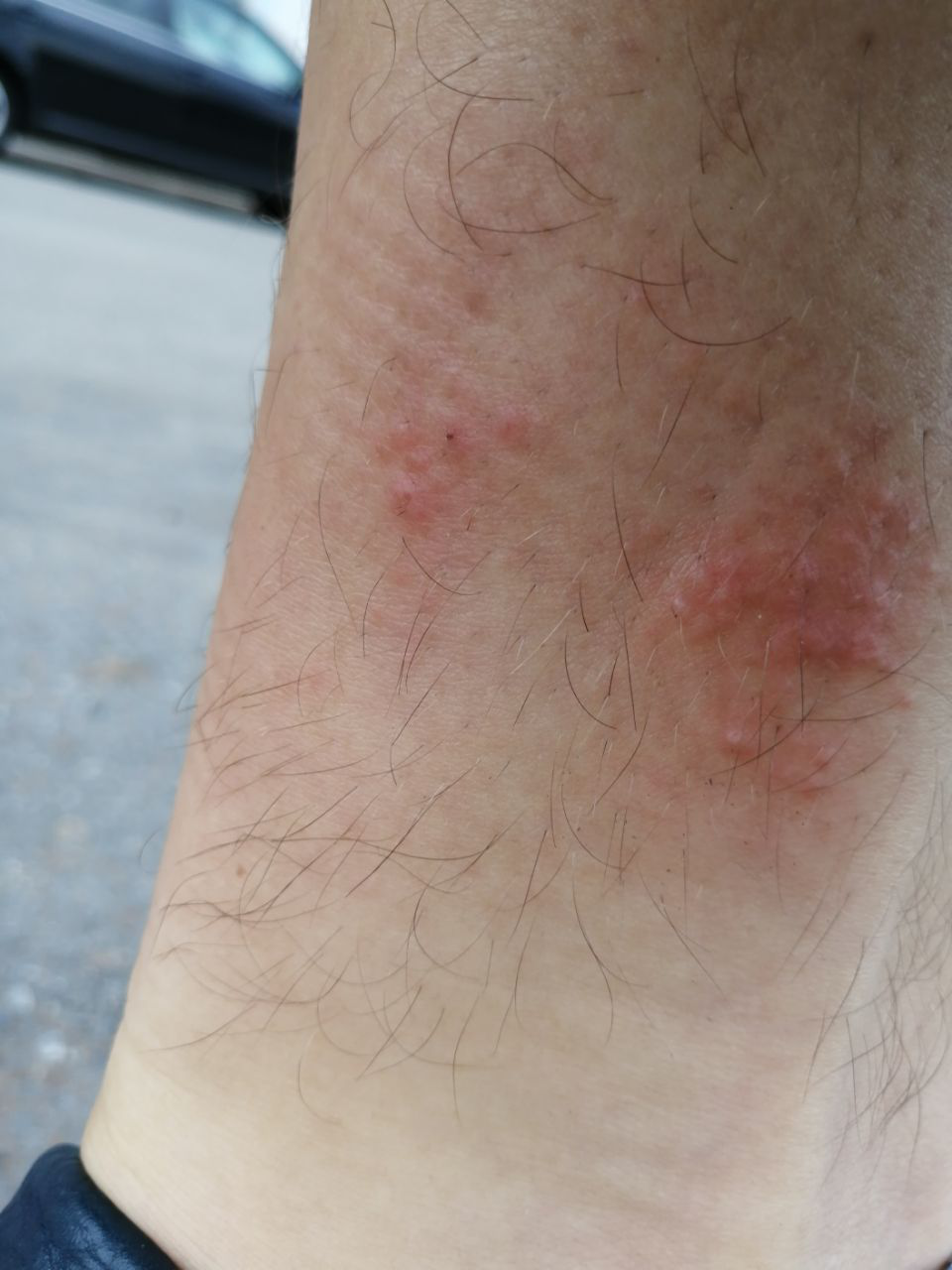
- Erytematøse flekker og plakk med dårlig definerte kanter;
- Eksudasjon, blemmer og skorper;
- Hevelse og ødem av den berørte huden;
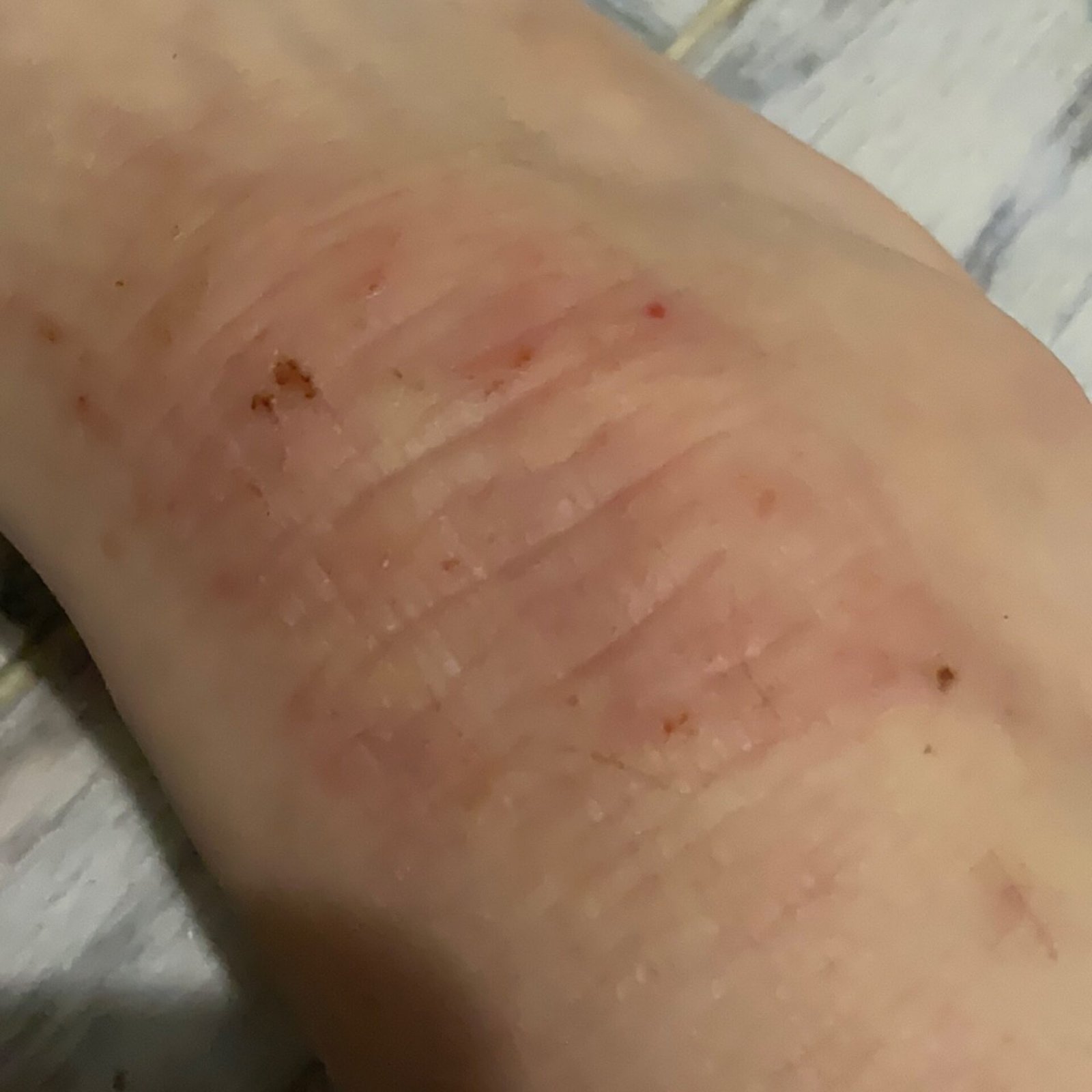
- Skrapinger og sekundære infeksjoner med pustler (ofte S. aureus);
- Lokalisert eller generell hudinvolvering.
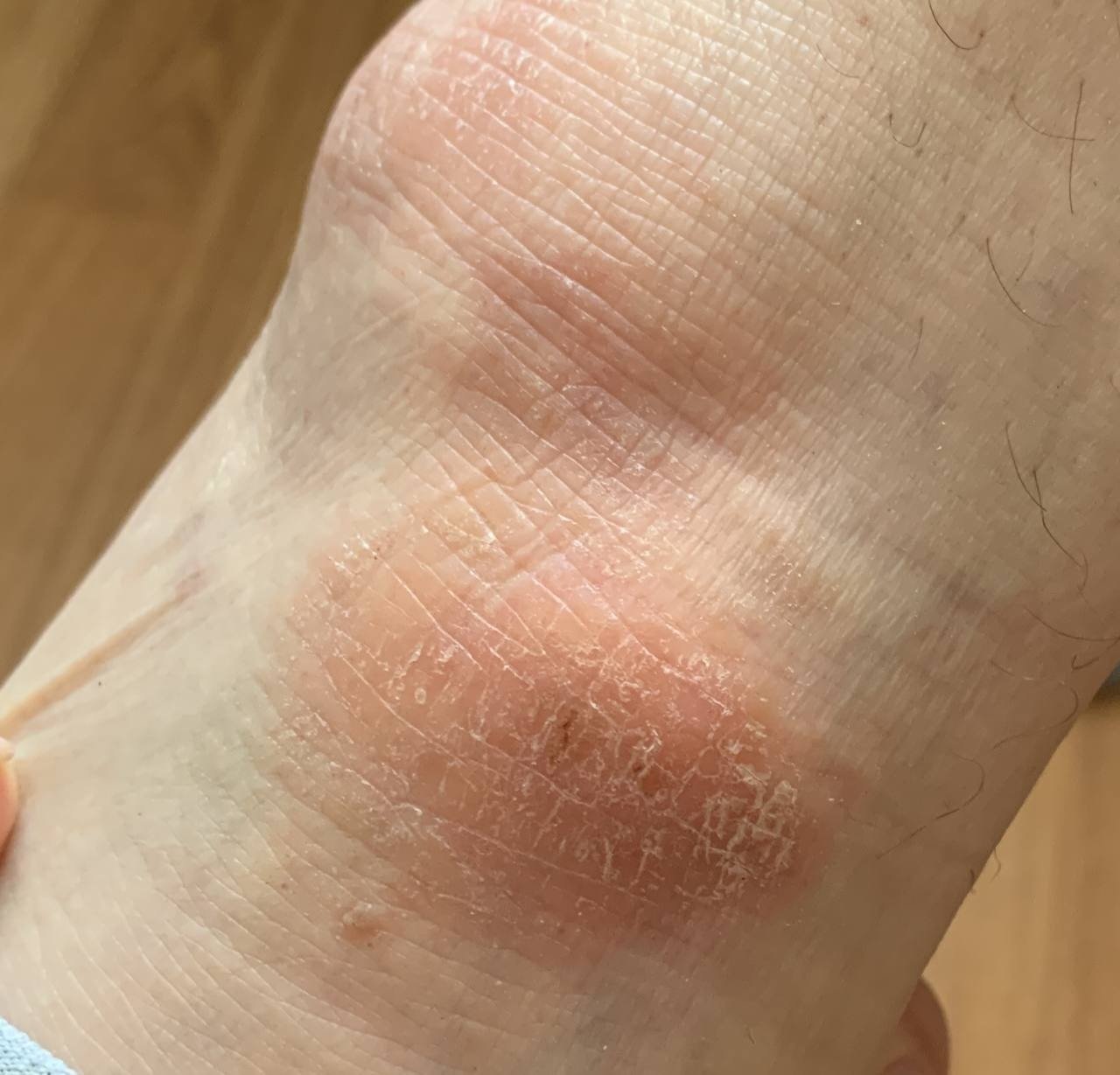
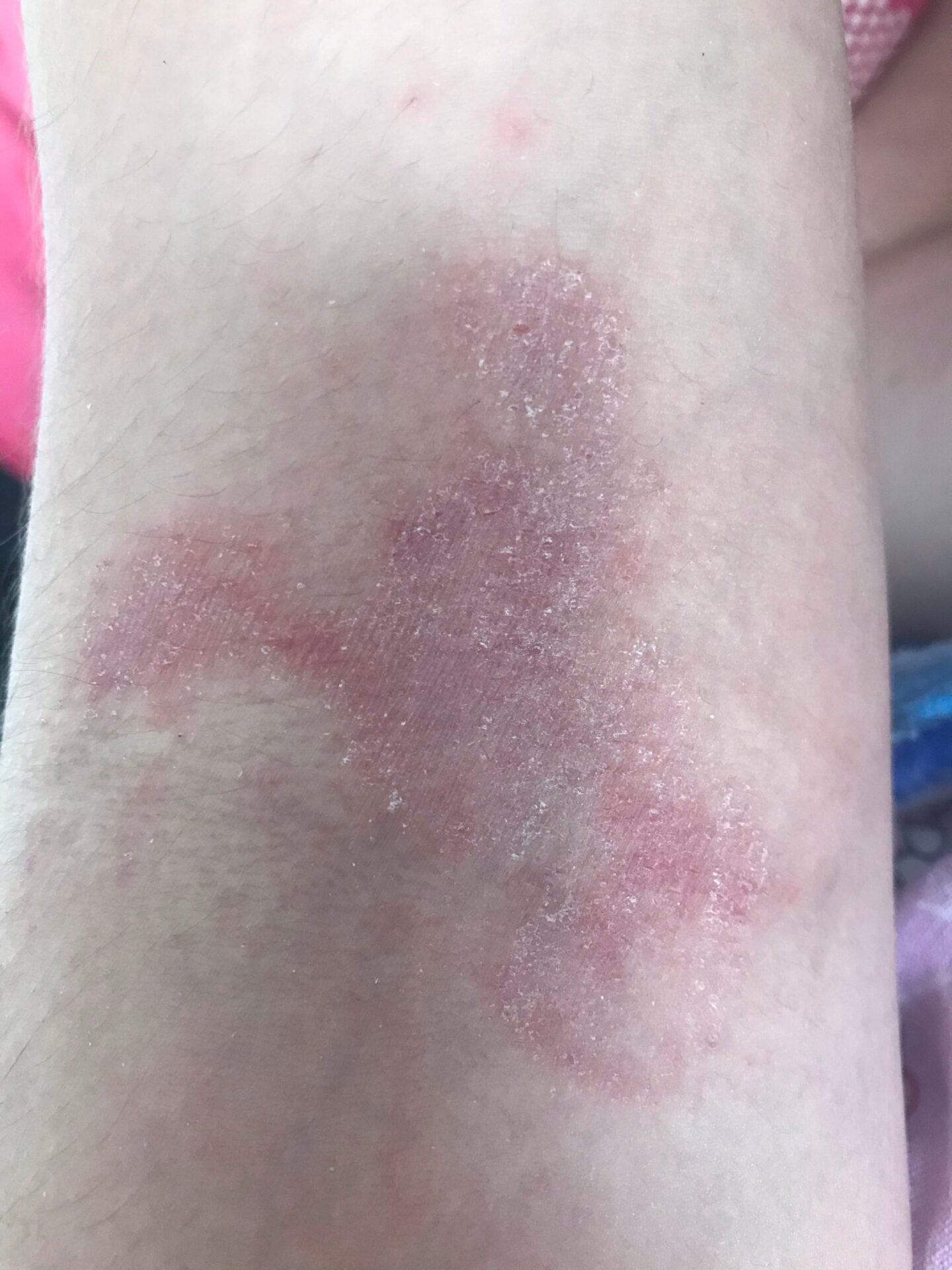
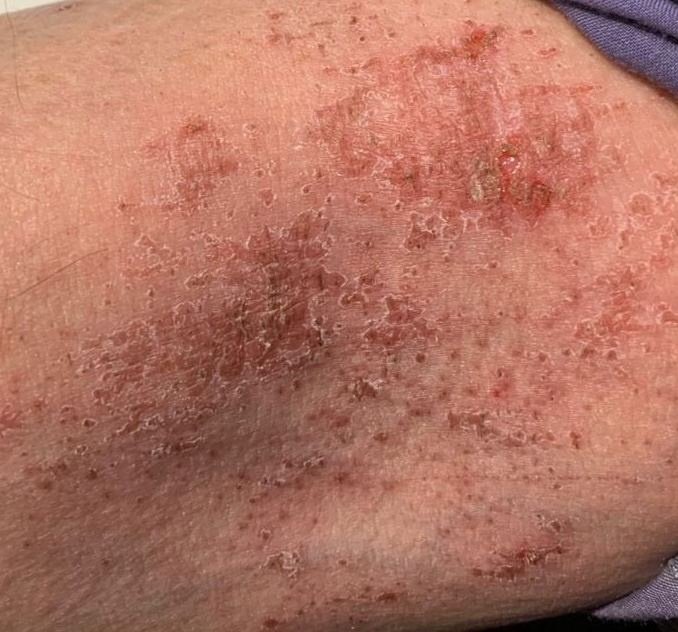
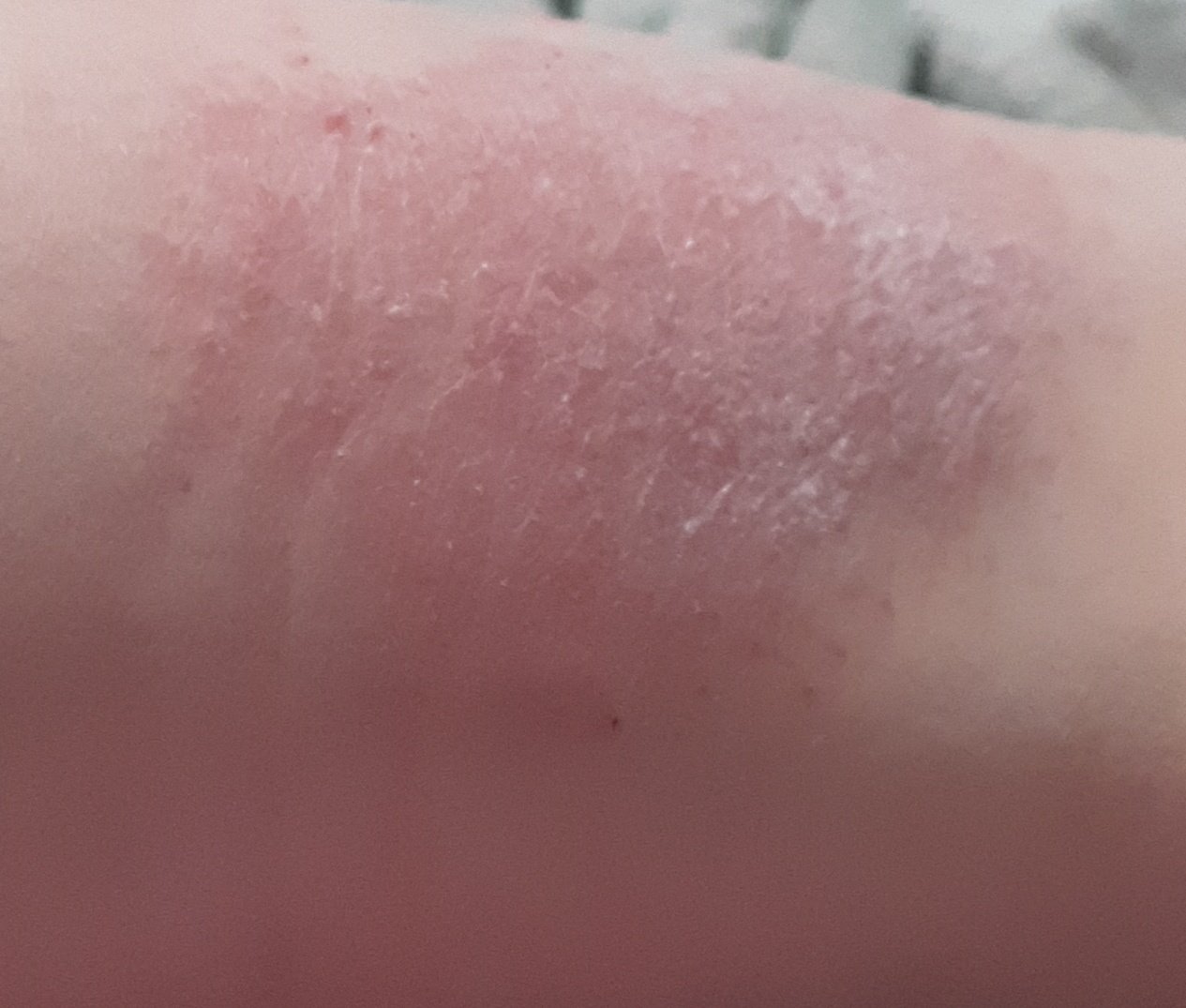
Kronisk stadium:
- Lichenifisering: Fortykning av huden med forbedrede hudlinjer fra gjentatt kløe;
- Hyperpigmentering og sprekker: Spesielt på hender, føtter, fingre og håndflater;
- Små papler på hårsekkene;
- Tap av laterale øyenbryn, mørklegging av øyelokkene, og Denny-Morgan-linjer under øynene;
- Hvitt dermografisme: En hvit linje vises etter å ha strøket over huden, på grunn av vasospasme.
Aldersspesifikke trekk ved atopisk dermatitt
Spedbarn (0–2 år):
Presenterer ofte som en alvorlig, tidlig debut av hudtilstanden med erytem, ødem, blemmer, skorper, og sprekker. Vanlige lokasjoner inkluderer ansiktet (unntatt leppene) og ekstensoryttere på lemmer. Matallergener er de mest vanlige utløsende faktorene.
Barn (2–12 år):
Lesjoner blir mer kroniske med lichenifiserte plakk, skrapinger, og erosjoner. Påvirker mest vanlig fleksorytter av albuer og knær, samt nakken og håndleddene.
Tenåringer og voksne:
Sykdommen får et kronisk, tilbakefallende forløp, ofte utløst av stress eller hormonelle endringer. Lesjoner har en tendens til å være mer generaliserte eller påvirke typiske fleksorsteder, ansiktet, nakken, og overkroppen. Forverringer kan presentere seg som papler, skorpeplakk, sprekker, og pustler med lichenifisering. Nodulære varianter kan ligne prurigo nodularis.
Komplikasjoner ved atopisk dermatitt
Selv om atopisk dermatitt ikke er livstruende, kan det føre til flere komplikasjoner som betydelig påvirker pasientens livskvalitet:
- Sekundær bakteriell infeksjon: Ofte på grunn av kløe, primært forårsaket av Staphylococcus aureus, som resulterer i impetiginisering, skorper, og oozing erosjoner;
- Kaposis varicelliforme utslett: En sjelden, men alvorlig komplikasjon forårsaket av herpes simplex-virus, preget av utbredt vesikulopustulært utslett, feber og lymfadenopati;
- Søvnforstyrrelser: På grunn av vedvarende kløe, spesielt om natten;
- Psykososialt stress: Lav selvfølelse, angst, eller depresjon fra synlige lesjoner og kroniske symptomer;
- Progresjon til andre atopiske tilstander: Opptil 50% av barn kan utvikle allergisk rhinitt eller bronkialastma (“atopisk marsj”).
Dianose
Dianosen av atopisk dermatitt er primært klinisk, basert på historie og fysisk undersøkelse. Typiske trekk inkluderer:
- Tidlig debut i spedbarnsalder eller barndom;
- Kronisk tilbakevendende forløp med kløende, eksemlignende lesjoner;
- Karaktersitisk distribusjon etter alder;
- Familiær historie med atopi;
- Hvit dermografisme og lichenifisering;
- Hevet total serum IgE (i mange, men ikke alle tilfeller).
Ytterligere diagnostiske verktøy:
- Hudsvalger: For å påvise Staphylococcus aureus i nasal eller hudkolonisering;
- Virusdyrkning: Hvis Kaposis eksem herpeticum er mistenkt (herpes simplex-virus);
- Allergitesting: Hudprikktesting, skraping, eller intradermale tester for å identifisere allergener;
- Matutfordringstester: Brukes i mistenkte matutløste tilfeller under medisinsk tilsyn;
- Histologi (sjeldent): For uklare tilfeller; funn inkluderer spongiose, akantose, lymfocytisk infiltrat, sporadiske mastceller;
- Sero-ologisk testing: Radioallergosorbent-test (RAST) for allergen-spesifikke IgE-antistoffer.
Behandlingsstrategi
Håndtering av atopisk dermatitt er multifaktoriell og individualisert. Målene er å redusere betennelse og kløe, gjenopprette hudbarrieren, forhindre utfoldelse, og håndtere komorbiditeter.
Kjerne behandlingskomponenter:
- Hypoallergenisk diett: Eliminering av bekreftede matallergener;
- Miljøkontroll: Unngå kjente utløsere (støv, kjæledyr, varme, stoffer, osv.);
- Topisk terapi: Inkluderer emollienter, kortikosteroider, kalsineurinhindre (takrolimus, pimekrolimus), antiseptiske midler for infiserte lesjoner;
- Systemisk terapi: Antihistaminer for kløe, orale kortikosteroider for alvorlige utbrudd (kortvarige), immunsuppressorer (f.eks., cyklosporin) i refraktære tilfeller, og biologiske legemidler som dupilumab (anti-IL-4/IL-13) for moderat til alvorlig sykdom;
- Behandling av sekundære infeksjoner: Topiske eller systemiske antibiotika etter behov;
- Supplerende terapi: Psykoterapi for stressrelaterte utbrudd, pasient- og familieopplæring, og støtteprogrammer.
Prognose
Langtidsutsiktene varierer fra individ til individ:
- I mange barn forbedres symptomene betydelig eller remitterer ved ungdomsårene;
- Forverringer hos ungdommer har en tendens til å være mer alvorlige, men kan håndteres med konsekvent behandling;
- Hos voksne presenterer sykdommen seg ofte kronisk med perioder med remisjon og tilbakefall, og kan sameksistere med andre atopiske tilstander;
- Komorbid astma eller allergisk rhinitt utvikler seg hos 30–50% av pasientene.
Differensialdiagnose
Tilstander som kan likne atopisk dermatitt og må utelukkes inkluderer:
- Seboreisk dermatitt;
- Kontaktdermatitt (allergisk eller irriterende);
- Psoriasis;
- Nummulært eksem;
- Dermatofytose (tinea);
- Kutan T-celle lymfom (tidlige stadier);
- Genodermatoser (f.eks. Wiskott-Aldrich syndrom, akrodermatitt enteropathica);
- Systemiske sykdommer med hudmanifestasjoner (f.eks. cøliaki, glukagonoma, histiocytose X).
Forebyggende tiltak
Forebygging fokuserer på hudpleie, unngåelse av allergener og helseopprettholdelse:
- Dagsbruk av emollienter for å opprettholde hydrering;
- Begrens bruk av varmt vann og såpe, bruk kun milde rensemidler;
- Identifisere og unngå miljø- eller matutløsere;
- Ha på pustevennlige, ikke-irriterende klær (fortrinnsvis bomull);
- Behandle komorbide tilstander (astma, rhinitt, GI-forstyrrelser);
- Utdanne omsorgspersoner og pasienter for å sikre overholdelse av behandling og redusere angst;
- Regelmessige oppfølginger med dermatologer eller allergologer for tidlig påvisning av flare-ups og langsiktig behandlingsplanlegging.
Med konsekvent pleie, utdannelse og livsstilsjusteringer, kan atopisk dermatitt håndteres effektivt og dens påvirkning på fysisk og psykisk velvære betydelig reduseres.