Dermatit (ICD-10: L20) ⚠️
Kontaktdermatit: Inflammatoriskt hudsvar på externa irritanter och allergener
Översikt
Kontaktdermatit är en term som används för att beskriva akut eller kronisk inflammation av huden som uppstår på platsen för direkt interaktion med fysiska, kemiska eller biologiska agenser. Det är ett av de vanligast diagnosticerade dermatologiska tillstånden, som står för upp till 15–20 % av alla besök hos dermatologer.
Termen ”dermatit” härstammar från det grekiska ordet för hud (”derma”) och det latinska suffixet ”-it”, som betecknar inflammation. I modern klinisk praxis används termerna ”dermatit” och ”eksem” ofta omväxlande. Emellertid görs en allmän distinktion: ”dermatit” används ofta för att beskriva akuta hudreaktioner som avtar snabbare, medan ”eksem” kan hänvisa till kroniska och återkommande inflammatoriska hudtillstånd.
Kontaktdermatit delas upp i flera huvudtyper baserat på patogenes och varaktighet:
- Akut kontaktdermatit
- Enkel (irriterande)
- Allergisk
- Kronisk kontaktdermatit
- Kumulativt-toxisk
- Allergisk
Enkel (Irriterande) Kontaktdermatit
Enkel eller irriterande kontaktdermatit orsakas av direkt hudskada av en extern irritant utan involvering av immunsystemet. Detta är den vanligaste formen av kontaktdermatit, ansvarig för cirka 80 % av alla fall.
Utvecklingsmekanism
Allvaret av reaktionen beror på koncentrationen och varaktigheten av kontakten med irritanten. Det kan resultera från en enkel exponering för ett starkt ämne (t.ex. syra eller alkalin), eller från upprepad exponering för mildare irritanter (t.ex. vatten, tvål, rengöringsmedel, friktion, kall luft). Tröskeln för hudirritation varierar individuellt och är ofta lägre hos dem med atopisk predisposition.
Vanliga irritanter inkluderar:
- Rengöringsmedel och städprodukter
- Alkaliska ämnen och syror (industriella eller hushållskemikalier)
- Oljor, lösningsmedel, hartser
- Oxiderande och reducerande medel
- Glasfiber, damm, träpartiklar
- Prolongerad exponering för fukt och våt-torr cykler (vanligt på händer, blöjområde, sår)
Symtom
Klinisk presentation varierar baserat på exponeringens varaktighet och irritantens styrka:
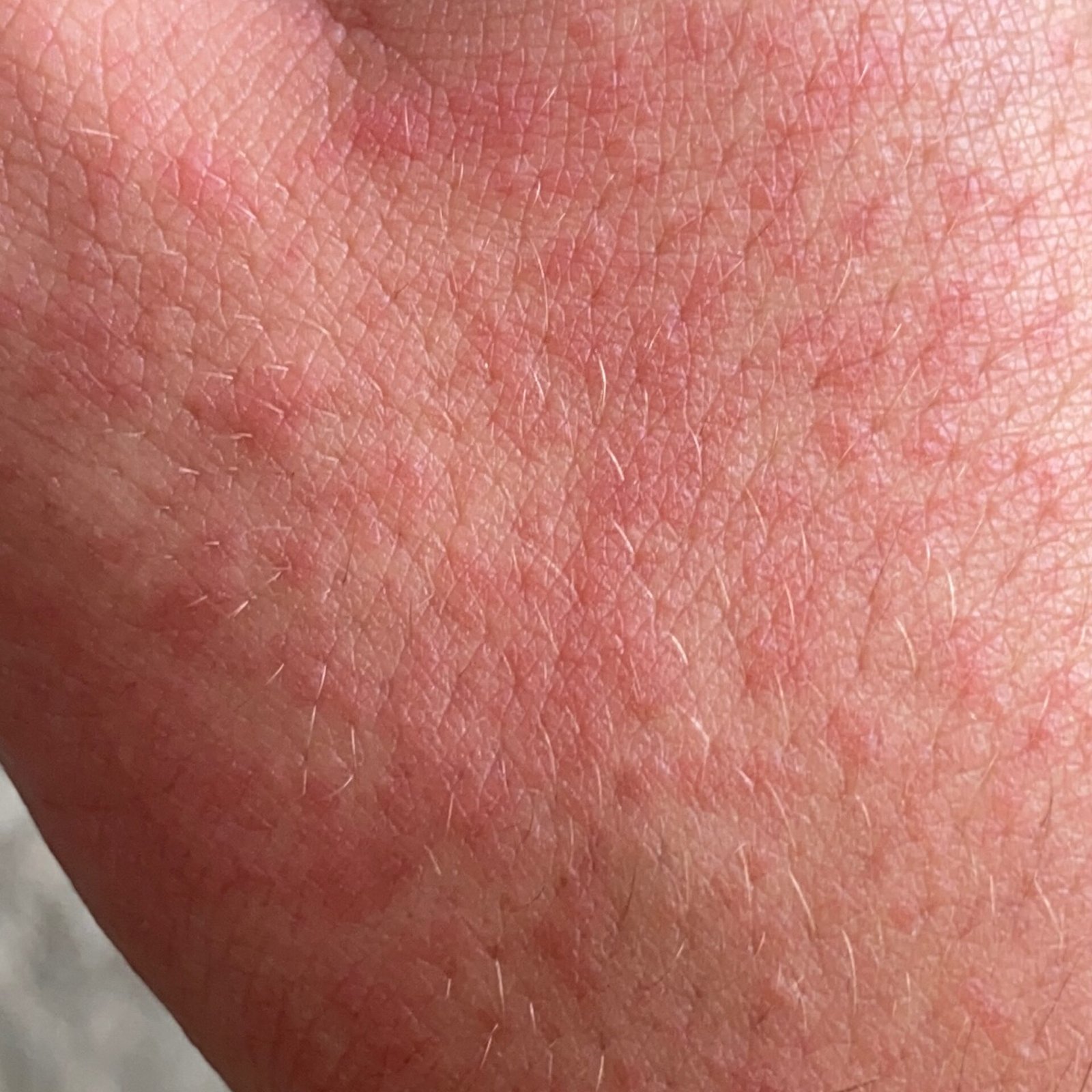
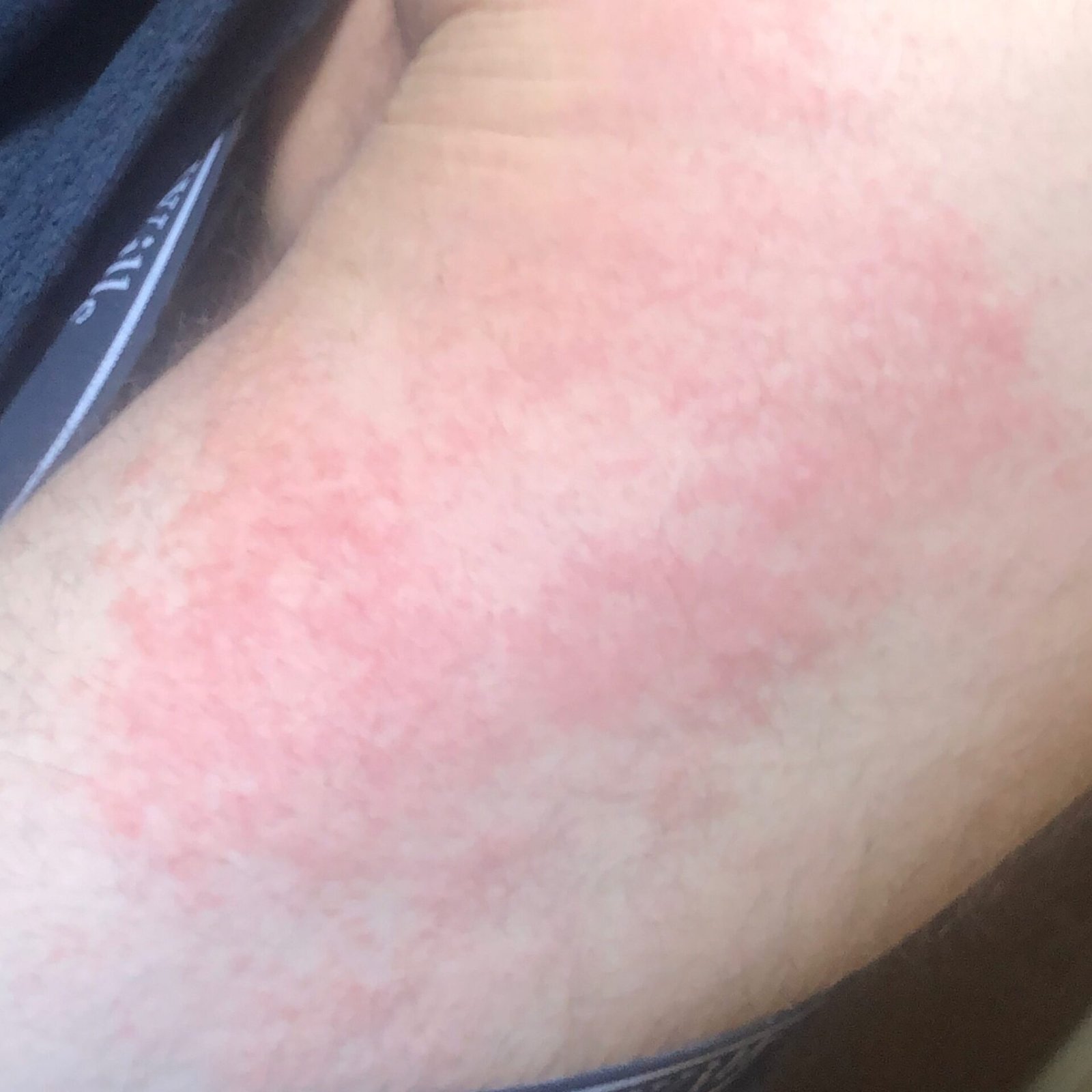
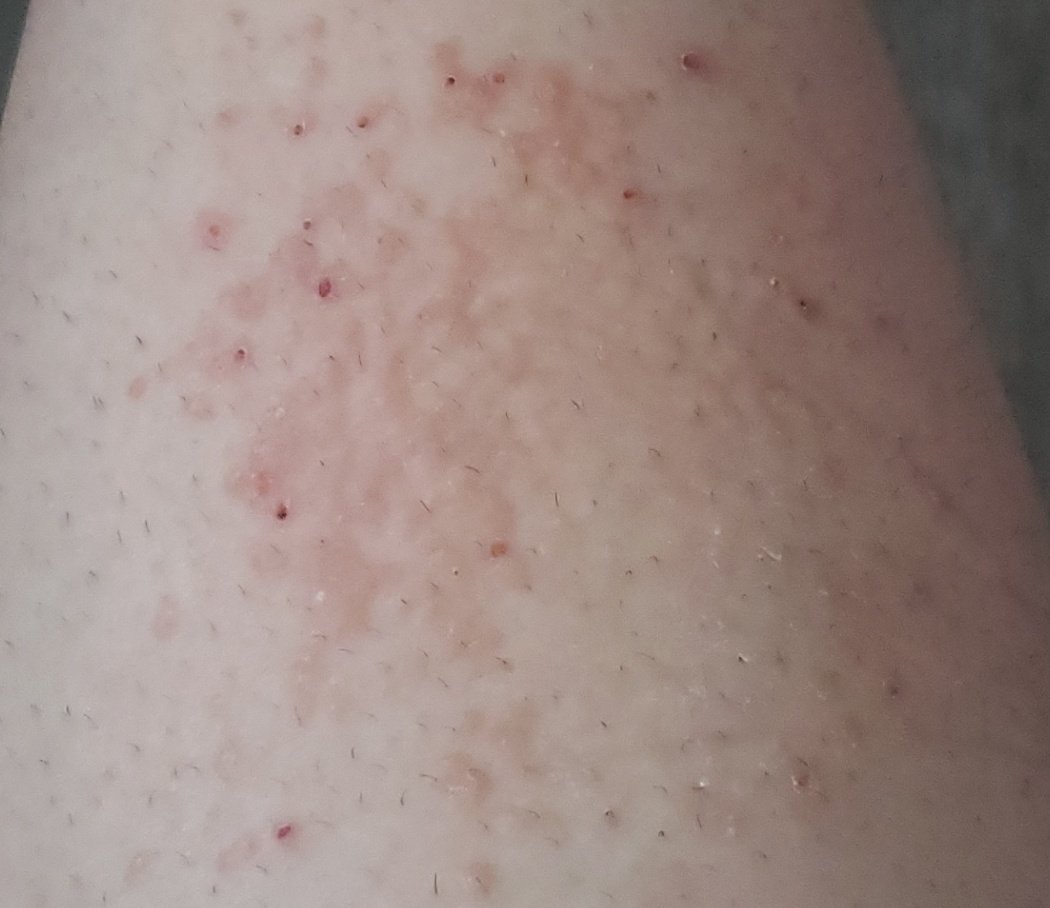
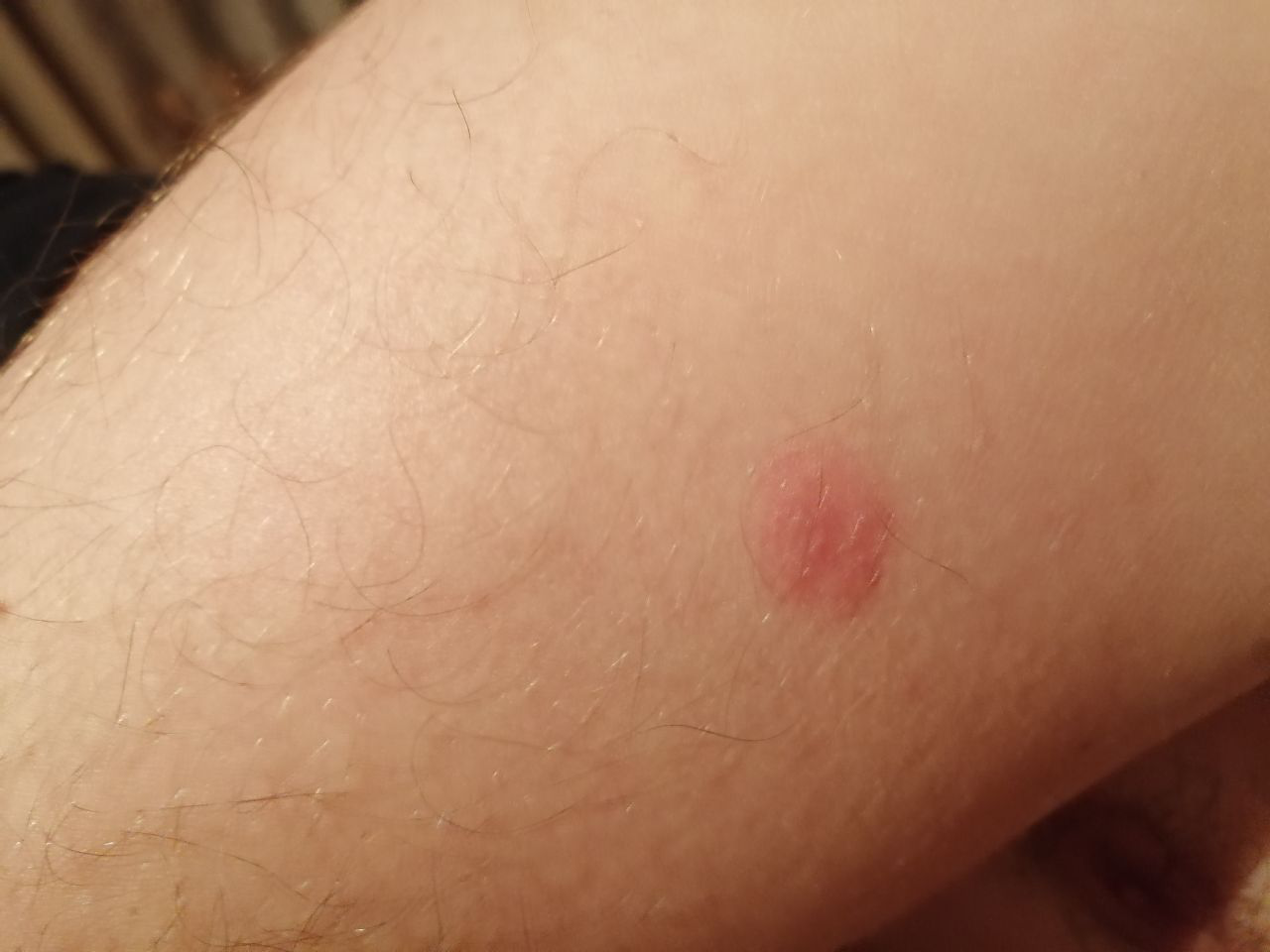
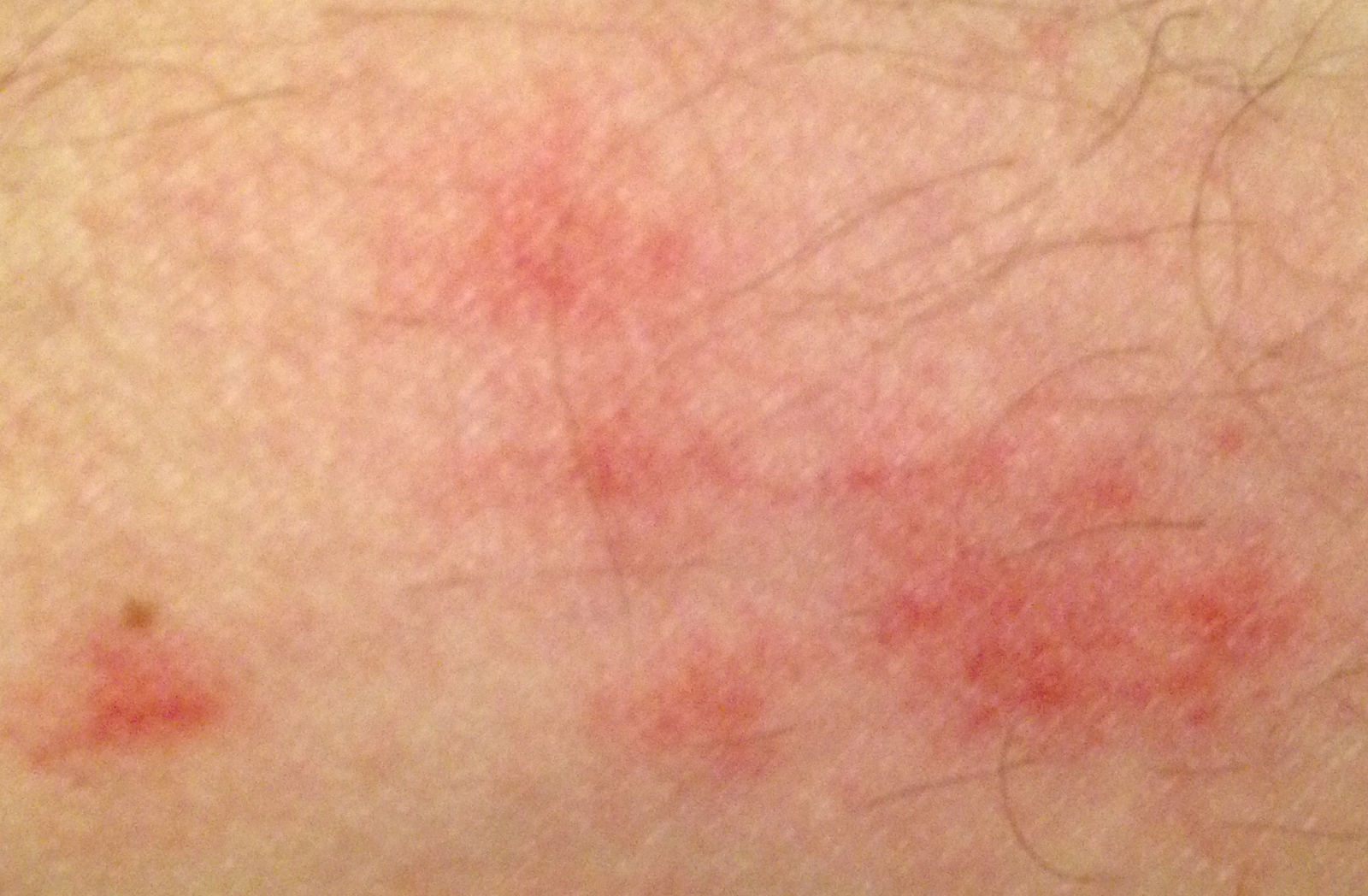
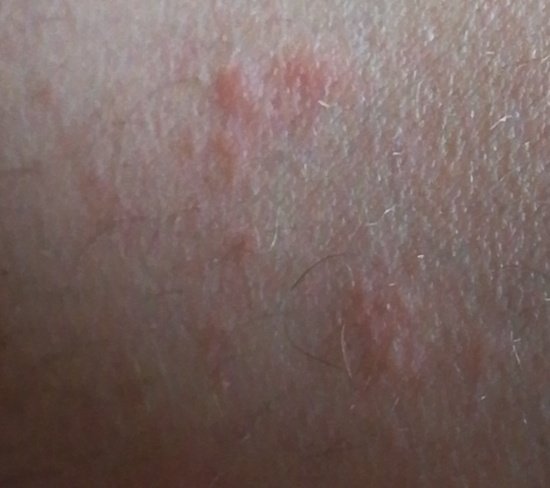
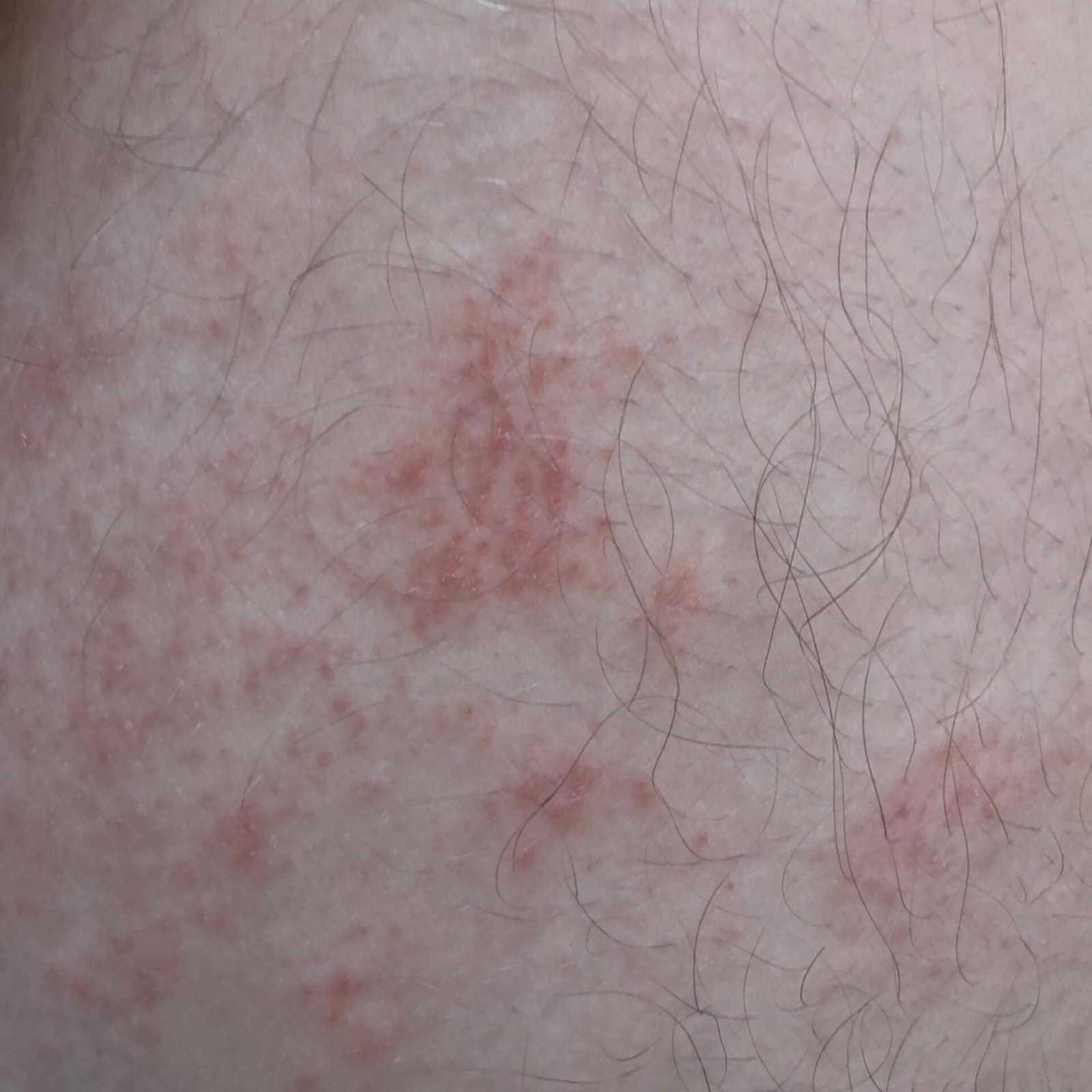
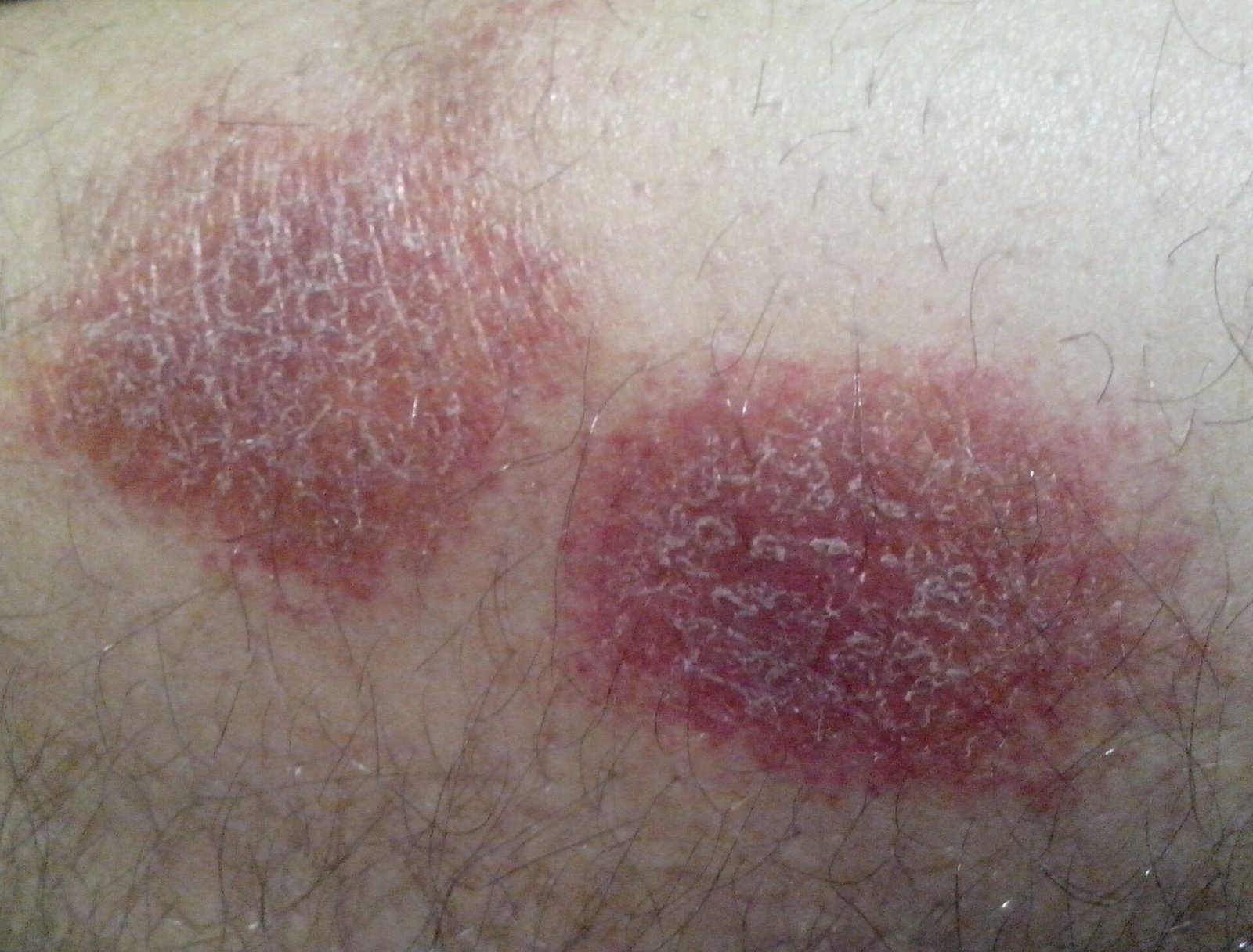
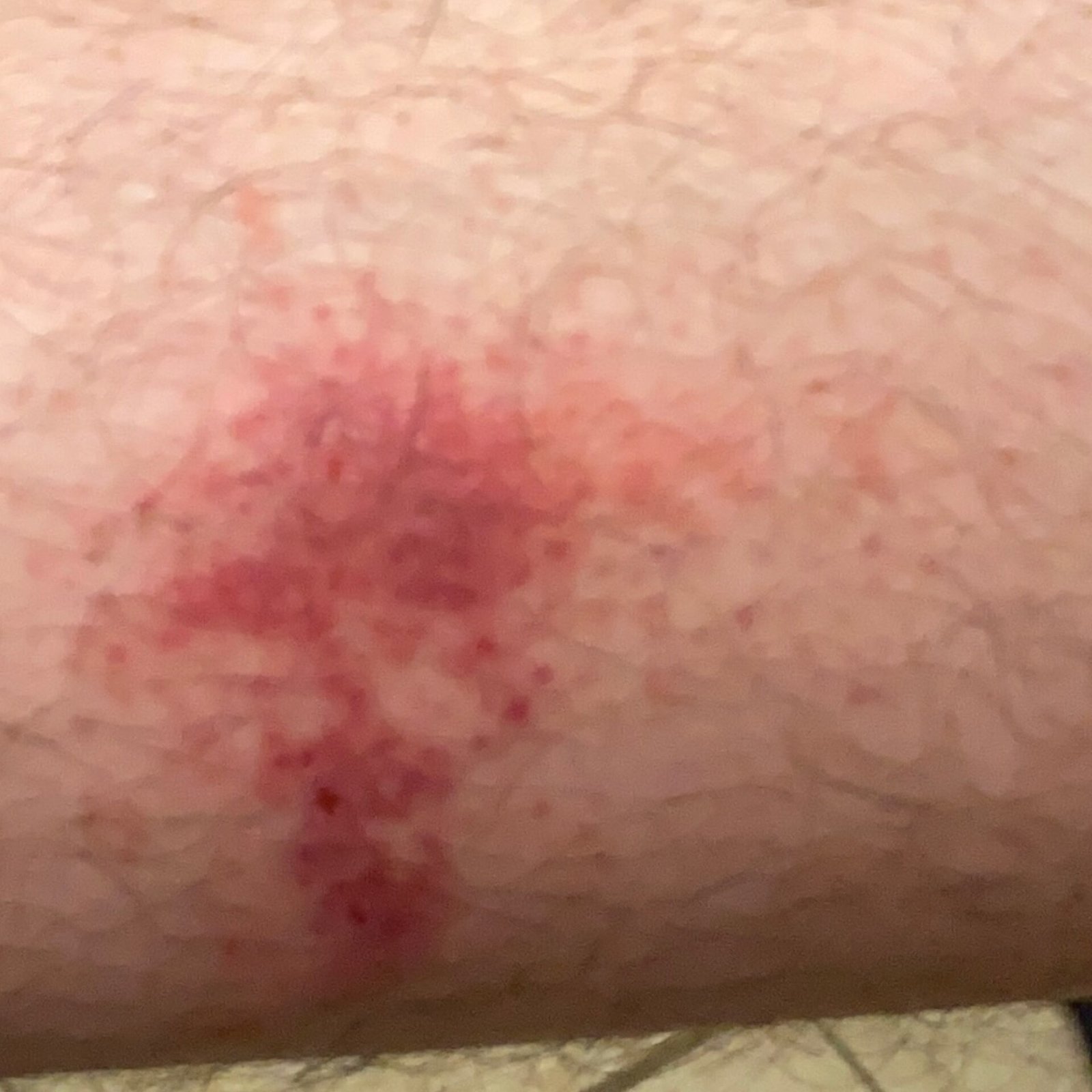
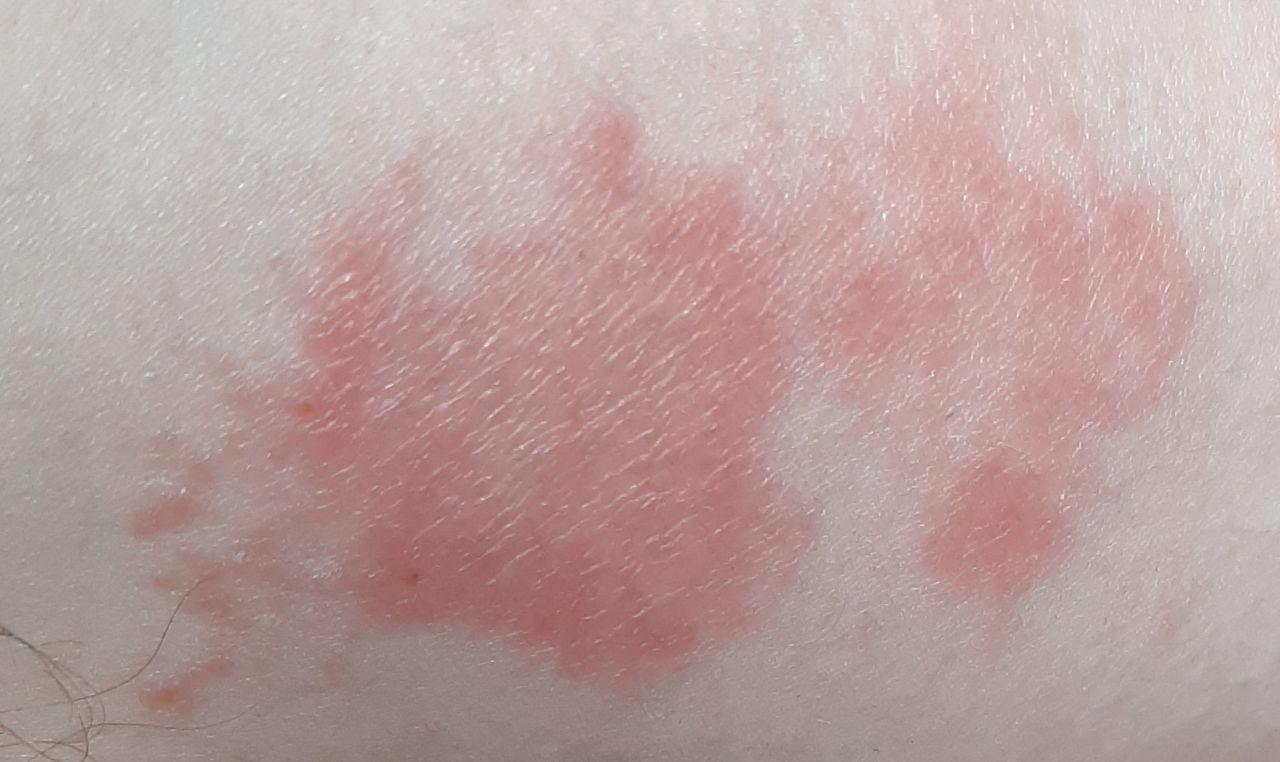
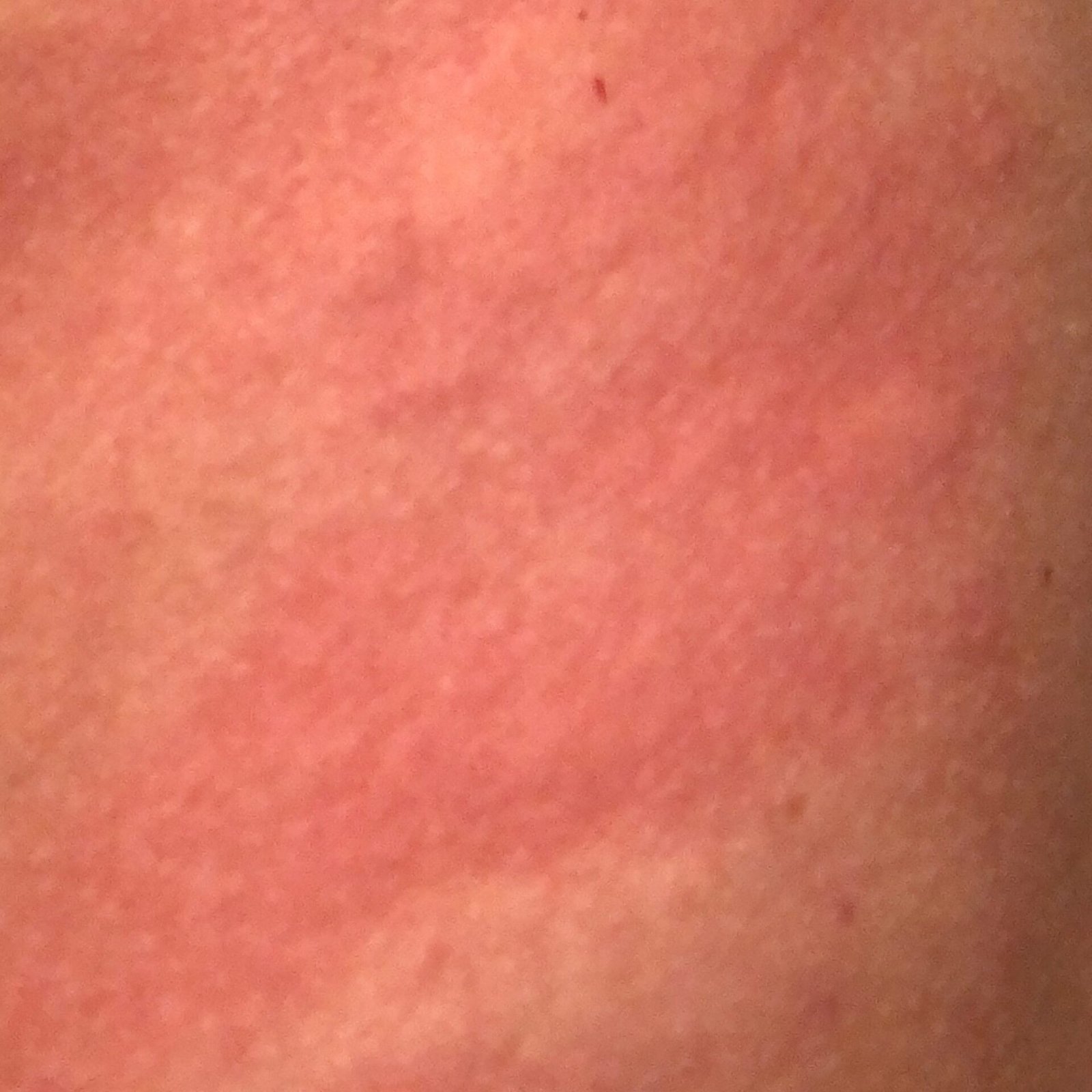
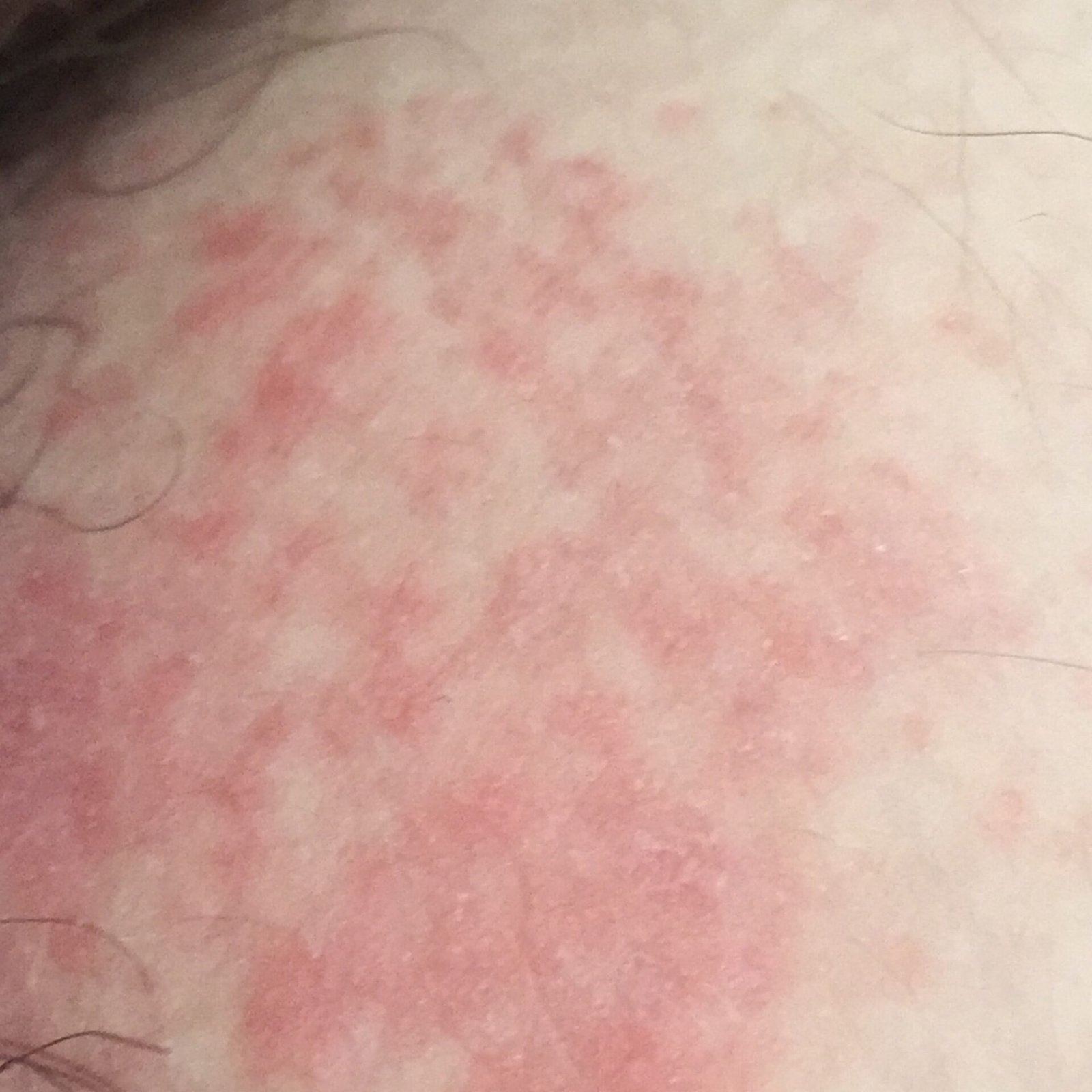
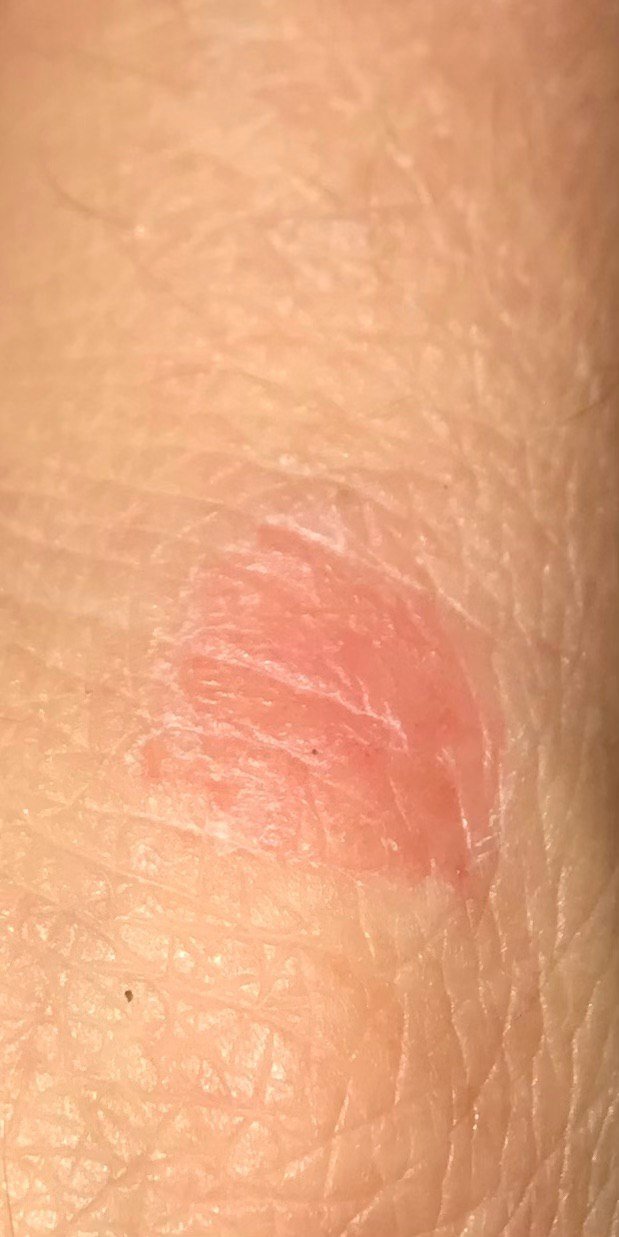
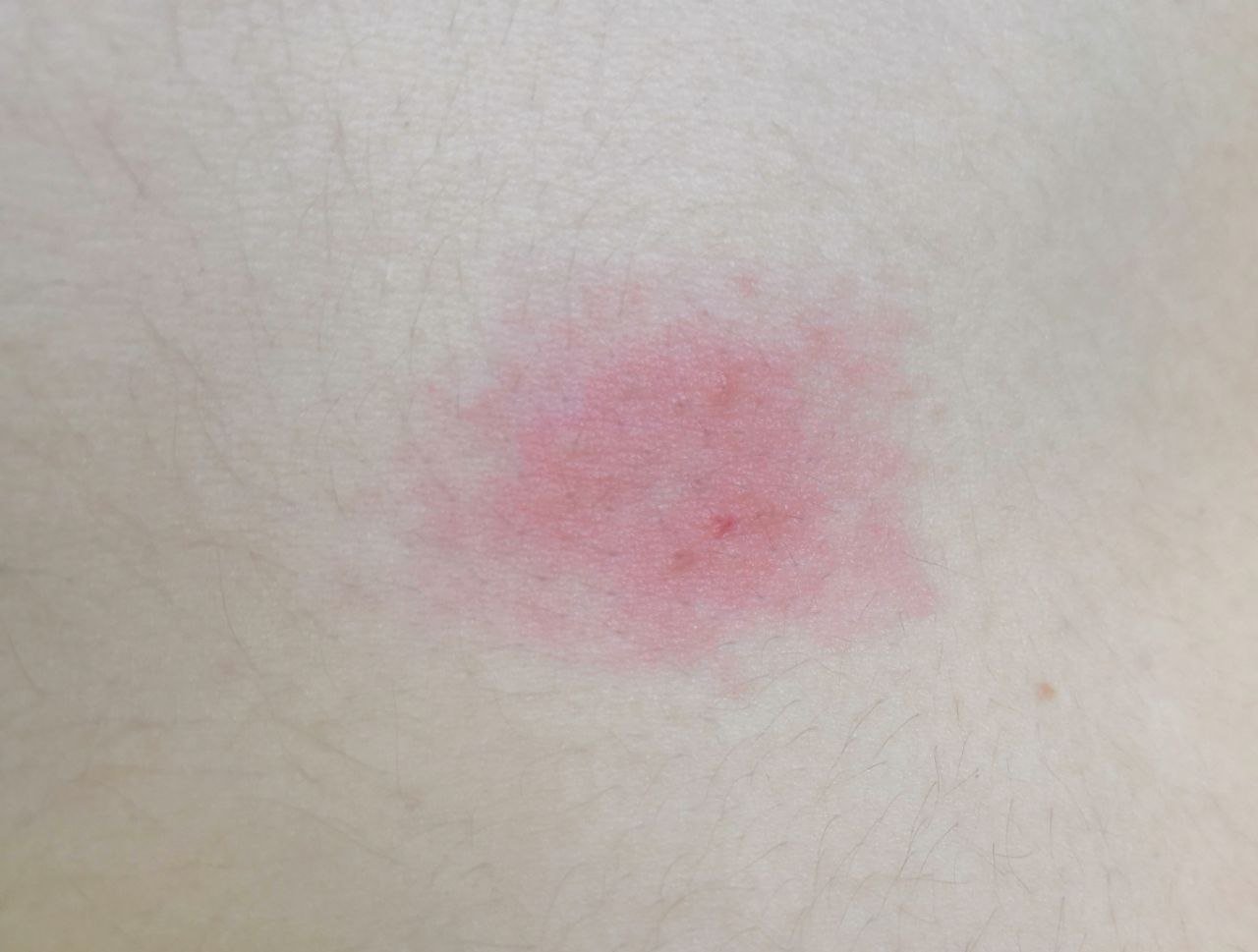
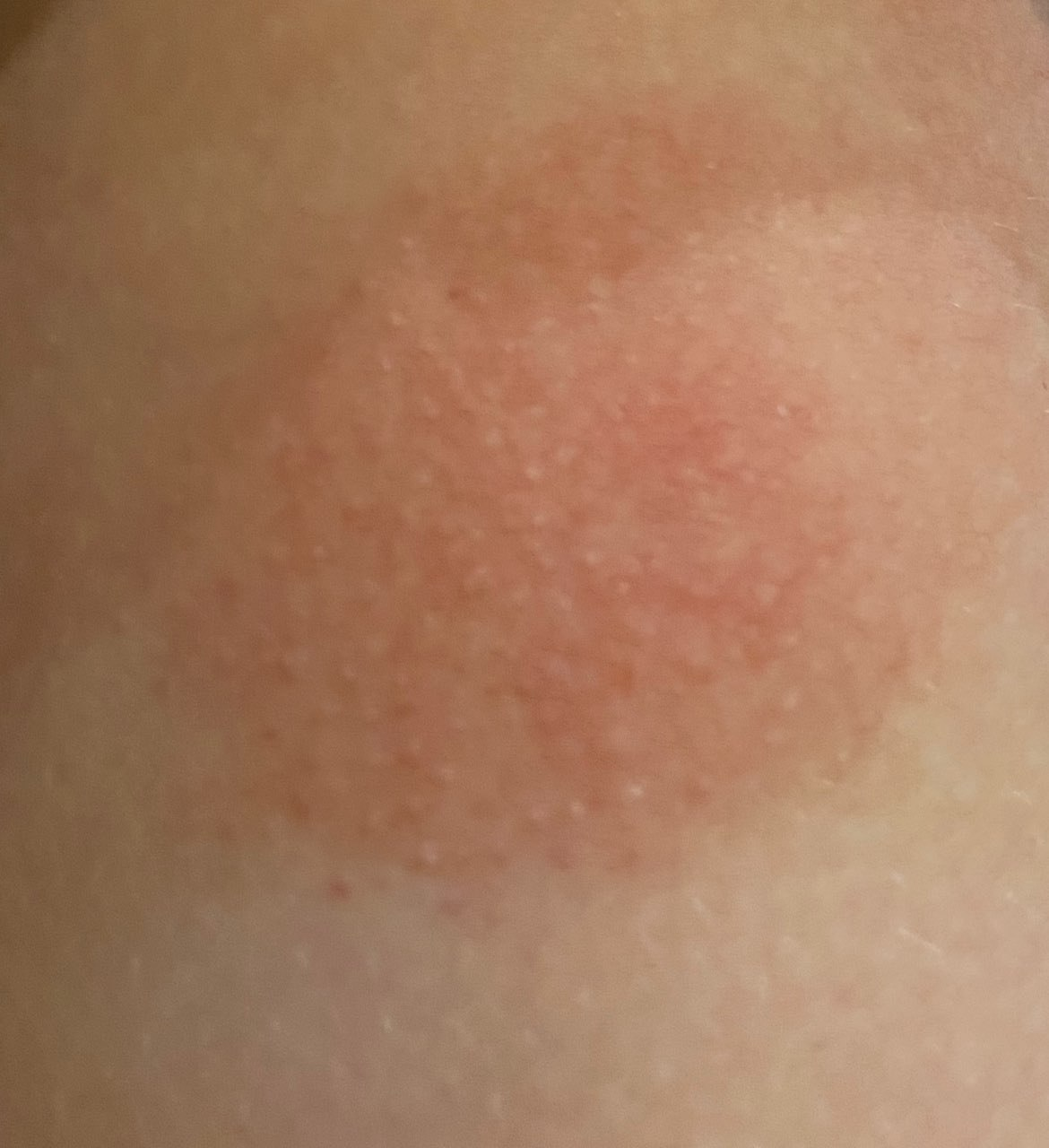
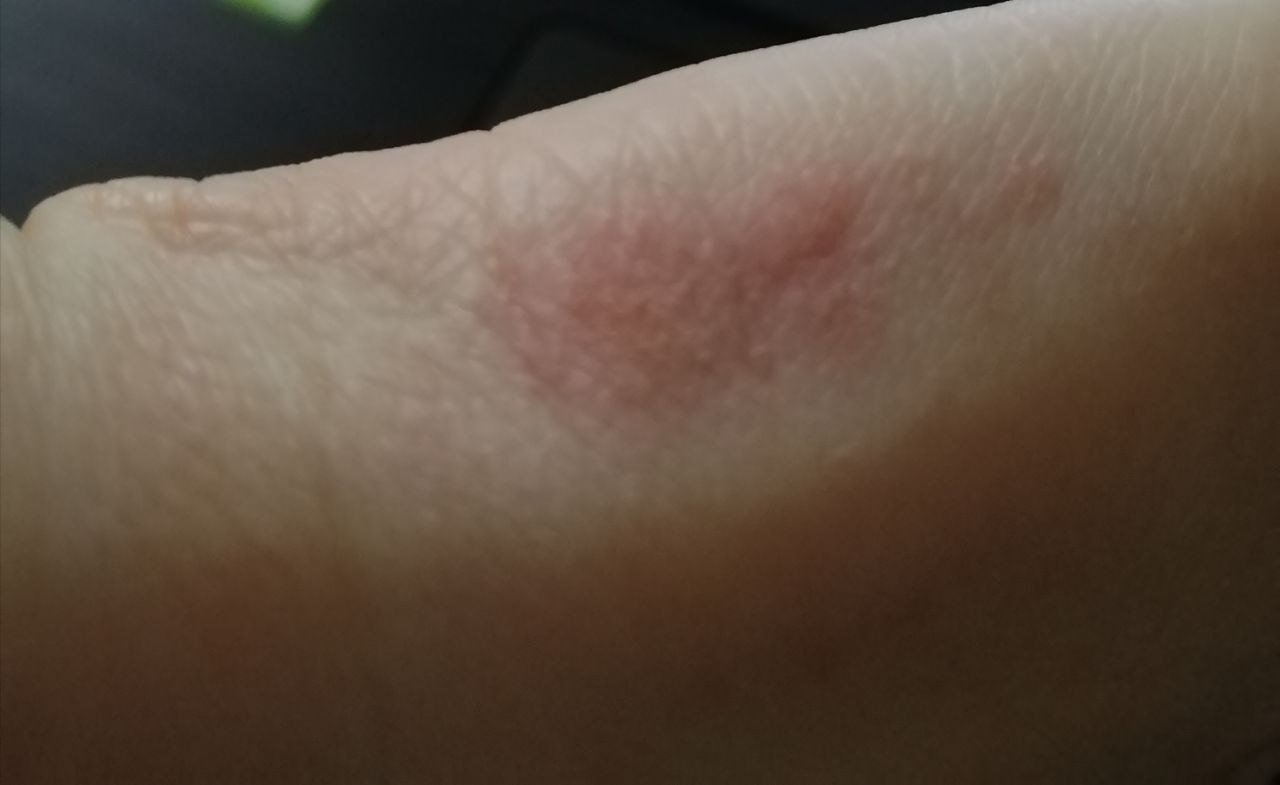
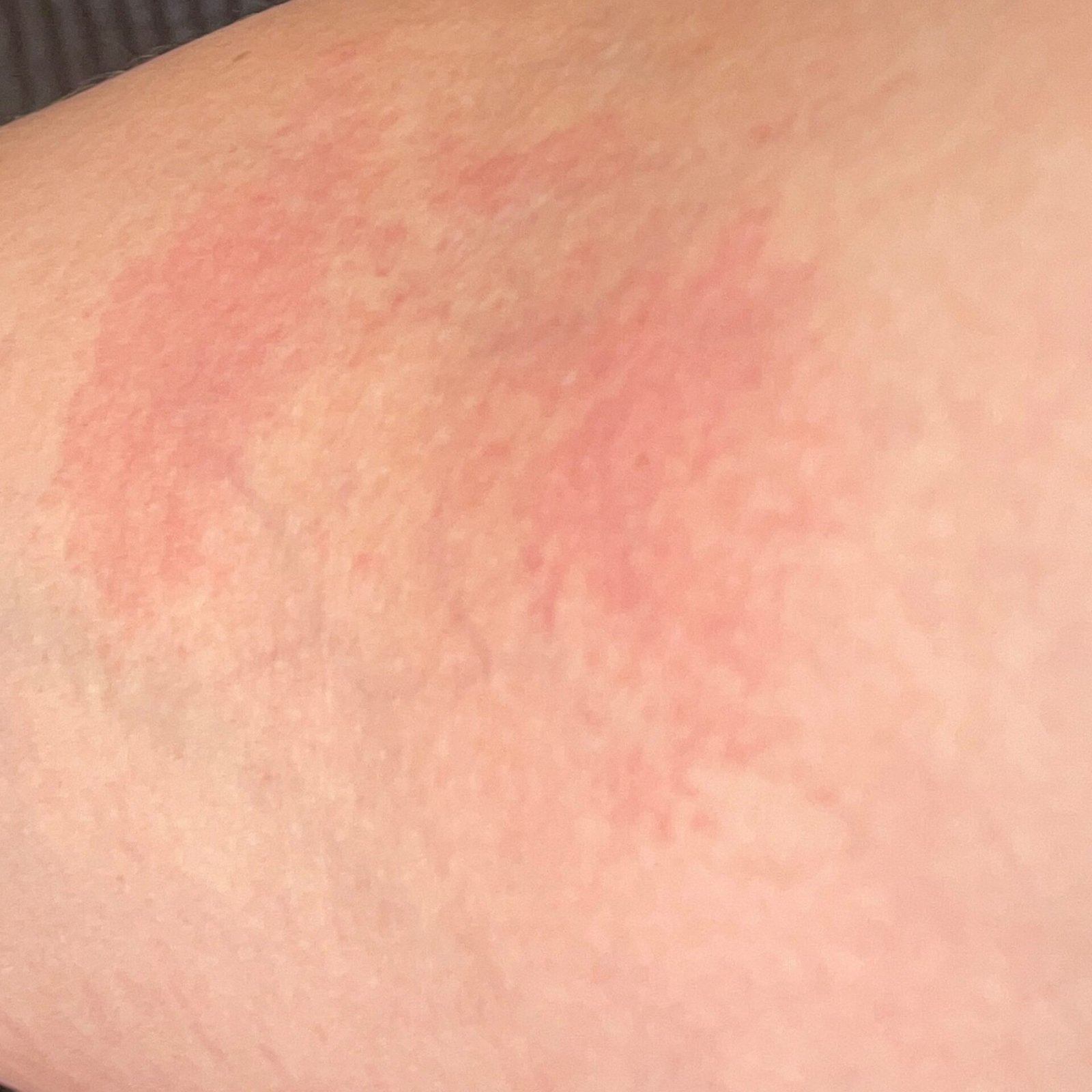
- Akut fas: Erytem (rodnad), ödem, vesikler eller papler, gråtande (exudation), skorpebildning, brännande känsla, ömhet, sporadisk klåda;
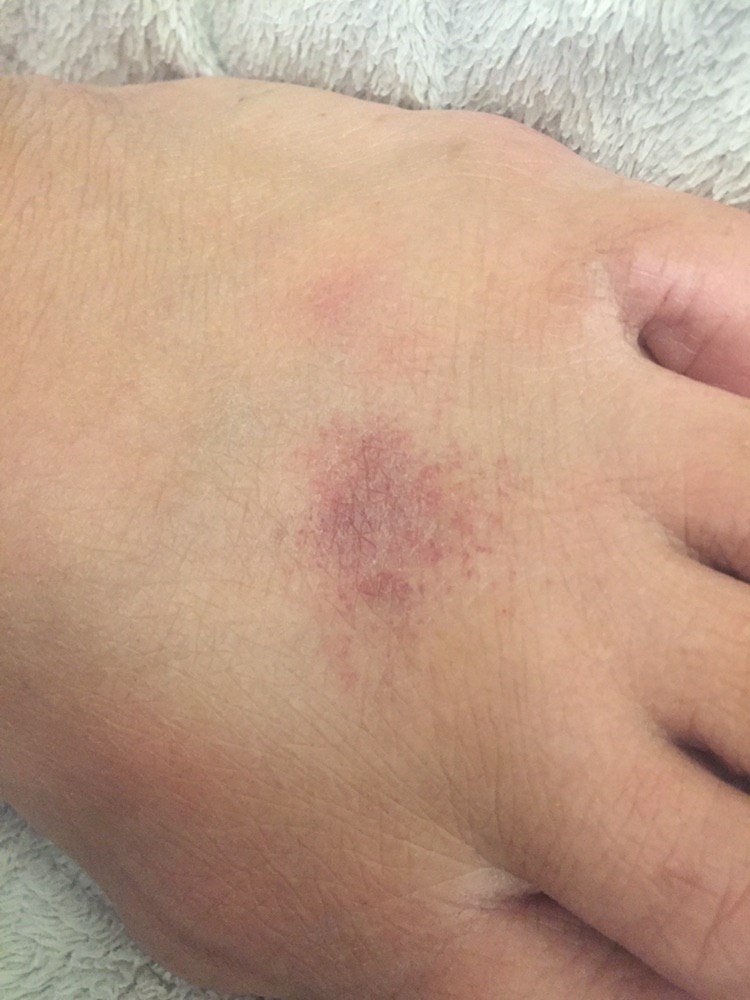
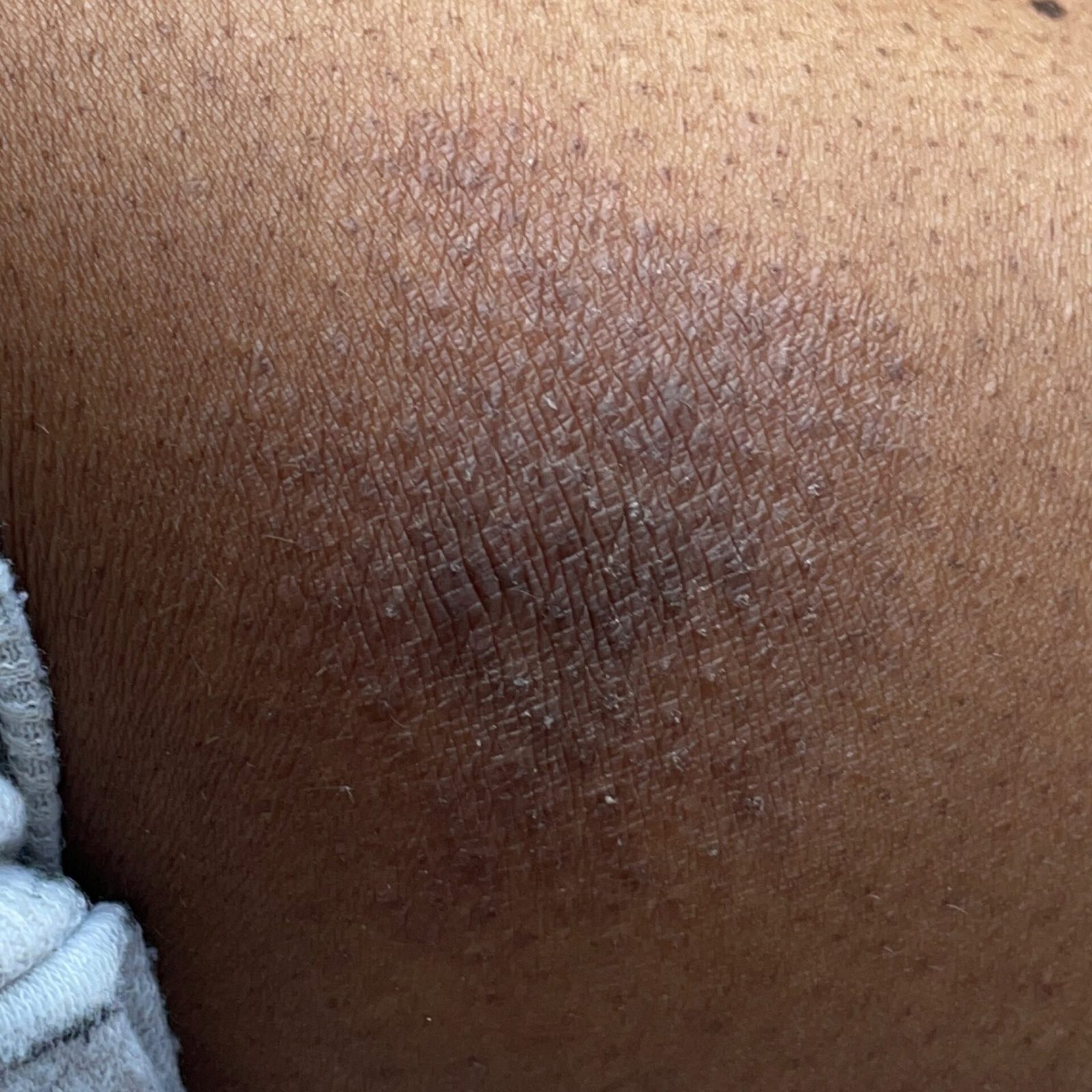
- Kronisk fas: Lichenifiering (hudförtjockning), sprickor, fjällning, kvarstående erytematösa plack. Hyperkeratotiska varianter kan förekomma hos individer med upprepade trauman (t.ex. hantering av papper eller verktyg).
Vanliga anatomiska platser inkluderar:
- Dorsala och palmar ytor av händer och fingrar
- Ögonlock (från smink, ögondroppar, luftburna irritanter)
- Läppar (vanemässig slickning som orsakar våt-torr irritation)
Komplikationer och Överväganden
Låg omgivande luftfuktighet minskar hudens tröskel för irritation, vilket gör den mer mottaglig för skador. Skadad hud blir också mer genomtränglig för allergener, vilket ökar risken för att utveckla sekundär allergisk kontakteksem. Patienter med en atopisk bakgrund (t.ex. hösnuva, astma, eksem) är mer benägna att drabbas av svåra och beständiga former.
Diagnos
- KOH-test: För att utesluta svampinfektioner vid fjällande eller erytematösa lesioner;
- Plåstertest: Används för att utesluta allergisk kontakteksem, särskilt vid kroniska, okänsliga fall eller när historik tyder på allergenexponering;
- Hudbiopsi: Sällan nödvändig, men kan visa epidermal spongios och dermal ödem, samt lymfocytinfiltat.
Allergisk Kontakteksem
Allergisk kontakteksem (ACD) är en fördröjd typ av hypersensitivityreaktion (Typ IV), utlöses av hudkontakt med ett specifikt allergen. Till skillnad från irritativt eksem involverar ACD immunologisk sensibilisering och utvecklas efter tidigare exponering för allergenet. Väl sensibiliserad kan även minimal återexponering orsaka inflammation.
Vanliga Allergener:
- Metaller (nickel, krom)
- Gummiadditiv (karbamater, thiuramer, benzotiazoler)
- Kosmetika och konserveringsmedel (formaldehyd, dofter, parabener)
- Topikala läkemedel (neomycin, bacitracin, kortikosteroider)
- Hårfärger och nagelprodukter
- Växtallergener (t.ex. giftsumak)
- Yrkeskemikalier och lim
Mekanism och Tidslinje:
- Initial sensibilisering tar 14–21 dagar efter första kontakten;
- Inflammation hos sensibiliserade individer utvecklas 12–48 timmar efter återexponering (intervall: 8–120 timmar);
- Lesioner kan kvarstå i upp till 3 veckor efter en enda exponering;
- Fotoallergiska reaktioner kräver både allergen och solljus för att utlösa inflammation;
- Systemisk exponering för relaterade allergener (t.ex. orala läkemedel) kan utlösa utbrett eksem hos sensibiliserade patienter.
Kliniska Egenskaper:
Subjektiva symtom: Intensiv klåda, ibland brännande eller ömhet.
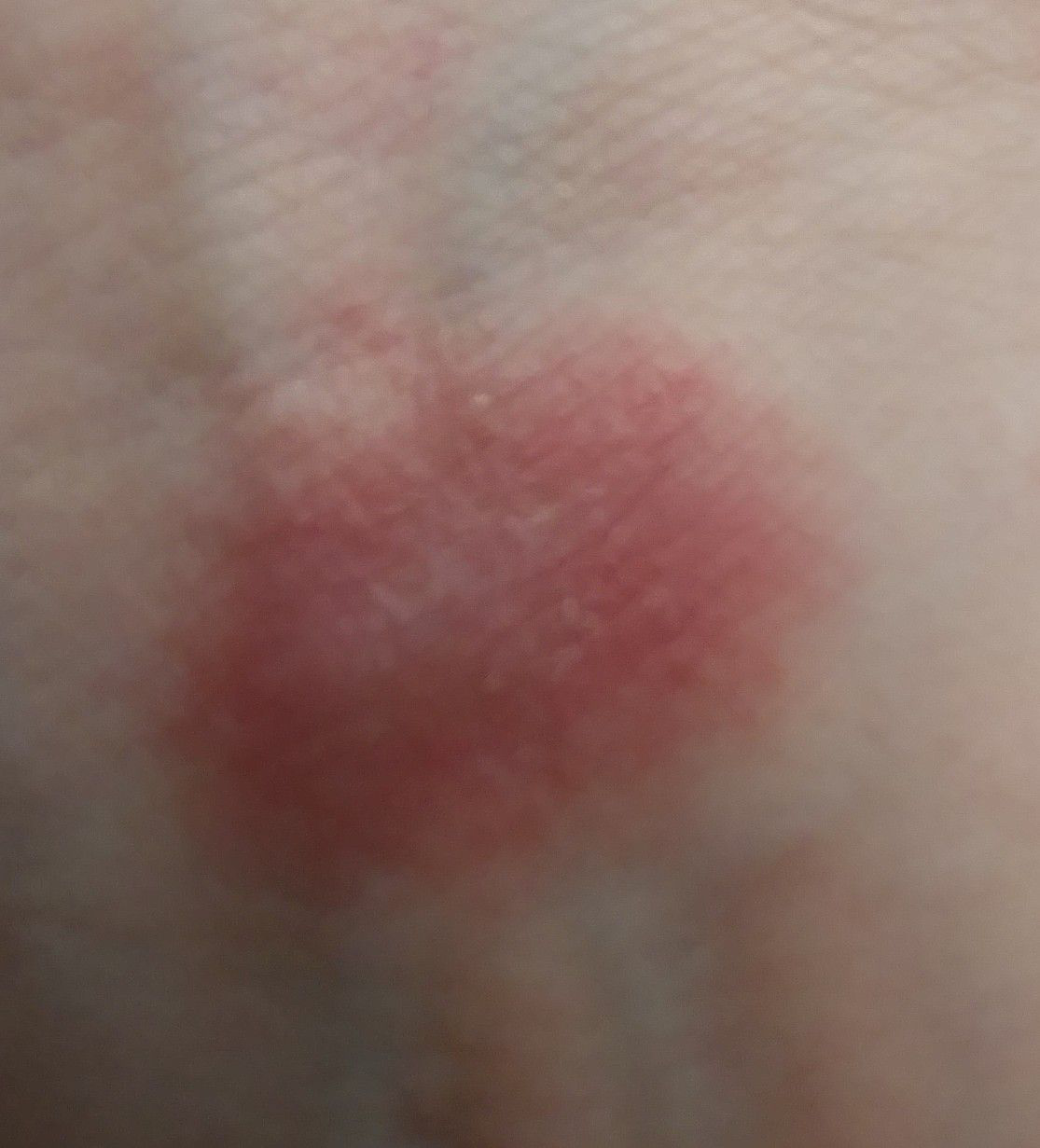
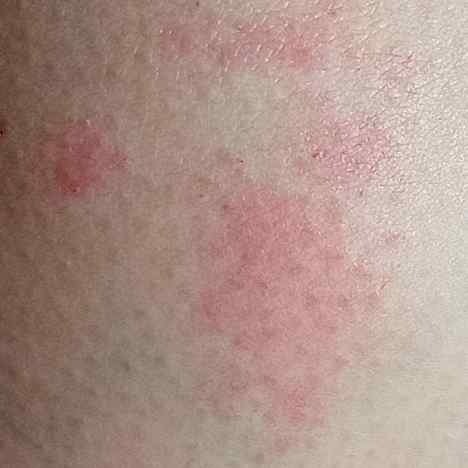
Objektiva tecken: Vesikler, erytem, ödem, fjällande hud, vid svåra fall – bullae och erosioner.
Vanliga Ställen:
- Händer, underarmar, ansikte, ögonlock, läppar
- Fötter, genitalier, hårbotten (beroende på exponeringskälla)
- Luftburna allergener kan påverka exponerade områden (t.ex. ansikte, nacke)
- Fotoallergiskt eksem påverkar ofta solutsatta områden (skyddar övre ögonlock och under haka)
Diagnostik:
- Plåstertest: Guldstandard för allergenidentifiering; paneler inkluderar yrkes-, kosmetiska och läkemedelsrelaterade allergener. Vanligtvis utförs över 3 besök för applicering, mellanavläsning och bedömning av fördröjd reaktion;
- Photopatch testing: För misstänkta fotoallergener;
- Biopsi (om nödvändigt): Visar spongios, perivaskulärt lymfocytinfiltat, möjliga eosinofiler.
Differentialdiagnos
- Irritativt kontakteksem: Ingen involvering av allergen; vesikler är sällsynta och klåda är ofta mild;
- Atopiskt eksem: Förekommer ofta samtidigt; fördelning och kroniskitet hjälper till att särskilja;
- Svampinfektioner: KOH-mikroskopi hjälper till att utesluta tinea corporis eller candidiasis;
- Psoriasis: Skarpt avgränsade plack med silverfärgade fjäll;
- Rosacea eller seborroiskt eksem: Påverkar centrala ansiktet med mindre klåda;
- Autoimmuna och metabola sjukdomar: Utesluta om systemiska egenskaper eller atypisk fördelning finns.
Behandling
Allmänna Principer:
- Undvikande av den utlösande substansen: Avgörande för långsiktig kontroll;
- Skyddande åtgärder: Använd lämpliga handskar; notera att vissa allergener (t.ex. hårfärgs kemikalier) kan tränga igenom vanliga barriärer;
- Avbryt alla potentiella irriterande och allergiframkallande topikala produkter;
Topikal Terapi:
- Kortikosteroid salvor: Förstahandsbehandling. Potens beror på läge:
- Låg potens för ansikte och intertriginösa områden
- Medium potens för extremiteter och trunk
- Hög potens för handflator och fotsulor
- Salvor föredras framför krämer på grund av färre sensibiliserande tillsatser;
- Applicering: Två gånger dagligen i 2–3 veckor, följt av nedtrappning;
- Topikala calcineurinhämmare: Tacrolimus eller pimecrolimus för steroidkänsliga områden eller långsiktig underhåll.
Systemisk Terapi:
- Orala kortikosteroider: Används för svår eller generaliserad eksem, typiskt en nedtrappande behandling över 2–3 veckor;
- Antihistaminer: Kan hjälpa till att minska klåda;
- Immunosuppressiva medel: För kroniskt refraktärt eksem (t.ex. metotrexat, cyklosporin).
Förebyggande
Att förebygga kontakteksem, särskilt allergiska former, involverar identifiering och undvikande av sensibiliserare, i kombination med skyddande hudvårdsmetoder.
- Identifiera allergener genom lapptest och eliminera kontakt när det är möjligt;
- Använd skyddande kläder och handskar, särskilt i högriskyrken;
- Återfukta regelbundet för att stärka hudbarriären;
- Undvik övertvättning eller exponering för hårda kemikalier;
- Använd doftfria, hypoallergena hudvårdsprodukter och tvättmedel;
- Utbilda patienter om att läsa produktens ingrediensförteckningar och tidigt känna igen symtom på skov.
Med lämplig utvärdering, identifiering av allergener, hudvård och farmakologisk behandling, kan de flesta fall av kontakteksem effektivt kontrolleras, vilket minimerar återfall och förbättrar livskvaliteten.