Devergie’s Lichen (ICD-10: L44) ⚠️
Devergie’s Lichen (Pityriasis Rubra Pilaris): Kronisk Inflammatorisk Dermatosis
Översikt
Devergie’s lichen, även känt som pityriasis rubra pilaris (PRP), är en ovanlig, kronisk inflammatorisk hudsjukdom av okänd origin. Den kännetecknas av diffus rodnad, fjällning och follikulär hyperkeratos (blockering och inflammation av hårsäckar). Även om den exakta orsaken förblir oklar, tros sjukdomen involvera en immunogenetisk komponent. PRP drabbar individer i alla åldrar och av båda könen lika.
Trots sin sällsynthet kan PRP orsaka betydande fysisk och känslomässig obehag på grund av sin förvridande natur och potential för systemiska symtom. Tillståndet är icke-smittsam och överförs inte mellan individer, även om familjära fall med autosomalt dominant arv har dokumenterats.
Klinisk Klassificering
Det finns sex huvudsakliga kliniska typer av Devergie’s lichen, var och en med distinkta epidemiologiska och morfologiska egenskaper:
- Typ I (Klassisk Vuxentyp): Den vanligaste varianten, som står för majoriteten av fallen. Den brukar lösa sig spontant inom 2–3 år och har den bästa prognosen.
- Typ II (Atypisk Vuxentyp): Utgör cirka 5 % av fallen. Den börjar atypiskt, ofta utan initialt engagemang av hårbotten och tenderar att vara mer kronisk.
- Typ III (Klassisk Juveniltyp): Utgör omkring 10 % av fallen. Den liknar Typ I men förekommer hos barn.
- Typ IV (Avgränsad Juveniltyp): Utgör cirka 25 % av fallen. Kännetecknas av väldefinierade lokaliserade lesioner, främst på armbågar och knän hos barn.
- Typ V (Atypisk Juveniltyp): En familjär variant med autosomalt dominant arv, som visar sig tidigt i livet med blandade drag från Typ I och II.
- Typ VI (HIV-Associerad Typ): Förekommer hos immunokomprimerade individer, särskilt de med HIV. Visar sig med follikelbaserade plack och saknar ofta klassiskt palmoplantarengagemang.
Symptom och Allmänna Manifestationer
Den kliniska presentationen av Devergie’s lichen varierar beroende på subtyp men inkluderar typiskt:
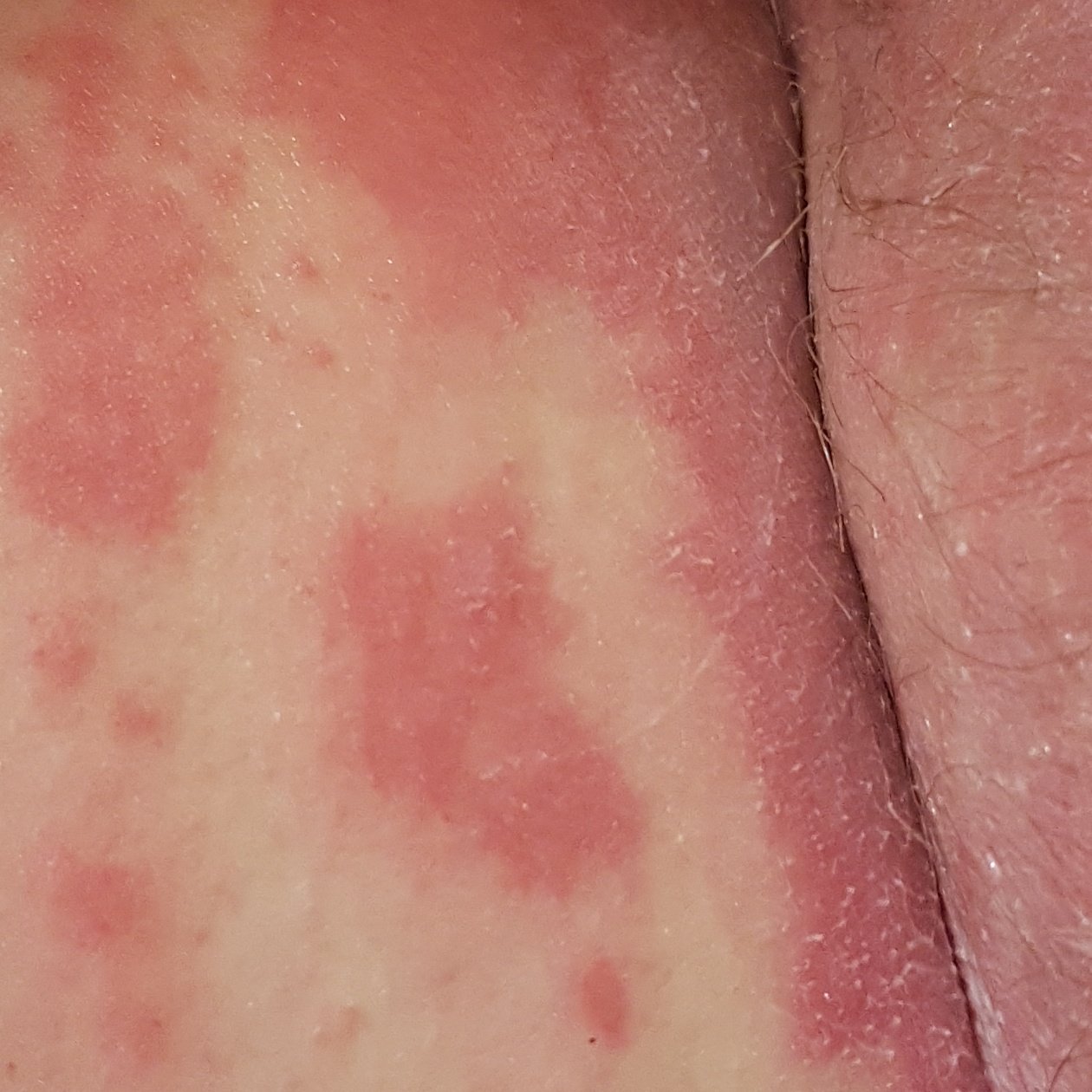
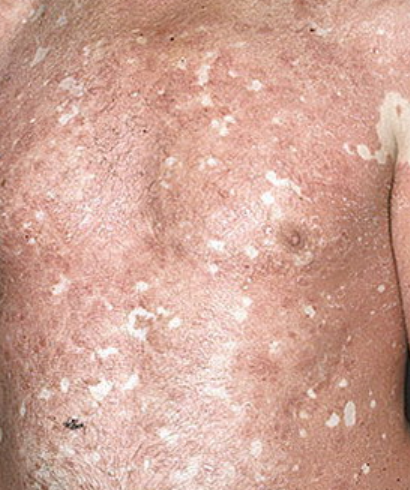
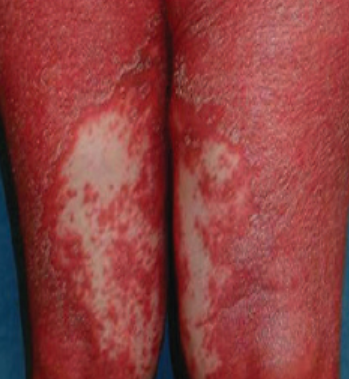
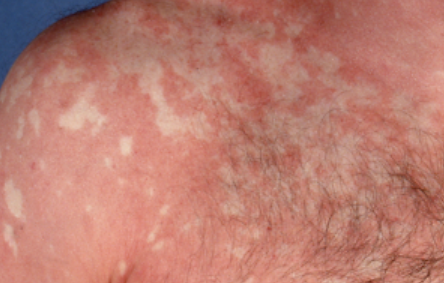
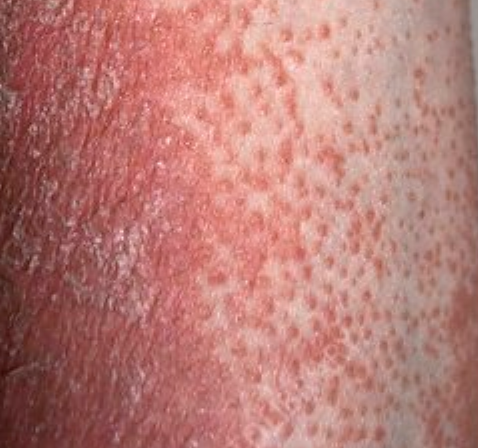
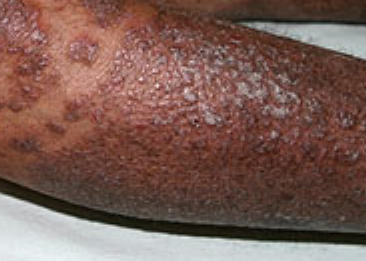
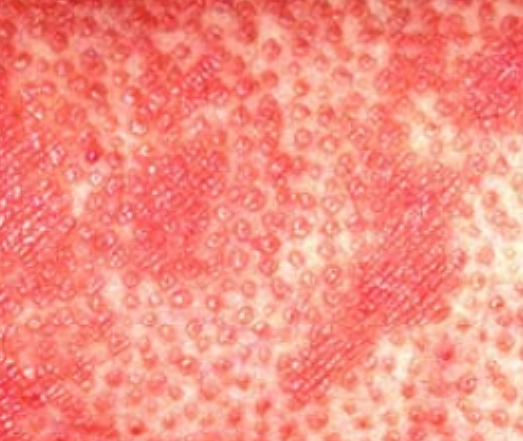
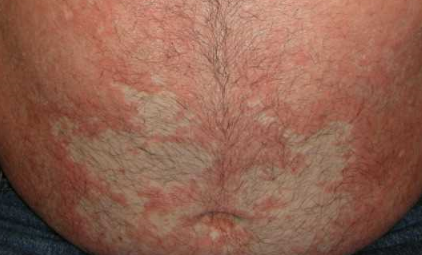
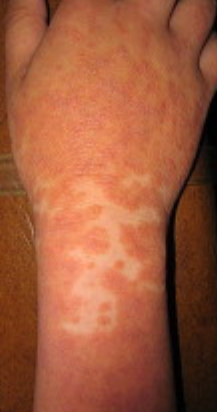
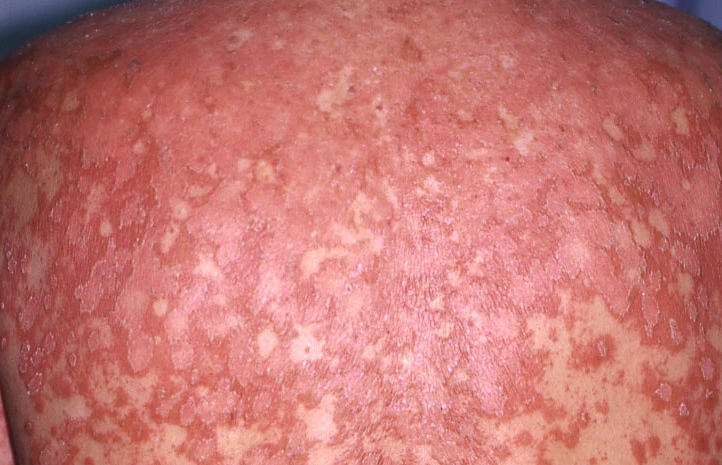
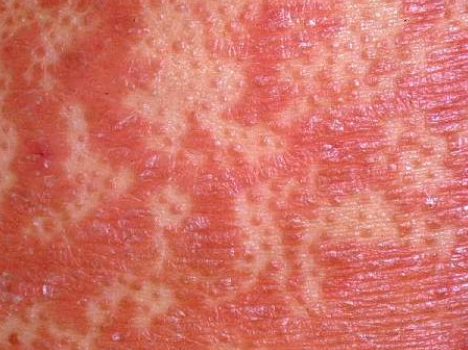
- Follikulära papler: Små, grova papler centrerade kring hårsäckar, vanligen förekommande i kluster;
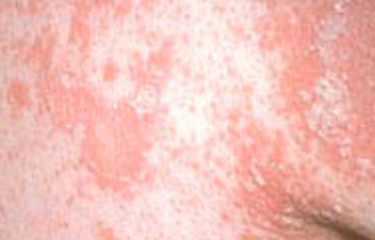
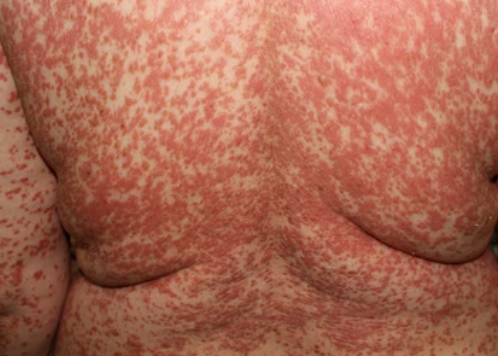
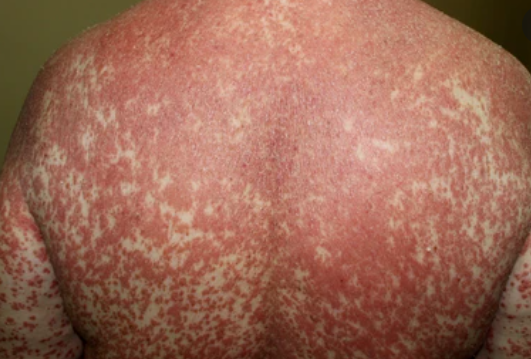
- Fjällning och erytem: Diffusa röda eller orangefärgade fläckar med torr, flagande hud;
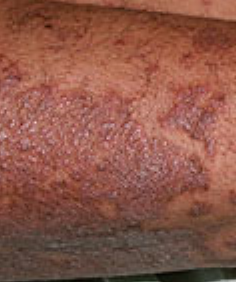
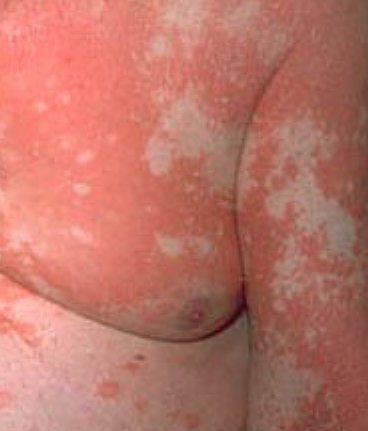
- Väldemarkerade plack: Kan smälta samman och sprida sig till stora områden;
- “Öar av besparing”: Distinkta områden av opåverkad hud omgiven av inflammation;
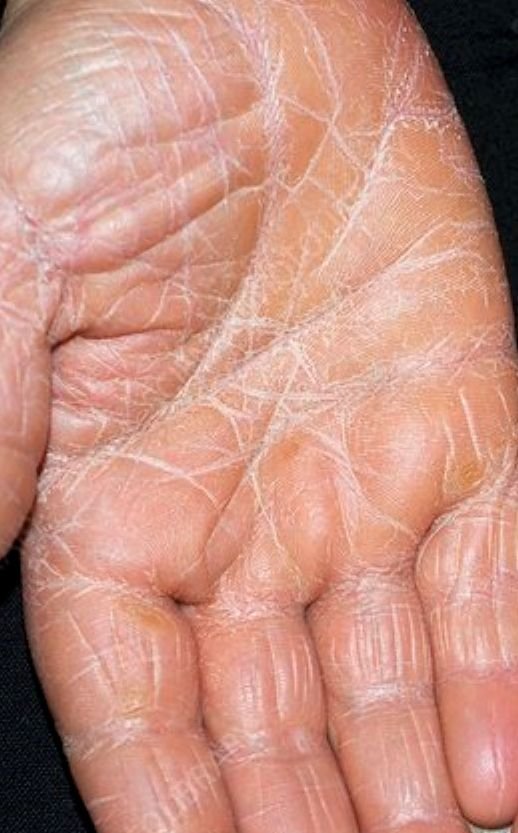
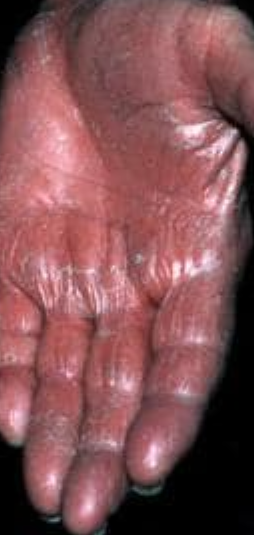
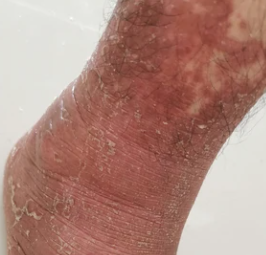
- Palmoplantar keratodermi: Tjockning och orange missfärgning av huden på handflator och fötter;
- Nagelinvolvering: Tjockade, missfärgade naglar med longitudinella åsar eller dystrofi i avancerade stadier;
- Hårbotteninvolvering: Fjälliga, erythematösa plack som liknar psoriasis;
- Klåda: Vanligtvis mild, men kan bli värre vid progressiv sjukdom;
- Trötthet och feber: Vid svåra eller generaliserade former kan systemiska symtom förekomma.
Detaljerade Kliniska Subtyper av Devergie’s Lichen
Typ I – Klassisk Vuxentyp
Beginner abrupt, typiskt på hårbotten, och sprider sig sedan till kroppen och extremiteter. Lesionerna är torra, fjälliga, röd-orange fläckar med follikulär hyperkeratos. Tjockning av handflator och fötter samt nagelförändringar kan följa. Denna typ kan lösa sig spontant inom 2–3 år i 80 % av fallen.
Typ II – Atypisk Vuxentyp
Representerar ungefär 5% av fallen. Saknar det klassiska mönstret; hudförtjockning på handflator och fötter kan inträffa först, och håravfall kan vara framträdande. Det tenderar att vara kroniskt och behandlingsresistent.
Typ III – Klassisk Barntyp
Utgör ~10% av fallen. Liknar Typ I men uppträder i barndomen. Kan visa follikulära papler och röd-orange plack, vanligtvis utan systemiska symtom.
Typ IV – Avgränsad Barntyp
Representerar ~25% av fallen. Presenterar sig typiskt med väldefinierade lokaliserade lesioner på armbågar, knän och handflator/fötter. Ses ofta hos annars friska barn.
Typ V – Atypisk Barntyp (Familial)
Mycket sällsynt, med en autosomal dominant ärftlighet. Presenter tidigt i barndomen med blandade tecken från Typ I och II. Börjar ofta med follikulär pluggar och palmoplantar keratos, med en långsam progression.
Typ VI – HIV-Associerad
Ses hos immunokomprimerade individer. Involverar follikulär hyperkeratos och röda fjällande plack som kan eller inte kan påverka handflator och fötter. Oftare mer svårbehandlad.
Diagnostik
Diagnosen baseras vanligtvis på kliniska egenskaper, men bekräftelse kan kräva ytterligare undersökningar i atypiska eller tidiga fall.
- Klinisk undersökning: Identifierar karaktäristiska follikulära papler, fjällning, öar av sparande och palmoplantar involvering.
- Hudbiopsi: Bekräftar diagnosen. Histologi avslöjar typiskt växlande ortokeratos och parakeratos i både vertikala och horisontella riktningar (rutmönster), follikulär pluggning och perivaskulär lymfocytinfiltration.
- KOH-test och odlingar: Utförs för att utesluta svampinfektioner.
- Differentialdiagnos: Psoriasis, iktyos, eksem, seborrheisk dermatit och lymfom måste uteslutas.
Behandling av Devergies Lichen
Det finns ingen universellt effektiv eller standardiserad terapi för PRP. Behandlingen beror på sjukdomens svårighetsgrad och patientens respons. En kombination av topikala och systemiska terapier används vanligtvis.
Topikal Terap:
- Topikala kortikosterioder: Minskar inflammation och erytem i lokaliserade lesioner.
- Emollienter och fuktighetskrämer: Nödvändiga för att hantera hudens torrhet och stödja barriärreparation.
- Keratolytiska medel: Salicylsyra eller urea krämer kan användas för att minska fjällning.
Systemisk Terap:
- Retinoider (acitretin, isotretinoin): Vanligast använda systemiska medel; minskar keratinisering och inflammation.
- Metotrexat: Ett alternativt immunosuppressivt medel, användbart vid omfattande eller behandlingsresistent sjukdom.
- Systemiska kortikosteroider: Ibland ordinerade under akuta skov, men inte föredragna långsiktigt på grund av återfall vid utsättning.
- Biologiska terapier: I resistenta fall kan medel som infliximab, adalimumab, ustekinumab eller secukinumab övervägas för att rikta in sig på inflammatoriska cytokiner.
Tilläggsterapier:
- Antihistaminer: Orala eller topikala medel för symptomatisk lindring av klåda.
- Fototerapi (PUVA eller smalbands UVB): Kan vara effektiv i vissa patienter, men risk-nytta måste utvärderas.
Prognos
Prognosen för Devergies lichen varierar beroende på subtypen. Typ I löser sig ofta spontant inom 2–3 år, medan typerna II och VI tenderar att vara mer kroniska och behandlingsresistenta. Juvenila former kan remittera över tid, men återfall är möjligt. Långsiktig sjukdomshantering kräver ofta pågående dermatologisk övervakning och stödjande vård.
Slutsats
Devergies lav är en sällsynt men betydande kronisk hudsjukdom med flera kliniska varianter. Den kräver hög grad av misstänksamhet för diagnos, särskilt i tidiga skeden eller atypiska fall. Även om det inte finns något definitivt botemedel, möjliggör en kombination av topikala medel, systemiska behandlingar och stödjande hudvård effektiv symptomkontroll hos de flesta patienter. Snabb igenkänning och tidig intervention kan avsevärt förbättra patienternas resultat och livskvalitet.