Psoriasis Pustulosa (CIE-10: L40) 🚨
Psoriasis pustulosa: variante grave de la dermatosis psoriásica crónica
Descripción general
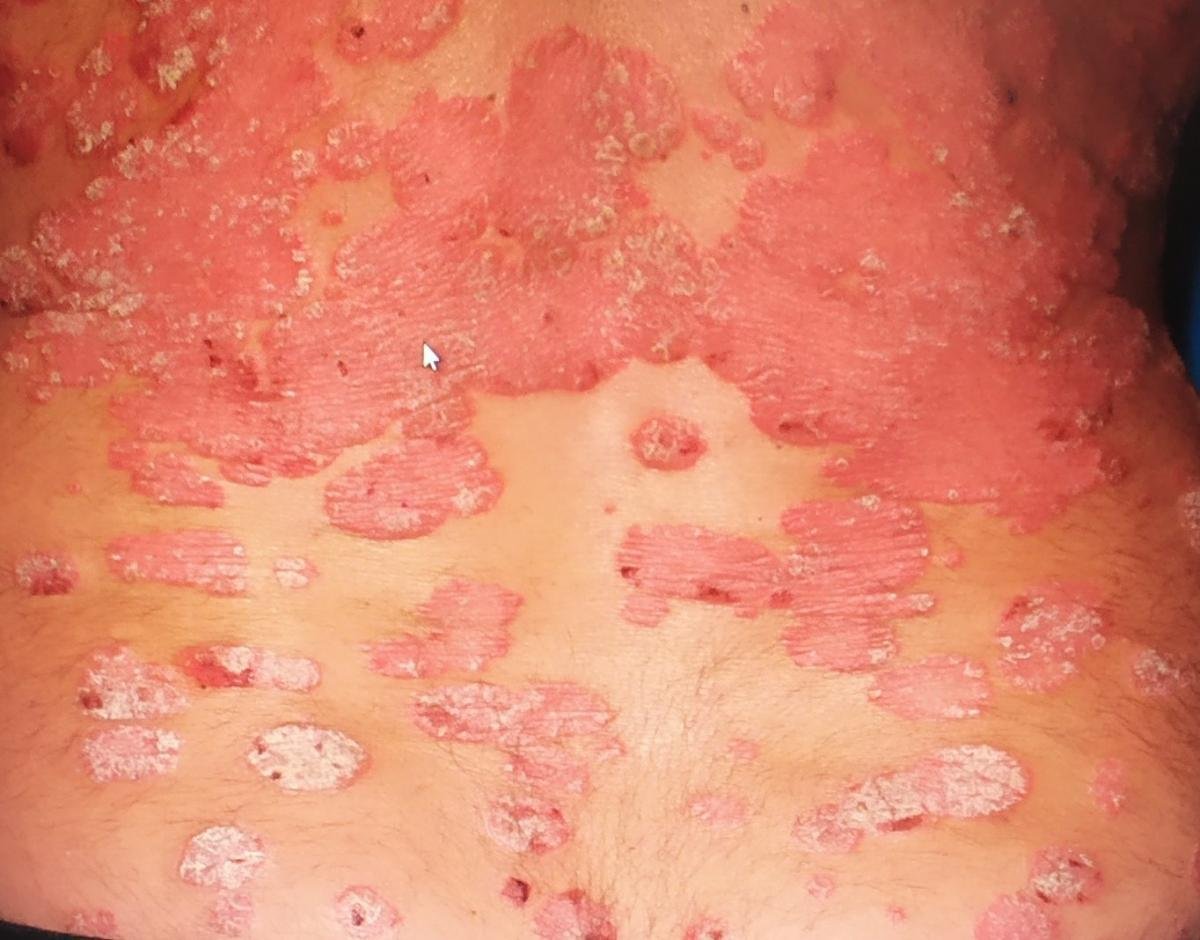
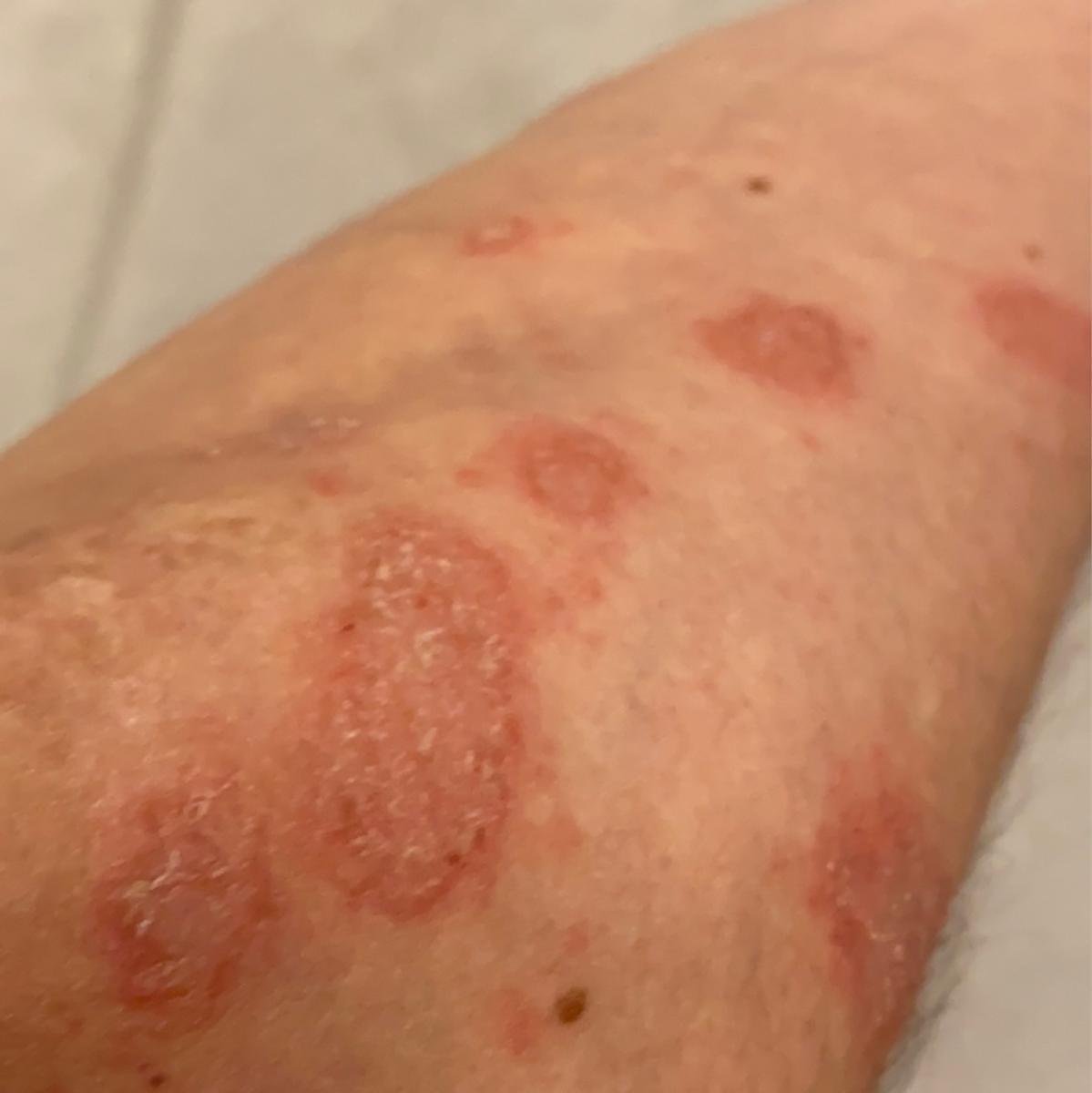
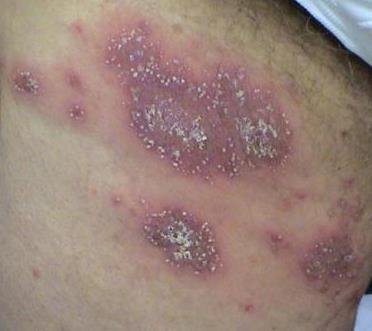
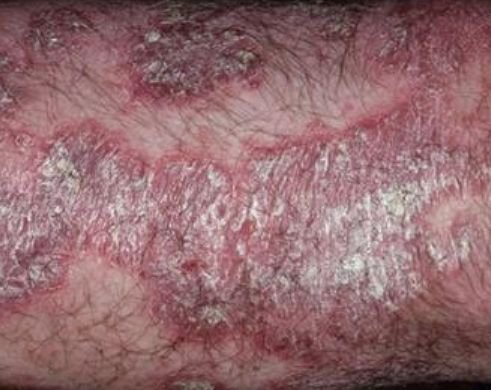
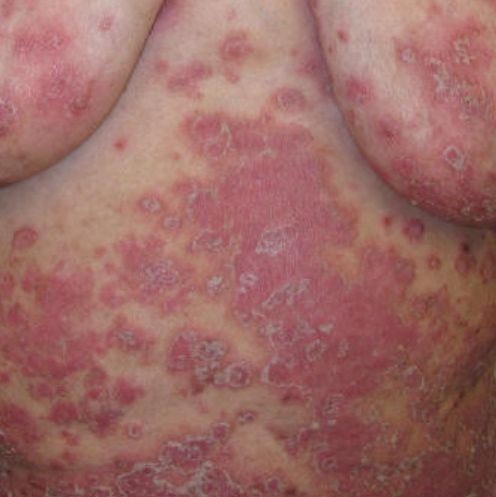
La psoriasis pustulosa es una forma rara y grave de psoriasis, caracterizada por la presencia de pústulas estériles sobre un fondo eritematoso e inflamado. Puede ser localizada o generalizada y algunas escuelas dermatológicas la consideran una entidad distinta debido a su comportamiento clínico, pronóstico y tratamiento característicos. En comparación con la psoriasis en placas, la psoriasis pustulosa presenta un curso más agresivo y puede estar asociada a síntomas sistémicos y complicaciones potencialmente mortales.
Esta afección implica una inflamación exagerada mediada por el sistema inmunitario y una hiperproliferación de queratinocitos, lo que conduce a una disfunción epidérmica y a la formación de pústulas. Puede afectar tanto a niños como a adultos y puede aparecer de forma nueva o evolucionar a partir de una psoriasis vulgar preexistente.
Clasificación de la psoriasis pustulosa
- Psoriasis pustulosa generalizada (tipo von Zumbusch): Variante aguda y potencialmente mortal con toxicidad sistémica.
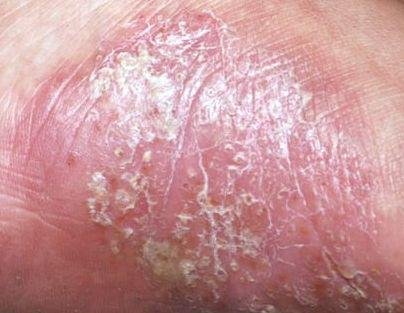
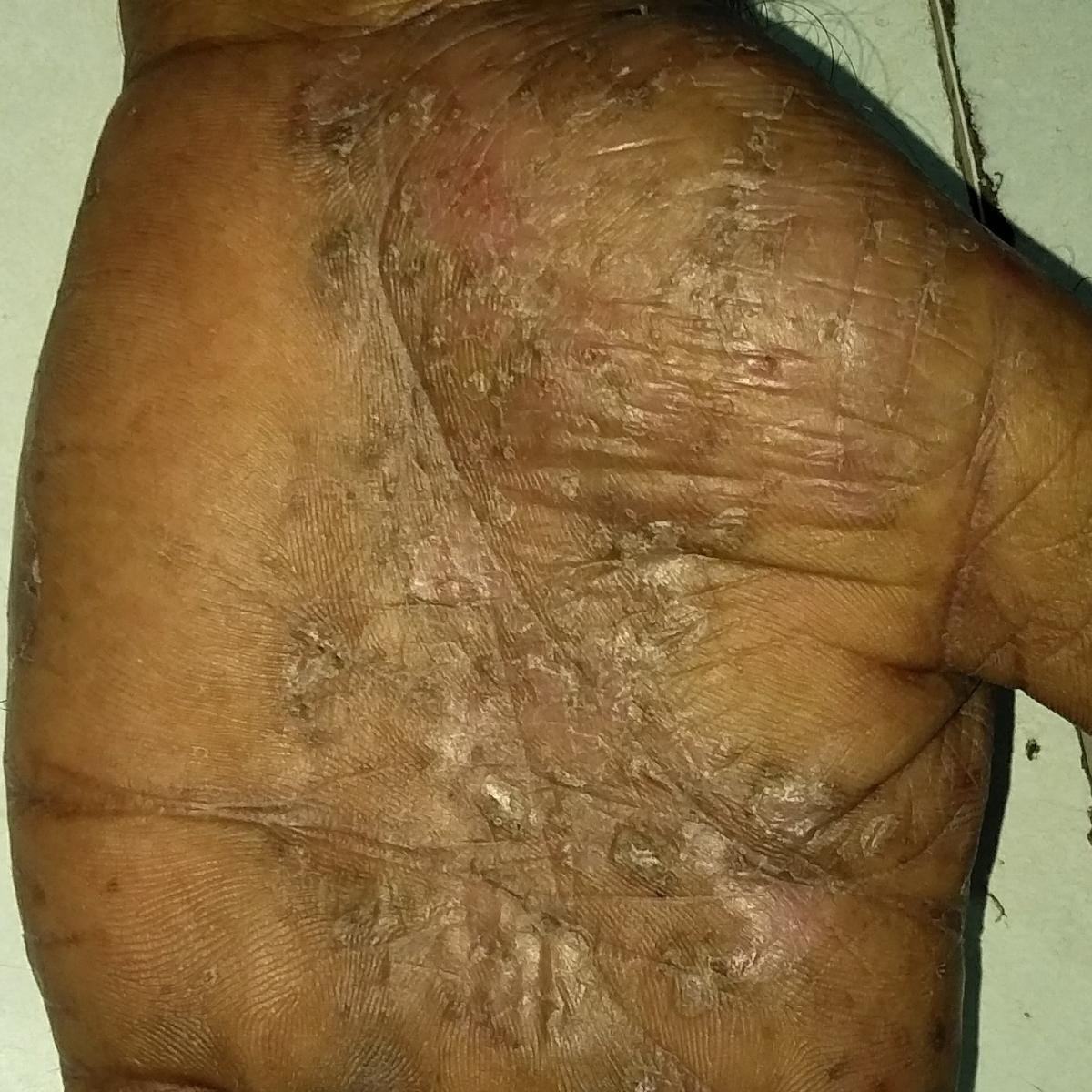
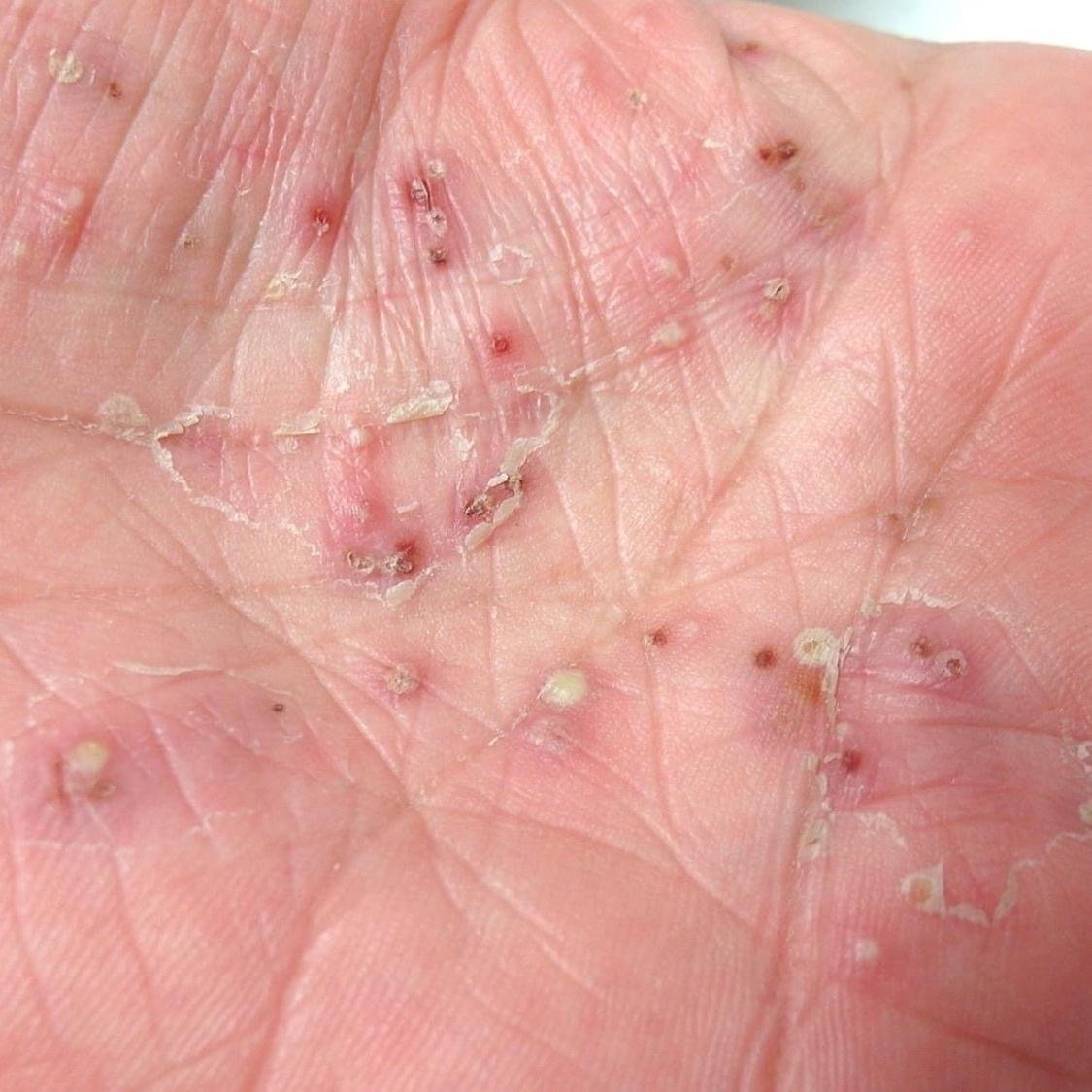
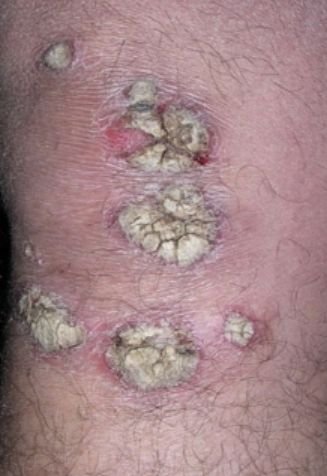
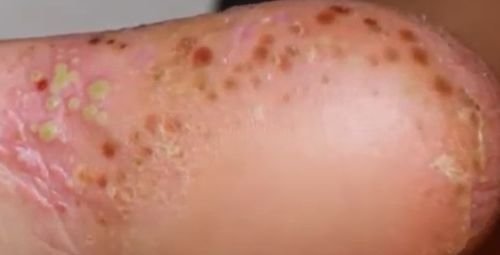
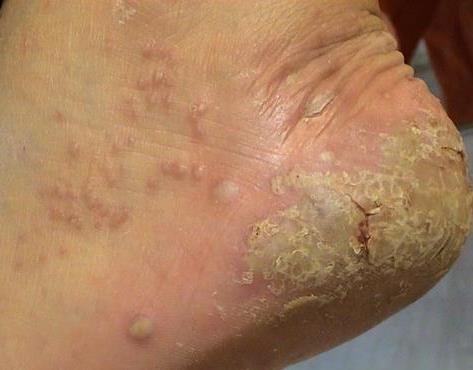
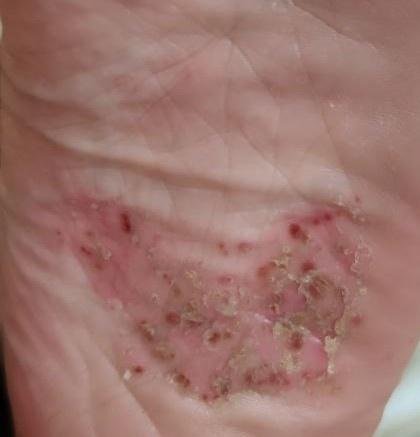
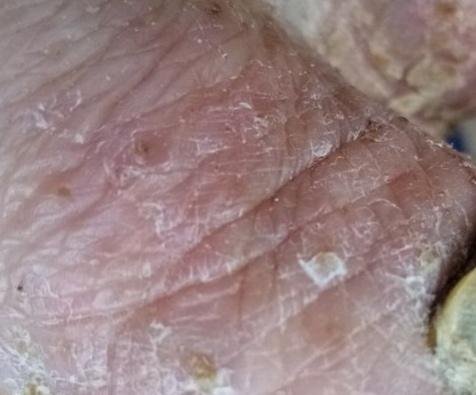
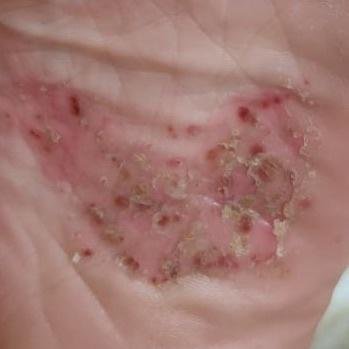
- Psoriasis pustulosa palmoplantar (tipo Barber): Forma crónica que afecta a las palmas de las manos y las plantas de los pies con pústulas estériles dolorosas.
- Psoriasis pustulosa anular: Lesiones en forma de anillo con pústulas en la periferia, típicas en niños o durante la recuperación.
- Acrodermatitis continua de Hallopeau: Afecta a los dedos distales y provoca la pérdida de las uñas y la afectación ósea en casos prolongados.
- Impétigo herpetiforme: forma rara y potencialmente mortal de psoriasis pustulosa que se presenta durante el embarazo y se asocia con hipocalcemia y riesgos fetales.
Etiología y factores desencadenantes
La etiología precisa de la psoriasis pustulosa sigue sin estar clara. Se cree que implica una desregulación inmunitaria con predisposición genética, a menudo exacerbada por factores desencadenantes externos o internos. A diferencia de la psoriasis vulgar, las asociaciones conocidas con el gen HLA-Cw6 son menos prominentes.
Los posibles factores desencadenantes incluyen:
- Medicamentos: Retirada repentina de corticosteroides sistémicos, antimaláricos, betabloqueantes, litio, AINE, ciertos antibióticos (penicilina), anticonceptivos orales o calcipotriol.
- Infecciones y enfermedades sistémicas: Infecciones bacterianas o víricas, o inmunosupresión subyacente.
- Irritantes físicos o químicos: exposición a productos químicos, traumatismos, quemaduras o contacto con irritantes fuertes;
- Cambios hormonales: embarazo o menopausia;
- Estrés psicológico;
- Tabaquismo y exposición excesiva a los rayos UV;
- Psoriasis vulgar preexistente: Puede evolucionar a la forma pustulosa bajo los factores estresantes mencionados anteriormente.
Presentación clínica
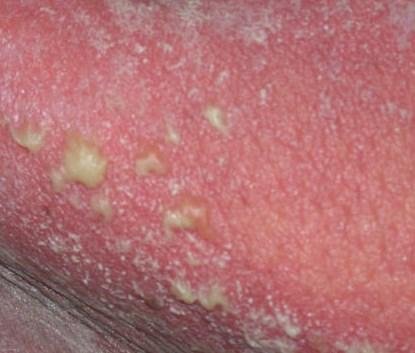
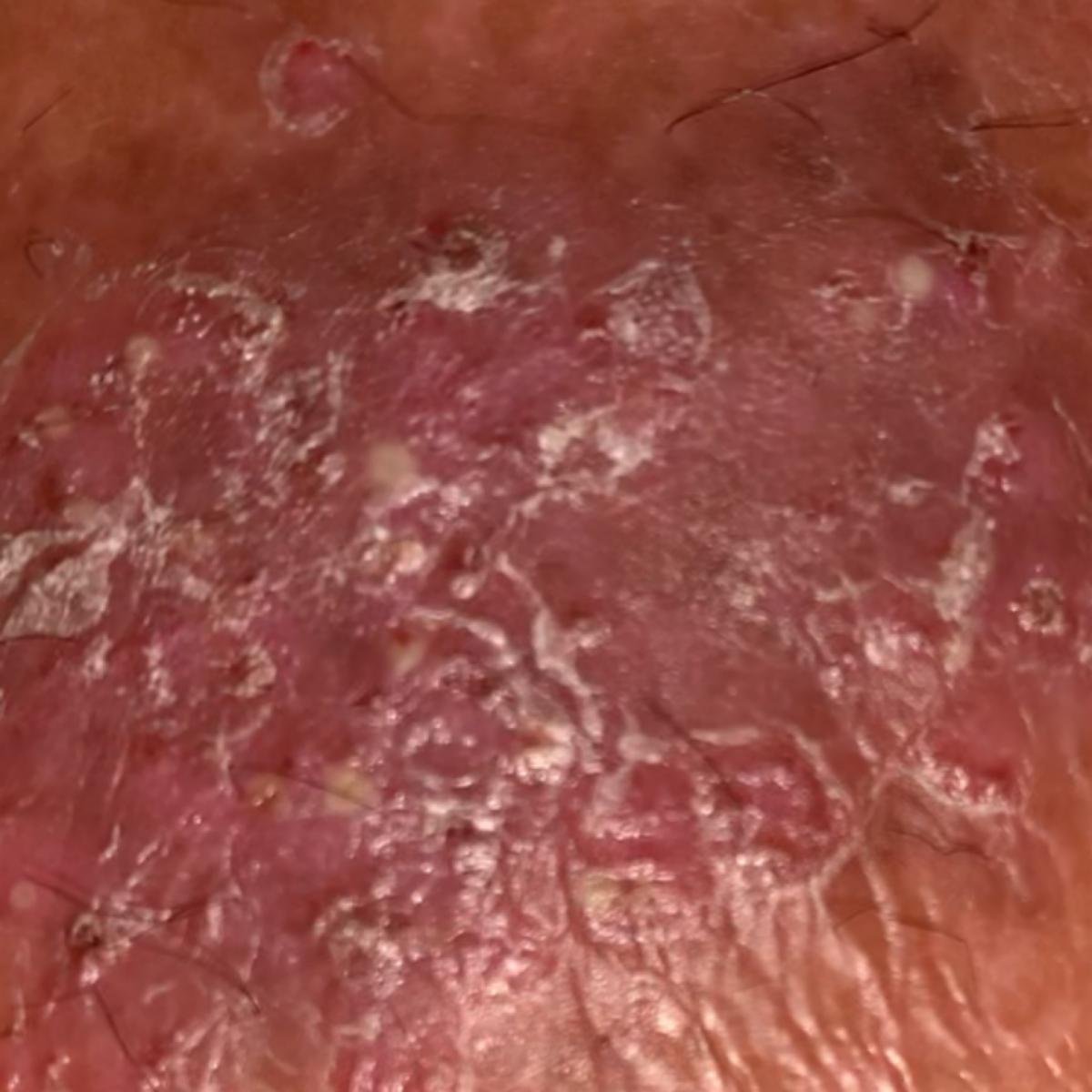
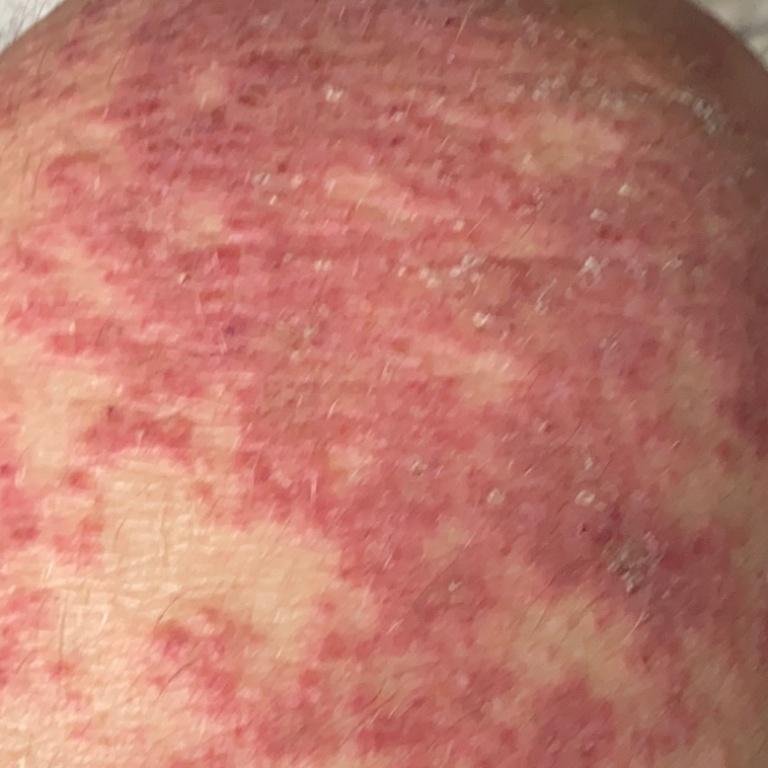
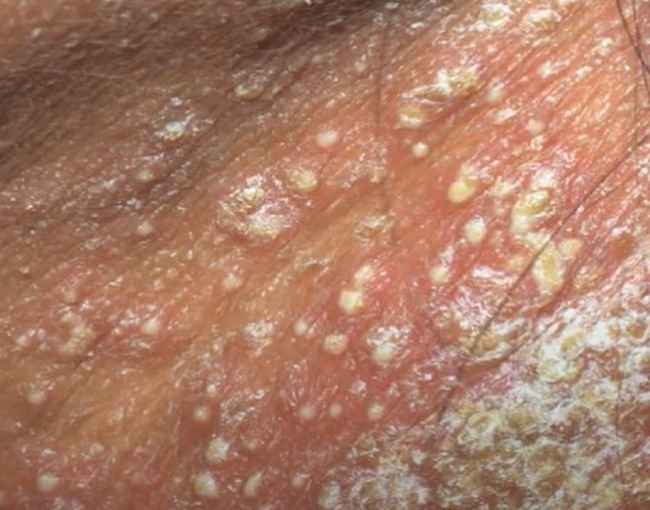
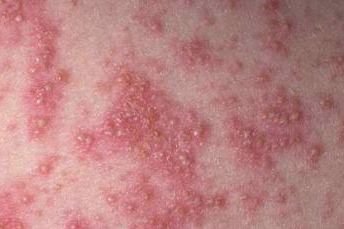
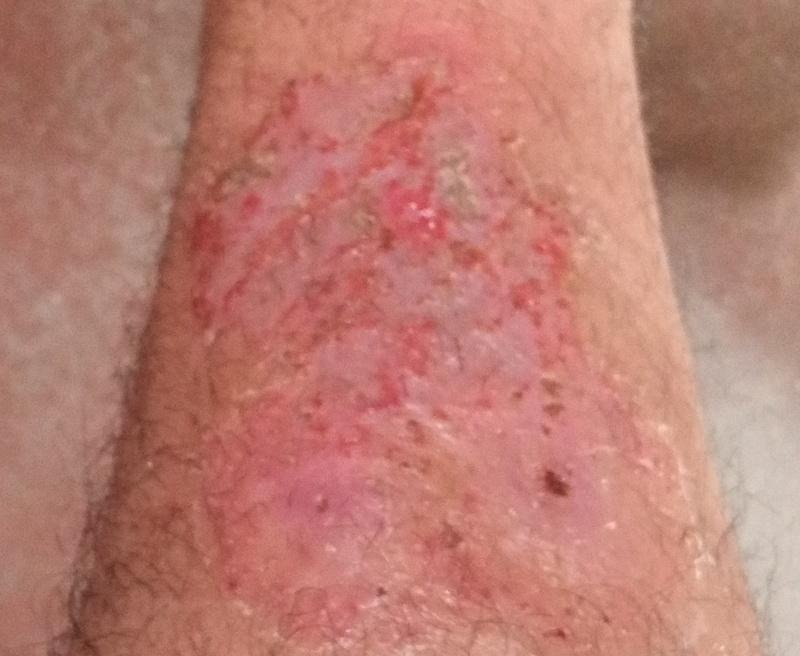
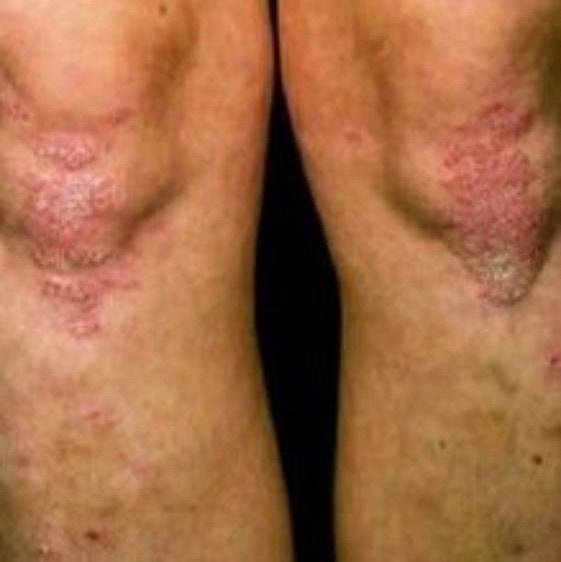
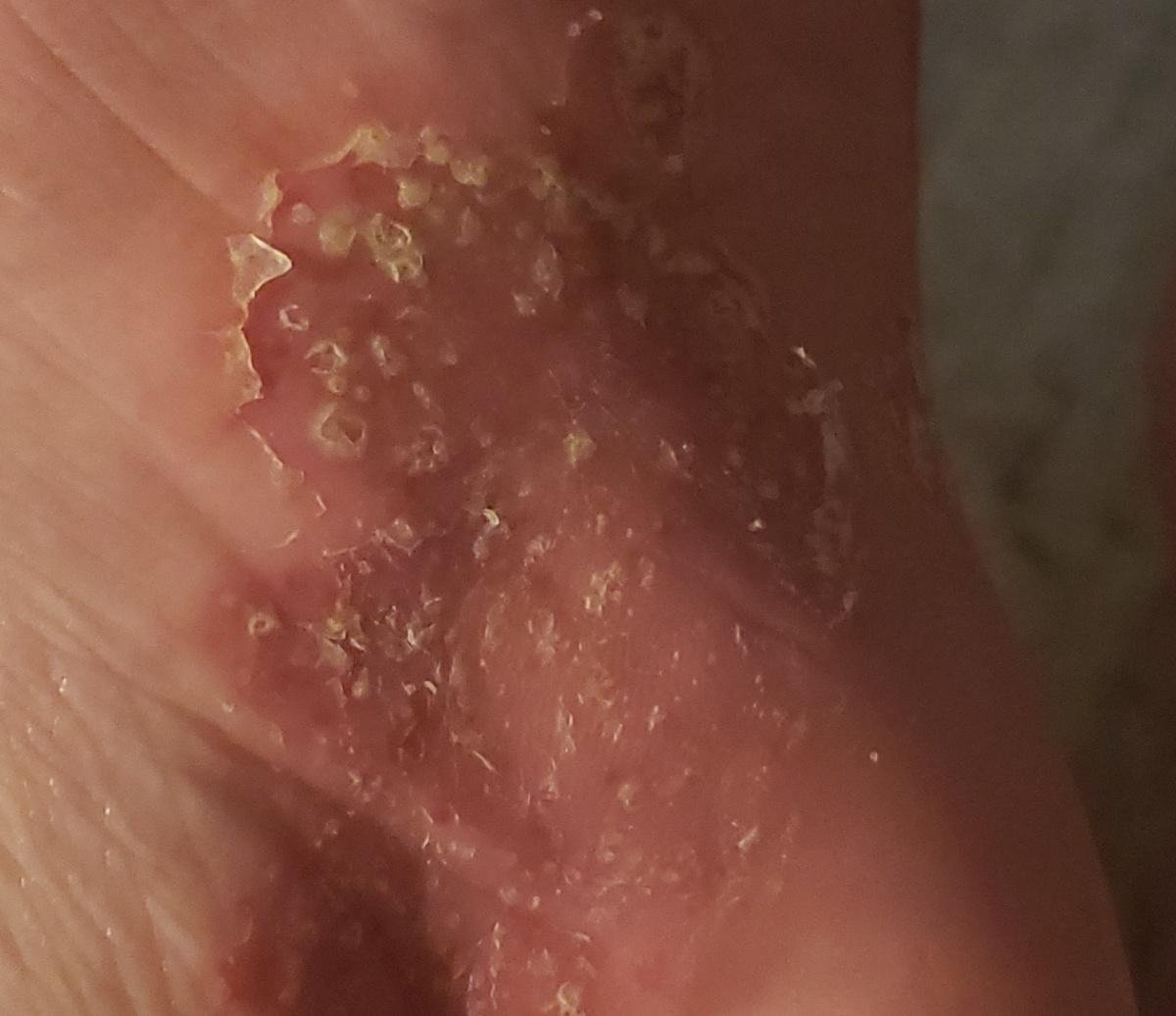
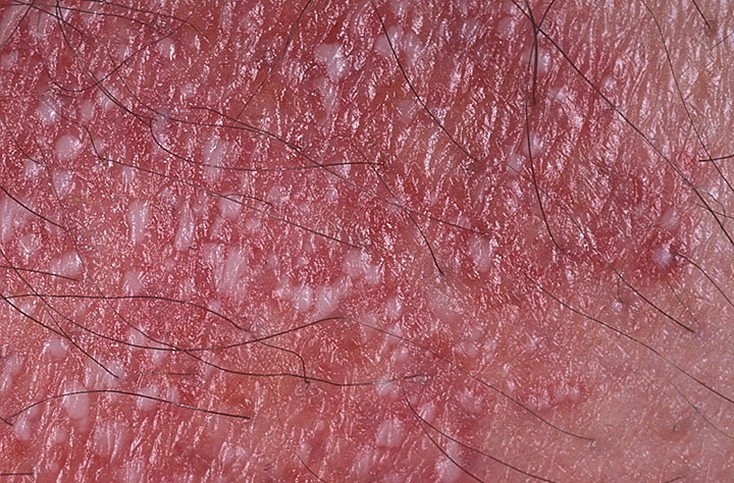
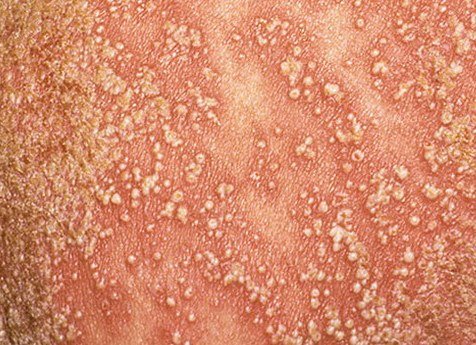
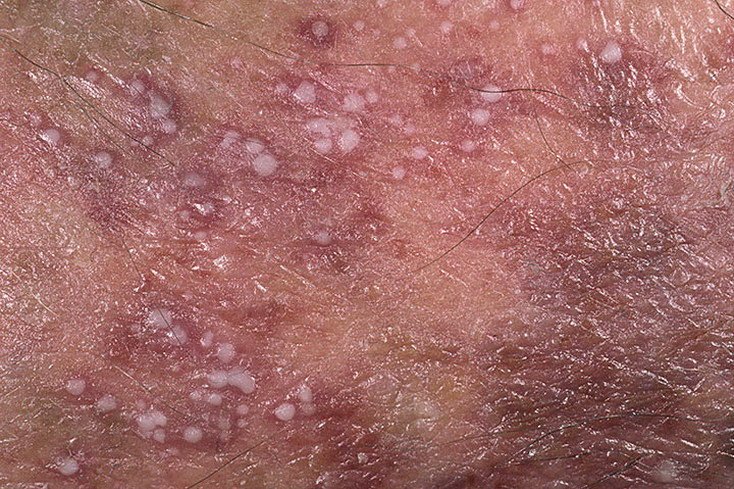
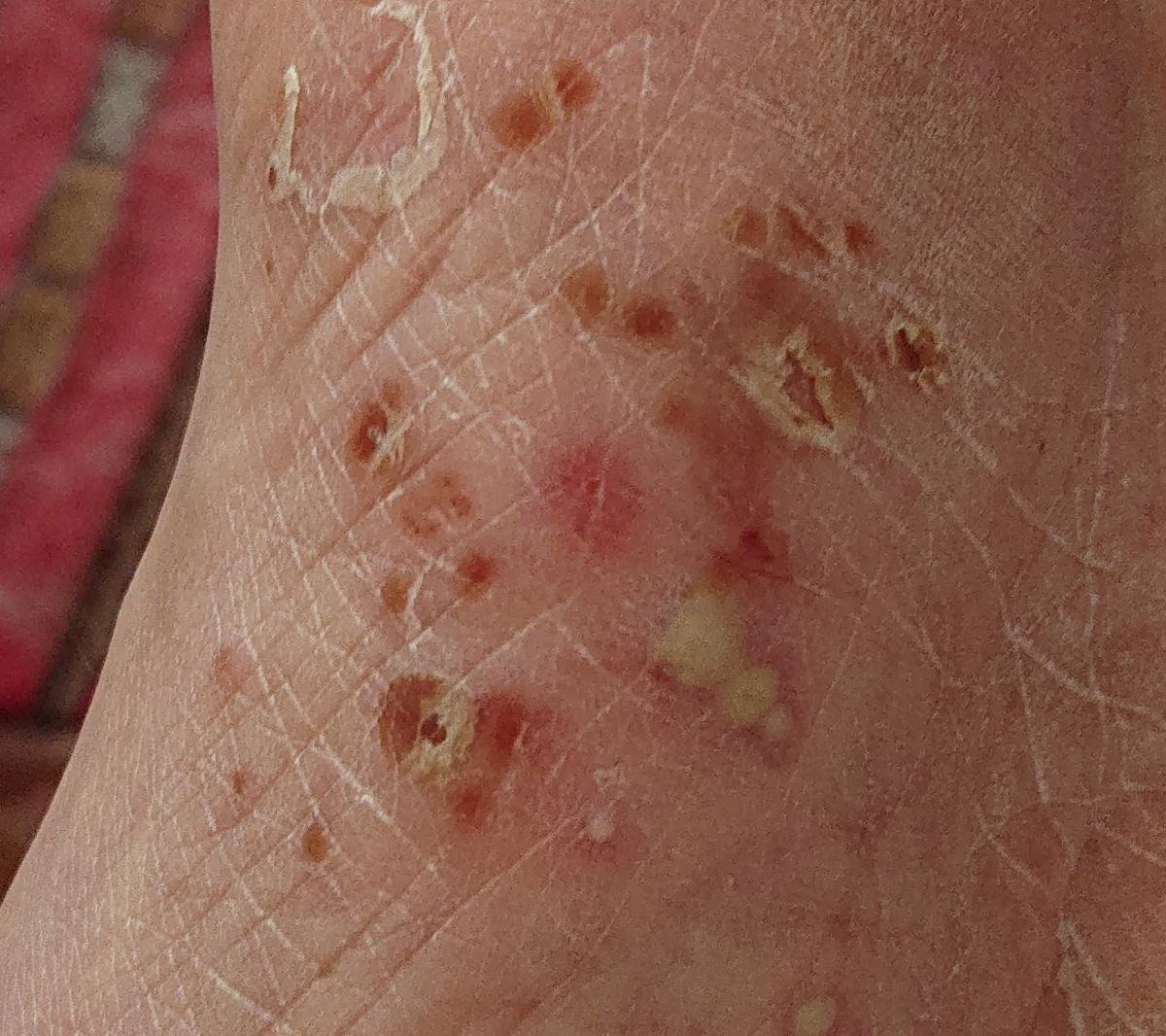
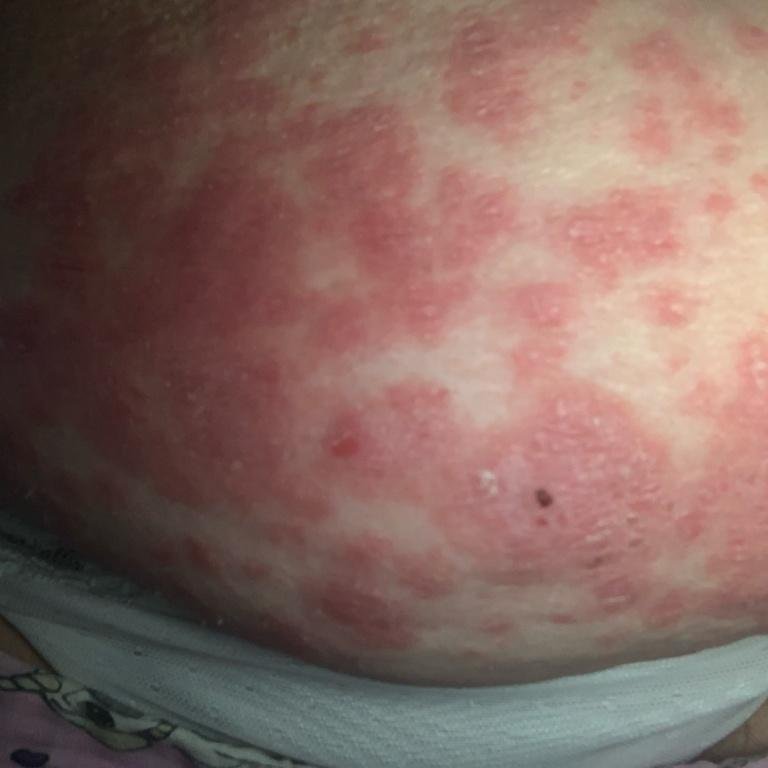
La psoriasis pustulosa se presenta con pústulas estériles superficiales que pueden ser generalizadas o localizadas, a menudo asociadas con fiebre, malestar general y toxicidad sistémica en formas generalizadas. Estas pústulas contienen exudado neutrofílico y no son infecciosas.
Los hallazgos cutáneos incluyen:
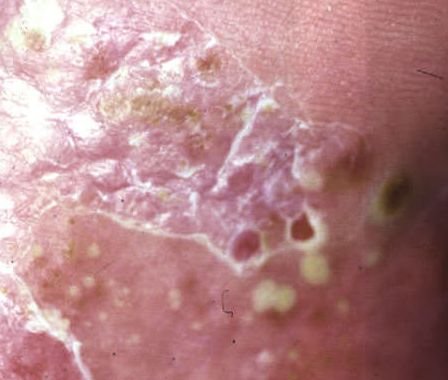
- Pústulas: Vesículas elevadas, no foliculares, llenas de líquido amarillento, que aparecen en la piel inflamada y enrojecida.
- Eritema circundante: Placas de color rojo brillante, cálidas, inflamadas y exfoliativas alrededor y debajo de las pústulas.
- Desprendimiento y descamación: tras la ruptura de las pústulas, pueden desprenderse grandes láminas de piel;
- Localización habitual: palmas y plantas (tipo localizado), extremidades, tronco (tipo generalizado);
- Síntomas sistémicos: escalofríos, fatiga, artralgia, fiebre, deshidratación en formas graves;
- Infección bacteriana secundaria: Puede producirse si las pústulas se rompen y se compromete la barrera cutánea.
Evolución: Crónica con brotes, o exacerbaciones agudas potencialmente mortales que requieren hospitalización. Sin una intervención adecuada, las formas generalizadas pueden dar lugar a complicaciones graves y mortalidad.
Diagnóstico
El diagnóstico de la psoriasis pustulosa es principalmente clínico y se basa en la historia clínica y la aparición de lesiones pustulosas en la piel eritematosa. La presencia de placas psoriásicas típicas y síntomas sistémicos respalda el diagnóstico. Los pasos diagnósticos incluyen:
- Exploración física: Identificación de pústulas estériles, patrón de distribución, síntomas sistémicos y antecedentes de psoriasis.
- Tríada de Auspitz (en algunos casos):
- Fenómeno de la mancha de estearina: fácil eliminación de las escamas de las placas;
- Membrana terminal: película roja lisa debajo de la escama;
- Sangrado puntual: después de rascarse, aparecen pequeñas hemorragias puntiformes.
- Biopsia cutánea: Se realiza en casos dudosos. La histología revela pústulas espongiformes de Kogoj, acantosis y microabscesos de Munro.
- Cultivo del contenido pustular: Para descartar infección bacteriana.
- Análisis de sangre: Se comprueba si hay anemia, marcadores inflamatorios elevados (VSG, PCR), desequilibrios electrolíticos y función hepática/renal.
Diagnóstico diferencial
La psoriasis pustulosa debe diferenciarse de otras dermatosis pustulosas y escamosas, entre las que se incluyen:
- Infecciones por dermatofitos: especialmente tiña de manos y pies;
- Eccema dishidrótico: vesículas con líquido claro, prurito, a menudo bilateral;
- Queratodermia blenorrágica: se observa en la artritis reactiva y afecta a las palmas de las manos y las plantas de los pies;
- Impétigo y pioderma: infección bacteriana con pústulas purulentas;
- Toxicodermia: erupciones pustulosas inducidas por fármacos;
- Pustulosis generalizada del embarazo (impétigo herpetiforme): forma grave durante el embarazo.
Tratamiento
El objetivo del tratamiento es reducir la formación de pústulas, la inflamación y la proliferación de queratinocitos, y controlar los síntomas sistémicos. El tratamiento se individualiza en función de la gravedad y las comorbilidades.
Tratamiento tópico:
- Agentes queratolíticos: Urea, ácido salicílico para reducir la descamación y suavizar las placas.
- Corticosteroides tópicos: Agentes de potencia media a alta para reducir la inflamación.
- Inhibidores de la calcineurina: Tacrolimus para zonas sensibles (uso no indicado en la ficha técnica).
- Retinoides tópicos: En casos seleccionados (por ejemplo, tazaroteno);
- Emolientes: Se utilizan a diario para restaurar la función barrera y el confort.
Tratamiento sistémico:
Indicado en:
- Psoriasis pustulosa generalizada;
- Artritis psoriásica;
- Fracaso del tratamiento tópico o la fototerapia.
- Retinoides orales: Se utiliza habitualmente la acitretina, especialmente en las variantes pustulosas;
- Inmunosupresores: metotrexato, ciclosporina en casos graves o recalcitrantes;
- Agentes biológicos: inhibidores del TNF-α (adalimumab), inhibidores de la IL-17 (secukinumab), inhibidores de la IL-12/23 (ustekinumab) e inhibidores de la PDE-4 (apremilast);
- Corticoesteroides sistémicos: Se evitan generalmente debido al riesgo de rebote al suspender el tratamiento, pero pueden utilizarse en situaciones que pongan en peligro la vida bajo supervisión médica.
- Fototerapia: La terapia con UVB o PUVA puede utilizarse en casos estables, pero suele evitarse en la pustulosis activa.
Complicaciones
En comparación con la psoriasis en placas, la psoriasis pustulosa se asocia con complicaciones más graves y potencialmente mortales, especialmente en sus formas generalizadas:
- Infecciones secundarias (pioderma): Debido a la ruptura de las pústulas.
- Alopecia y onicólisis: Pérdida de cabello y destrucción de las uñas.
- Trastornos metabólicos: hipoalbuminemia, hipocalcemia.
- Daño orgánico: insuficiencia renal (debido a necrosis tubular aguda), insuficiencia hepática en casos de afectación sistémica.
- Sepsis y fallo multiorgánico: se observa en casos pustulosos generalizados no tratados o fulminantes.
- Riesgo de mortalidad: Estimado en un 2 % en casos graves no tratados con complicaciones.
Prevención
Aunque la psoriasis pustulosa no siempre se puede prevenir, la frecuencia y la gravedad de los brotes se pueden reducir mediante:
- Evitar los medicamentos desencadenantes: No interrumpir nunca los corticosteroides de forma brusca; evitar la automedicación con AINE, antibióticos o fármacos hormonales sin consejo médico.
- Controlar el estrés: Apoyo psicológico o terapia para los brotes inducidos por el estrés.
- Mantener la función barrera de la piel: Uso diario de cremas hidratantes, evitar los irritantes.
- Dejar de fumar y moderar el consumo de alcohol;
- Llevar un estilo de vida saludable: dieta equilibrada, actividad física regular, control de las comorbilidades metabólicas (por ejemplo, diabetes, obesidad);
- Seguimiento estrecho: seguimiento periódico con el dermatólogo y análisis de laboratorio durante el tratamiento sistémico.
Conclusión
La psoriasis pustulosa es una enfermedad inflamatoria grave de la piel que puede presentarse como una afección localizada o generalizada. Requiere un diagnóstico precoz y un tratamiento agresivo para prevenir complicaciones. Gracias a los avances en las terapias tópicas, sistémicas y biológicas, la mayoría de los pacientes pueden lograr un alivio significativo de los síntomas y controlar la enfermedad. La atención interdisciplinaria, la educación del paciente y el cumplimiento del tratamiento son esenciales para el éxito a largo plazo y la mejora de la calidad de vida.