الصّدفية البُثَريّة (ICD-10: L40) 🚨
الصدفية البثرية: شكل حاد من التهاب الجلد الصدفي المزمن
نظرة عامة
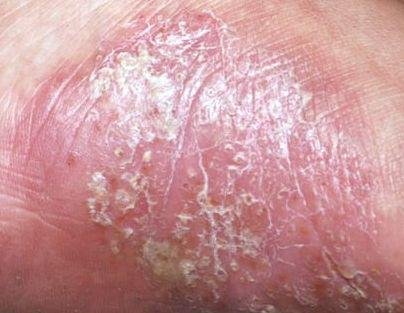
الصدفية البثرية هي شكل نادر وحاد من الصدفية، تتميز بوجود بثرات معقمة على خلفية حمراء ملتهبة. يمكن أن تكون موضوعة أو منتشرة وتعتبرها بعض المدارس الجلدية ككيان متميز بسبب سلوكها السريري المتميز، والتكهن، والإدارة. مقارنةً بالصدفية النقطية، فإن الصدفية البثرية تقدم مع مسار أكثر عدوانية وقد تكون مرتبطة بأعراض جهازية ومضاعفات تهدد الحياة.
تشمل هذه الحالة التهاب مفرط ناتج عن المناعة وزيادة نمو الكيراتينوسيتات، مما يؤدي إلى خلل في البشرة وتكوين بثرات. يمكن أن تؤثر على كل من الأطفال والبالغين ويمكن أن تظهر بشكل جديد أو تتطور من الصدفية العامة الموجودة مسبقًا.
تصنيف الصدفية البثرية
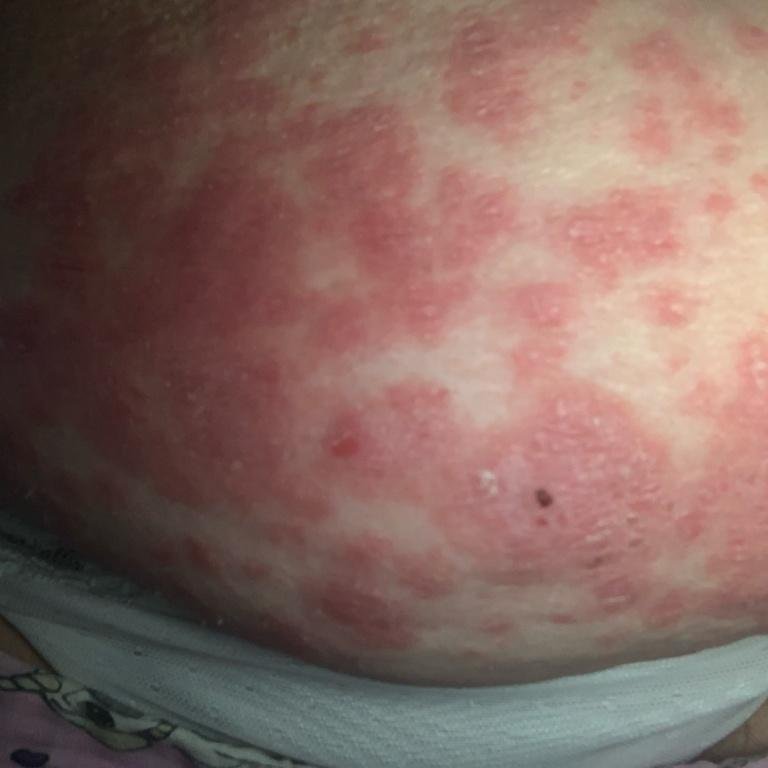
- الصدفية البثرية العامة (نوع فون زومبوش): شكل حاد يهدد الحياة مع سمية جهازية؛
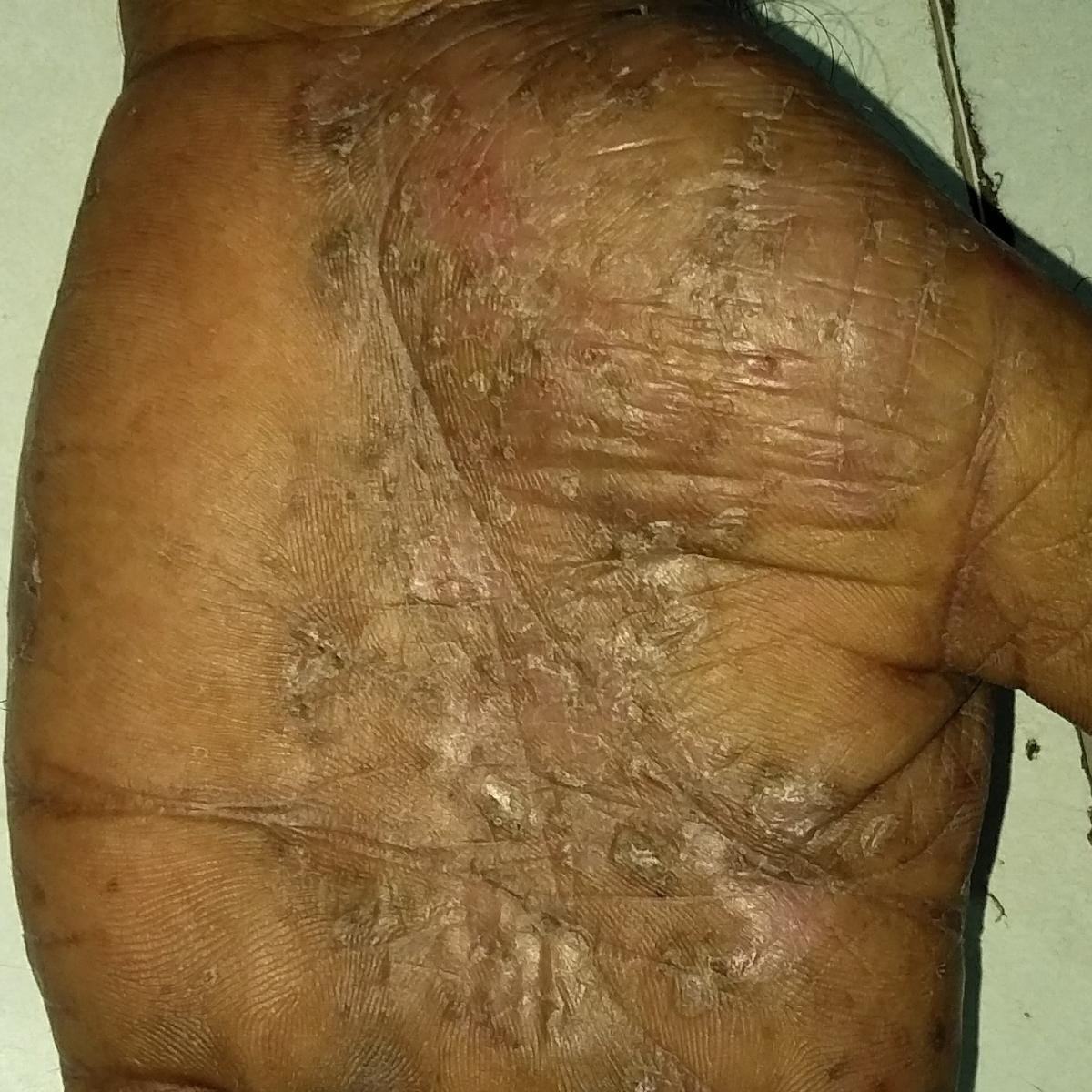
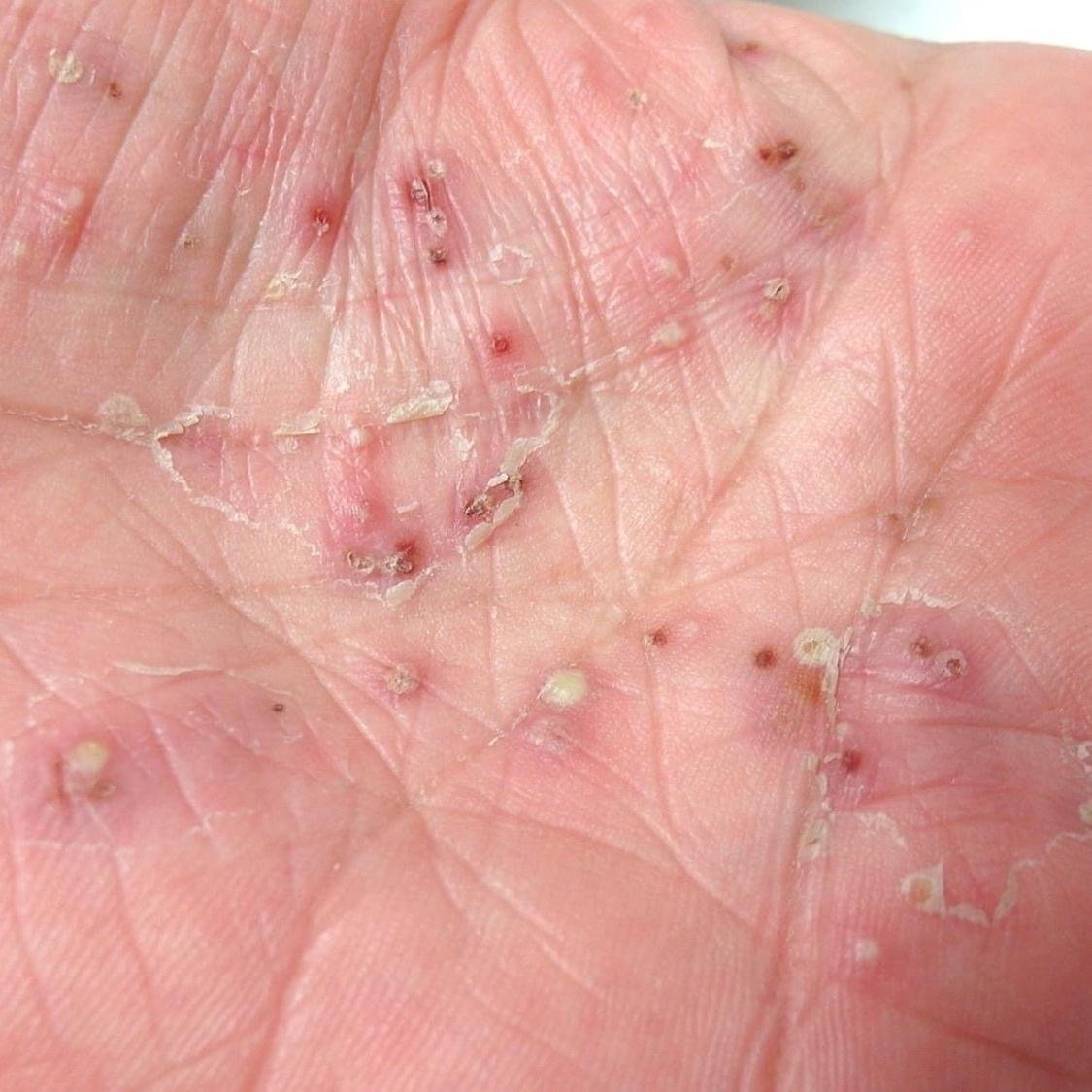
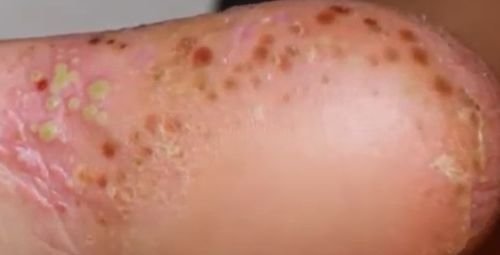
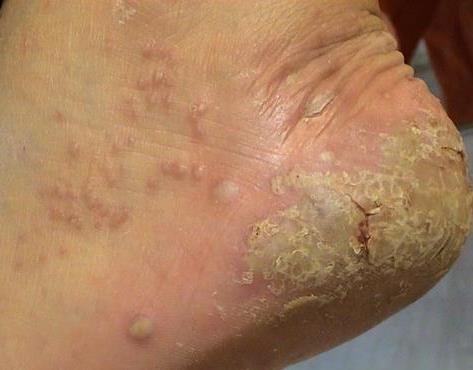
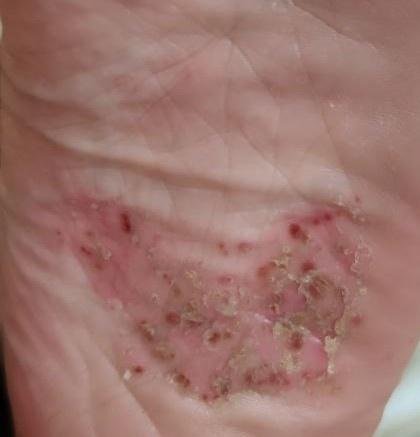
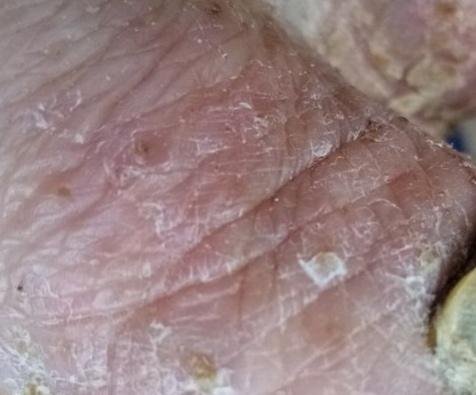
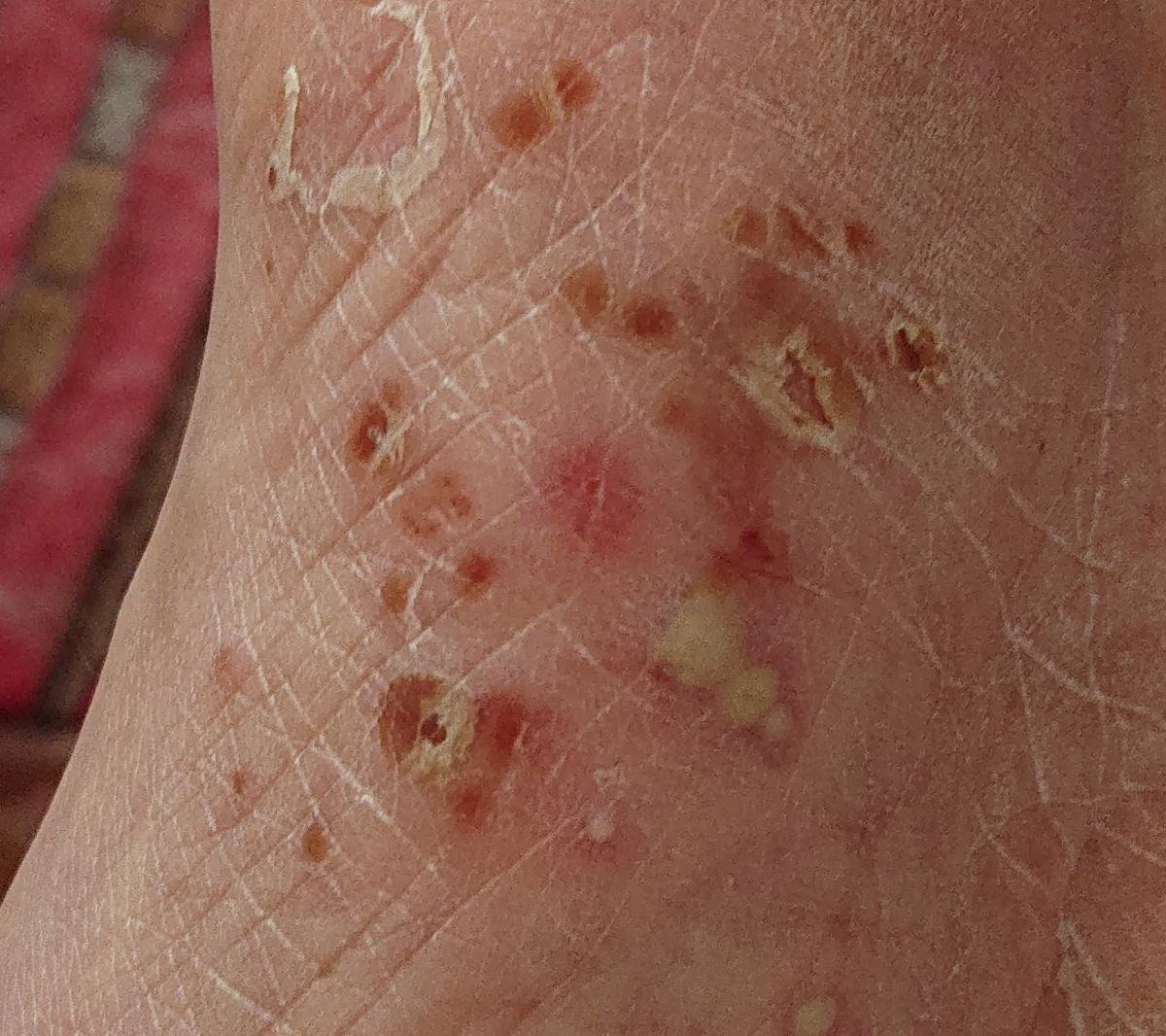
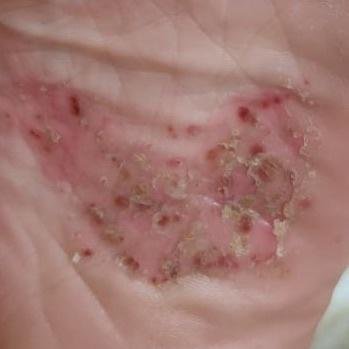
- الصدفية البثرية النخالية (نوع باربر): شكل مزمن يؤثر على كفي اليدين والقدمين مع بثرات معقمة مؤلمة؛
- الصدفية البثرية الحلقي: آفات دائرية مع بثرات على المحيط، عادةً في الأطفال أو خلال فترة التعافي;
- التهاب الجلد المستمر من هالوبو: يشمل أطراف الأصابع البعيدة، مما يؤدي إلى فقدان الأظافر ومشاركة العظام في مرض طويل الأمد;
- التهاب الجلد البثرى الهربائي: شكل نادر وربما قاتل من الصدفية البثرية تحدث أثناء الحمل، مرتبطة بانخفاض الكالسيوم ومخاطر على الجنين.
الأسباب وعوامل التحريض
الأسباب الدقيقة للصدفية البثرية لا تزال غير واضحة. يُعتقد أنها تشمل عدم تنظيم المناعة الناتج عن استعداد وراثي، وغالبًا ما يتفاقم بسبب المحفزات الخارجية أو الداخلية. بخلاف الصدفية العامة، فإن الروابط المعروفة مع جين HLA-Cw6 أقل وضوحًا.
المحفزات المحتملة تشمل:
- الأدوية: الانسحاب المفاجئ من الكورتيكوستيرويدات الجهازية، والأدوية المضادة للملاريا، وحاصرات بيتا، والليثيوم، والأدوية غير الستيرويدية المضادة للالتهابات، وبعض المضادات الحيوية (البنسلين)، وأقراص منع الحمل، أو الكالسيتريول;
- الالتهابات والأمراض الجهازية: الالتهابات البكتيرية أو الفيروسية، أو ضعف المناعة الكامنة;
- المهيجات الفيزيائية أو الكيميائية: التعرض للمواد الكيميائية، الصدمات، الحروق، أو الاتصال بمهيجات قوية;
- التغيرات الهرمونية: الحمل أو انقطاع الطمث;
- الضغط النفسي;
- التدخين والتعرض المفرط للأشعة فوق البنفسجية;
- الصدفية العامة الموجودة مسبقًا: قد تتطور إلى شكل بثرية تحت الضغوط المسجلة أعلاه.
التقديم السريري
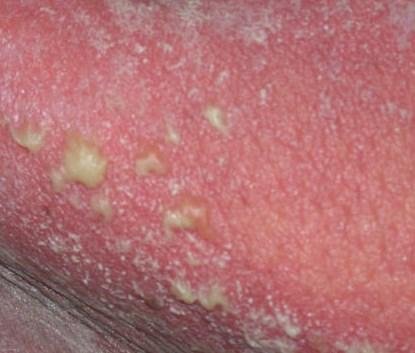
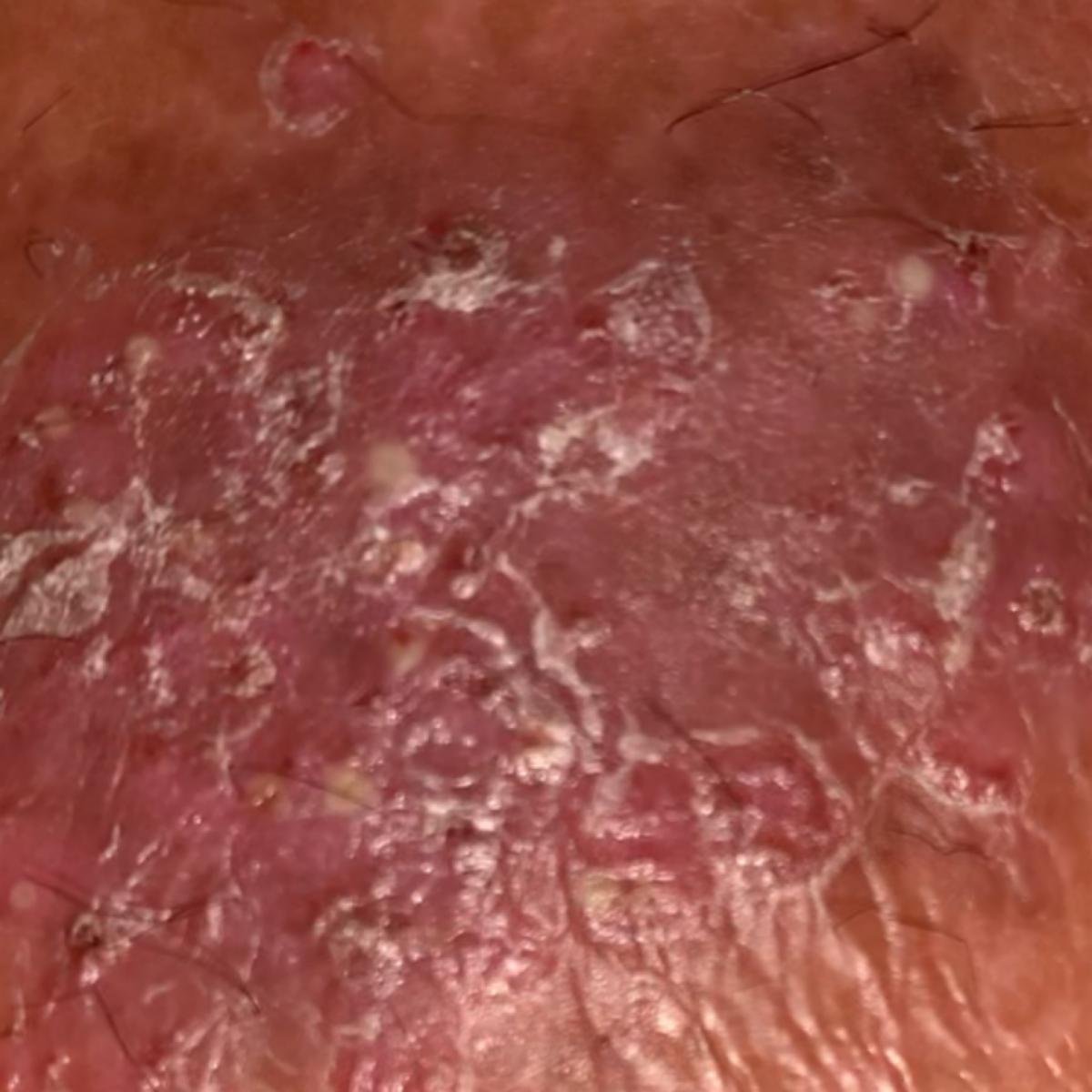
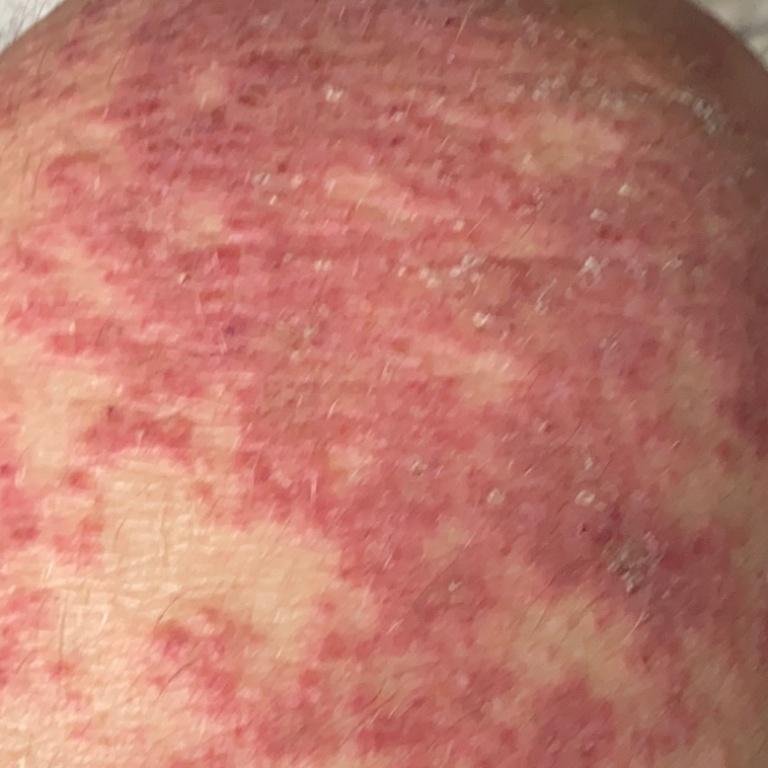
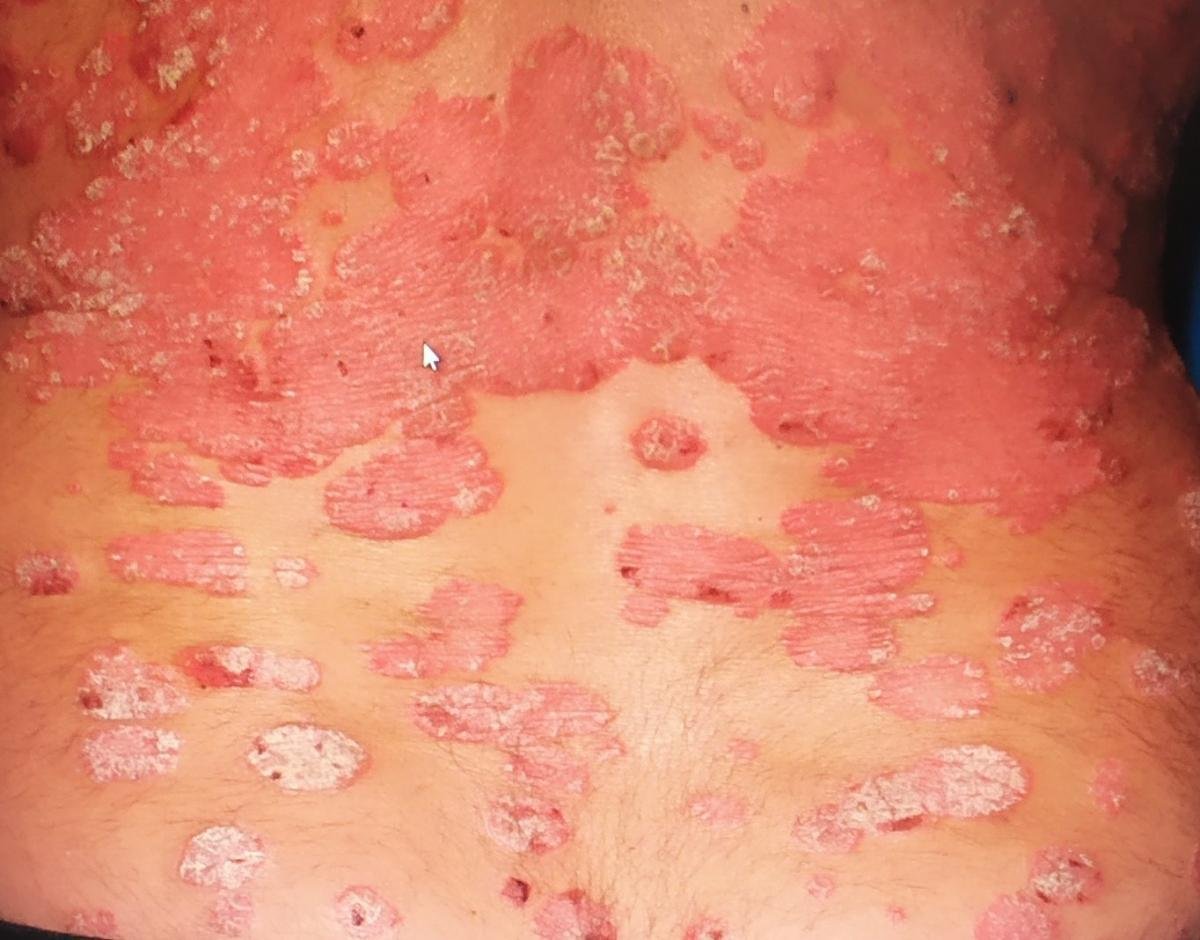
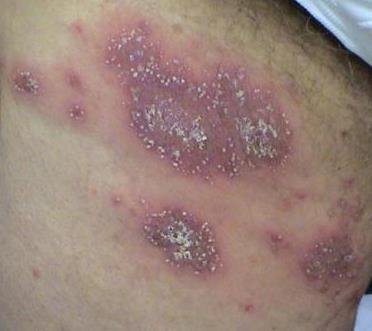
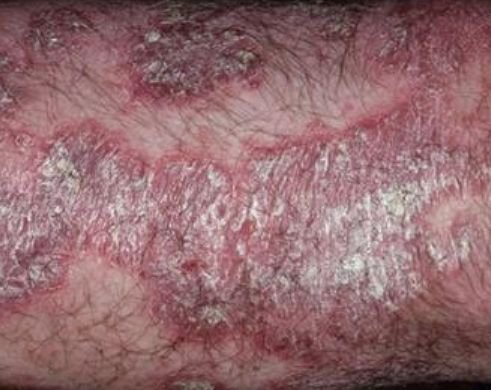
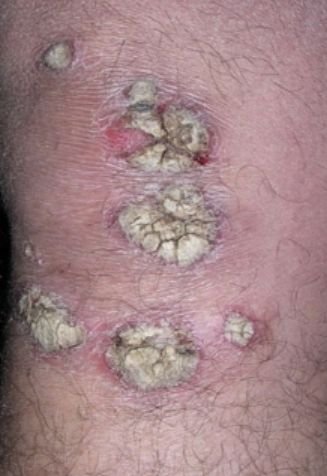
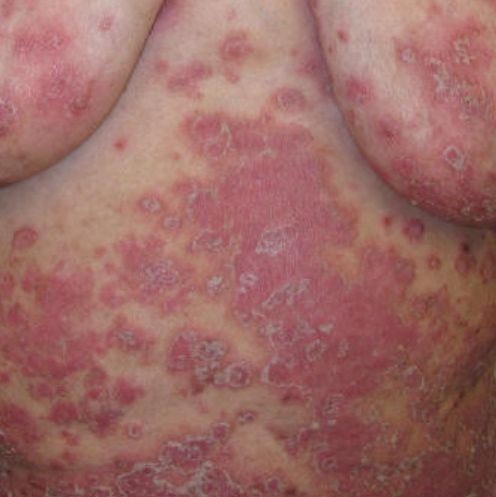
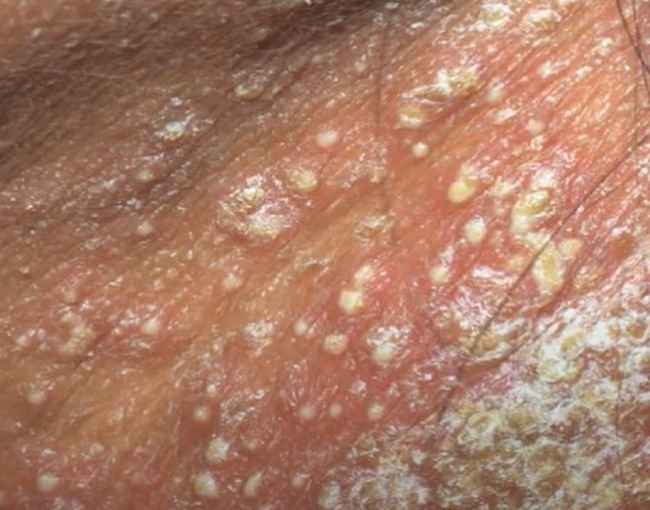
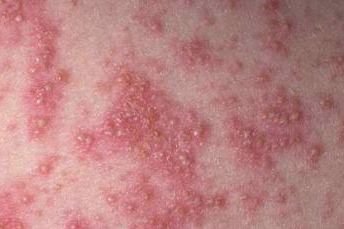
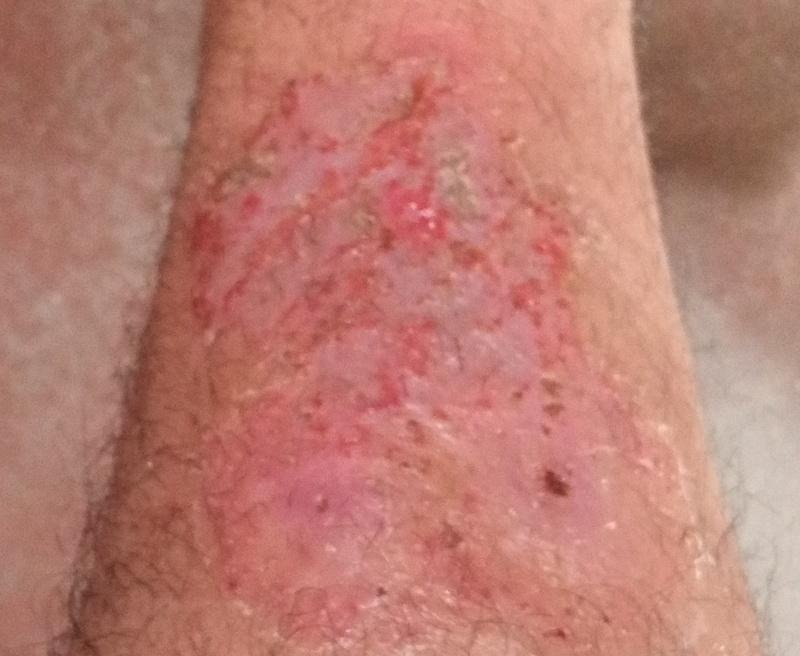
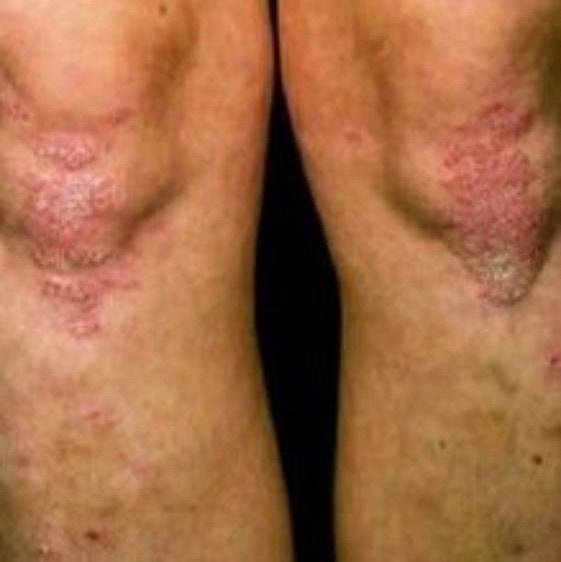
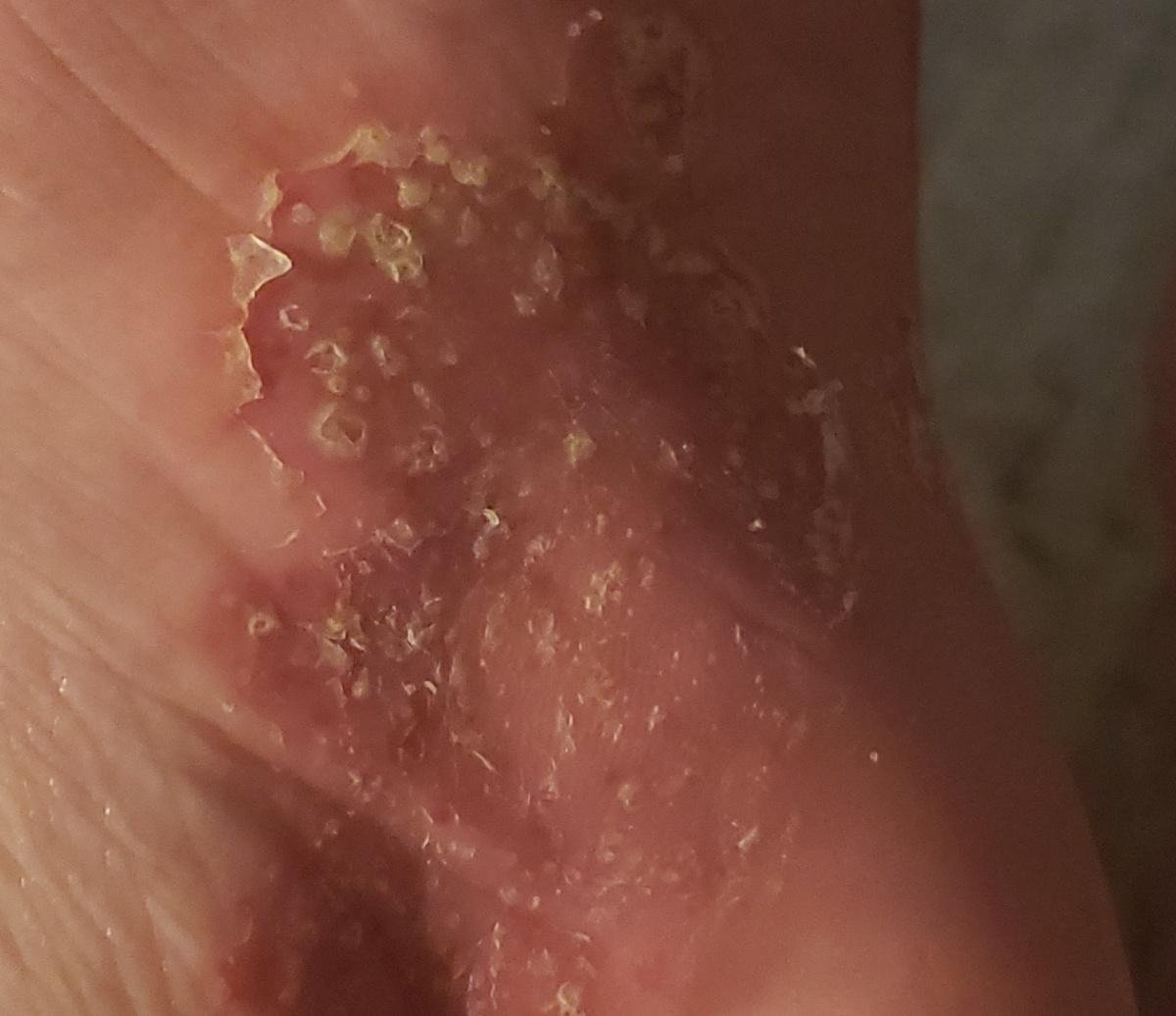
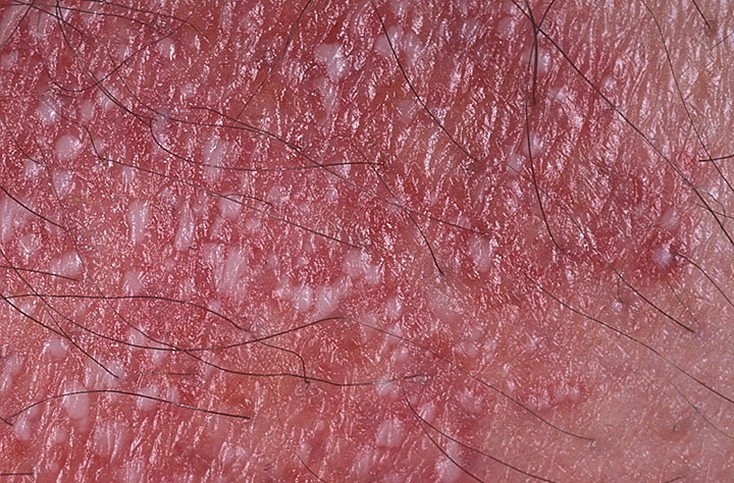
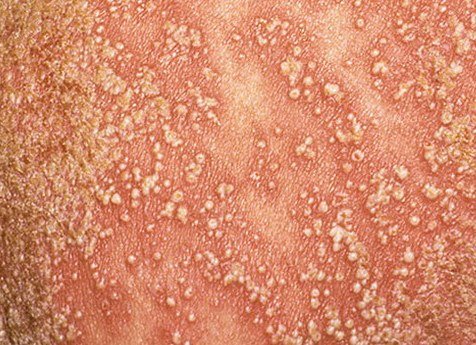
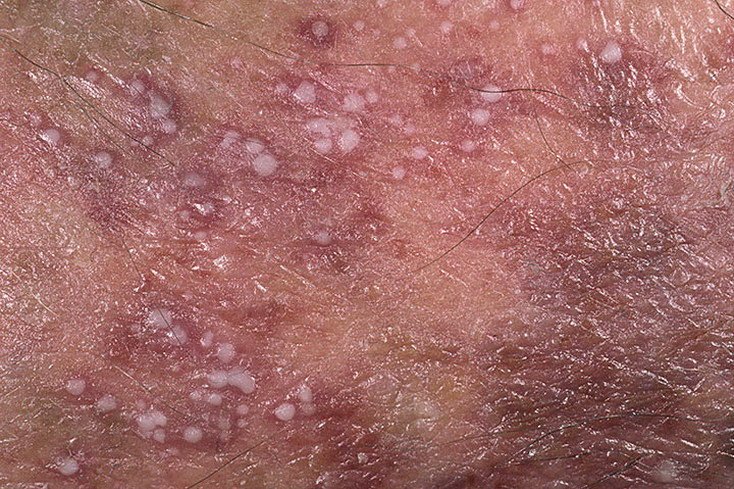
تظهر الصدفية البثرية مع بثرات معقمة سطحية يمكن أن تكون واسعة الانتشار أو موضعية، وغالبًا ما تكون مرتبطة بـ حمى، واعتلال عام، وسُمية جهازية في الأشكال العامة. تحتوي هذه البثرات على سائل مخرجي عدلات وليست معدية.
تتضمن نتائج الجلد:
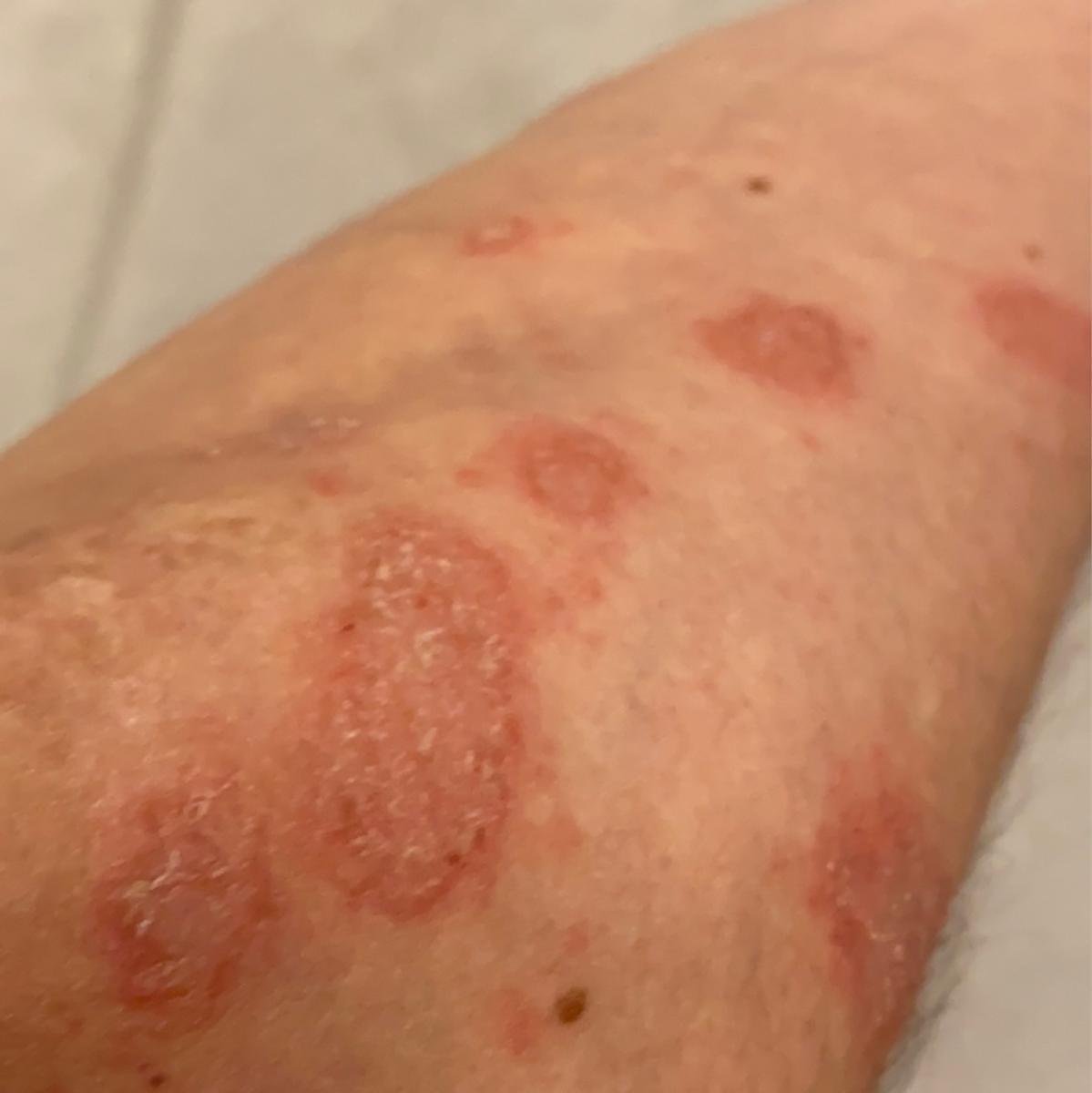
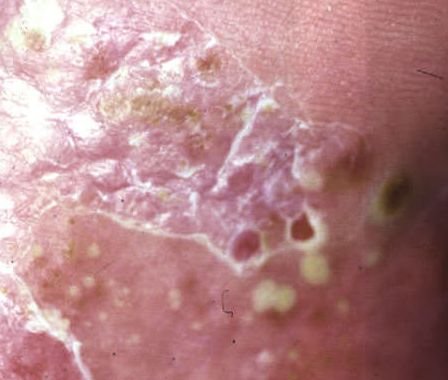
- البثور: حويصلات مرتفعة غير بصيلات مملوءة بسائل يميل إلى الصفرة، تظهر على جلد ملتهب وأحمر;
- احمرار محيط: لويحات حمراء زاهية، دافئة، متورمة، وقابلة للتقشر حول البثور وتحتها;
- تقشر وتقشير: بعد تمزق البثور، قد تتخلص قطع كبيرة من الجلد;
- المواقع الشائعة: راحات اليدين وأخمص القدمين (نوع موضعي)، الأطراف، الجذع (نوع عام);
- أعراض جهازية: قشعريرة، تعب، ألم مفاصل، حمى، جفاف في الحالات الشديدة;
- عدوى بكتيرية ثانوية: قد تحدث إذا تمزقت البثور وتعرضت الحواجز الجلدية للخطر.
سير المرض: مزمن مع نوبات، أو تفاقم حاد يهدد الحياة ويتطلب دخول المستشفى. دون تدخل مناسب، يمكن أن تؤدي الأشكال العامة إلى مضاعفات خطيرة والوفاة.
التشخيصات
تشخيص الصدفية الحبوبية يعتمد أساساً على التشخيص السريري ومبني على التاريخ والمظهر الخارجي للبقع الحبيبية على الجلد الأحمر. وجود لويحات صدفية نموذجية وأعراض جهازية تدعم التشخيص. تشمل خطوات التشخيص:
- الفحص البدني: تحديد البثور المعقمة، نمط التوزيع، الأعراض الجهازية، وتاريخ الصدفية;
- مثلث أوسبيز (في بعض الحالات):
- ظاهرة بقعة الشمع: سهولة إزالة القشور من اللويحات;
- الغشاء النهائي: فيلم أحمر ناعم تحت القشرة;
- نزيف نقطي: بعد الخدش، تظهر نزيفات نقطية صغيرة.
- خزعة الجلد: يتم إجراؤها في الحالات غير المؤكدة. يظهر علم الأنسجة حويصلات كوجوج الإسفنجية، وتكاثر الخلايا، وميكروخراجات مونرو;
- زراعة محتويات البثور: لاستبعاد العدوى البكتيرية;
- اختبارات الدم: فحص فقر الدم، العلامات الالتهابية المرتفعة (ESR، CRP)، اختلال توازن الإلكتروليتات، ووظائف الكبد/الكلى.
التشخيص التفريقي
يجب تمييز الصداف الحبيبي عن حالات جلدية أخرى حبيبية وقشرية، بما في ذلك:
- عدوى الفطريات الجلدية: خاصة السعفة في اليدين والقدمين;
- الإكزيما الديهدروية: حويصلات مملوءة بسائل صافٍ، حكة، وغالباً ما تكون ثنائية الجانب;
- كيراتوديرميا بلاينوراجيكوم: تُرى في التهاب المفاصل التفاعلي، تؤثر على راحات اليدين/أخمص القدمين;
- الإصابة الجلدية والتقيحات: عدوى بكتيرية مع بثور صديدية;
- التسمم الجلدي: طفح جلدي حبيبي بسبب الأدوية;
- تعميم البثور خلال الحمل (التهاب الصداف الهيربي): شكل شديد خلال الحمل.
العلاج
هدف العلاج هو تقليل تكوين البثور، الالتهاب، وتكاثر الكيراتينوسيت، وإدارة الأعراض الجهازية. يتم تخصيص العلاج بناءً على شدة الحالة والأمراض المصاحبة.
العلاج الموضعي:
- العوامل الكيراتوليتية: اليوريا وحمض الساليسيليك لتقليل القشور وتليين اللويحات;
- الكورتيكوستيرويدات الموضعية: عوامل متوسطة إلى عالية القوة لتقليل الالتهاب;
- مثبطات الكالسينيورين: تاكروليموس للمناطق الحساسة (استخدام غير مصرح به);
- الريتينويدات الموضعية: في حالات مختارة (مثل: تازاروتين);
- المستحضرات المرطبة: تستخدم يوميًا لاستعادة وظيفة الحاجز والراحة.
العلاج الجهازي:
يشار إليه في:
- الصدفية pustular المعممة;
- التهاب المفاصل الصدفي;
- فشل العلاج الموضعي أو العلاج الضوئي.
- الريتينويدات الفموية: الأسيترتين يُستخدم عادة، خاصة في الأشكال ال pustular;
- المثبطات المناعية: ميثوتريكسات، سيكلوسبورين في الحالات الشديدة أو المقاومة;
- العوامل البيولوجية: مثبطات TNF-α (أداليموماب)، مثبطات IL-17 (سيكوكينوماب)، مثبطات IL-12/23 (أوستيكنيوماب)، ومثبطات PDE-4 (أبريميلست);
- الكورتيكوستيرويدات الجراحية: يتم تجنبها عادةً بسبب خطر عودة الأعراض بعد التوقف، ولكن يمكن استخدامها في الحالات التي تهدد الحياة تحت الإشراف;
- العلاج الضوئي: يمكن استخدام العلاج UVB أو PUVA في المرض المستقر، ولكن يتم تجنبه عادةً في حالات الصدفية النشطة.
المضاعفات
بالمقارنة مع الصدفية اللويحية، ترتبط الصدفية ال pustular بمضاعفات أكثر خطورة وقد تهدد الحياة، خاصة في الأشكال المعممة:
- العدوى الثانوية (بيوديرما): بسبب انفجار الحويصلات;
- تساقط الشعر والتفكك الظفري: فقدان الشعر وتدمير الأظافر;
- الاضطرابات الأيضية: نقص الألبومين في الدم، نقص الكالسيوم;
- تلف الأعضاء: فشل كلوي (بسبب نخر أنبوبي حاد)، فشل كبدي في الحالات الجهازية;
- الإنتان وفشل الأعضاء المتعددة: يُرى في حالات pustular المعممة غير المعالجة أو الفولمينية;
- خطر الوفاة: يقدر بنسبة 2% في حالات شديدة وغير معالجة مع مضاعفات.
الوقاية
على الرغم من أن الصدفية ال pustular ليست دائمًا قابلة للتجنب، يمكن تقليل تكرار وشدة النوبات بواسطة:
- تجنب الأدوية المحفزة: لا تتوقف أبدًا عن استخدام الكورتيكوستيرويدات بشكل مفاجئ؛ تجنب العلاج الذاتي بمسكنات الألم غير الستيرويدية، المضادات الحيوية، أو الأدوية الهرمونية دون نصيحة طبية;
- إدارة الضغوط: الدعم النفسي أو العلاج للنوبات الناتجة عن الضغوط;
- الحفاظ على وظيفة حاجز الجلد: الاستخدام اليومي للمرطبات، وتجنب المهيجات;
- التوقف عن التدخين والحد من تناول الكحول;
- نمط حياة صحي: نظام غذائي متوازن، نشاط بدني منتظم، إدارة الأمراض المترسبة الأيضية (مثل: السكري، السمنة);
- المتابعة الدقيقة: المتابعة المنتظمة مع أمراض الجلد والتقييم المخبري خلال العلاج الجهازي.
الخلاصة
الصدفية ال pustular هي مرض جلدي التهابي شديد يمكن أن يظهر كحالة موضعية أو معممة. يتطلب التشخيص المبكر والإدارة العدوانية لمنع المضاعفات. مع التقدم في العلاجات الموضعية والجهازية والبيولوجية، يمكن لمعظم المرضى تحقيق تخفيف كبير من الأعراض والتحكم في المرض. الرعاية متعددة التخصصات، وتعليم المريض، والالتزام بالعلاج ضرورية للنجاح على المدى الطويل وتحسين جودة الحياة.