Waterpokken (ICD-10: B01) 🚨
Waterpokken (Varicella): Zeer Besmettelijke Virale Ziekte van de Kindertijd
Waterpokken, of varicella, is een acute, zeer besmettelijke virale infectie veroorzaakt door het varicella-zoster virus (VZV), een lid van de herpesvirusfamilie. Deze aandoening wordt het meest waargenomen bij kinderen en wordt vaak beschouwd als een milde, zelfbeperkende ziekte bij gezonde individuen. Waterpokken kan echter leiden tot ernstige complicaties bij bepaalde hoog-risico groepen, zoals zuigelingen, immuungecompromitteerde patiënten, zwangere vrouwen, en volwassenen zonder eerdere immuniteit.
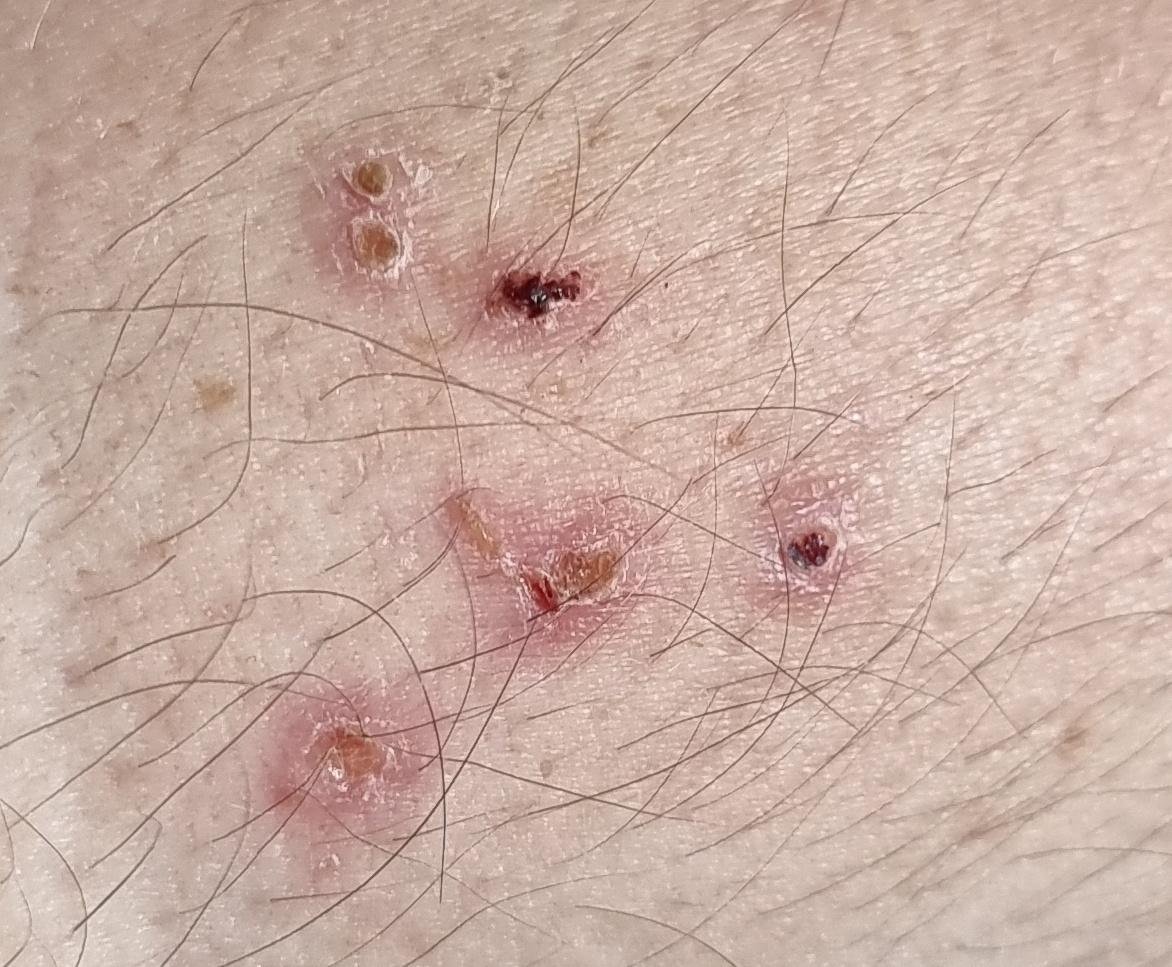
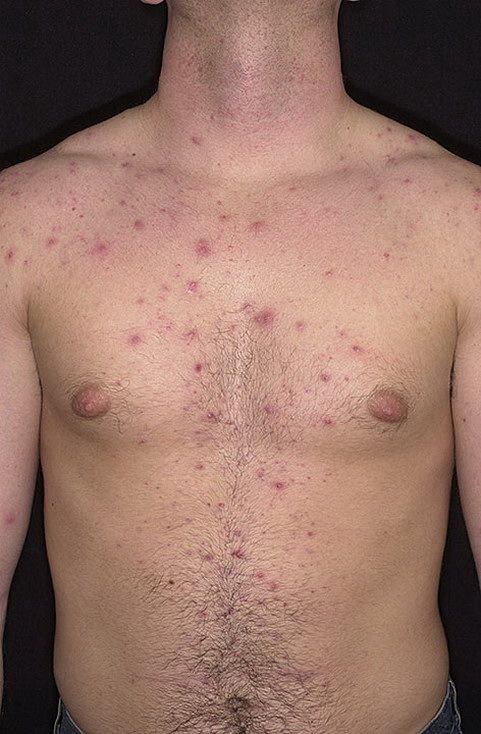
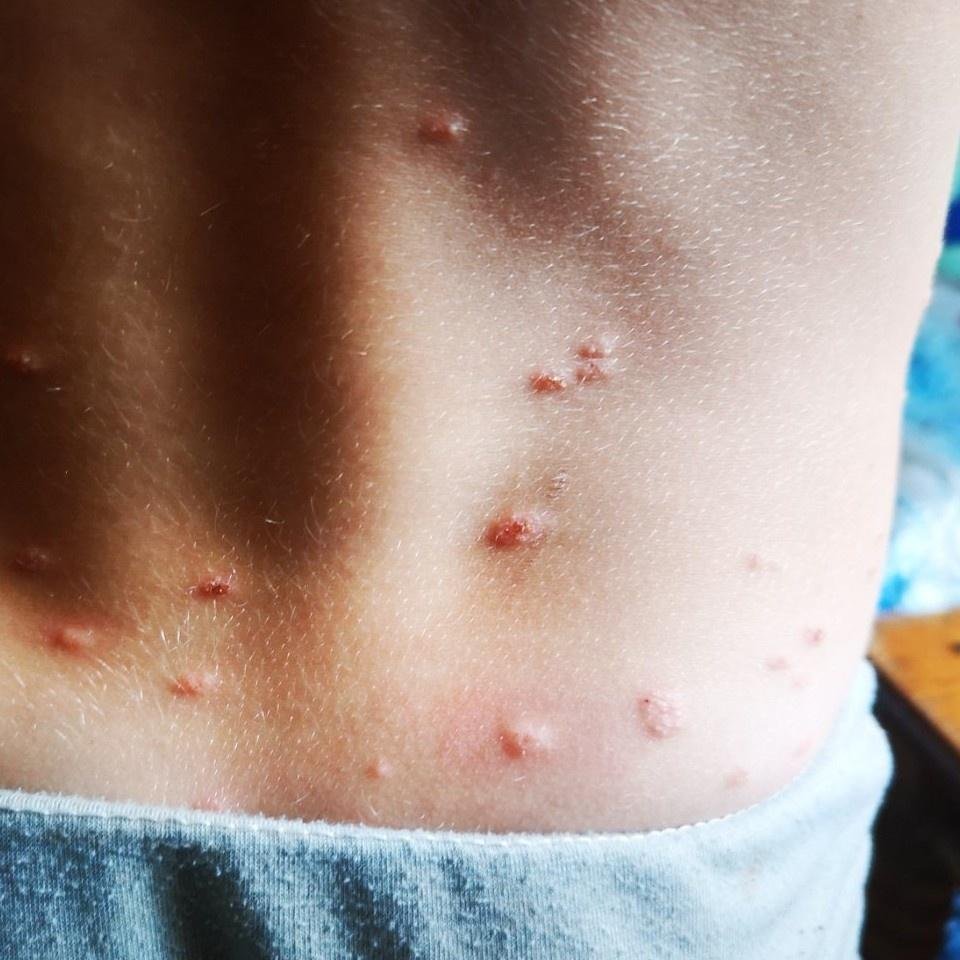
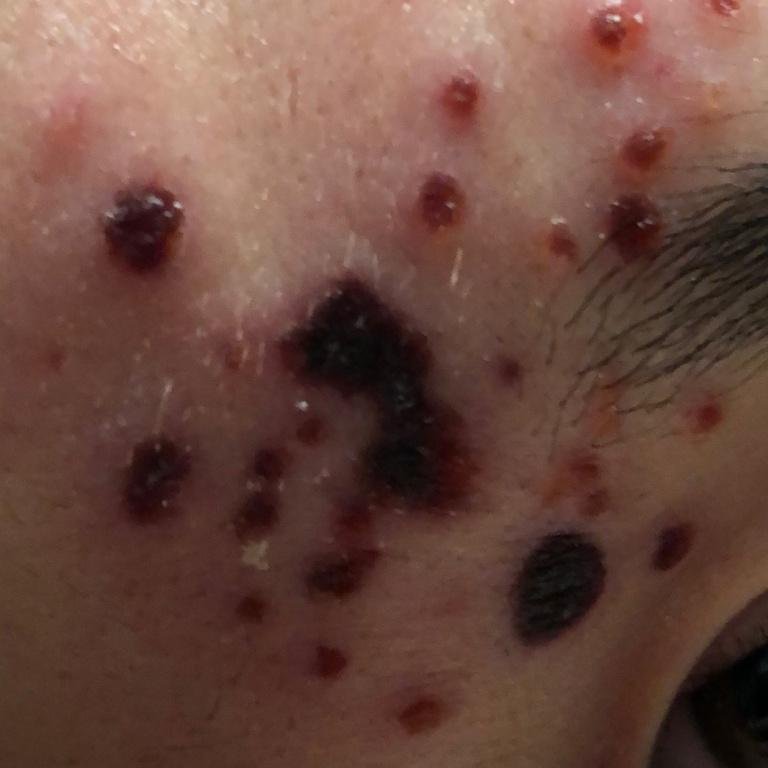
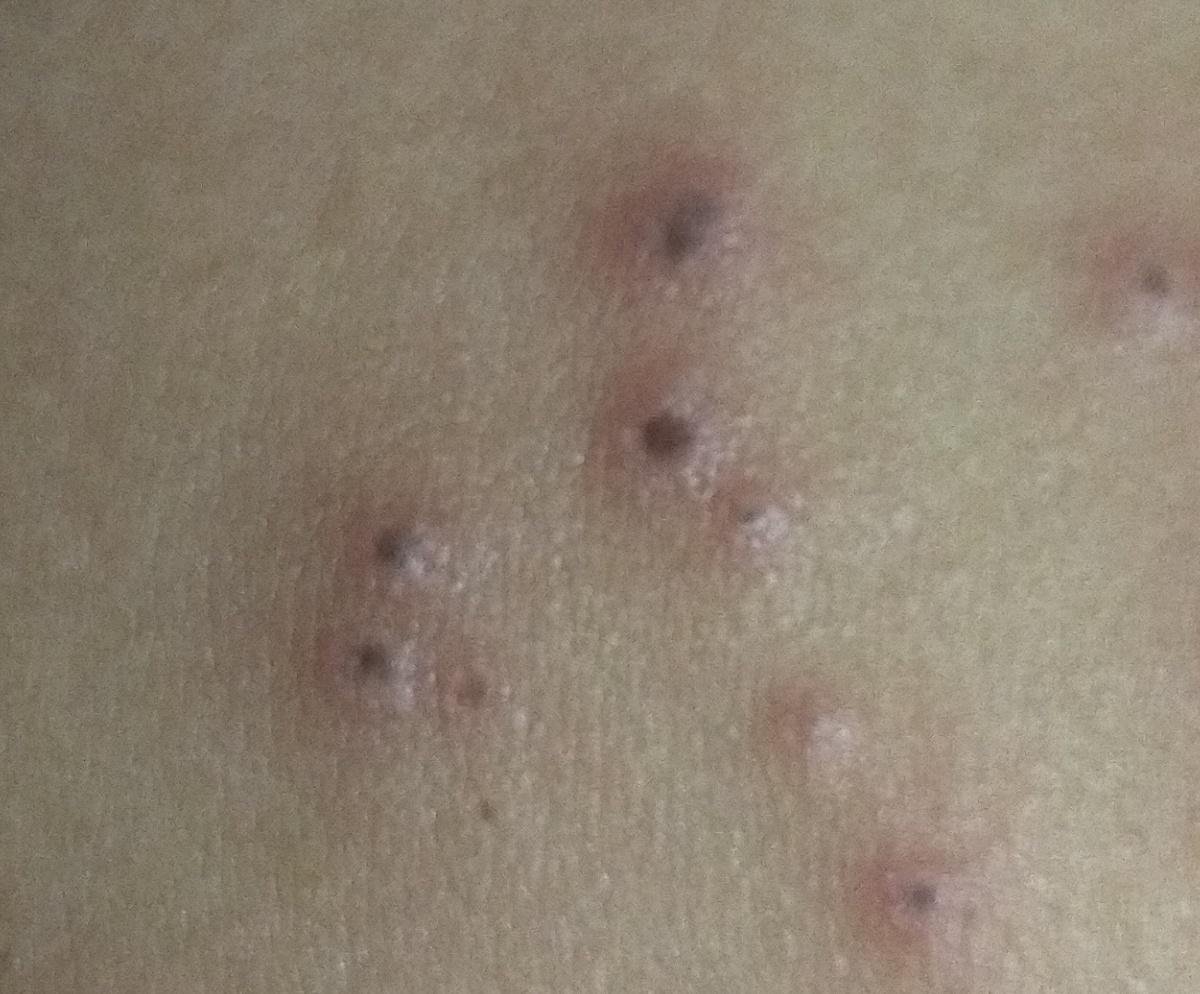
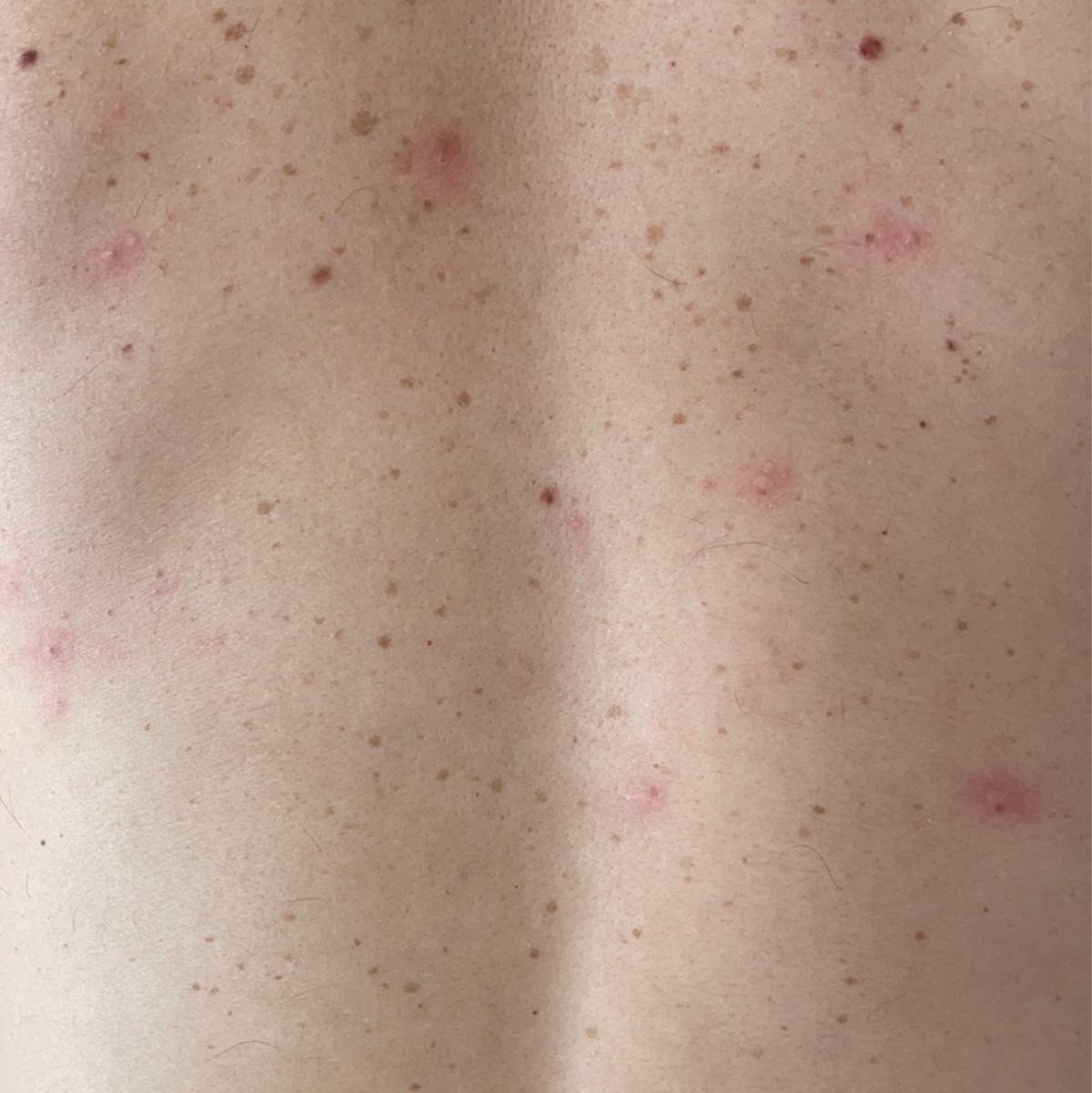
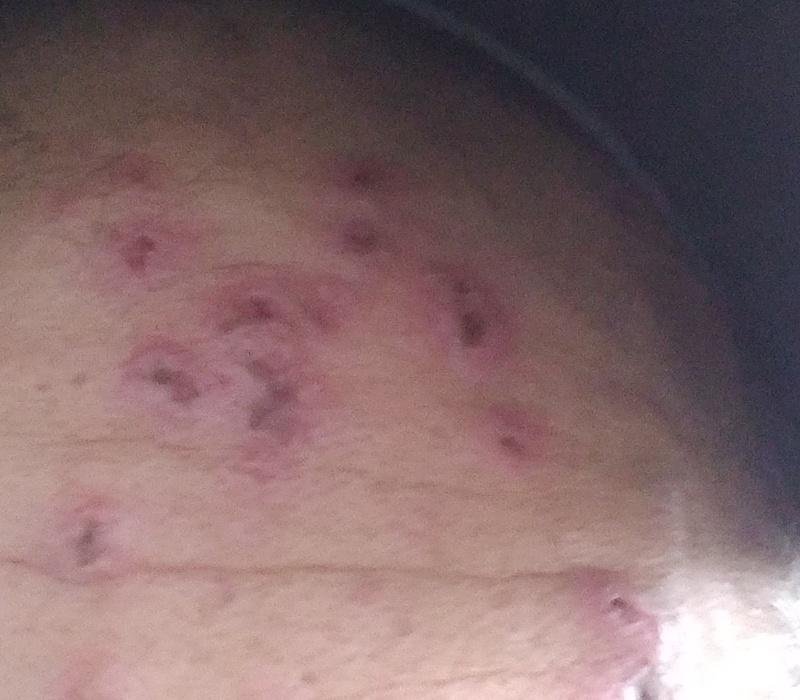
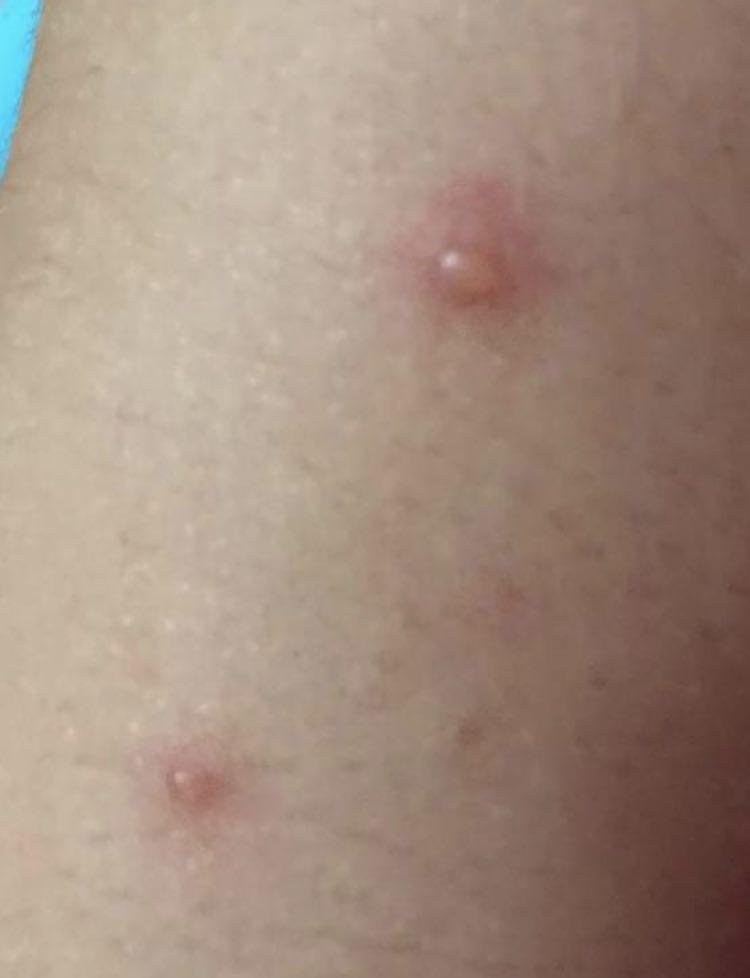
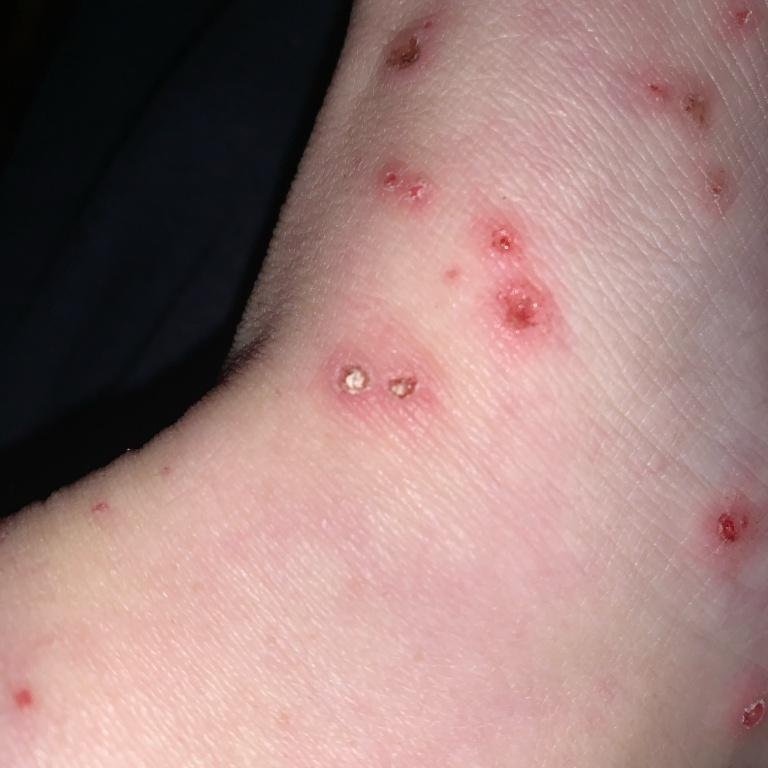
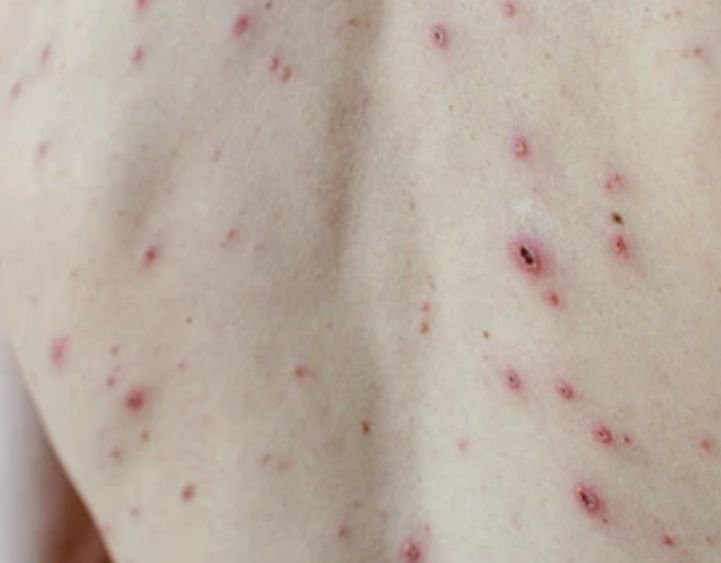
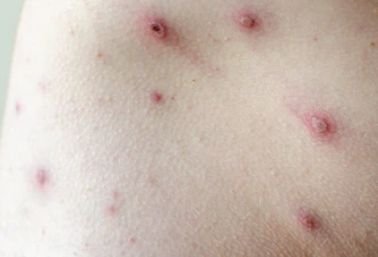
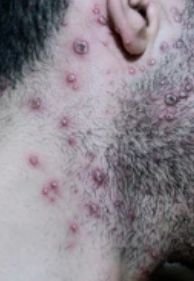
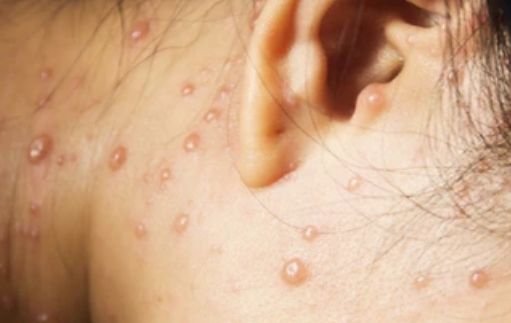
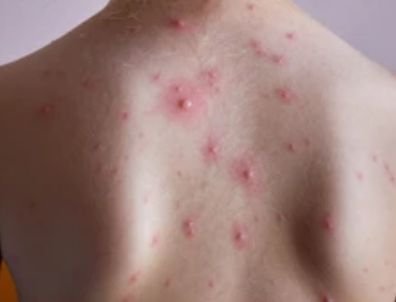
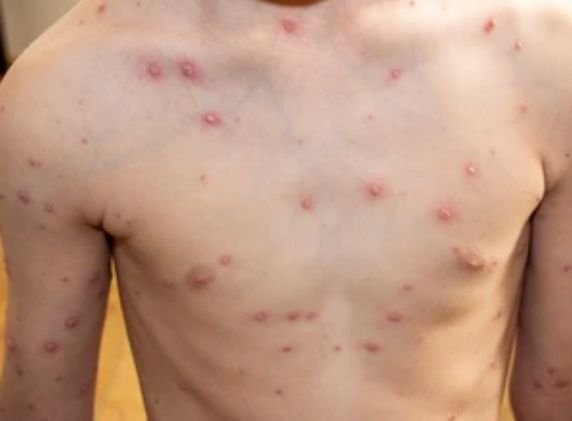
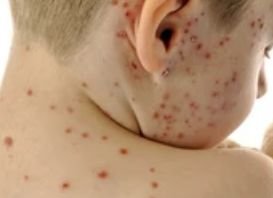
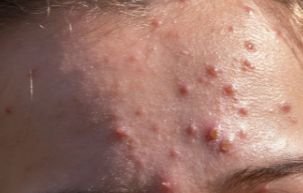
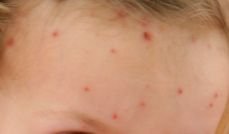
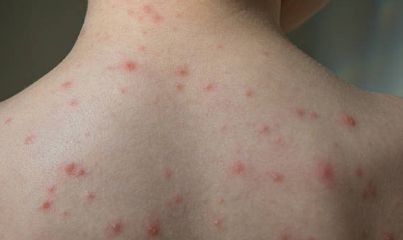
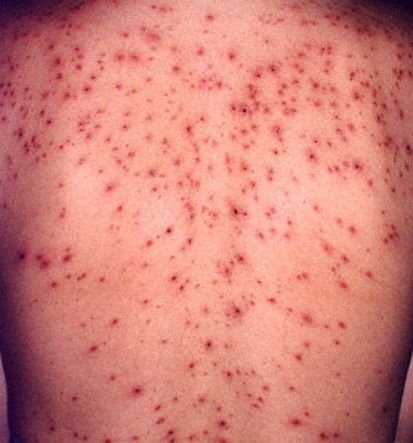
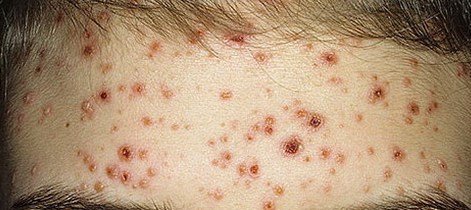
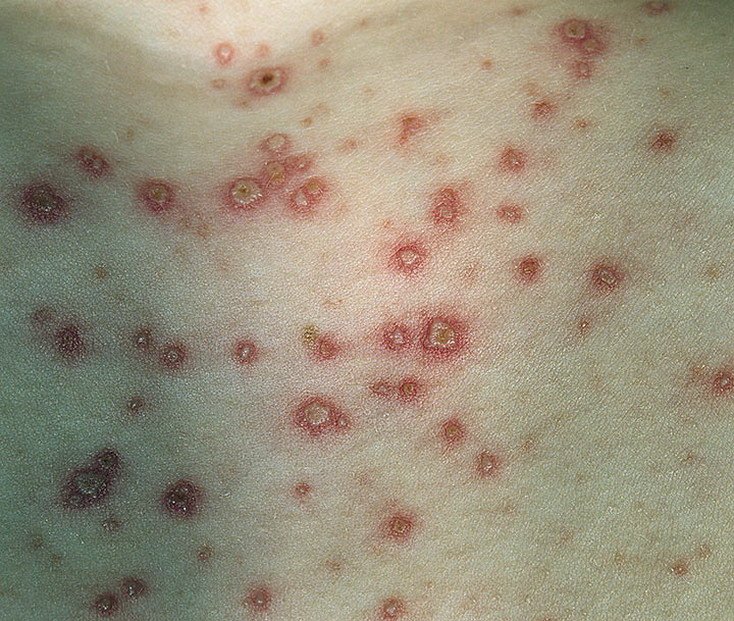
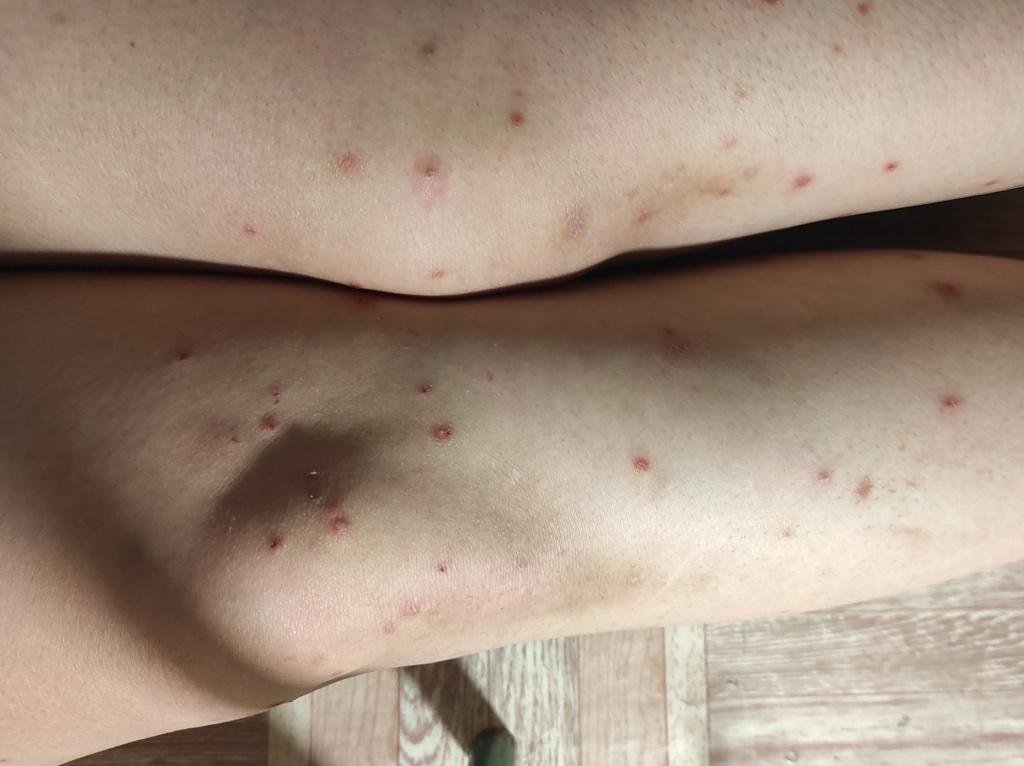
De ziekte wordt gekenmerkt door systemische symptomen zoals vermoeidheid, malaise, lichte koorts, en anorexia, die gevolgd worden door een klassiek exantheem—aangetast huidgebied dat intens jeukt, samengesteld uit maculae, papels, blaasjes, puisten, en korsten, die vaak gelijktijdig in verschillende stadia van evolutie aanwezig zijn. Het exantheem begint op de romp en spreidt zich snel naar het gezicht, de hoofdhuid, en de extremiteiten. In ernstigere gevallen kunnen laesies ook aanwezig zijn in slijmvliezen, waaronder de mond en genitale gebieden.
Waterpokken is zeer besmettelijk, met transmissie die plaatsvindt via in de lucht verspreide ademhalingsdruppels of rechtstreeks contact met vloeistof van gebroken blaasjes. Hoesten, niezen, of het aanraken van verontreinigde oppervlakken vergemakkelijkt de verspreiding van het virus, vooral in afgesloten omgevingen zoals huishoudens, scholen, en kinderopvangcentra. De besmettelijke periode begint ongeveer 1–2 dagen vóór het verschijnen van het exantheem en gaat door totdat alle laesies zijn ingekorfd, typisch 7–10 dagen na het begin.
Wie Loop Risico?
Waterpokken treft het meest kinderen tussen de 5 en 9 jaar. Met de toenemende inzet van peuteronderwijscentra worden nu meer gevallen gezien bij peuterleeftijd kinderen. De infectiegraad is extreem hoog—tot 90% van vatbare individuen ontwikkelt de ziekte na blootstelling aan het virus.
Seizoensgebonden patronen tonen een hogere incidentie van waterpokken in de winter- en lente maanden, met name in gematigde regio’s. Eenmaal geïnfecteerd, ontwikkelen individuen over het algemeen levenslange immuniteit tegen waterpokken, hoewel het virus in het lichaam slapend blijft. In sommige gevallen kan het later in het leven heractiveren als herpes zoster (gordelroos), een aandoening die pijnlijke zenuwinflammatie en huiduitslag veroorzaakt, typisch bij individuen ouder dan 60 jaar of bij immuungecompromitteerde patiënten.
Pathofysiologie van het Virus
Na inhalatie of contact met slijmvliezen infecteert het varicella-zoster virus de epitheelcellen van de bovenste luchtwegen. Van daaruit verspreidt het zich via regionale lymfeklieren en komt het in de bloedbaan (primair viremie). Het virus lokaliseert zich vervolgens in het reticulo-endotheliale systeem, waar het verder replicateert. Een secundaire viremie resulteert in wijdverspreide verspreiding naar de huid en slijmvliezen, waar het kenmerkende exantheem zich ontwikkelt. Het virus vestigt ook latentie in de dorsale wortelganglia van de sensorische zenuwen, waar het later als gordelroos kan heractiveren.
Dit mechanisme van levenslange latentie is een kenmerk van herpesvirussen, en het benadrukt het belang van blootstelling in de vroege kinderjaren, vaccinatie en langdurige monitoring van individuen met een verzwakt immuunsysteem.
Tekenen en Symptomen: Hoe Waterpokken Klinisch Zich Manifesteren
Klinische symptomen van waterpokken verschijnen doorgaans 10 tot 21 dagen na blootstelling aan het virus. De ziekte begint meestal met een prodromale fase gekenmerkt door moeheid, lichte koorts, hoofdpijn, malaise en verlies van eetlust. Bij kinderen kan deze fase zeer mild of afwezig zijn; bij volwassenen zijn de systemische symptomen vaak meer uitgesproken.
Binnen 24 uur na het begin verschijnt een kenmerkende huiduitslag. De uitslag begint meestal op de borst en rug, en verspreidt zich vervolgens snel naar het gezicht, de hoofdhuid, de armen, de benen en soms naar slijmvliezen (mondholte, conjunctiva en genitaliën).
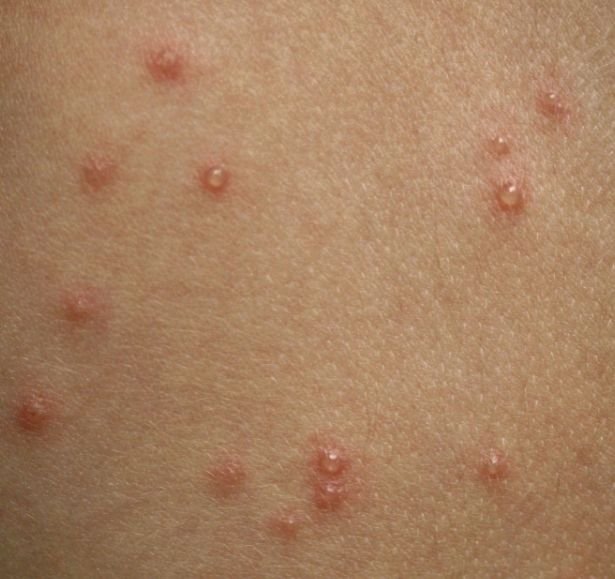
De uitslag ontwikkelt zich door verschillende duidelijke stadia:
- Maculae: Kleine, rode, platte vlekken die de initiële uitbarsting markeren.
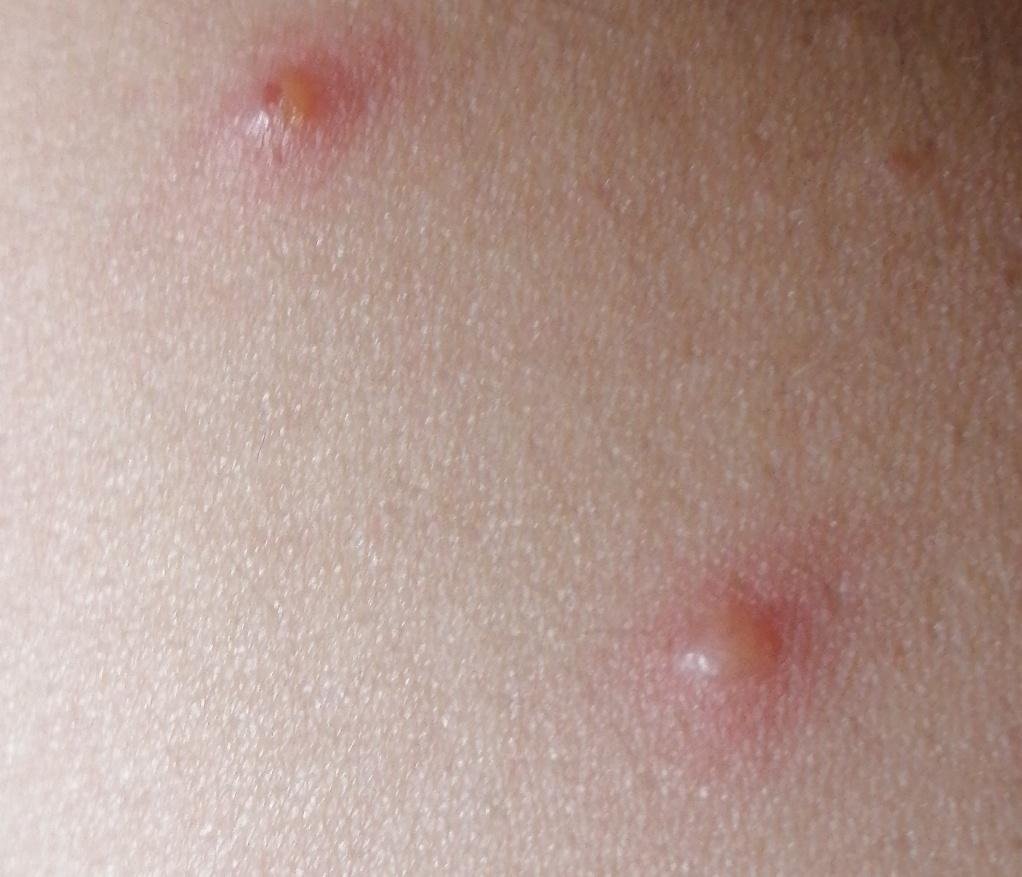
- Papels: Verheven, erythemateuze bultjes die binnen enkele uren ontstaan.
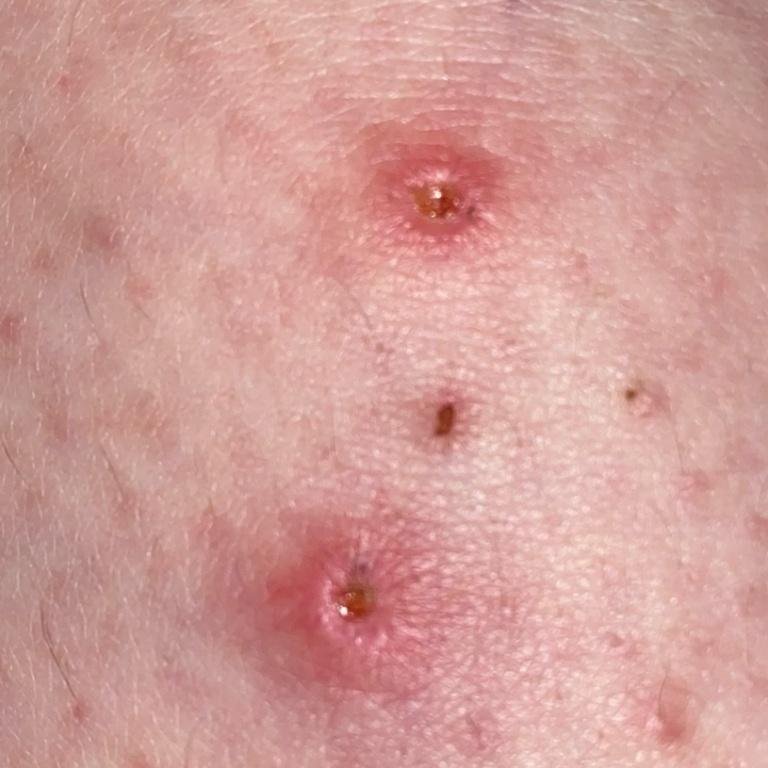
- Vesikels: Met vloeistof gevulde blisters met heldere of geelachtige inhoud, vaak beschreven als “dauw druppels op een rozenblad.”
- Pustules: Vesikels kunnen in sommige gevallen troebel of pustuleus worden.
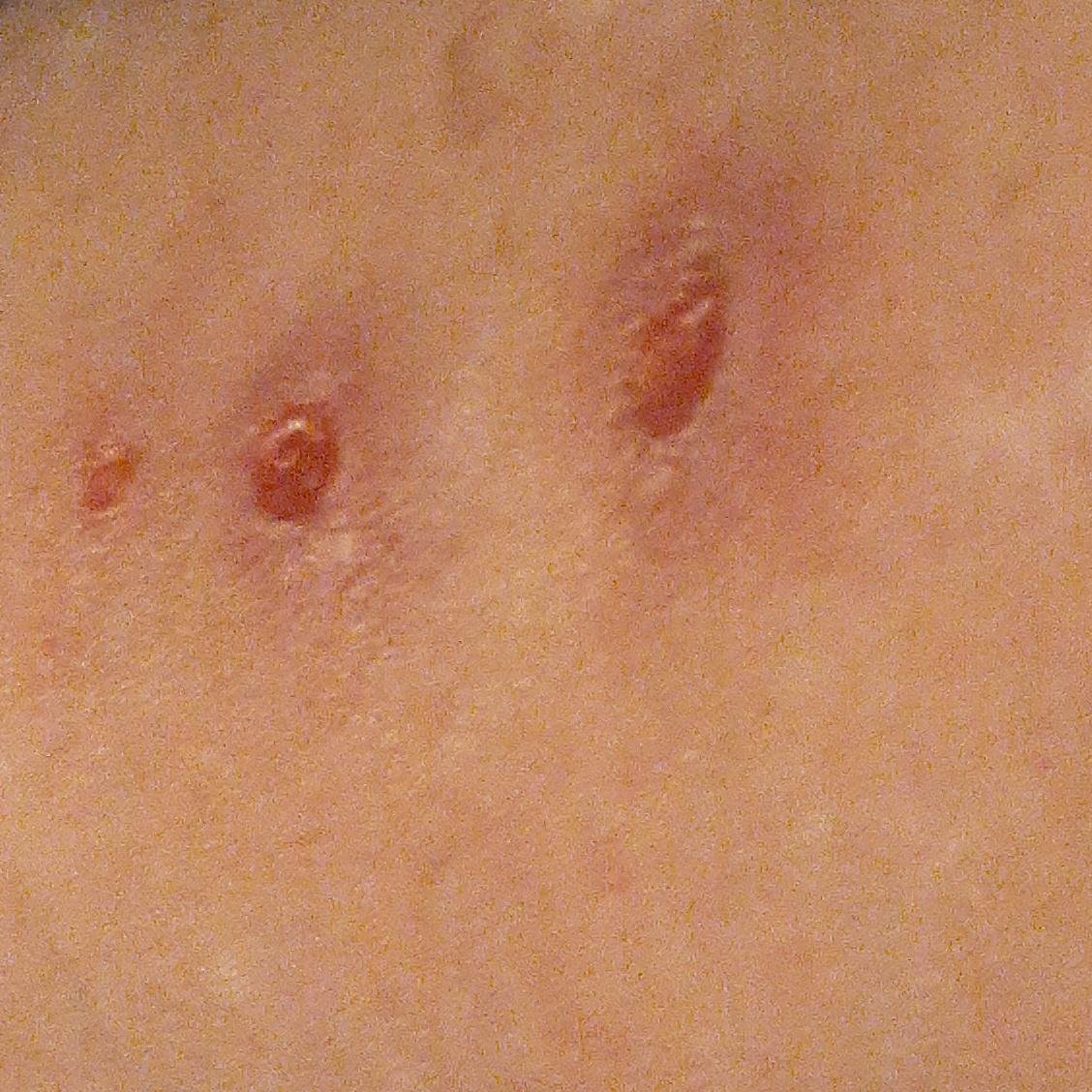
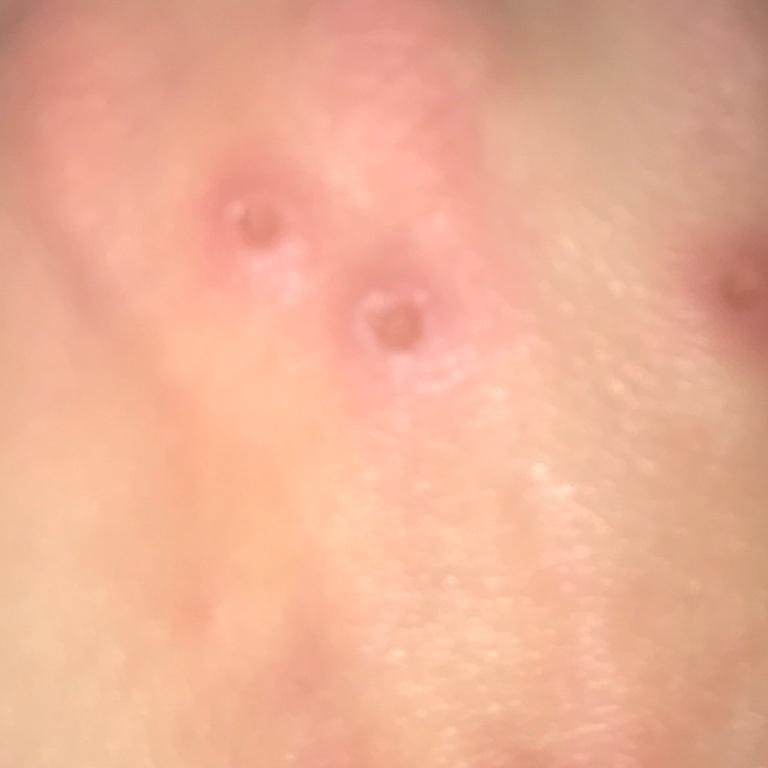
- Korstjes: Laesies barsten uiteindelijk open, drogen en vormen korstjes die binnen 1–2 weken zonder littekens vallen.
Jeuk is doorgaans ernstig en kan leiden tot krabben, wat het risico op secundaire bacteriële infecties en littekens vergroot. Waterpokken laesies kunnen variëren in aantal: sommige individuen hebben slechts een paar vlekken, terwijl anderen honderden kunnen ontwikkelen.
Diagnostiek: Hoe Waterpokken Wordt Bevestigd
In de meeste gevallen is de diagnose van waterpokken klinisch en gebaseerd op de aanwezigheid van de klassieke huidlaesies in meerdere ontwikkelingsstadia, samen met systemische symptomen zoals koorts en malaise. Echter, bij atypische presentaties of bij immuungecompromitteerde patiënten kunnen aanvullende diagnostische tests nodig zijn.
Diagnostische hulpmiddelen omvatten:
- Polymerase Chain Reaction (PCR): De meest gevoelige methode voor het detecteren van varicella-zoster virus DNA uit vesikelvloeistof, bloed of keelstaals.
- Directe Fluorescente Antistof (DFA): Kan VZV bevestigen uit huidafschraapsels.
- Serologie: Testen op VZV-specifieke IgM en IgG antistoffen helpt recente of vorige infecties te bepalen.
In alle verdachte gevallen, vooral bij kinderen onder de 1 jaar, zwangere vrouwen of immuungecompromitteerde individuen, is het cruciaal om snel een arts of specialist in infectieziekten te raadplegen voor passende monitoring en zorgplanning.
Behandeling: Hoe Waterpokken Worden Beheerd
Bij gezonde kinderen zonder onderliggende aandoeningen zijn waterpokken doorgaans zelflimiterend en vereist het alleen symptomatische behandeling. Het doel is om ongemak te verlichten en complicaties te voorkomen.
Ondersteunende zorg omvat:
- Koortsverlagers: Paracetamol wordt gebruikt om koorts te beheersen. Vermijd aspirine vanwege het risico op het syndroom van Reye.
- Antihistaminica: Orale of lokale medicijnen kunnen worden voorgeschreven om jeuk te verlichten.
- Calaminelotion of verkoelende gels: Helpen de huid te kalmeren en irritatie te verminderen.
- Voldoende hydratatie en voeding: Zachte, niet-zuurhoudende voedingsmiddelen en voldoende vochtinname zijn essentieel, vooral als er orale aandoeningen aanwezig zijn.
- Hygiënemaatregelen: Regelmatig handen wassen, korte vingernagels en antiseptische huidverzorging verminderen het risico op secundaire infecties.
- Losse, ademende kleding: Voorkomt huidirritatie en oververhitting.
Antivirale behandeling:
Bij hoog-risico personen, zoals zwangere vrouwen, immuungecompromitteerde patiënten en pasgeborenen, kunnen antivirale medicijnen zoals acyclovir, valacyclovir of famciclovir worden voorgeschreven. Voor maximale effectiviteit moet de therapie binnen 24–48 uur na het optreden van symptomen worden gestart.
Varicella-zoster immuunglobuline (VZIG) kan worden toegediend als post-expositie profylaxe bij risicopersonen om de ziekte ernst te verminderen.
Complicaties: Wanneer Waterpokken Gevaarlijk Worden
Hoewel doorgaans mild, kunnen waterpokken af en toe ernstige complicaties veroorzaken die ziekenhuisopname en agressieve behandeling vereisen. De meest frequente complicaties zijn:
- Secundaire bacteriële huidinfecties: Vaak veroorzaakt door Staphylococcus aureus of Streptococcus pyogenes, kan antibiotica vereisen.
- Pneumonie: Komt vaker voor bij volwassenen, rokers en immuungecompromitteerde personen.
- Sepsis: Een zeldzame maar levensbedreigende aandoening die urgente interventie vereist.
- Encefalitis of cerebellaire ataxie: Ontsteking van de hersenen of het cerebellum, wat zich kan presenteren als verwarring, aanvallen of motorische disfunctie.
- Congenitaal varicella-syndroom: Kan ontstaan door een maternale infectie tijdens de eerste 20 weken van de zwangerschap, wat leidt tot foetale afwijkingen.
Hoog-risico groepen—vooral zwangere vrouwen, pasgeborenen, hiv-positieve personen, kankerpatiënten en degenen die op immunosuppressieve therapie zijn—vereisen nauwlettende monitoring en vroegtijdige antivirale therapie om ziekte en sterfte te verminderen.
Preventie: Verminderen van transmissie en beschermen van risicogroepen
Waterpokken is besmettelijk vanaf 1–2 dagen voordat de uitslag verschijnt tot alle laesies zijn ingedroogd. Deze besmettelijke periode vormt een grote uitdaging voor het voorkomen van transmissie, vooral in scholen en kinderopvang.
Om de verspreiding van het virus te verminderen:
- Infecteerde personen moeten thuis blijven en contact met anderen vermijden voor ten minste 5–7 dagen na het optreden van de uitslag.
- Strikte handhygiëne en milieu-desinfectie moeten worden toegepast.
- Kinderen met waterpokken mogen niet naar school, en volwassenen moeten werkplekken vermijden die contact met kwetsbare populaties omvatten.
Vaccinatie
De meest effectieve strategie voor de preventie van waterpokken is vaccinatie. Het varicella-vaccin is een levend attenuated virusvaccin dat in één of twee doses wordt toegediend, afhankelijk van de leeftijd en nationale immunisatieschema’s. Een enkele dosis biedt ongeveer 99% bescherming tegen ernstige vormen en 80% bescherming tegen alle vormen van de ziekte.
Vaccinatie na blootstelling binnen 3–5 dagen na contact met een geïnfecteerd persoon kan de ziekte nog steeds voorkomen of de ernst van de ziekte aanzienlijk verminderen. Vaccinatie is vooral belangrijk voor:
- Kinderen van 12 maanden en ouder;
- Ongvaccioneerde volwassenen die nooit waterpokken hebben gehad;
- Zorgverleners en verzorgers van immuungecompromitteerde patiënten;
- Vrouwen in de vruchtbare leeftijd vóór de zwangerschap.
Door vaccinatie, volksgezondheidsmaatregelen en tijdige medische zorg te combineren, kan de belasting van waterpokken en de complicaties daarvan aanzienlijk worden verminderd, vooral in hoog-risicogroepen.