Hielwrat (ICD-10: B07) ⚠️
Plantaire Warte (Verruca Plantaris): Een Veelvoorkomende Virale Neoplasma van de Voet
Overzicht
Plantaire warts, ook wel verruca plantaris genoemd, zijn goedaardige huidtumoren van virale oorsprong die zich doorgaans ontwikkelen op de dragende oppervlakken van de voeten. Veroorzaakt door specifieke stammen van het humaan papillomavirus (HPV), worden ze het vaakst gediagnosticeerd bij kinderen en adolescenten, waarbij tot 10% van deze populatie wordt beïnvloed. Deze wratten zijn kenmerkend door hun diepe locatie, verhoornde oppervlakte en frequente resistentie tegen behandeling, vooral bij oudere individuen.
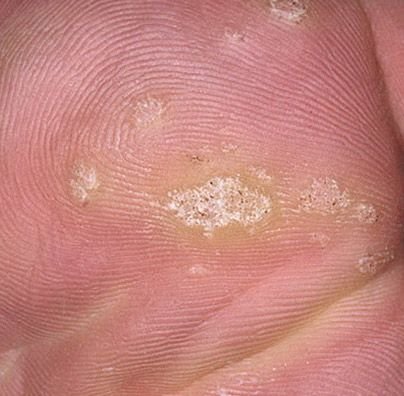
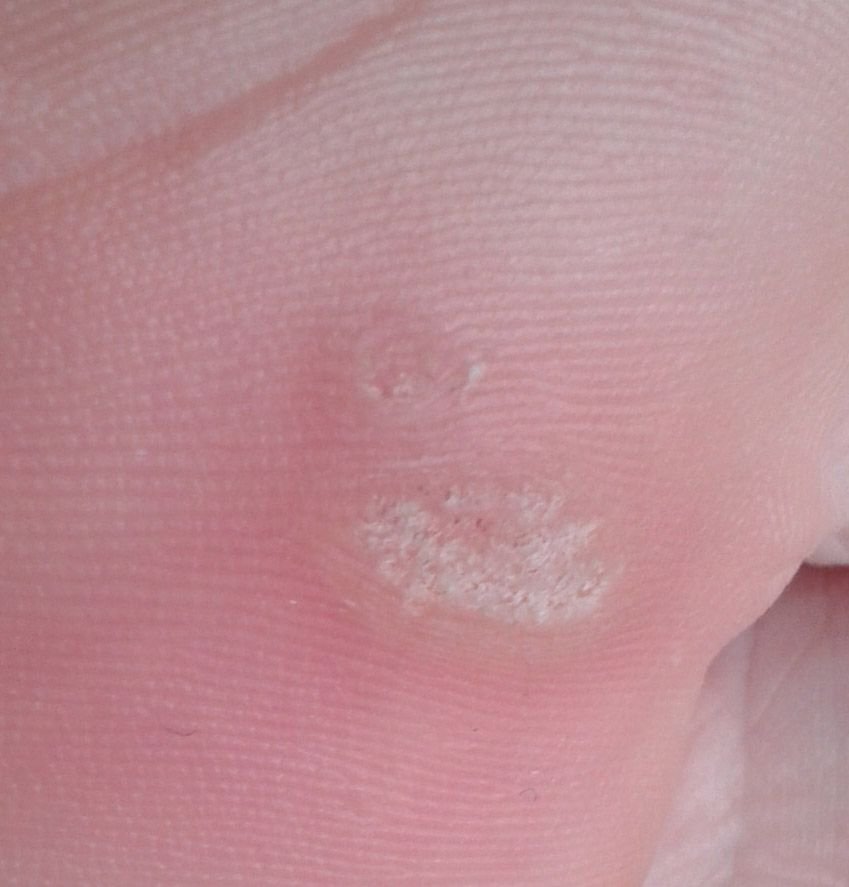
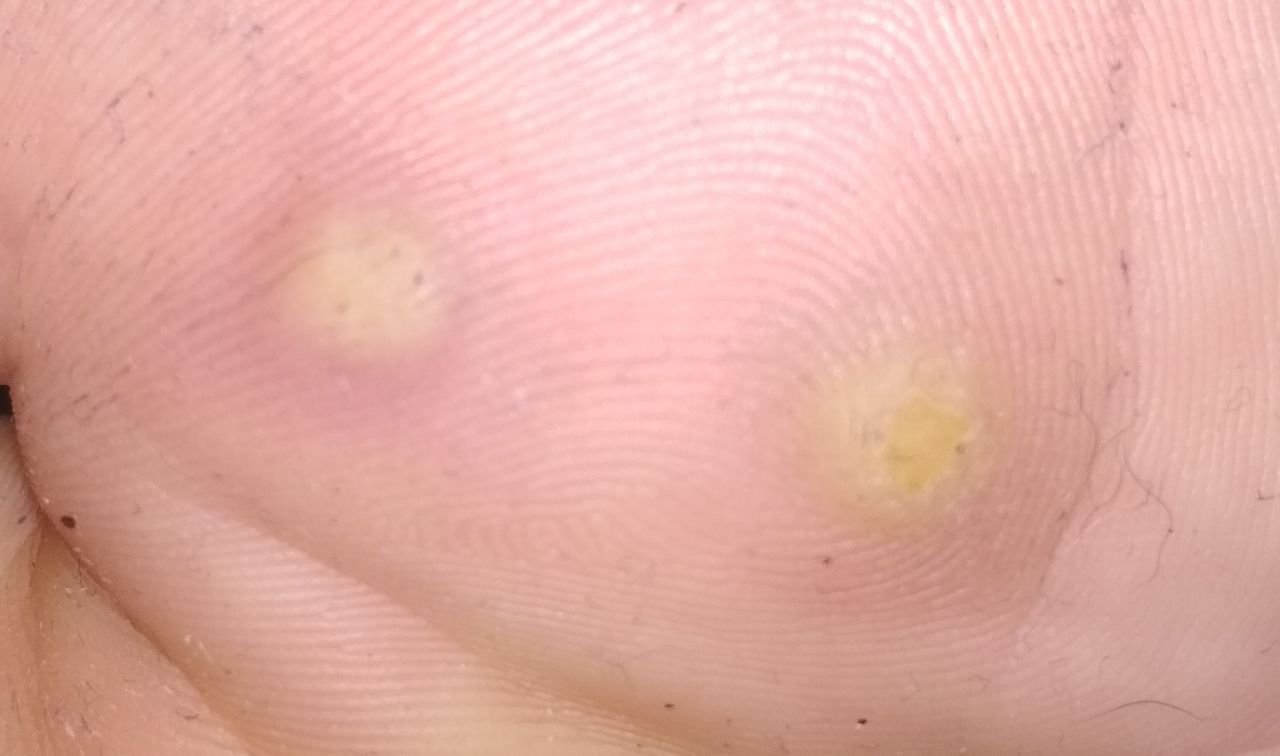
Plantaire wratten verschijnen vaak enkelvoudig, maar kunnen ook in clusters voorkomen of samensmelten tot grote mozaïeklaesies. Door de druk van het lopen kunnen deze wratten naar binnen groeien in plaats van naar buiten, waardoor ze pijnlijk zijn bij het lopen of langdurig staan. Dit onderscheidt ze van wratten op andere locaties, die meestal asymptomatisch zijn.
Predisponerende Factoren en HPV-overdracht
De onderliggende oorzaak van plantaire warts is infectie met HPV, meestal laag-risico oncogene typen zoals HPV 1, 2, 4 of 57. Ondanks de hoge wereldwijde prevalenties van HPV (tot 90% van de volwassen bevolking kan drager zijn), ontwikkelt slechts een subset van individuen zichtbare wratten, wat het belang van aanvullende predisponerende factoren voor klinische manifestatie benadrukt.
Deze factoren omvatten:
- Immunodeficiëntie: Inclusief immunosuppressieve therapie, chronische ziekten, HIV-infectie;
- Endocriene en metabole stoornissen: Diabetes, obesitas, hormonale onevenwichtigheden;
- Chronisch huidtrauma: Micro-scheurtjes door blootvoets lopen, strakke schoenen of overmatige fysieke activiteit;
- Overmatige voettranspiratie: Creëert een vochtige omgeving die bevorderlijk is voor de overleving en binnenkomst van HPV;
- Contact met besmette oppervlakken: Openbare douches, sportscholen, zwembaden;
- Onvoldoende voethygiëne: Onregelmatig wassen, ongepaste droging, gedeelde schoeisel of sokken;
- Psycho-fysiologische stress: Verzwakt het immuunsysteem en verhoogt de virale vatbaarheid.
Overdracht vindt plaats via direct huidcontact met virale deeltjes of indirect via contact met geïnfecteerde oppervlakken. Het virus dringt de huid binnen via kleine abrasies en vestigt zich in de basale laag van de epidermis, waar het de abnormale proliferatie van keratinocyten triggert.
Diagnose van Plantaire Wratten
De diagnose van plantaire wratten is gebaseerd op klinische evaluatie, rekening houdend met het uiterlijk van de laesies, de locatie en de symptomen van de patiënt. Vanwege de dikke verhoornde laag en de druk van het lichaamsgewicht, kunnen plantaire wratten lijken op eelt of likdoorns.
Aanvullende diagnostische benaderingen zijn onder meer:
- Dermatoscopie: Maakt identificatie mogelijk van karakteristieke vasculaire patronen en keratinepluggen;
- HPV DNA-test: Kan worden gebruikt voor terugkerende of atypische wratten om het virale subtype te bepalen;
- Histologisch onderzoek: Uitgevoerd als maligniteit wordt vermoed of om de diagnose te bevestigen bij hardnekkige laesies.
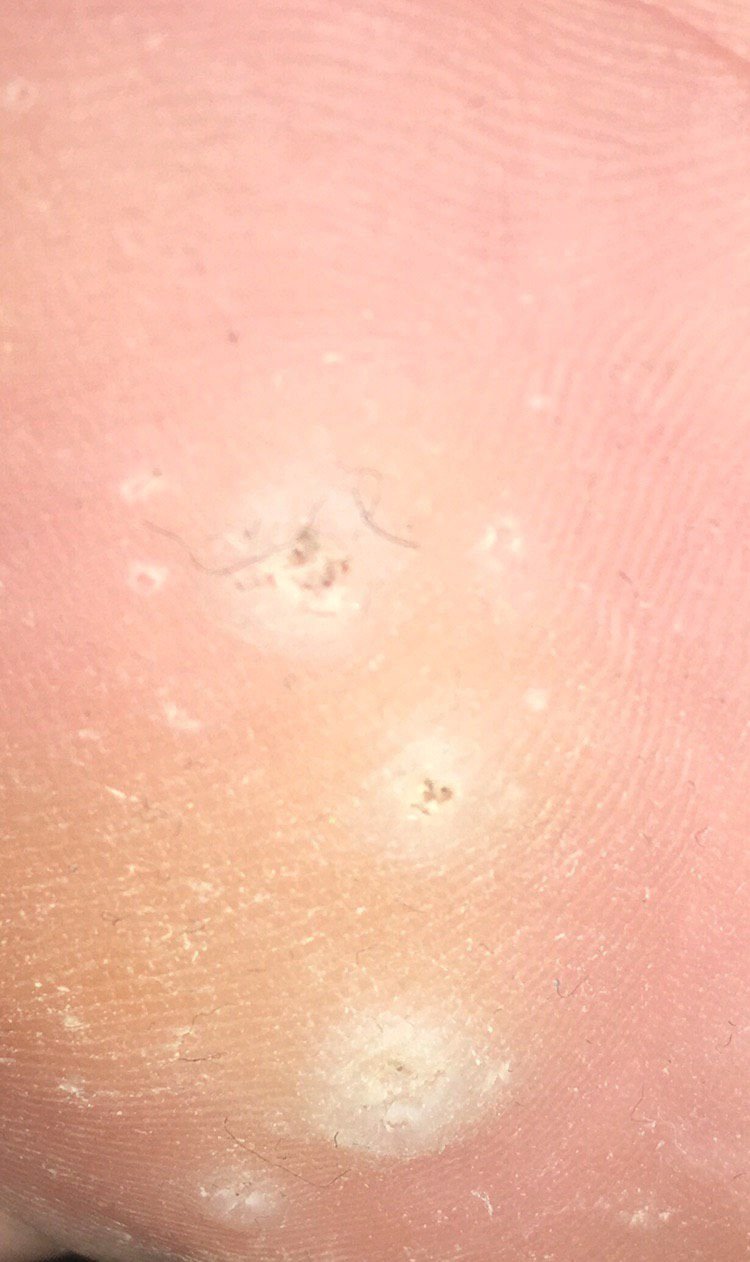
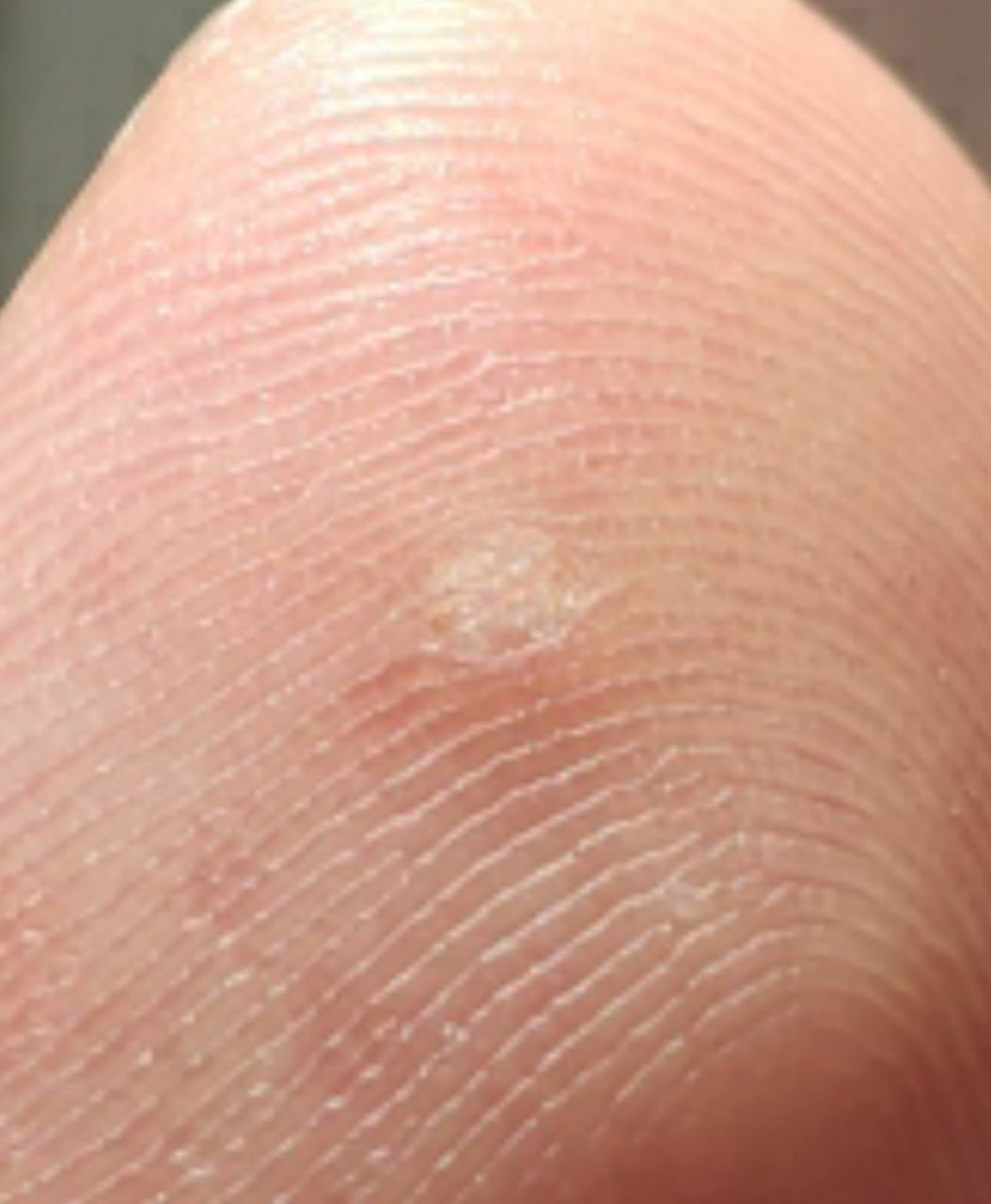
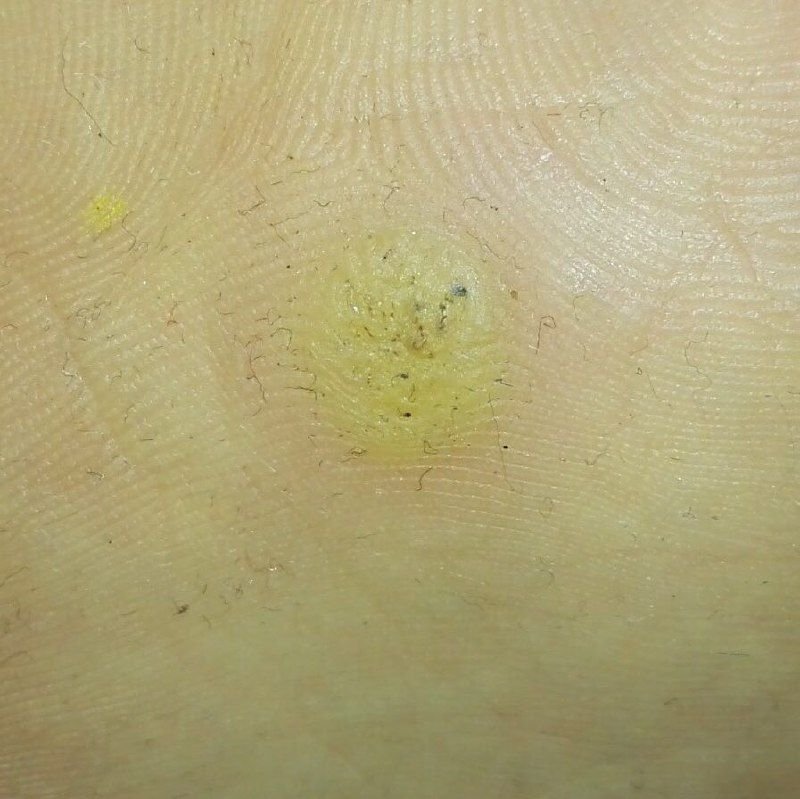
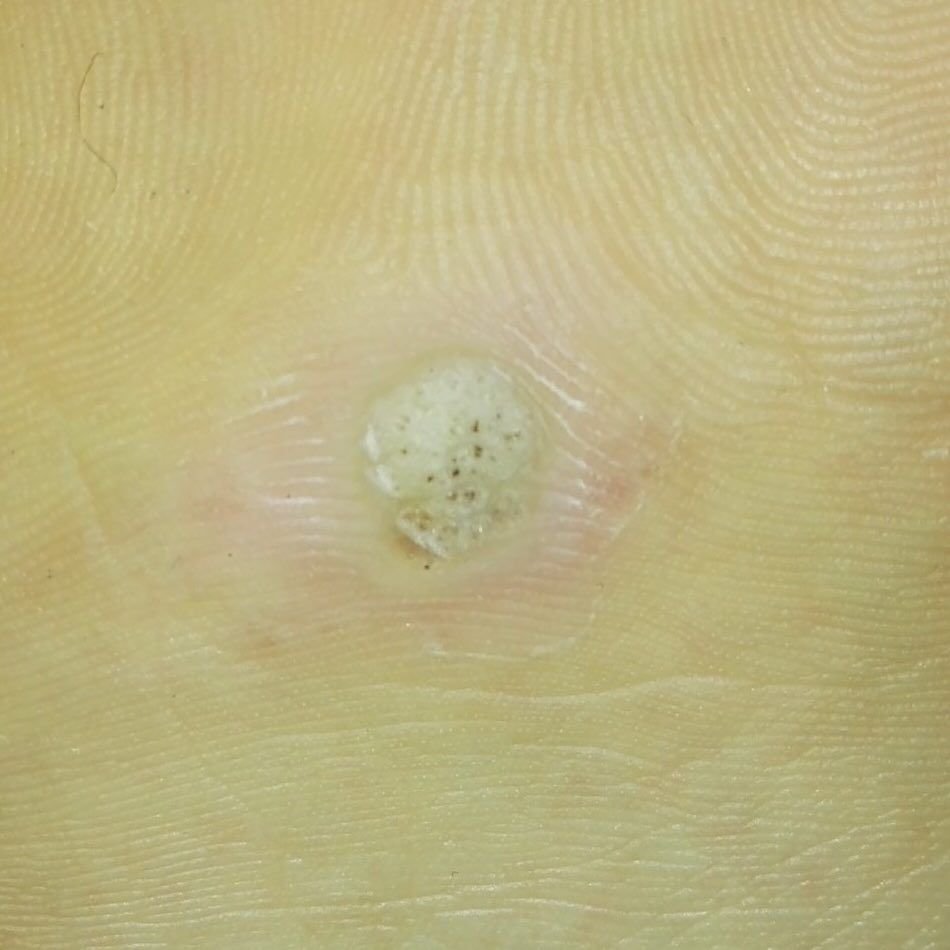
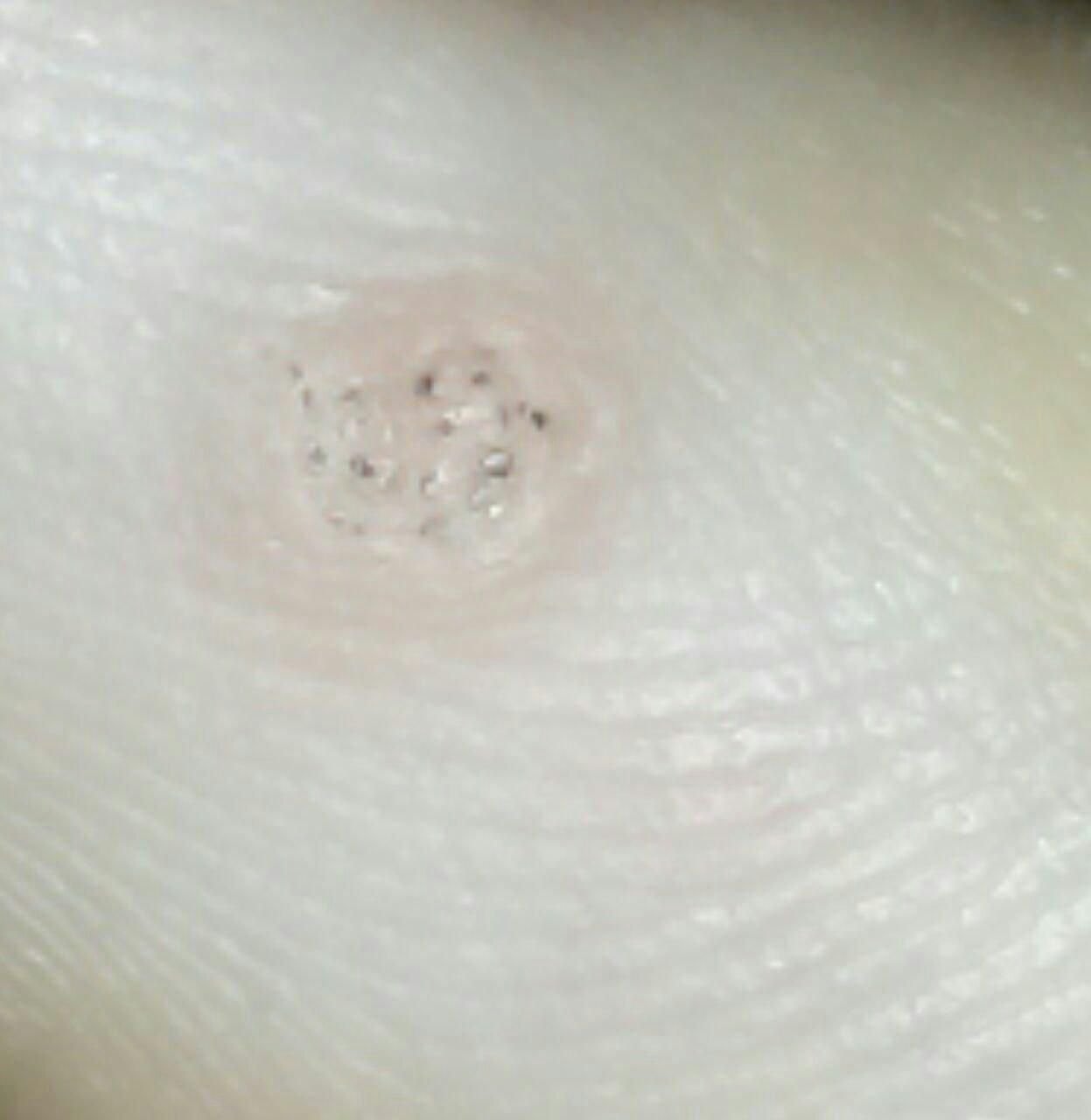
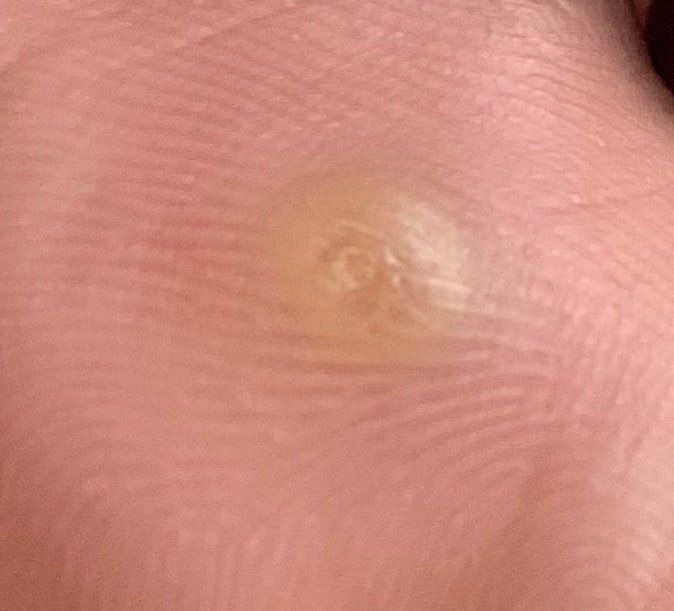
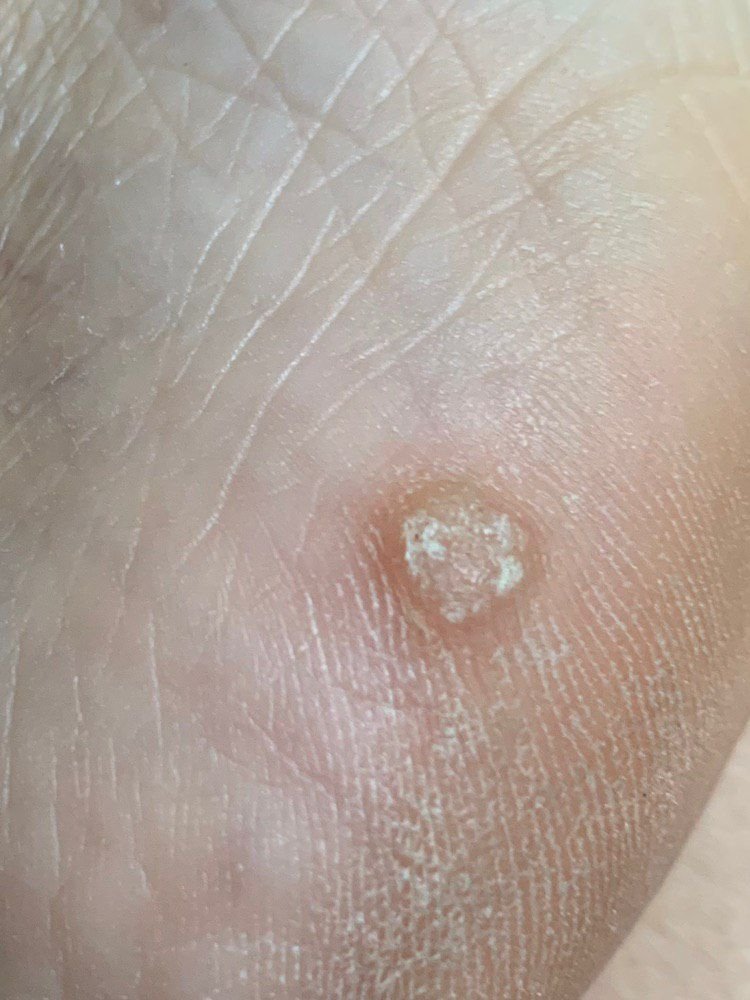
Symptomen en Klinische Kenmerken
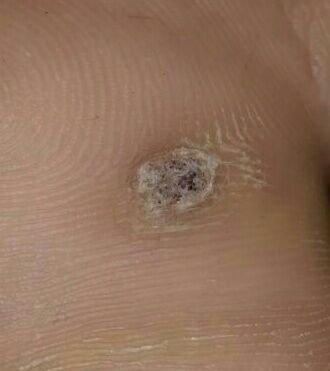
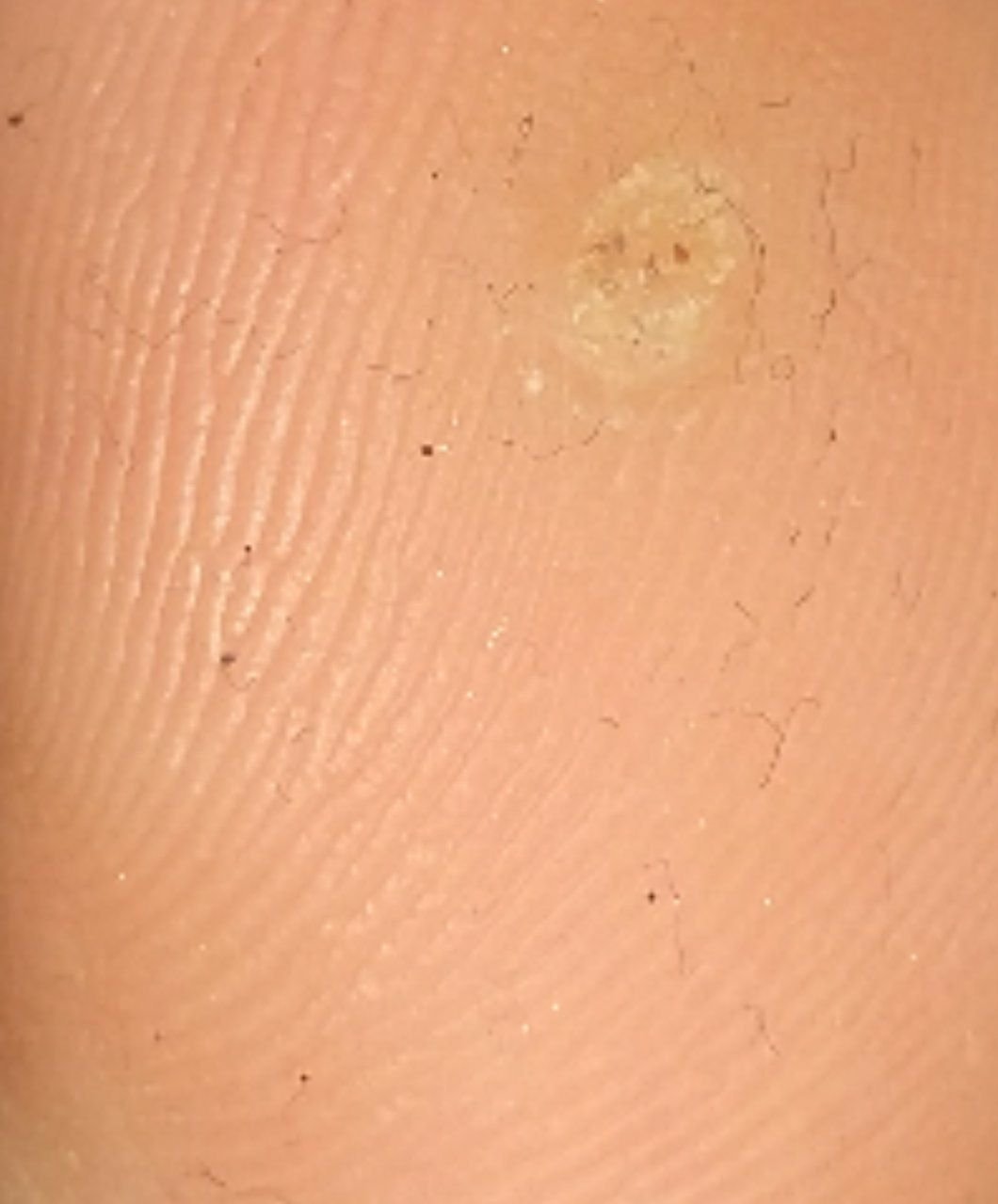
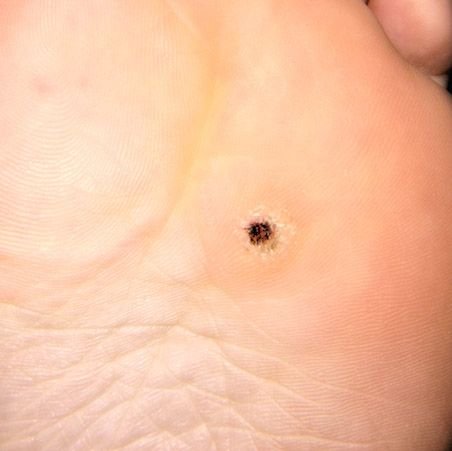
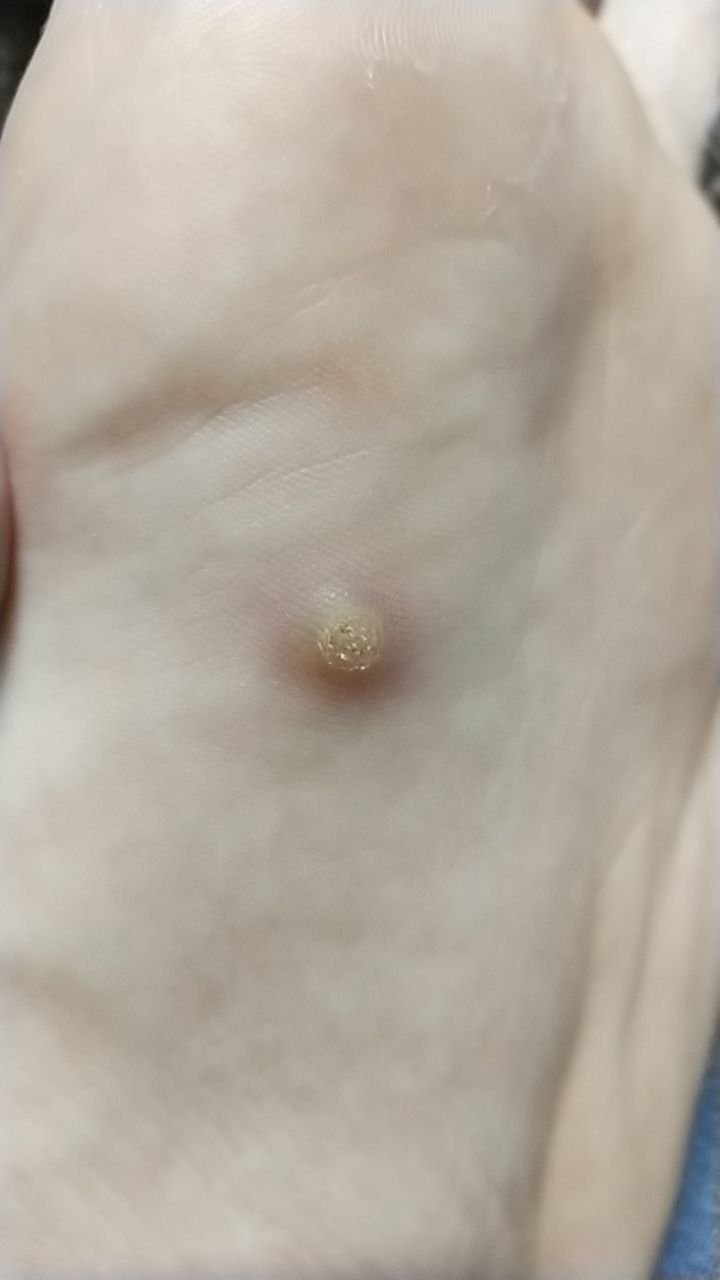
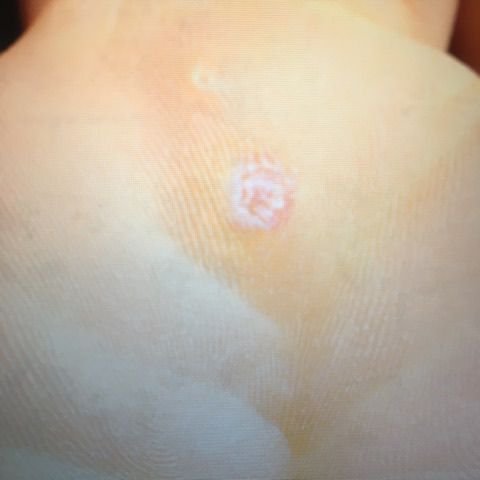
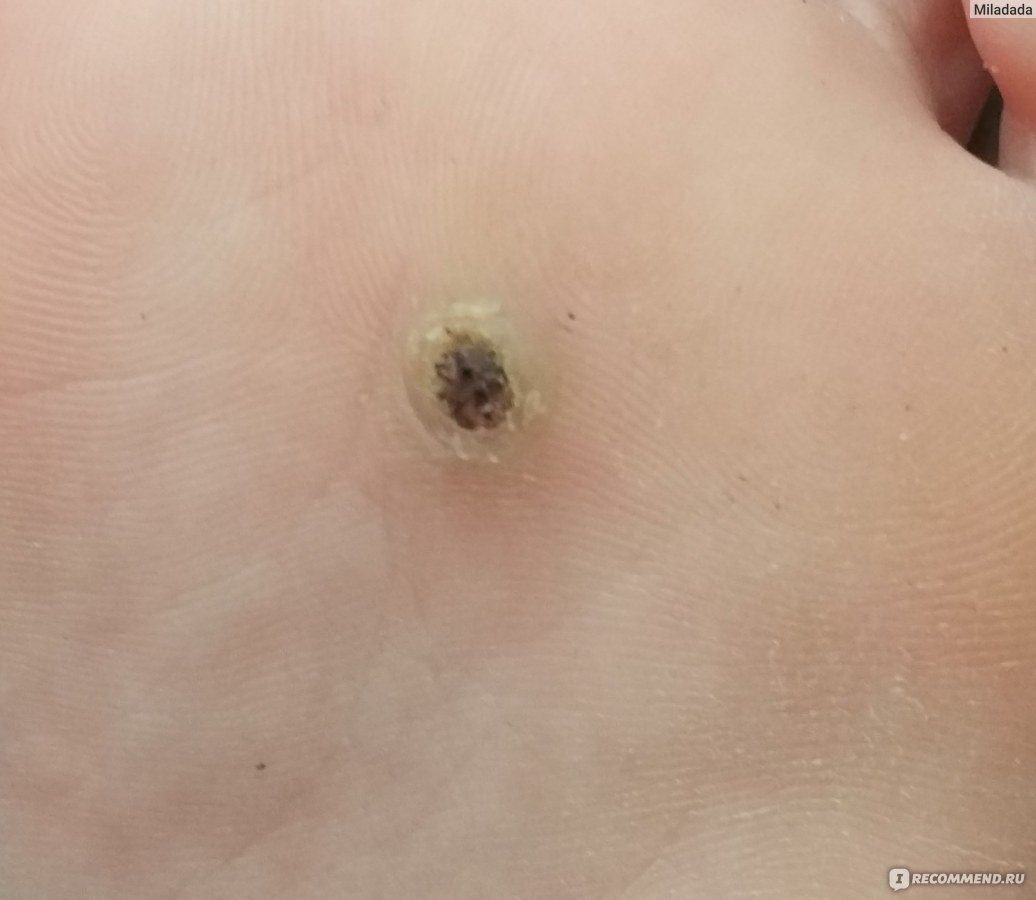
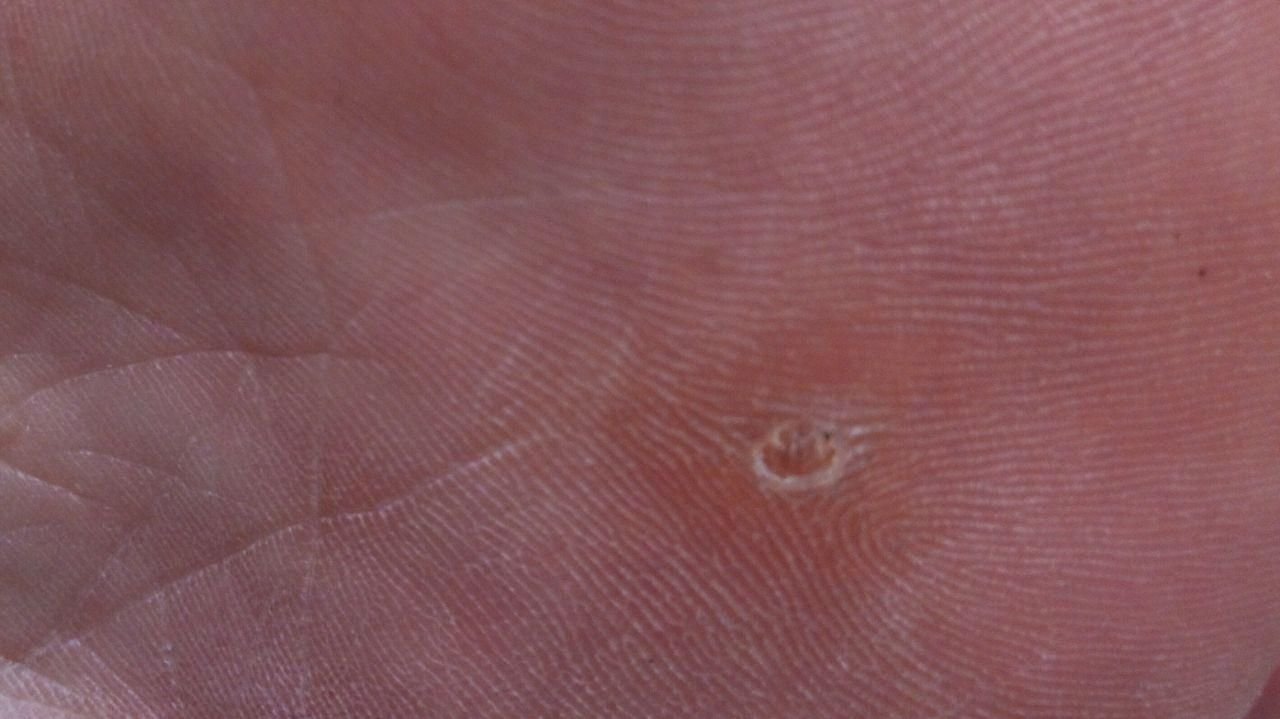
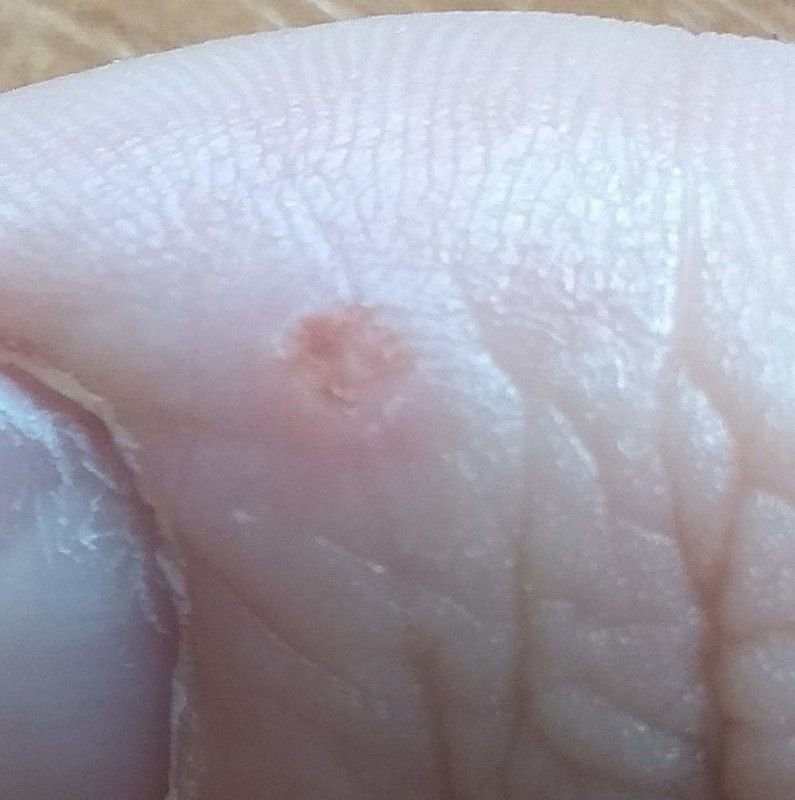
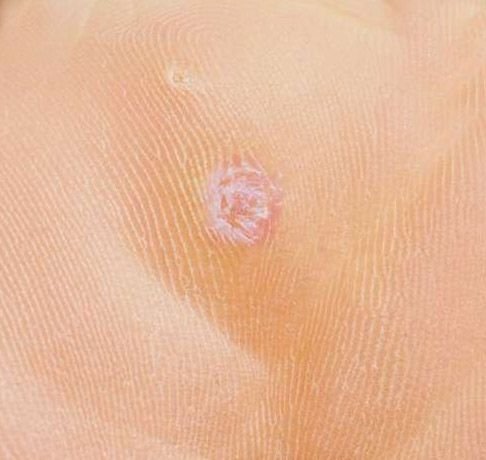
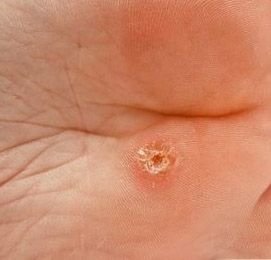
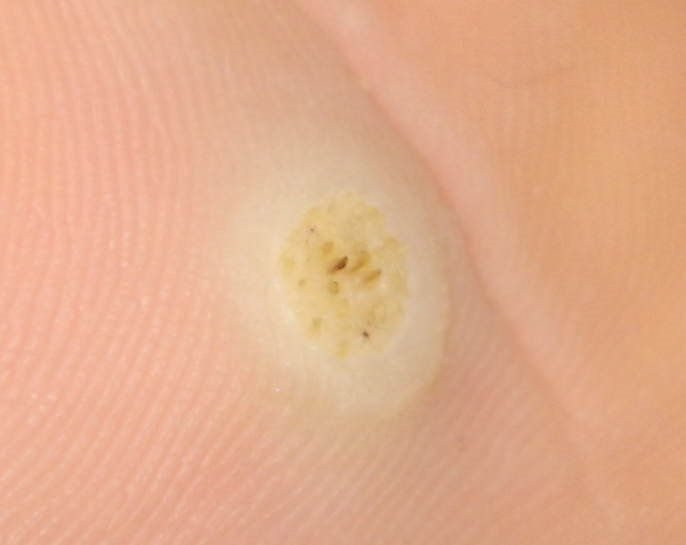
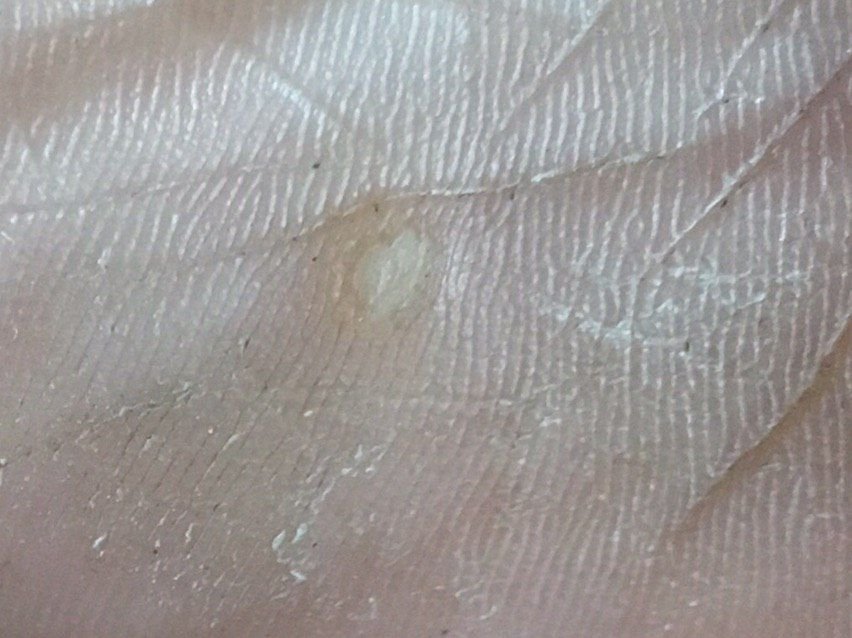
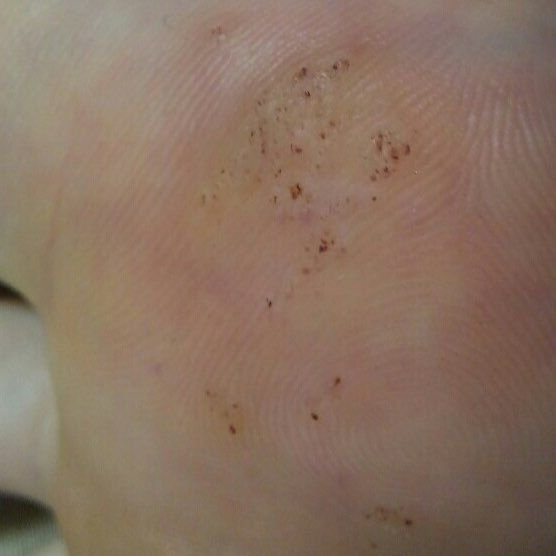
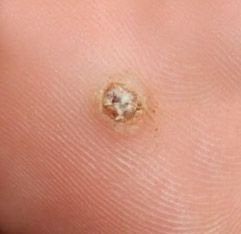
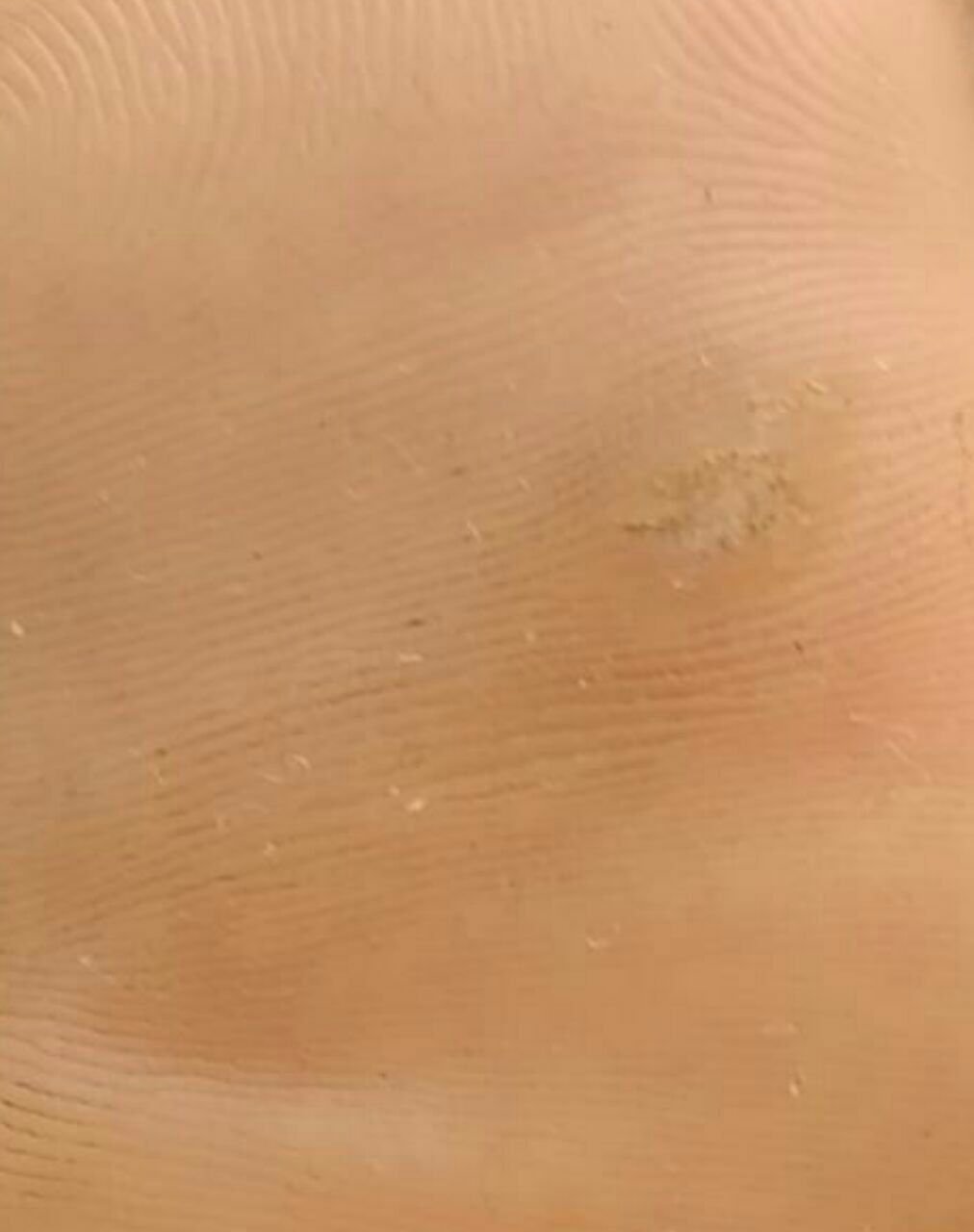
Plantaire wratten verschijnen als platte of licht verheven laesies met een ruwe, verdikte oppervlakte en vaak een keratineplug in het midden. Hun groei is vaak gericht naar binnen door druk van staan en lopen.
Klinische kenmerken omvatten:
- Locatie: Voetzolen, vooral op dragende gebieden zoals de hiel of voorvoet;
- Grootte: Typisch 2–5 mm in diameter; grotere laesies kunnen het gevolg zijn van samensmelting van meerdere wratten;
- Oppervlak: Grof, met fijne papillen of papillaire ribbels, vaak met zichtbare trombosed capillairen;
- Kleur: Vleeskleurig, bleek of grijsgroen, afhankelijk van het keratinegehalte en de leeftijd van de laesie;
- Marges: Duidelijk afgebakend met een gekeratiniseerde rand die de laesie scheidt van gezonde huid;
- Symptomen: Pijn of gevoeligheid bij het lopen, drukgevoeligheid en mogelijk tinteling of ongemak.
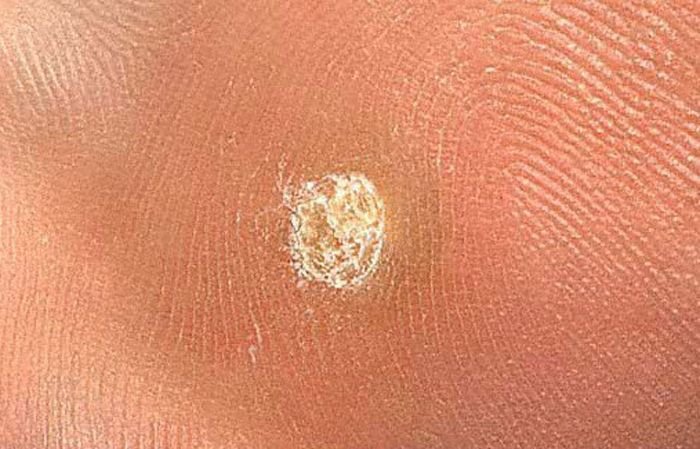
Dermatoscopische Beschrijving
Dermatoscopie is een onschatbaar hulpmiddel voor het onderscheiden van plantaire wratten van andere keratotische laesies. Klassieke bevindingen omvatten:
- “Kikkereieren” patroon: Geclusterde papillen, elk omgeven door een witte keratinerand en met een centrale rode of zwarte stip (capillair lus of trombosed vat);
- Geelachtige structuurloze zones: Veroorzaakt door hyperkeratose door druk van het gewicht;
- Bleke kroon aan de rand: Markeert de overgang naar gezonde huid;
- Lineaire ribbels of groeven: Af en toe gezien door compressie van dermale structuren door lichaamsgewicht.
Deze kenmerken helpen plantaire wratten te onderscheiden van likdoorns, eelt, seborroïsche keratosen en gepigmenteerde laesies.
Differentiaal Diagnose
Plantaire wratten moeten worden onderscheiden van andere huidaandoeningen op de voetzolen, aangezien hun verschijning verschillende veelvoorkomende en ongebruikelijke aandoeningen kan nabootsen. Belangrijke differentiële diagnoses omvatten:
- Likdoorn (clavus): Centrale kern omgeven door keratine; mist vasculaire puncta en is meestal minder pijnlijk bij druk van opzij;
- Eelt: Diffuse verdikking van de hoornlaag zonder centrale vaten of pijn bij verticale druk;
- Platte wrat: Glad oppervlak, kleinere grootte, vaak te vinden op het gezicht of de handen;
- Gewone wrat: Meer verheven, ruwere oppervlakte, typisch gevonden op handen of perinuellaire gebieden;
- Dermatofibroom: Stevige, hypergepigmenteerde laesie met een “deuk teken” wanneer lateraal wordt samengedrukt;
- Gepigmenteerde naevus: Stabiele, symmetrische gepigmenteerde laesie; mogelijk biopsie nodig als er een verandering wordt waargenomen;
- Molluscum contagiosum: Centrale umbilicatieve papels met een parelachtige verschijning, vaker voorkomend bij kinderen;
- Amelanotisch melanoom: Zeldzaam, maar moet worden uitgesloten bij snel veranderende of atypische plantaire laesies.
Risico’s en Klinische Implicaties
Plantaire wratten worden beschouwd als niet-kwaadaardig en dragen geen inherente oncologische risico onder normale omstandigheden. Bepaalde klinische scenario’s kunnen echter nadere observatie rechtvaardigen, vooral wanneer:
- De laesie verandert snel van vorm, kleur of textuur;
- Pijn verergert of er treedt bloedingen op zonder trauma;
- De wrat komt snel terug na verwijdering of verspreidt zich naar nabijgelegen gebieden;
- De patiënt heeft een bekende immunosuppressieve aandoening.
Aanvullende zorgen zijn:
- Fysiek ongemak: Pijn tijdens het lopen of bewegen kan de mobiliteit verminderen en de kwaliteit van leven beïnvloeden;
- Letsel en bloedingen: Constante druk verhoogt het risico op huidafbraak en secundaire bacteriële infectie;
- Psychologische stress: Zichtbaarheid, vooral bij meerdere laesies, kan zelfbewustzijn of schaamte veroorzaken;
- Immuun dysfunctie: Meerdere of hardnekkige laesies kunnen wijzen op een verminderde immuuncontrole over HPV-infectie.
Tactieken: Monitoring en Klinisch Beheer
In gevallen waar plantaire wratten asymptomatisch zijn en geen invloed hebben op het lopen of dagelijkse activiteiten, kan regelmatige monitoring en patiënteducatie voldoende zijn. Observatie moet minstens één keer per jaar of vaker plaatsvinden als er veranderingen optreden.
Patiënten moeten snel een dermatoloog raadplegen als:
- Laesies pijnlijk, geulcerd worden of in aantal toenemen;
- Er trauma, bloedingen of terugkerende infectie in het wratgebied zijn;
- Ze immunocompromised zijn of een geschiedenis hebben van huidmaligniteit;
- De wrat veroorzaken loopstoornissen, beroepsmatige moeilijkheden of psychologische stress.
In dergelijke gevallen zal de dermatoloog bepalen of hij moet doorgaan met verwijdering of doorlopende dynamische observatie moet implementeren. Voor patiënten met meerdere laesies of terugkerende wratten zijn fotografische tracking en laesie mapping nuttige hulpmiddelen voor consistente follow-up.
Behandeling van Plantaire Wratten
De keuze van behandeling hangt af van de grootte, het aantal, de locatie, de leeftijd van de patiënt en de pijnintensiteit. Minder invasieve behandelingen hebben doorgaans de voorkeur voor kinderen of mensen met enkele wratten.
- Lasertherapie: Effectief voor resistente laesies, met minimale littekens;
- Cryotherapie: Het bevriezen van de wrat met vloeibare stikstof; kan meerdere sessies vereisen;
- Radio golf chirurgie: Geschikt voor grotere of gegroepeerde laesies;
- Electrocoagulatie: Thermische cauterisatie om wratweefsel te vernietigen, gebruikt in combinatie met curettage;
- Topische middelen: Salicylzuur, imiquimod of 5-FU-preparaten kunnen keratine verzachten en de immuunrespons stimuleren (vereist langdurige toepassing);
- Chirurgische excisie: Gereserveerd voor diagnostische onzekerheid of gevallen die resistent zijn tegen conservatieve methoden. Histologie wordt aanbevolen voor alle excisie laesies.
Zelfbehandeling wordt afgeraden vanwege het risico van onvolledige verwijdering, infectie, bloedingen en moeilijkheden bij het onderscheiden van goedaardige van kwaadaardige gezwellen.
Preventie van Plantar Wratten
Effectieve preventie van plantar wratten omvat het beschermen van de huid, het beheersen van HPV-exposure en het onderhouden van de immuungezondheid. Belangrijke maatregelen zijn onder andere:
- Beschermend schoeisel dragen: Vooral in openbare douches, kleedkamers en zwembadgebieden;
- Voethygiëne beoefenen: Houd de voeten schoon en droog, en wissel regelmatig van sokken;
- Persoonlijke spullen desinfecteren: Deel geen handdoeken, schoenen of nagelknippers;
- Een sterke immuniteit behouden: Door een gezond dieet, stressreductie, slaap en lichaamsbeweging;
- Trauma vermijden: Kies goed passende schoenen en gebruik indien nodig inlegzolen;
- Regelmatig dermatologisch onderzoek: Vooral bij personen met meerdere laesies of een geschiedenis van virale wratten;
- UV-bescherming: Vermijd directe trauma en straling op de huid, vooral in de zomermaanden.
Met snelle aandacht, veilige behandelingsmethoden en preventieve zorg kunnen plantar wratten effectief worden beheerst—waardoor de kans op terugkeer, ongemak en het risico op virale overdracht wordt geminimaliseerd.