Psoríase Pustulosa (CID-10: L40) 🚨
Psoríase Pustulosa: Variante Severa da Dermatose Psoriásica Crónica
Visão Geral
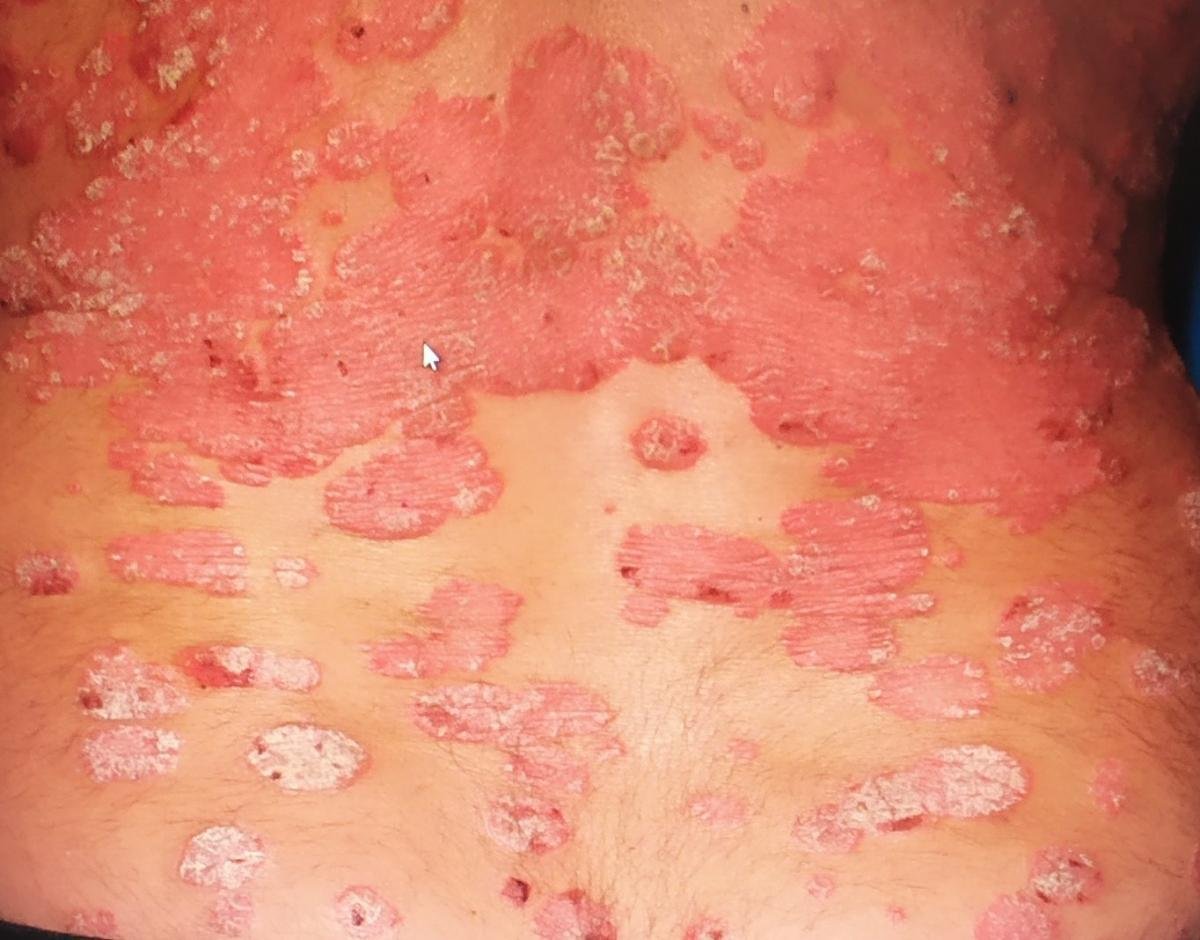
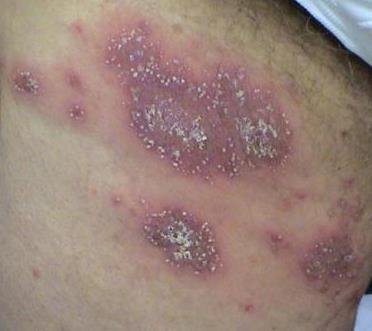
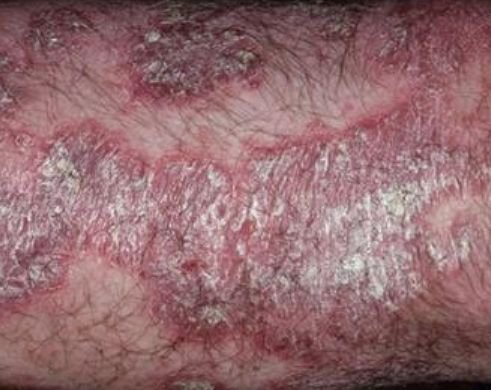
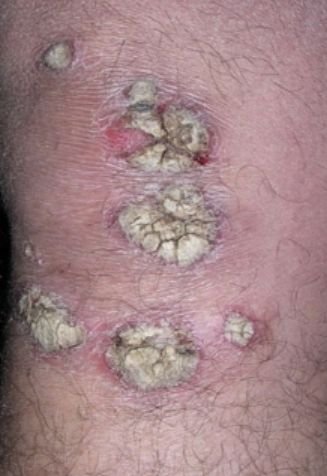
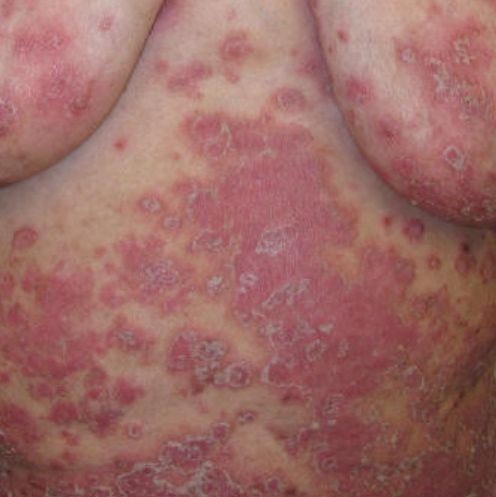
A psoríase pustulosa é uma forma rara e severa de psoríase, caracterizada pela presença de pústulas estéreis sobre um fundo eritematoso e inflamado. Pode ser localizada ou generalizada e é considerada por algumas escolas dermatológicas como uma entidade distinta devido ao seu comportamento clínico, prognóstico e manejo distintos. Em comparação com a psoríase em placas, a psoríase pustulosa apresenta um curso mais agressivo e pode estar associada a sintomas sistémicos e complicações que ameaçam a vida.
Esta condição envolve inflamação mediada por imunidade exagerada e hiperproliferação de queratinócitos, levando a uma disfunção epidérmica e formação de pústulas. Pode afetar tanto crianças como adultos e pode surgir de novo ou evoluir a partir de psoríase vulgar preexistente.
Classificação da Psoríase Pustulosa
- Psoríase pustulosa generalizada (tipo von Zumbusch): Variante aguda e ameaçadora de vida com toxicidade sistémica;
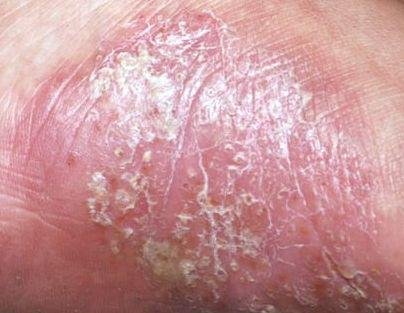
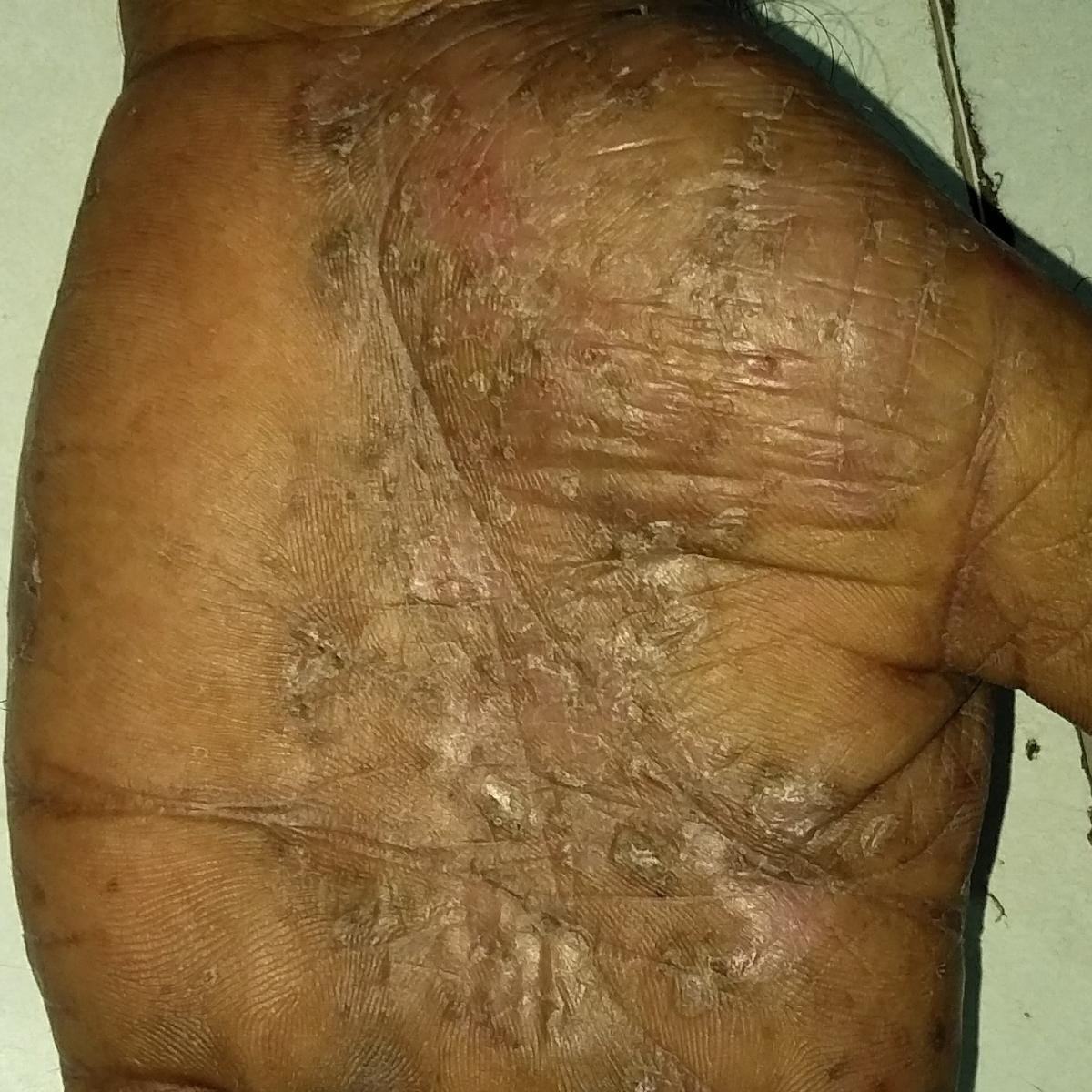
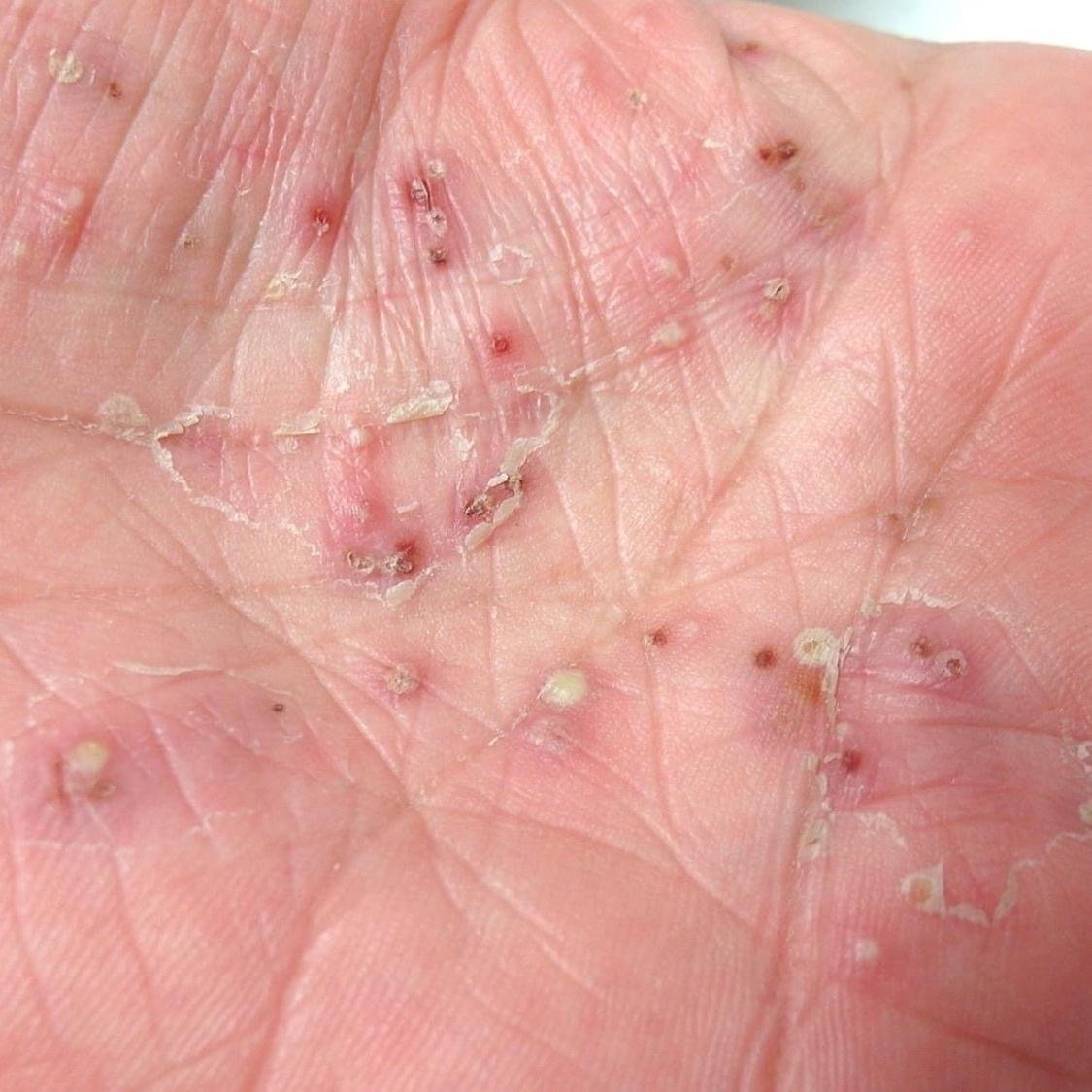
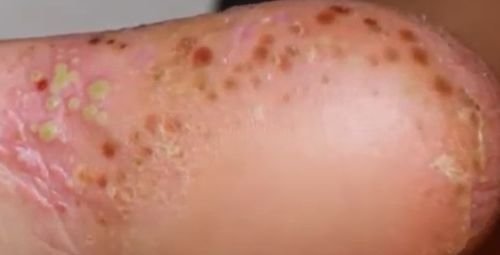
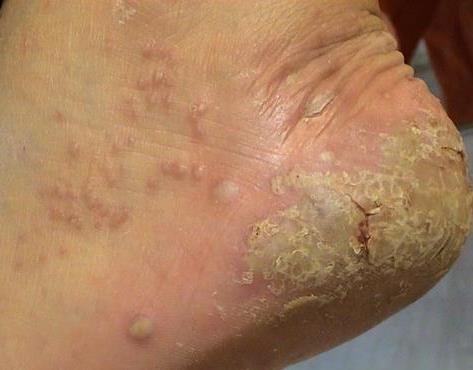
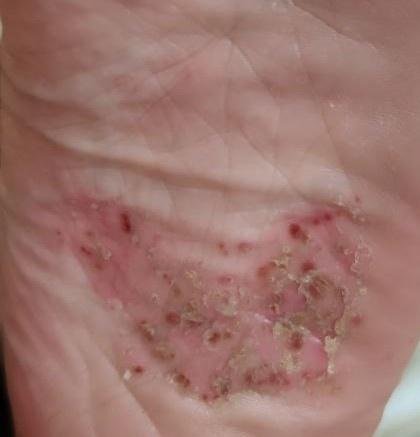
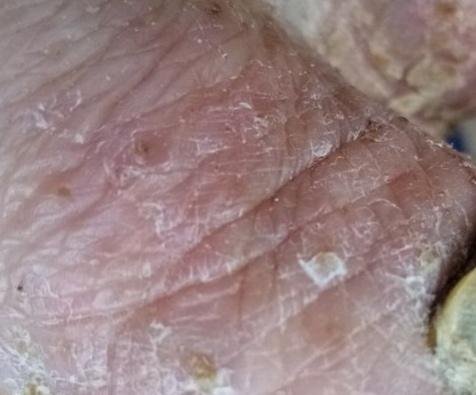
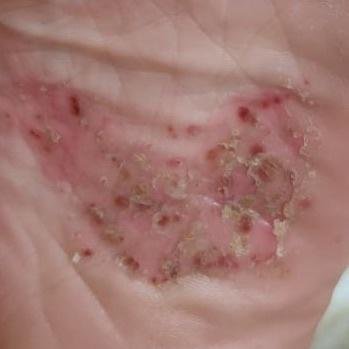
- Psoríase pustulosa palmoplantar (tipo Barber): Forma crónica que afeta as palmas e solas com pústulas estéreis dolorosas;
- Psoríase pustulosa anular: Lesões em anel com pústulas na periferia, tipicamente em crianças ou durante a recuperação;
- Acrodermatite contínua de Hallopeau: Envolve os dígitos distais, levando à perda de unhas e envolvimento ósseo na doença a longo prazo;
- Impetigo herpetiforme: Uma forma rara e potencialmente fatal de psoríase pustulosa que ocorre na gravidez, associada à hipocalcemia e riscos fetais.
Etiologia e Fatores Desencadeantes
A etiologia precisa da psoríase pustulosa permanece indefinida. Acredita-se que envolva uma distorção imunológica geneticamente predisposta, frequentemente exacerbada por desencadeantes externos ou internos. Ao contrário da psoríase vulgar, as associações conhecidas com o gene HLA-Cw6 são menos proeminentes.
Os potenciais desencadeantes incluem:
- Medicações: A retirada súbita de corticosteroides sistémicos, antimaláricos, beta-bloqueadores, lítio, AINEs, certos antibióticos (penicilina), contraceptivos orais ou calcipotriol;
- Infeções e doenças sistémicas: Infeções bacterianas, virais ou imunossupressão subjacente;
- Irritantes físicos ou químicos: Exposição química, trauma, queimaduras ou contato com irritantes fortes;
- Alterações hormonais: Gravidez ou menopausa;
- Estresse psicológico;
- Fumar e exposição excessiva ao UV;
- Psoríase vulgar preexistente: Pode evoluir para a forma pustulosa sob os estressores listados acima.
Apresentação Clínica
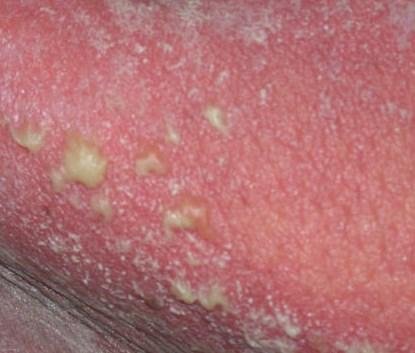
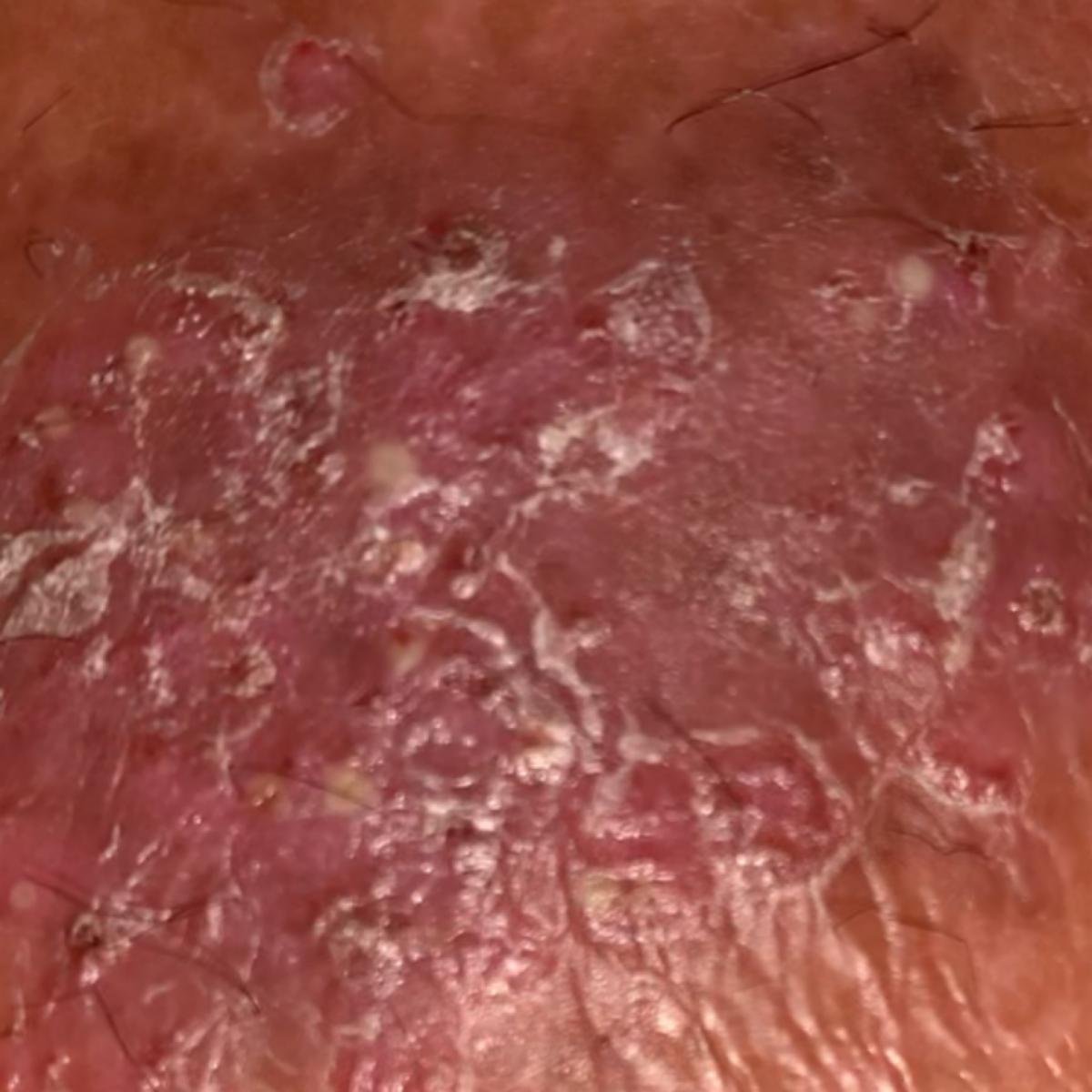
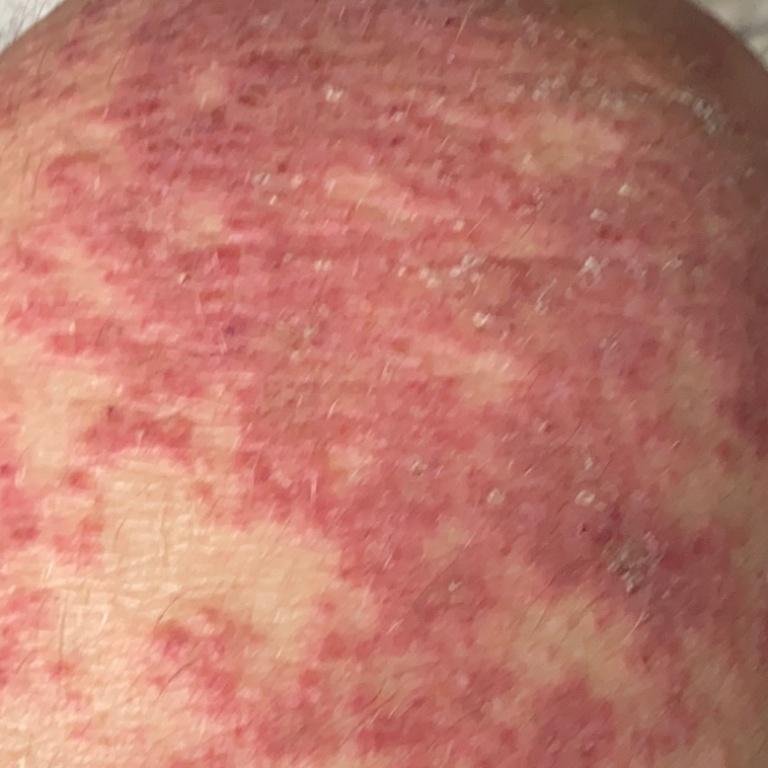
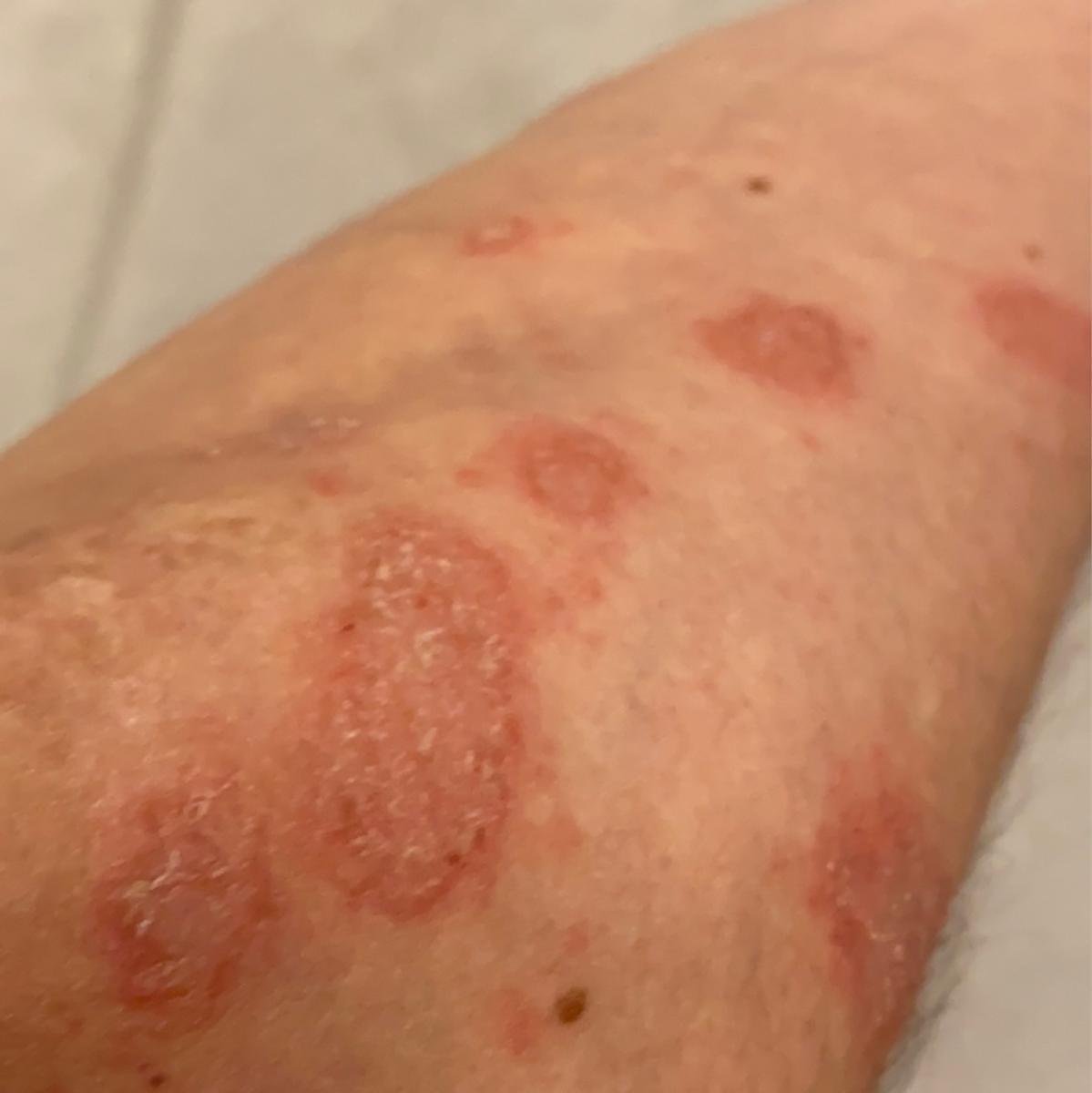
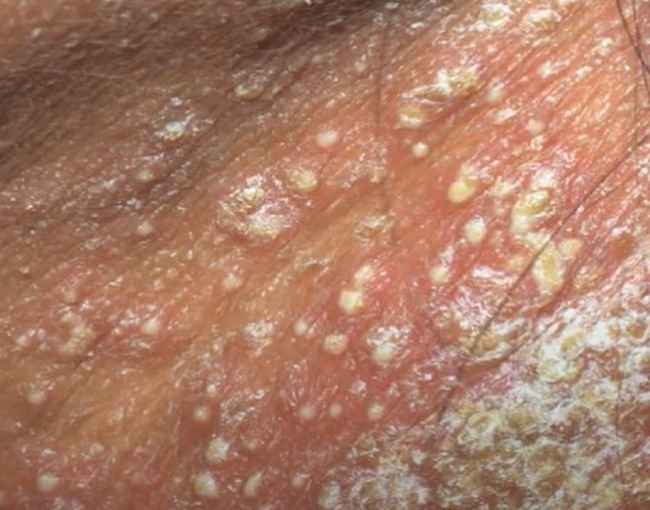
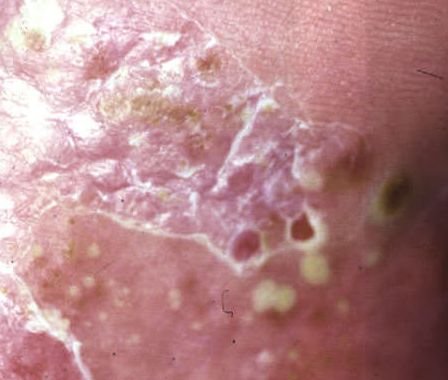
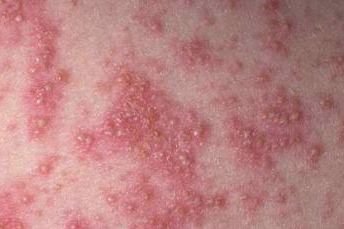
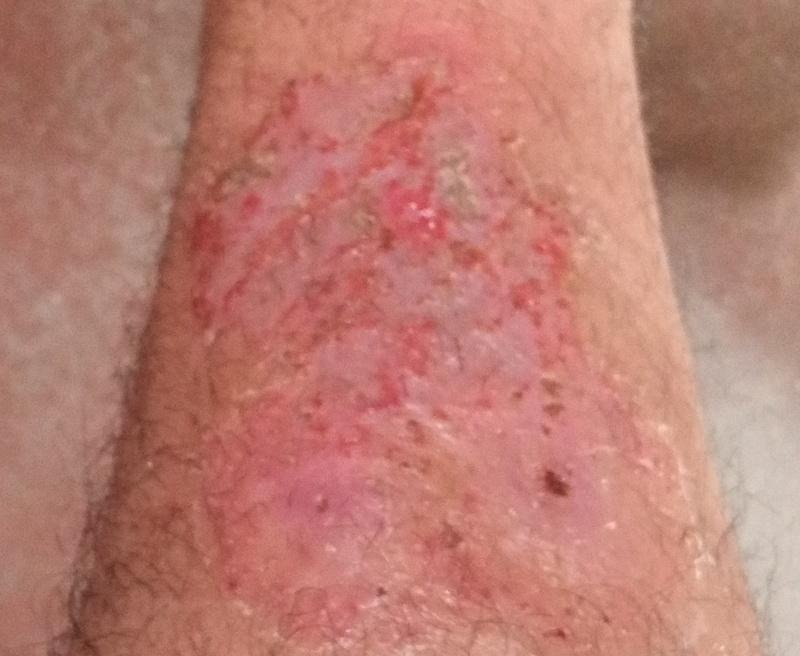
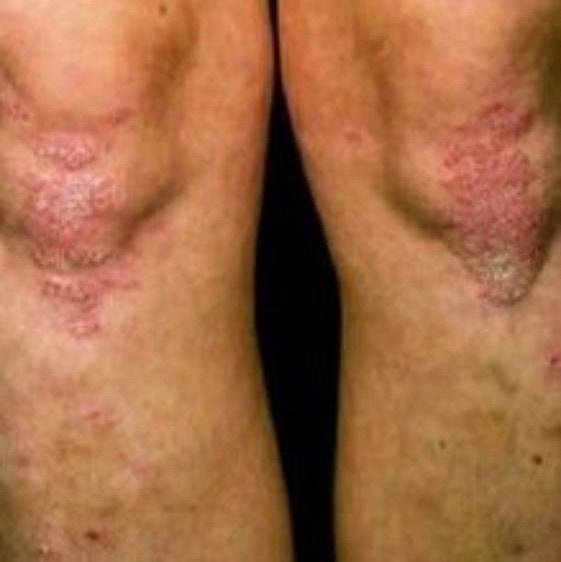
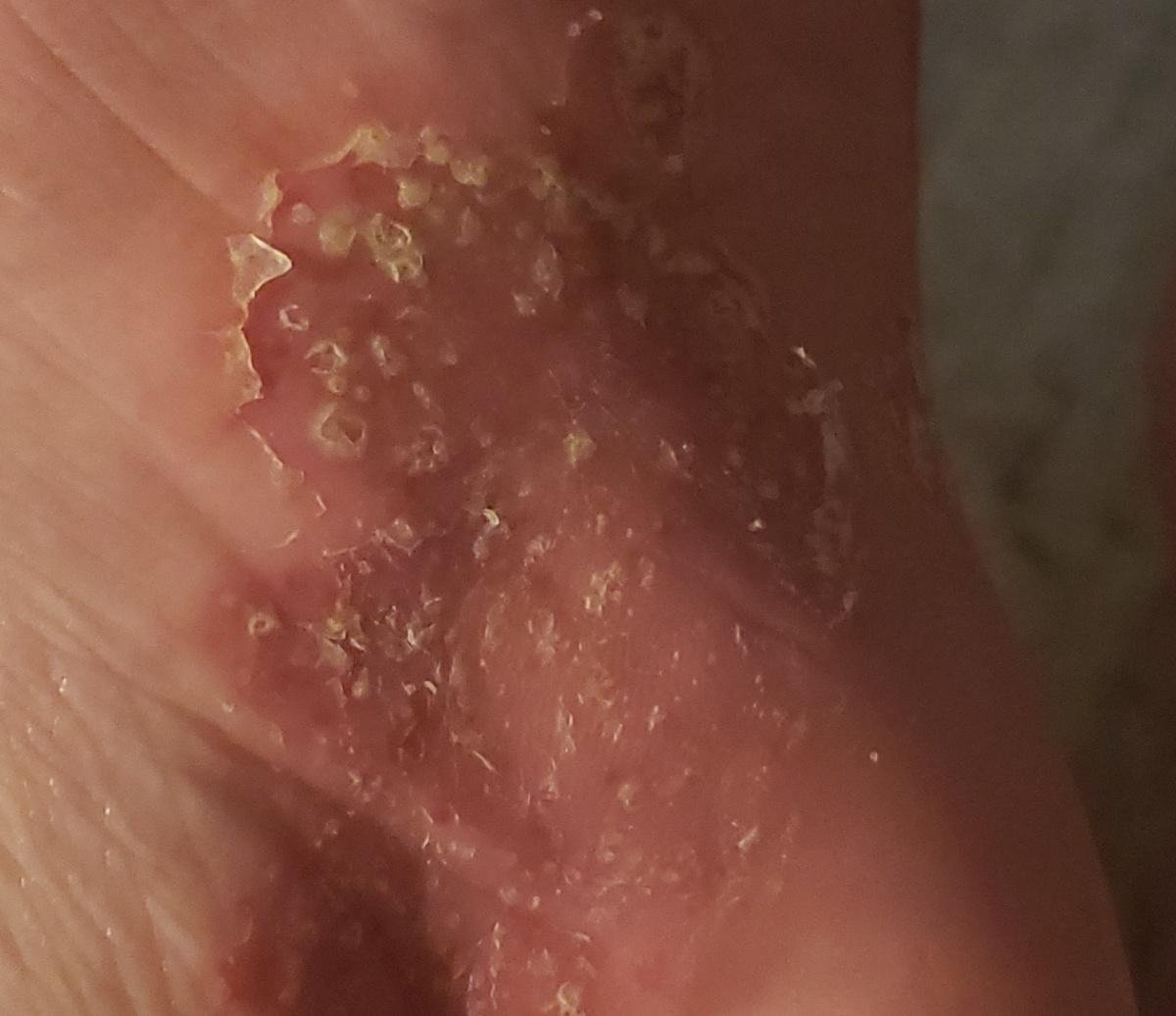
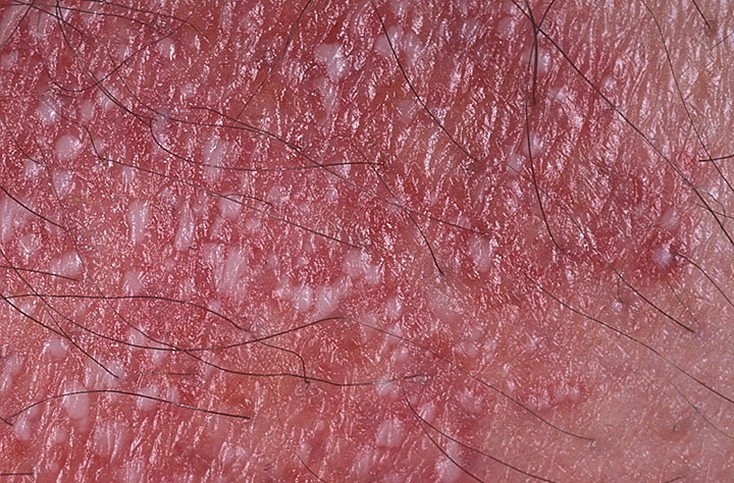
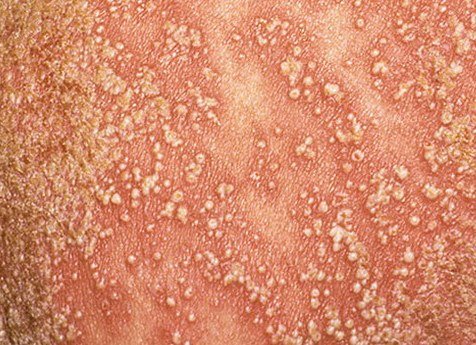
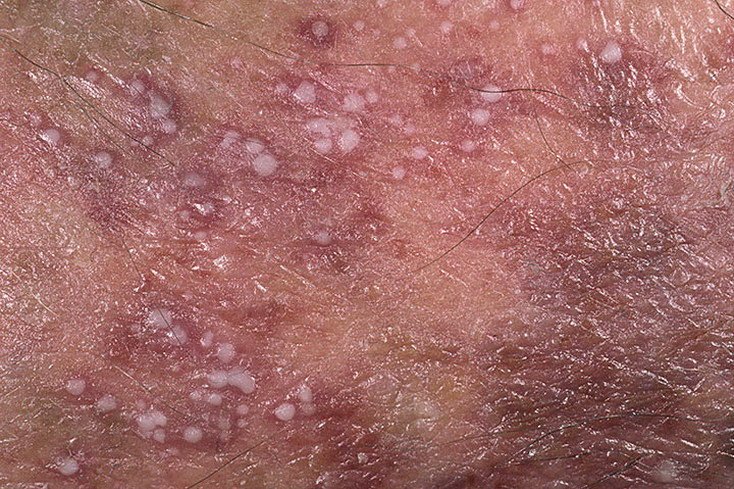
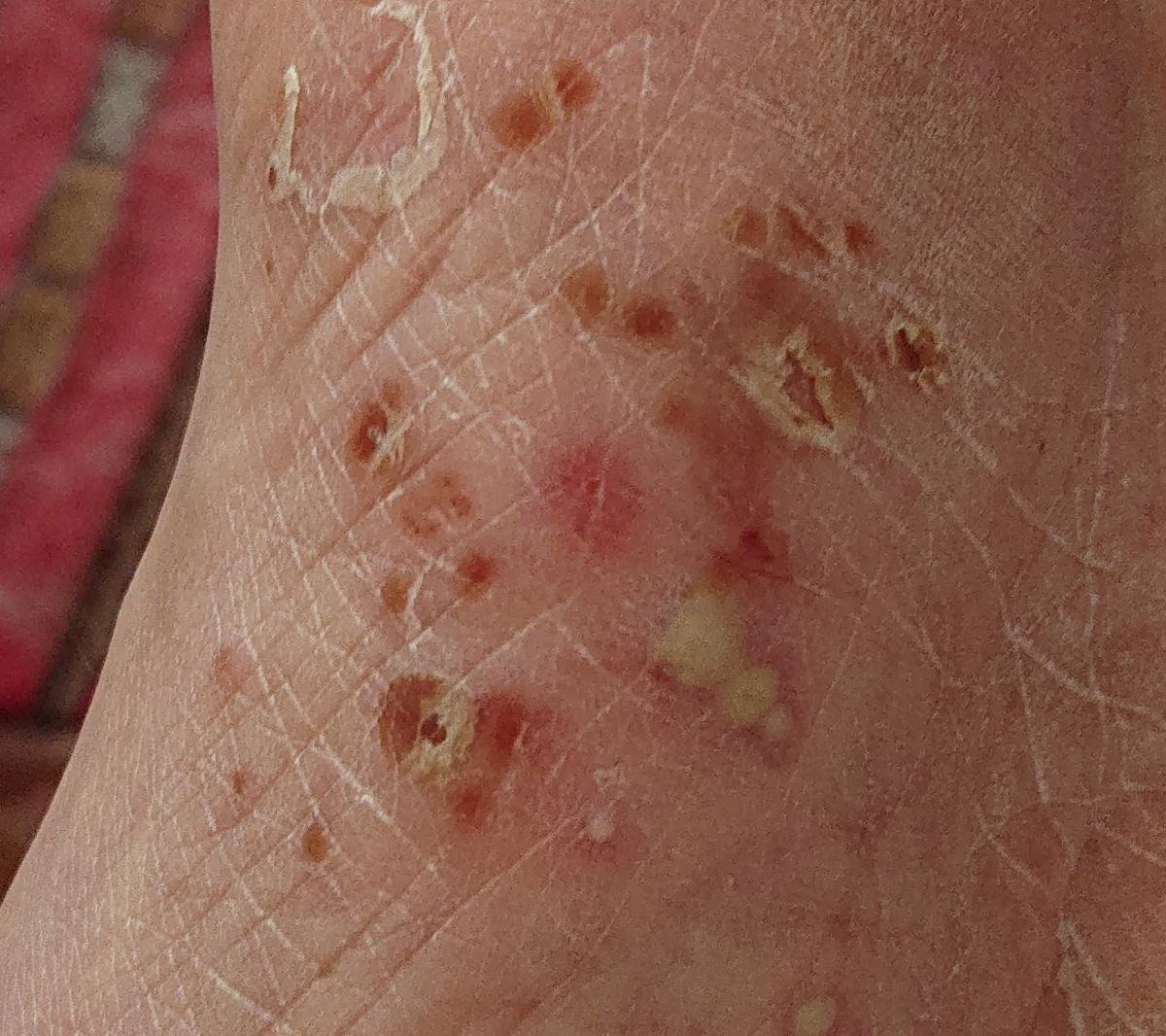
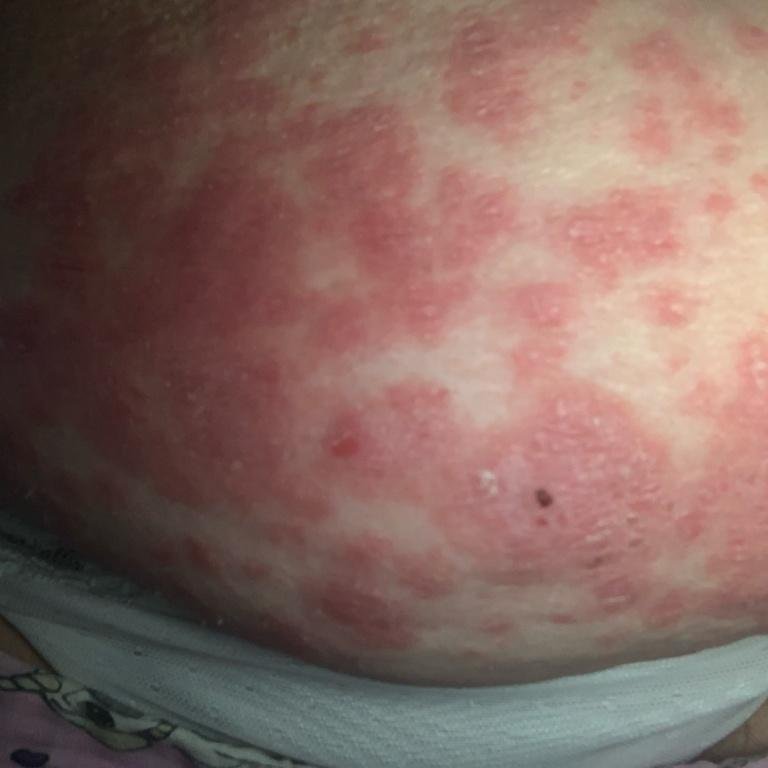
A psoríase pustulosa apresenta-se com pústulas estéreis superficiais que podem ser amplamente disseminadas ou localizadas, frequentemente associadas a febre, mal-estar e toxicidade sistémica nas formas generalizadas. Estas pústulas contêm exsudato neutrofílico e não são infeciosas.
Os achados cutâneos incluem:
- Pustilas: Vesículas elevadas, não foliculares, preenchidas com líquido amarelado, aparecendo em pele inflamada e avermelhada;
- Eritema circundante: Placas de vermelho brilhante, quentes, inchadas e exfoliativas ao redor e sob as pustilas;
- Descamação: Após a ruptura das pustilas, grandes camadas de pele podem descamar;
- Locais comuns: Palmas e solas (tipo localizado), membros, tronco (tipo generalizado);
- Sintomas sistémicos: Calafrios, fadiga, artralgia, febre, desidratação em formas severas;
- Infecção bacteriana secundária: Pode ocorrer se as pustilas rupturarem e a barreira cutânea estiver comprometida.
Curso: Crónico com exacerbações, ou agudo com exacerbações ameaçadoras à vida que requerem hospitalização. Sem intervenção adequada, formas generalizadas podem levar a complicações sérias e mortalidade.
Diagnósticos
O diagnóstico de psoríase pustulosa é principalmente clínico e baseado na história e na aparência das lesões pustulosas em pele eritematosa. A presença de placas psoriáticas típicas e sintomas sistémicos apoia o diagnóstico. As etapas diagnósticas incluem:
- Exame físico: Identificação de pustilas estéreis, padrão de distribuição, sintomas sistémicos e história de psoríase;
- Triada de Auspitz (em alguns casos):
- Fenómeno do ponto de estearina: Remoção fácil de escamas das placas;
- Membrana terminal: Filme vermelho liso sob a escama;
- Sangramento pontual: Após coçar, pequenas hemorragias pontuais aparecem.
- Biopsia da pele: Realizada em casos incertos. A histologia revela pustilas espongiformes de Kogoj, acantose e microabscessos de Munro;
- Cultura de conteúdos pustulosos: Para excluir infecção bacteriana;
- Exames de sangue: Verificar anemia, marcadores inflamatórios elevados (ESR, CRP), desequilíbrios eletrolíticos e função hepática/renal.
Diagnóstico Diferencial
A psoríase pustulosa deve ser diferenciada de outras dermatoses pustulosas e escamosas, incluindo:
- Infecções dermatofíticas: Especialmente tinea das mãos e pés;
- Eczema disidrotico: Vesículas com líquido transparente, prurido, frequentemente bilateral;
- Keratodermia blenorrágica: Observada em artrite reativa, afetando palmas/solas;
- Impétigo e piodermite: Infecção bacteriana com pustilas purulentas;
- Toxicodermia: Erupções pustulosas induzidas por medicamentos;
- Pustulose generalizada da gravidez (impétigo herpetiforme): Uma forma severa durante a gravidez.
Tratamento
O objetivo do tratamento é reduzir a formação de pustilas, a inflamação e a proliferação de queratinócitos, e gerir os sintomas sistémicos. O tratamento é individualizado com base na gravidade e comorbilidades.
Terapia tópica:
- Agentes queratolíticos: Ureia, ácido salicílico para reduzir a escamação e amolecer as placas;
- Corticosteróides tópicos: Agentes de potência média a alta para reduzir a inflamação;
- Inibidores da calcineurina: Tacrolimus para áreas sensíveis (fora da bula);
- Retinoides tópicos: Em casos selecionados (por exemplo, tazaroteno);
- Emolientes: Utilizados diariamente para restaurar a função de barreira e conforto.
Terapia sistémica:
Indicada em:
- Psoríase pustulosa generalizada;
- Artrite psoriática;
- Falha no tratamento tópico ou fototerapia.
- Retinoides orais: Acitretina é comumente utilizada, particularmente em variantes pustulosas;
- Imunossupressores: Metotrexato, ciclosporina em casos severos ou recalcitrantes;
- Agentes biológicos: Inibidores de TNF-α (adalimumabe), inibidores de IL-17 (secukinumabe), inibidores de IL-12/23 (ustekinumabe), e inibidores de PDE-4 (apremilaste);
- Corticosteróides sistémicos: Geralmente evitados devido ao risco de reação de rebound na retirada, mas podem ser utilizados em situações potencialmente mortais sob supervisão;
- Fototerapia: Terapia UVB ou PUVA pode ser utilizada em doenças estáveis, mas é tipicamente evitada em pustulose ativa.
Complicações
Comparado à psoríase em placas, a psoríase pustulosa está associada a complicações mais sérias e potencialmente fatais, particularmente nas formas generalizadas:
- Infecções secundárias (piodermite): De pustulas rompidas;
- Alopecia e onicólise: Queda de cabelo e destruição das unhas;
- Distúrbios metabólicos: Hipoalbuminemia, hipocalcemia;
- Dano orgânico: Insuficiência renal (devido a necrose tubular aguda), insuficiência hepática em casos de envolvimento sistémico;
- Sepsis e falência múltipla de órgãos: Visto em casos generalizados pustulosos não tratados ou fulminantes;
- Risco de mortalidade: Estimado em 2% em casos severos e não tratados com complicações.
Prevenção
Embora a psoríase pustulosa não seja sempre evitável, a frequência e a gravidade dos surtos podem ser reduzidas por:
- Evitando medicamentos desencadeantes: Nunca interromper os corticosteróides abruptamente; evitar auto-medicação com AINEs, antibióticos ou hormônios sem orientação médica;
- Gerindo o estresse: Apoio psicológico ou terapia para surtos induzidos por estresse;
- Manter a função da barreira cutânea: Uso diário de hidratantes, evitando irritantes;
- Cessação do tabagismo e moderação do consumo de álcool;
- Estilo de vida saudável: Dieta equilibrada, atividade física regular, gestão de comorbidades metabólicas (por exemplo, diabetes, obesidade);
- Monitorização próxima: Acompanhamento regular com dermatologia e avaliação laboratorial durante a terapia sistémica.
Conclusão
A psoríase pustulosa é uma grave doença inflamatória da pele que pode apresentar-se como uma condição localizada ou generalizada. Requer diagnóstico precoce e manejo agressivo para prevenir complicações. Com os avanços em terapias tópicas, sistémicas e biológicas, a maioria dos pacientes pode alcançar um alívio significativo dos sintomas e controle da doença. O cuidado interdisciplinar, a educação do paciente e a adesão à terapia são essenciais para o sucesso a longo prazo e a melhoria da qualidade de vida.