Psoriasis Pustular (ICD-10: L40) 🚨
Pustulär Psoriasis: Svår variant av kronisk psoriasisdermatos
Översikt
Pustulär psoriasis är en ovanlig och svår form av psoriasis, kännetecknad av närvaron av sterila pustler på en erytematös, inflammerad bakgrund. Den kan vara lokaliserad eller generaliserad och anses av vissa dermatologiska skolor som en distinkt enhet på grund av sitt distinkta kliniska beteende, prognos och hantering. Jämfört med plaque-typ psoriasis har pustulär psoriasis en mer aggressiv förlopp och kan vara förknippad med systemiska symtom och livshotande komplikationer.
Detta tillstånd involverar överdriven immunmedierad inflammation och keratinocyt-hyperproliferation, vilket leder till epidermal dysfunktion och pustelbildning. Det kan påverka både barn och vuxna och kan uppträda de novo eller utvecklas från befintlig psoriasis vulgaris.
Klassificering av pustulär psoriasis
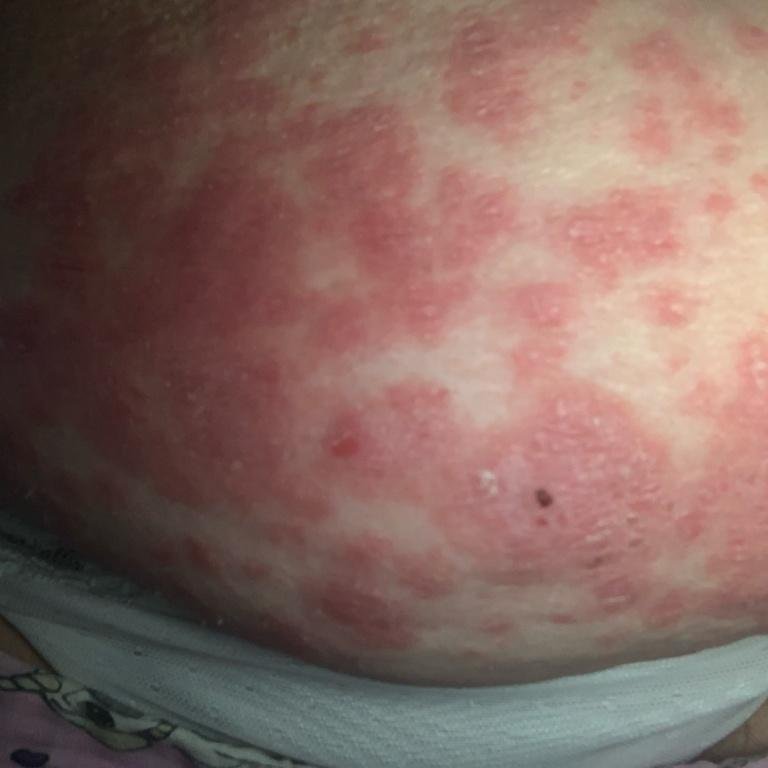
- Generaliserad pustulär psoriasis (von Zumbusch-typ): Akut, livshotande variant med systemisk toxicitet;
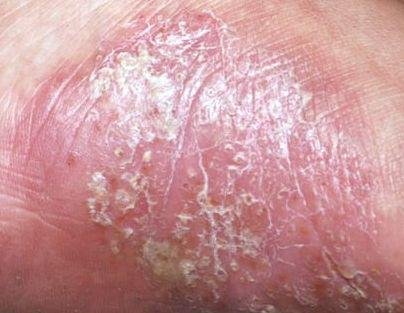
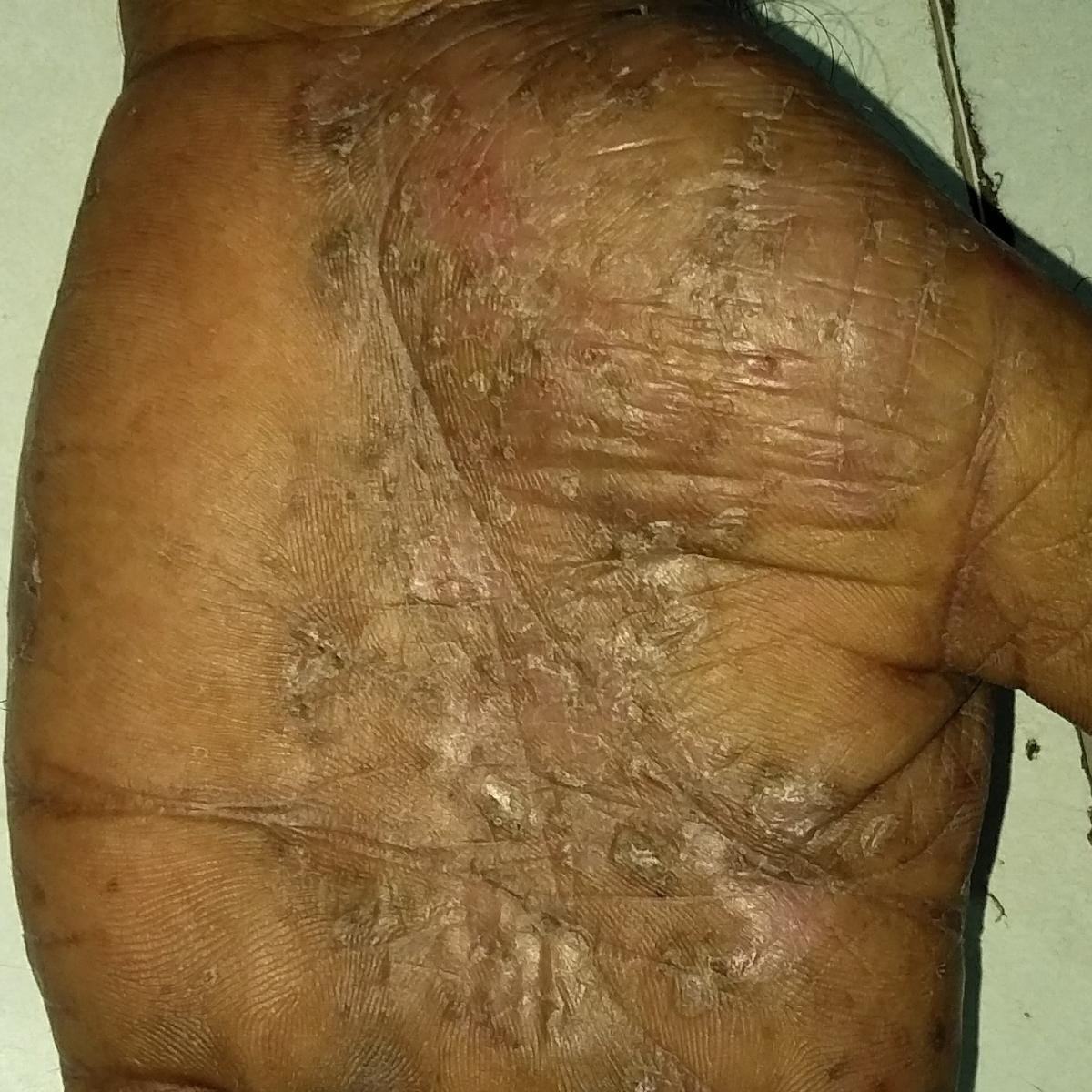
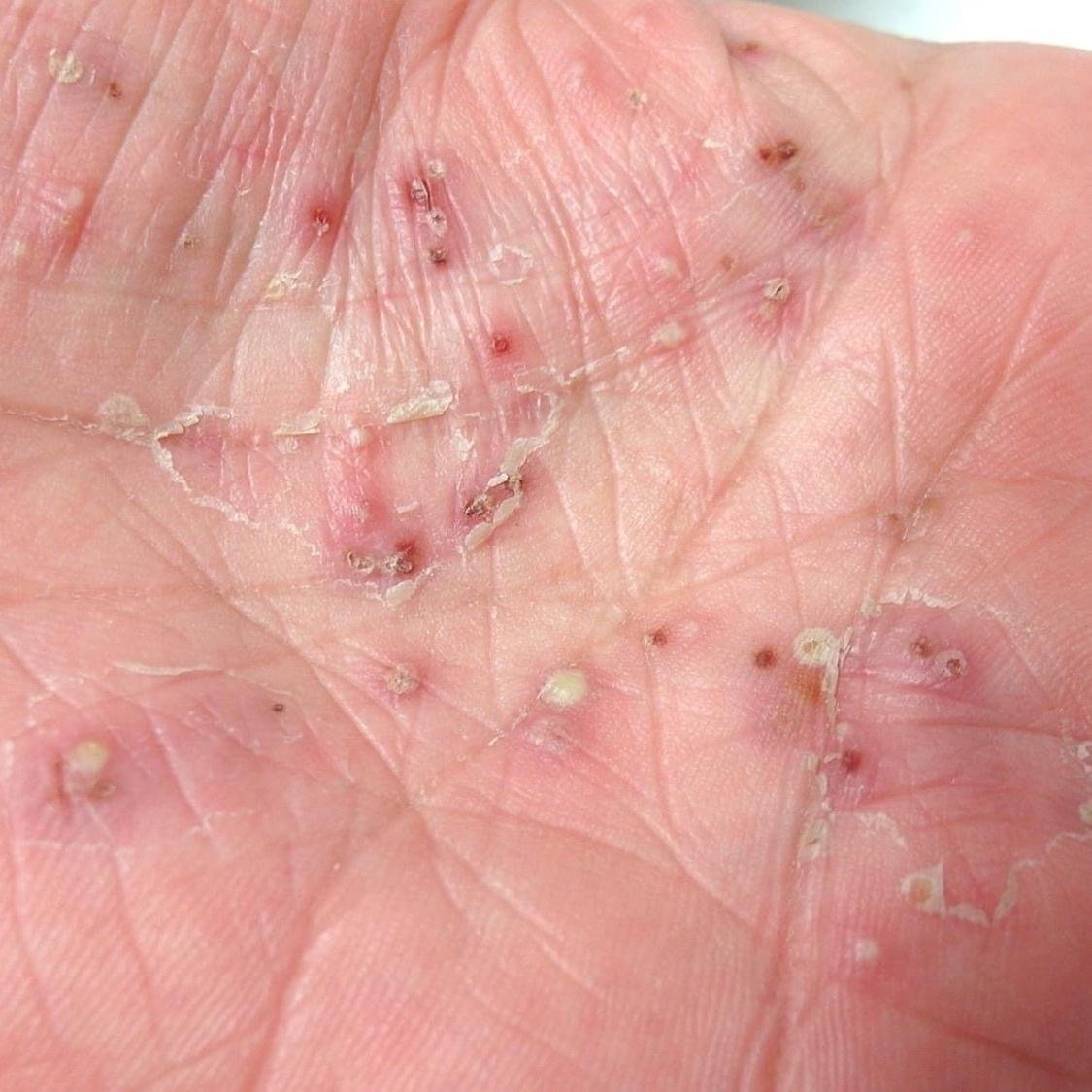
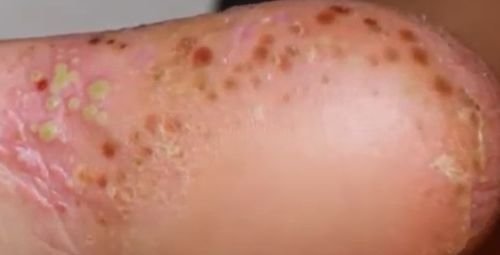
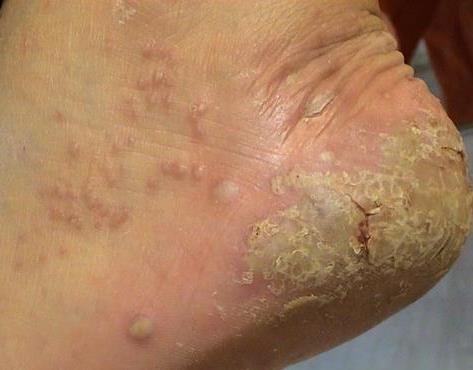
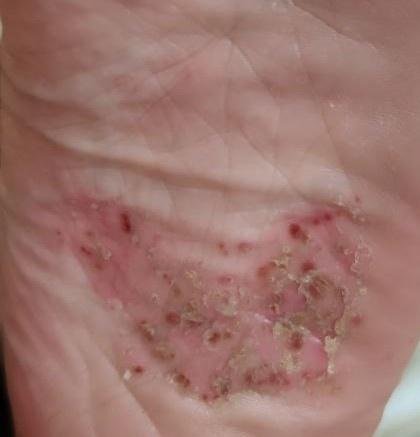
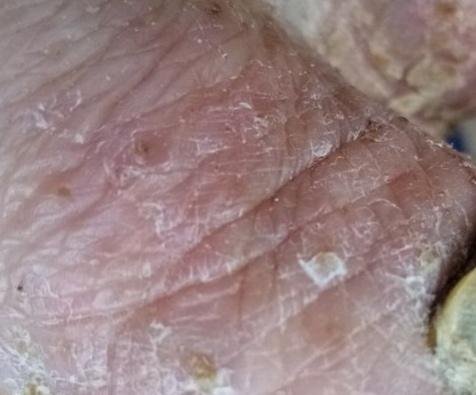
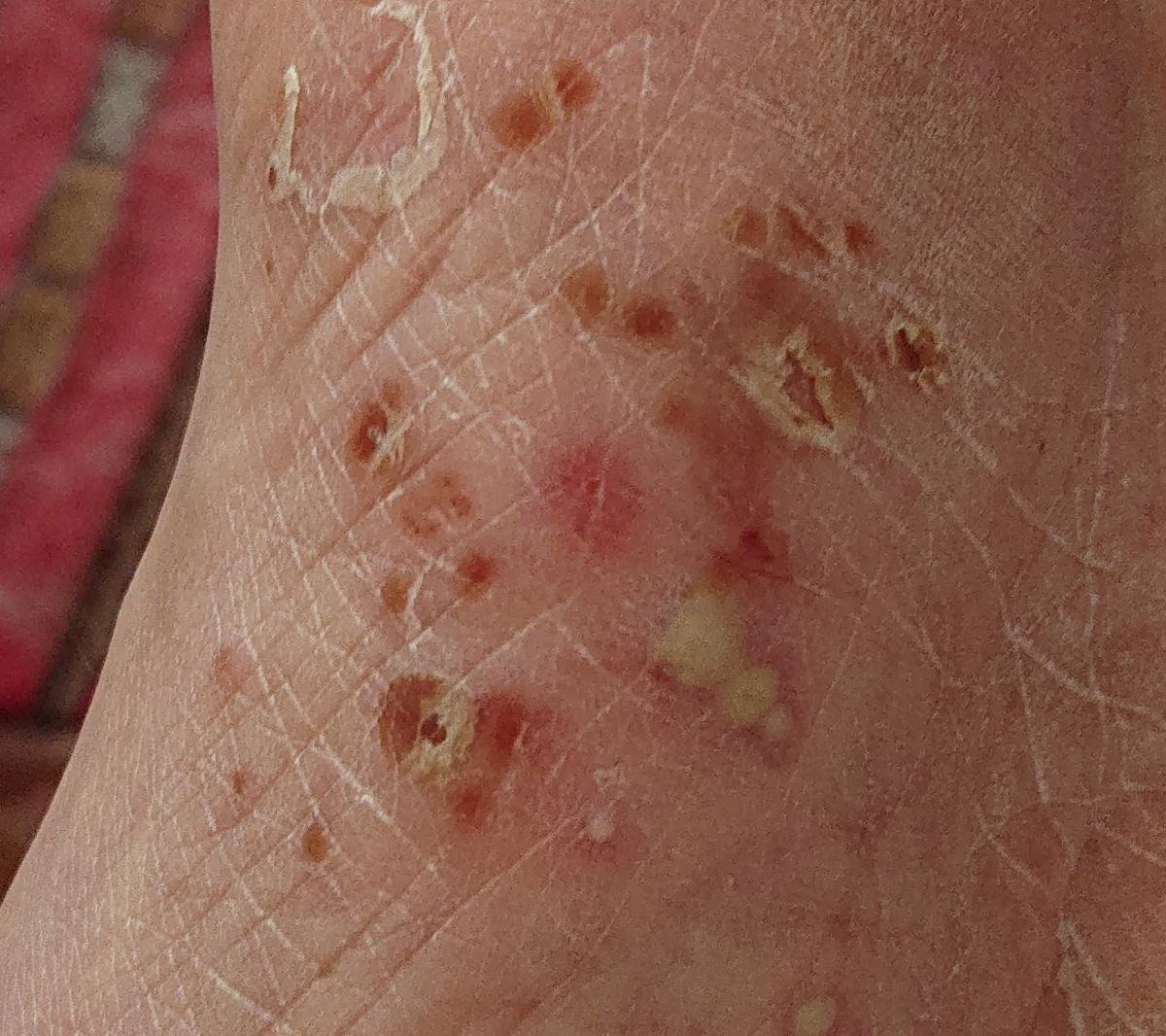
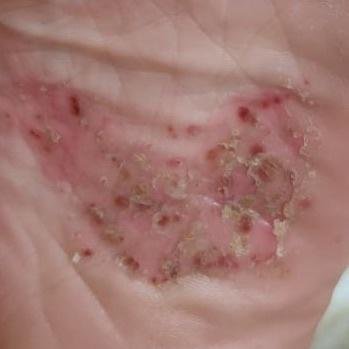
- Palmoplantar pustulär psoriasis (Barber-typ): Kronisk form som påverkar handflator och fotsulor med smärtsamma sterila pustler;
- Annulär pustulär psoriasis: Ringformade lesioner med pustler i periferin, typiskt hos barn eller under återhämtning;
- Acrodermatitis continua of Hallopeau: Involverar distala fingrar, vilket leder till nagelförlust och beninblandning vid långvarig sjukdom;
- Impetigo herpetiformis: En sällsynt, potentiellt dödlig form av pustulär psoriasis som uppstår under graviditet, associerad med hypokalemi och fosterrisker.
Etiologi och utlösande faktorer
Den exakta etiologin av pustulär psoriasis förblir oklar. Det tros involvera en genetiskt benägen immun dysreglering, som ofta förvärras av externa eller interna utlösare. Till skillnad från psoriasis vulgaris är kända samband med HLA-Cw6-genen mindre framträdande.
Möjliga utlösare inkluderar:
- Läkemedel: Plötslig avbrytning av systemiska kortikosteroider, antimalariamedel, beta-blockerare, litium, NSAID, vissa antibiotika (penicillin), p-piller, eller kalcipotriol;
- Infektioner och systemiska sjukdomar: Bakteriella, virala infektioner, eller underliggande immunosuppression;
- Fysiska eller kemiska irritanter: Kemisk exponering, trauma, brännskador, eller stark kontakt med irriterande ämnen;
- Hormonella förändringar: Graviditet eller klimakteriet;
- Psykologisk stress;
- Rökning och överdriven UV-exponering;
- Befintlig psoriasis vulgaris: Kan utvecklas till pustulär form under stressfaktorer som nämns ovan.
Klinisk presentation
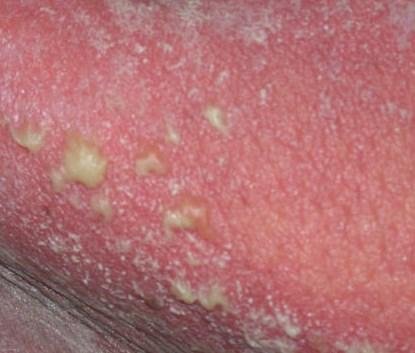
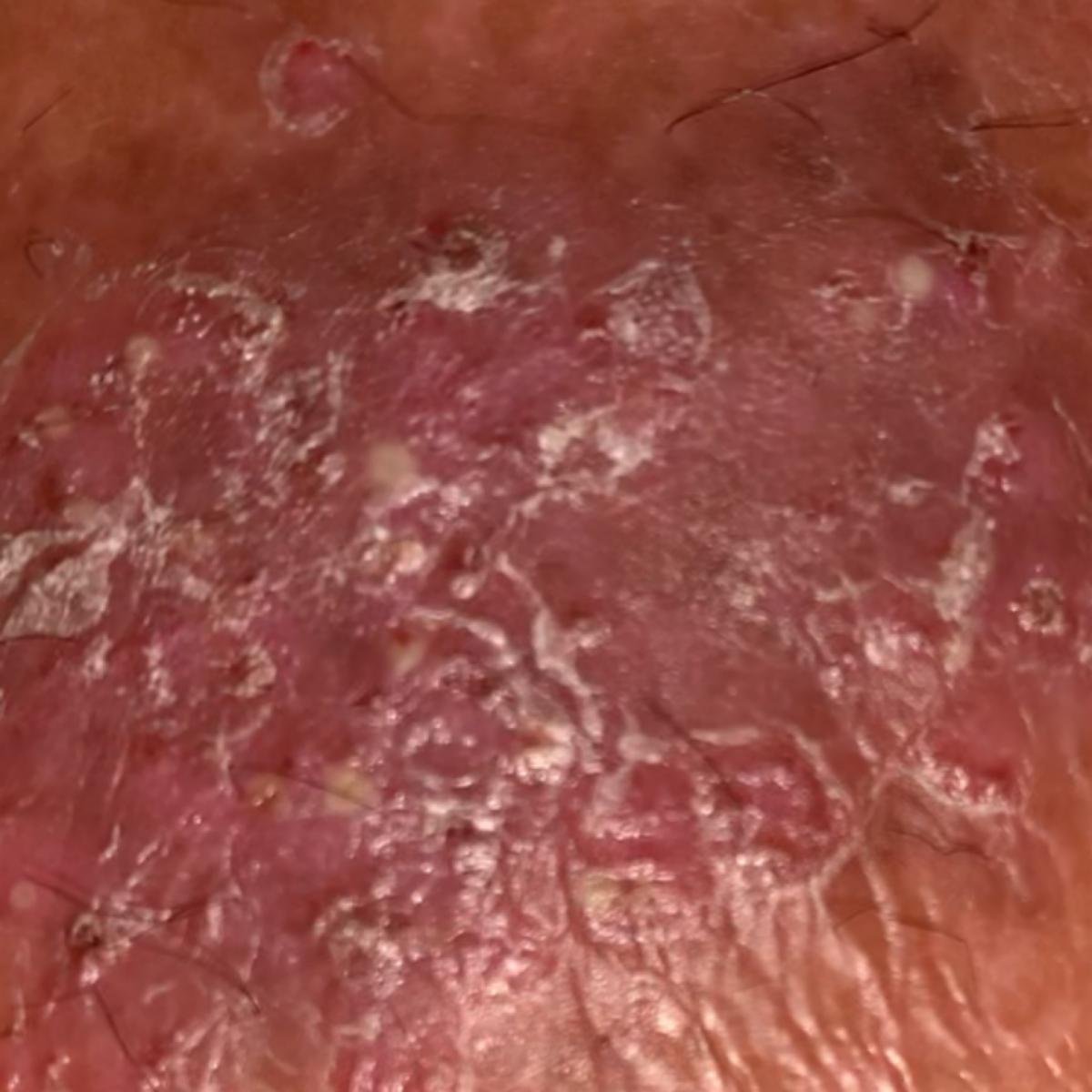
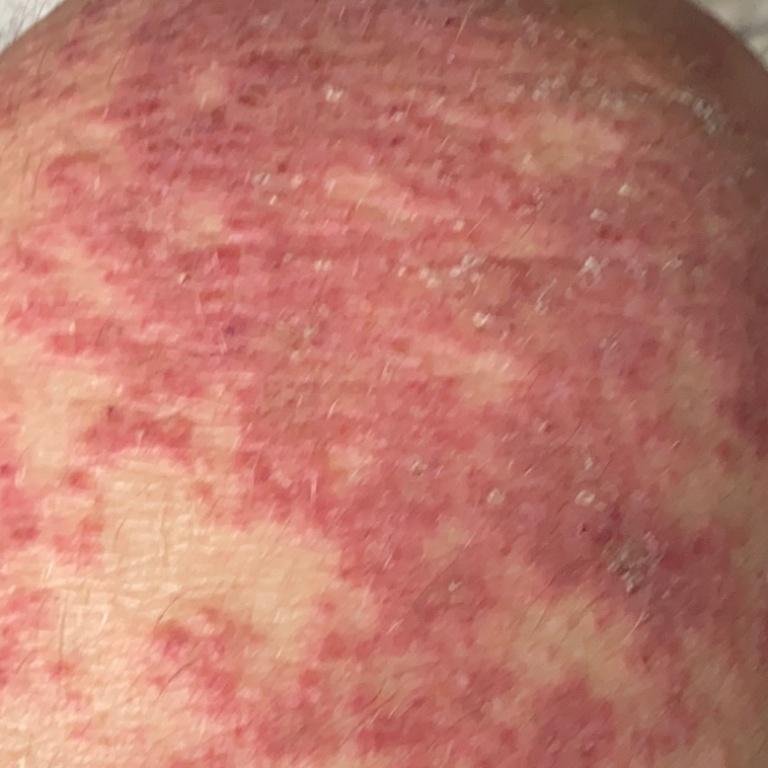
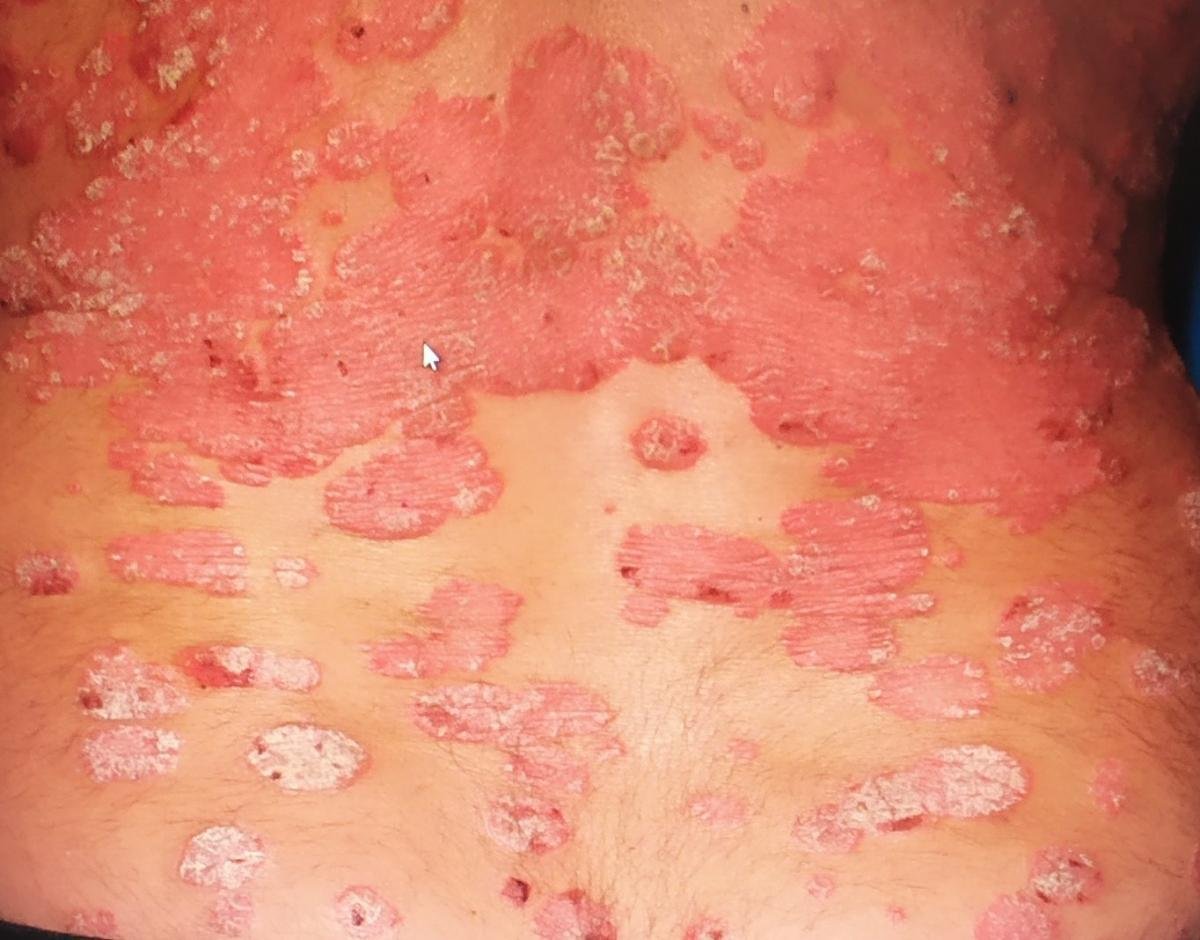
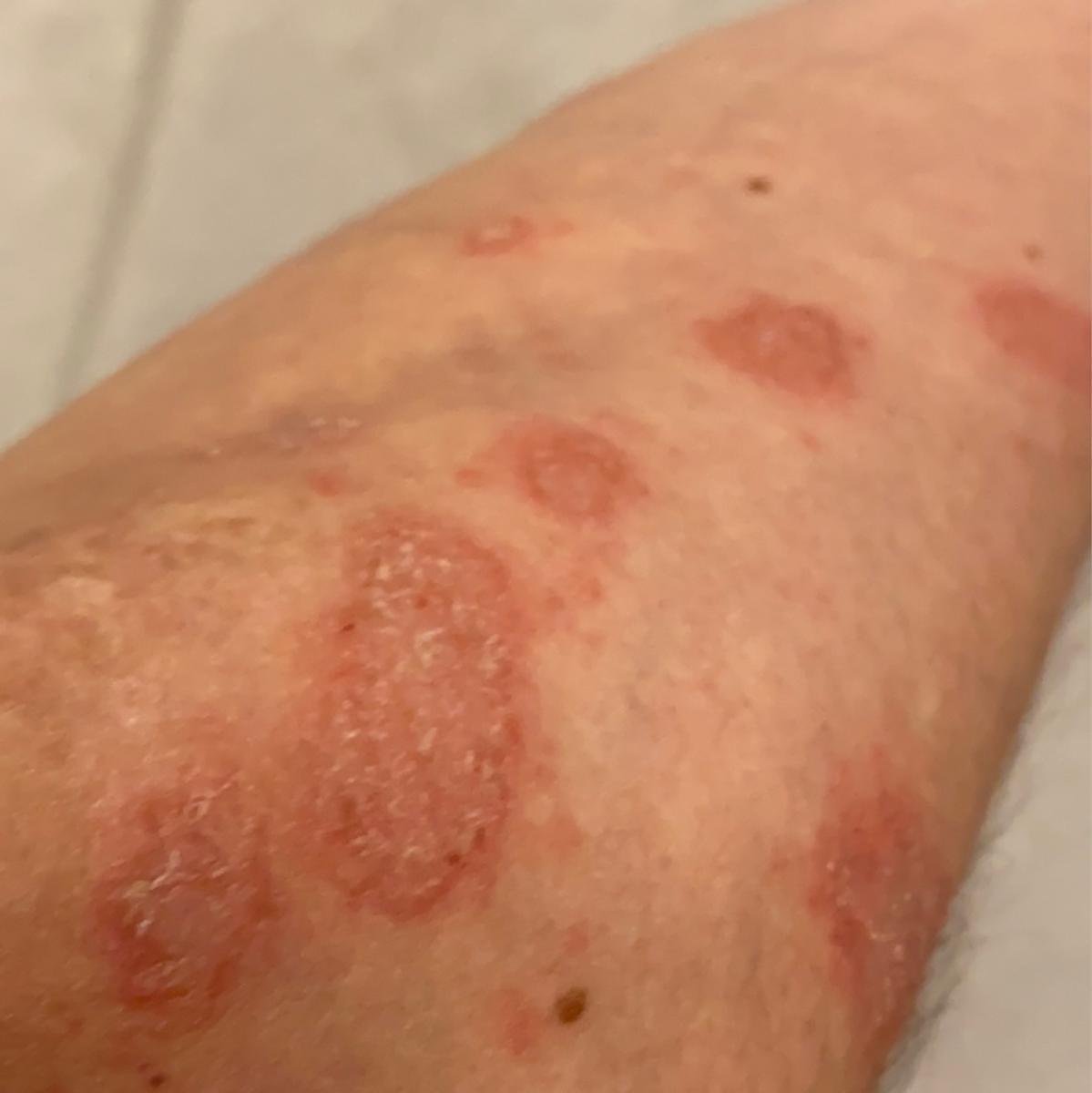
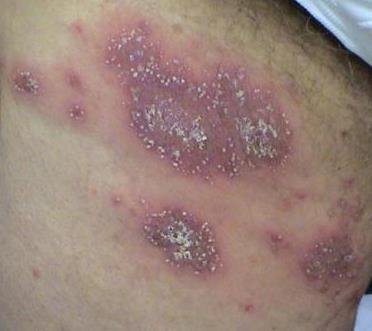
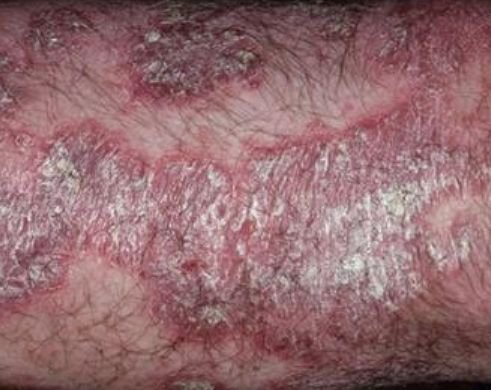
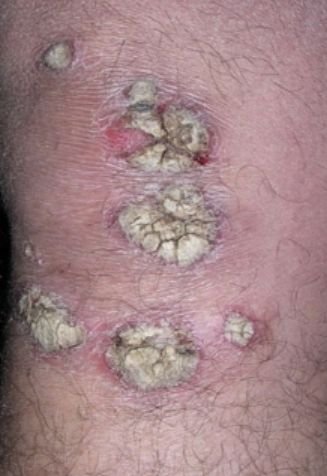
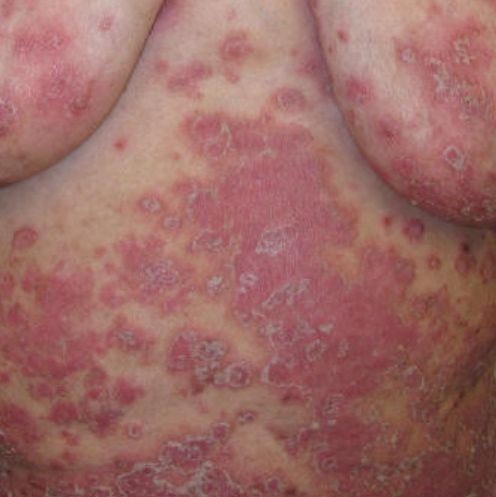
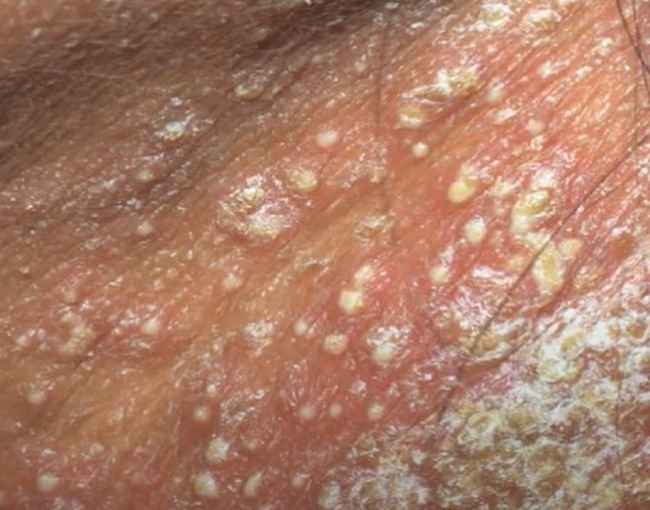
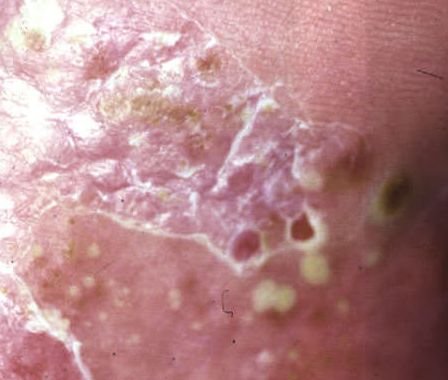
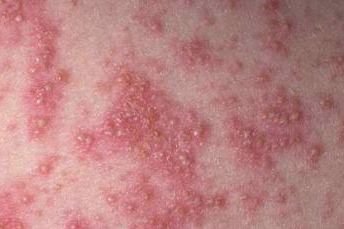
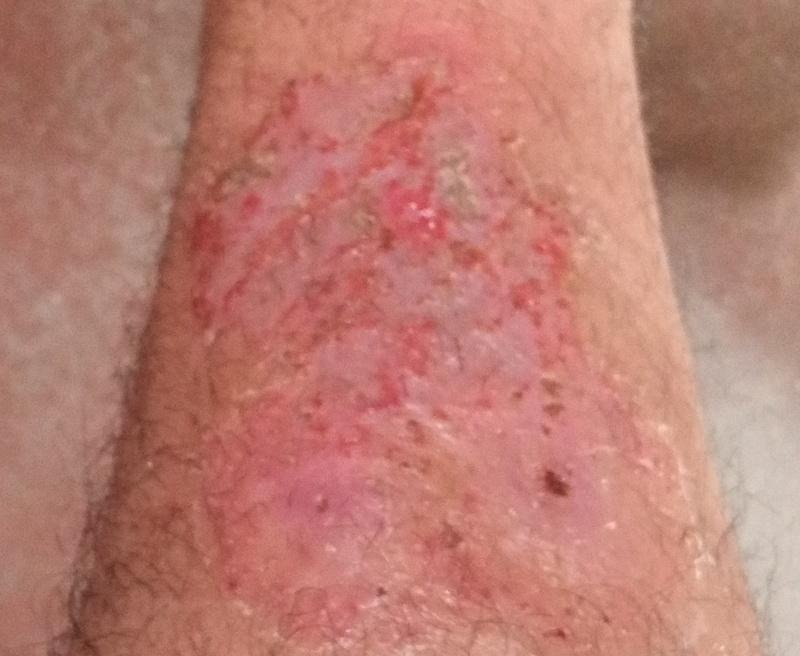
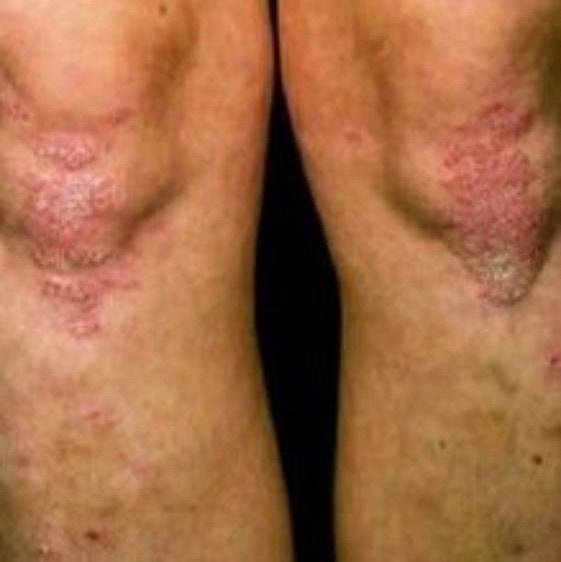
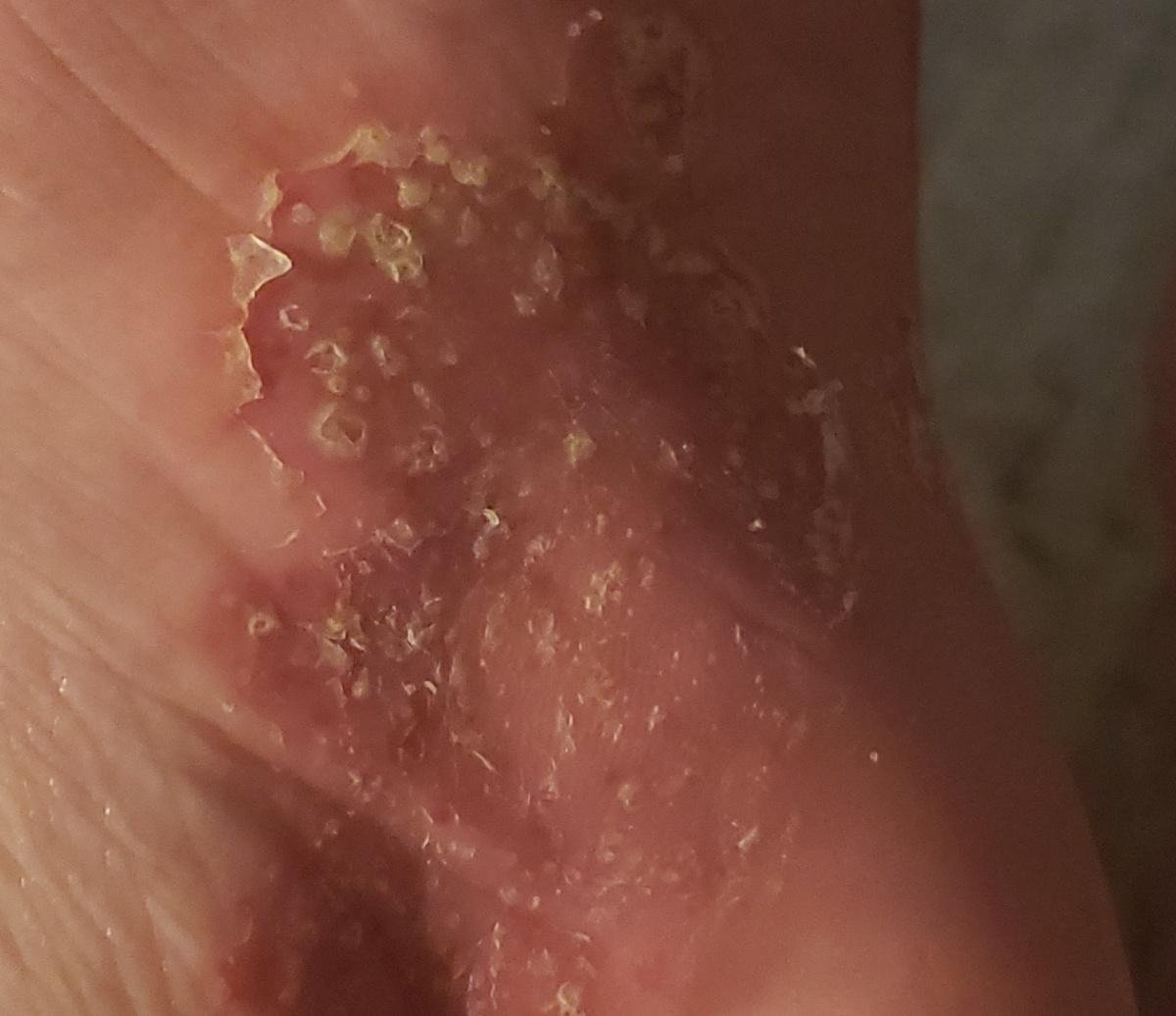
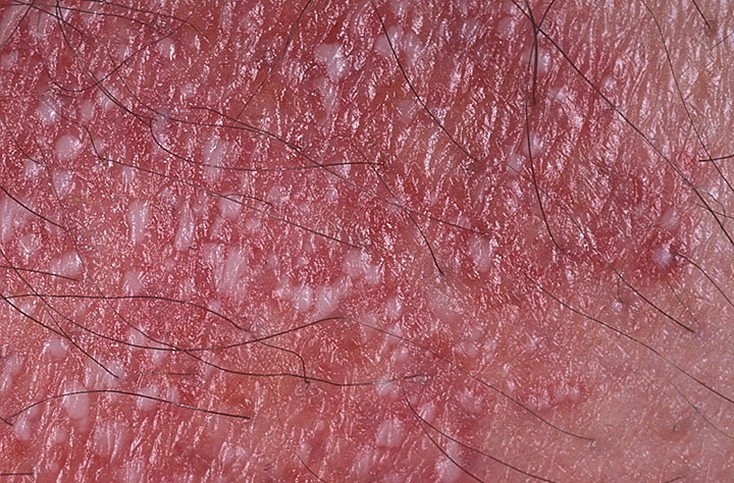
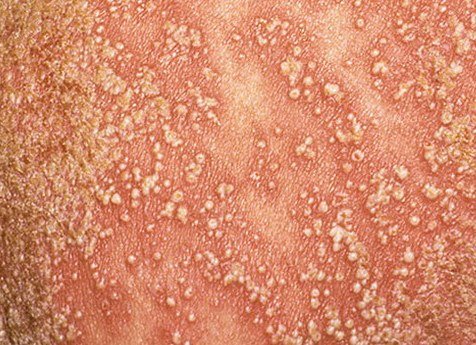
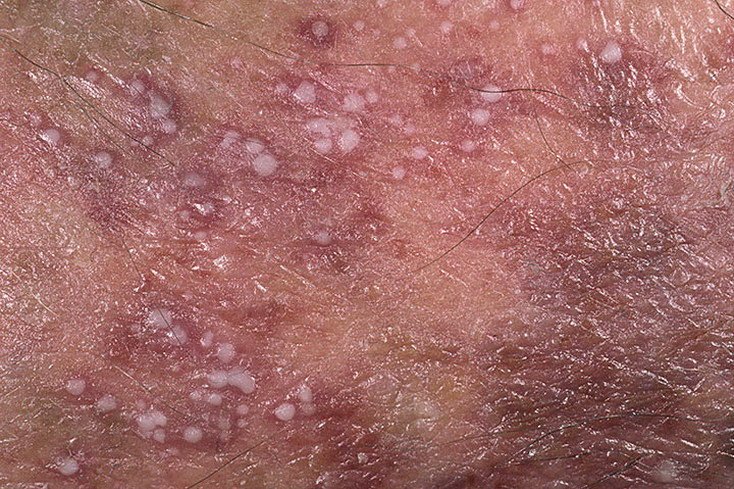
Pustulär psoriasis presenterar sig med ytliga sterila pustler som kan vara utbredda eller lokaliserade, ofta förknippade med feber, sjukdomskänsla och systemisk toxicitet i generaliserade former. Dessa pustler innehåller neutrofilt exudat och är inte smittsamma.
Hudfynd inkluderar:
- Pustler: Upphöjda, icke-follikulära vesiklar fyllda med gulaktig vätska, som uppträder på inflammerad, röd hud;
- Omgivande erytem: Ljus röd, varm, svullen och exfoliativ plack runt och under pustler;
- Avskavning och deskvamation: Efter ruptur av pustler kan stora hudskivor falla av;
- Vanliga platser: Handflator och fötter (lokaliserad typ), lemmar, bål (generaliserad typ);
- Systemiska symtom: Kalla kårar, trötthet, ledvärk, feber, uttorkning vid svåra former;
- Sekundär bakteriell infektion: Kan uppstå om pustler brister och hudbarriären är compromitterad.
Förlopp: Kronicitet med blosor, eller akuta livshotande exacerbationer som kräver inläggning. Utan korrekt intervention kan generaliserade former leda till allvarliga komplikationer och dödlighet.
Diagnostik
Diagnosen av pustulär psoriasis är främst klinisk och baseras på historik och utseende av pustulära lesioner på erytematös hud. Förekomsten av typiska psoriasiska plack och systemiska symtom stöder diagnosen. Diagnostiska steg inkluderar:
- Fysisk undersökning: Identifiering av sterila pustler, distributionsmönster, systemiska symtom och sjukdomshistorik;
- Auspitz triad (i vissa fall):
- Stearinfläckfenomen: Lätt borttagning av hudflagor från plack;
- Terminalmembran: Slät, röd film under flagan;
- Punkblödning: Efter klåda uppträder små punktblödningar.
- Hudbiopsi: Utförs i osäkra fall. Histologi avslöjar spongiforma pustler av Kogoj, akantos och Munro mikroabscesser;
- Odling av pustulärt innehåll: För att utesluta bakteriell infektion;
- Blodprov: Kontrollera för anemi, förhöjda inflammationsmarkörer (SR, CRP), elektrolytobalanser och lever-/njurfunktion.
Differentialdiagnos
Pustulär psoriasis måste differentieras från andra pustulära och fjällande dermatoser, inklusive:
- Dermatofytinfektioner: Särskilt tinea av händer och fötter;
- Dyshidrotiskt eksem: Vesiklar med klar vätska, klåda, ofta bilateralt;
- Keratodermi blennorrhagica: Ses vid reaktiv artrit, som påverkar handflator/fötter;
- Impetigo och pyodermi: Bakteriell infektion med purulenta pustler;
- Toxikodermi: Läkemedelsinducerade pustulära utbrott;
- Generaliserad pustulos av graviditet (impetigo herpetiformis): En svår form under graviditet.
Behandling
Målet med behandlingen är att minska pustelbildning, inflammation och keratinocytproliferation, och att hantera systemiska symtom. Behandlingen anpassas utifrån svårighetsgrad och komorbiditeter.
Topisk terapi:
- Keratolytiska medel: Urea, salicylsyra för att minska fjällning och mjuka upp plack;
- Topiska kortikosteroider: Medel med medel- till hög potens för att minska inflammation;
- Calcineurinhämmare: Takrolimus för känsliga områden (off-label);
- Topiska retinoider: I utvalda fall (t.ex. tazaroten);
- Emollienter: Används dagligen för att återställa barriärfunktion och komfort.
Systemisk terapi:
Indikerad vid:
- Generaliserad pustulär psoriasis;
- Psoriasisartrit;
- Misslyckande med topisk behandling eller ljusbehandling.
- Orala retinoider: Acitretin används vanligtvis, särskilt i pustulära varianter;
- Immunosuppressiva medel: Metotrexat, cyklosporin i svåra eller svårbehandlade fall;
- Biologiska medel: TNF-α-hämmare (adalimumab), IL-17-hämmare (sekukinumab), IL-12/23-hämmare (ustekinumab) och PDE-4-hämmare (apremilast);
- Systemiska kortikosteroider: Vanligtvis undvikas på grund av risken för rebound-flare vid avbrott, men kan användas i livshotande situationer under övervakning;
- Fototerapi: UVB- eller PUVA-terapi kan användas vid stabil sjukdom, men undviks vanligtvis vid aktiv pustulos.
Komplikationer
Jämfört med plackpsoriasis är pustulär psoriasis associerad med mer allvarliga och potentiellt livshotande komplikationer, särskilt i generaliserade former:
- Sekundära infektioner (pyodermi): Från rupturerade pustler;
- Alopeci och onykolys: Håravfall och nagelskador;
- Metaboliska störningar: Hypoalbuminemi, hypokalcemi;
- Organpåverkan: Njursvikt (på grund av akut tubulär nekros), leversvikt vid systemisk involvering;
- Sepsis och multiorganpåverkan: Ses i obehandlade eller fulminanta generaliserade pustulära fall;
- Dödsrisk: Beräknas till 2% vid svåra, obehandlade fall med komplikationer.
Förebyggande
Även om pustulär psoriasis inte alltid går att förebygga, kan frekvensen och svårighetsgraden av skov minskas genom:
- Undvika utlösande mediciner: Avbryt inte kortikosteroider plötsligt; undvik självadministrering av NSAID, antibiotika eller hormonella läkemedel utan medicinsk rådgivning;
- Hantera stress: Psykologiskt stöd eller terapi för stressutlösta skov;
- Upprätthålla hudens barriärfunktion: Daglig användning av fuktighetskrämer, undvikande av irriterande medel;
- Sluta röka och moderera alkohol;
- Hälsosam livsstil: Balanserad kost, regelbunden fysisk aktivitet, hantering av metaboliska komorbiditeter (t.ex. diabetes, fetma);
- Noggrann övervakning: Regelbundna uppföljningar med dermatologi och laboratorieutvärdering under systemisk terapi.
Sammanfattning
Pustulär psoriasis är en svår inflammatorisk hudsjukdom som kan uppträda som ett lokaliserat eller generaliserat tillstånd. Det kräver tidig diagnos och intensiv behandling för att förhindra komplikationer. Med framsteg inom topisk, systemisk och biologisk terapi kan de flesta patienter uppnå betydande symtomlindring och sjukdomskontroll. Tvärvetenskaplig vård, patientutbildning och följsamhet till behandling är avgörande för långsiktig framgång och förbättrad livskvalitet.