Dermatofibroma (ICD-10: D23) 💚
Dermatofibroma
Dermatofibroma (znane również jako włókniak skóry lub łagodny histiocytoma włóknisty) to łagodny nowotwór pochodzący z tkanki łącznej, charakteryzujący się twardą strukturą w kształcie węzła, która może być wyniesiona ponad powierzchnię skóry lub występować jako gęsty guzek w obrębie skóry właściwej. Dermatofibromy to zazwyczaj nabyte wzrosty skórne, które są niezwykle rzadkie u noworodków i dzieci. Zmiany te najczęściej pojawiają się u osób powyżej 25-30 roku życia. Występowanie wielu dermatofibrom jest rzadkie, z wyjątkiem przypadków specyficznych chorób systemowych, zespołów dziedzicznych lub stanów takich jak zakażenie HIV. Dermatofibromy występują częściej u kobiet w porównaniu do mężczyzn.
Czynniki predysponujące
Dokładna przyczyna dermatofibrom nie jest w pełni zrozumiana, jednak zidentyfikowano kilka czynników, które mogą przyczynić się do rozwoju tych łagodnych nowotworów. Czynniki te zwiększają prawdopodobieństwo powstania dermatofibromy lub wpływają na tempo ich wzrostu:
- Płeć żeńska: Dermatofibromy są bardziej powszechne u kobiet, chociaż mogą wystąpić u obu płci.
- Uszkodzenie skóry: Trauma skórna, mikrourazy lub ukąszenia owadów są częstymi czynnikami wyzwalającymi powstawanie dermatofibrom, ponieważ często pojawiają się w miejscu wcześniejszego urazu.
- Czynniki genetyczne: W niektórych przypadkach dziedziczność może odgrywać rolę w rozwoju dermatofibrom, sugerując potencjalną predyspozycję genetyczną do tych łagodnych wzrostów.
Diagnostics
Diagnoza dermatofibromy opiera się przede wszystkim na badaniu klinicznym, które obejmuje fizyczne badanie wzrostu, a następnie dermatoskopię w celu oceny jego cech. Jeśli istnieje jakiekolwiek podejrzenie, że zmiana może być złośliwa lub wykazywać oznaki szybkiego wzrostu, może być wykonana biopsja w celu potwierdzenia diagnozy i wykluczenia innych możliwych stanów.
Objawy
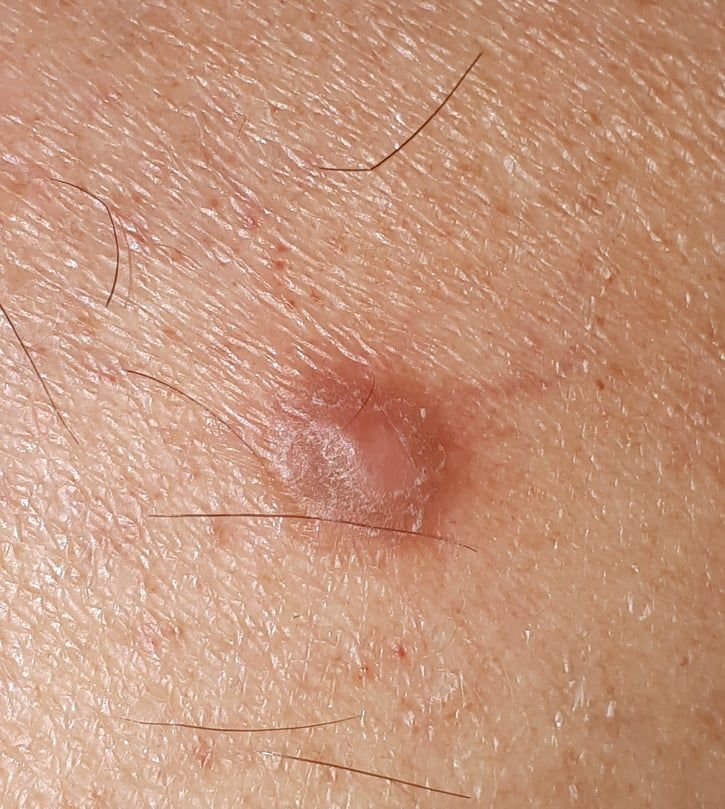
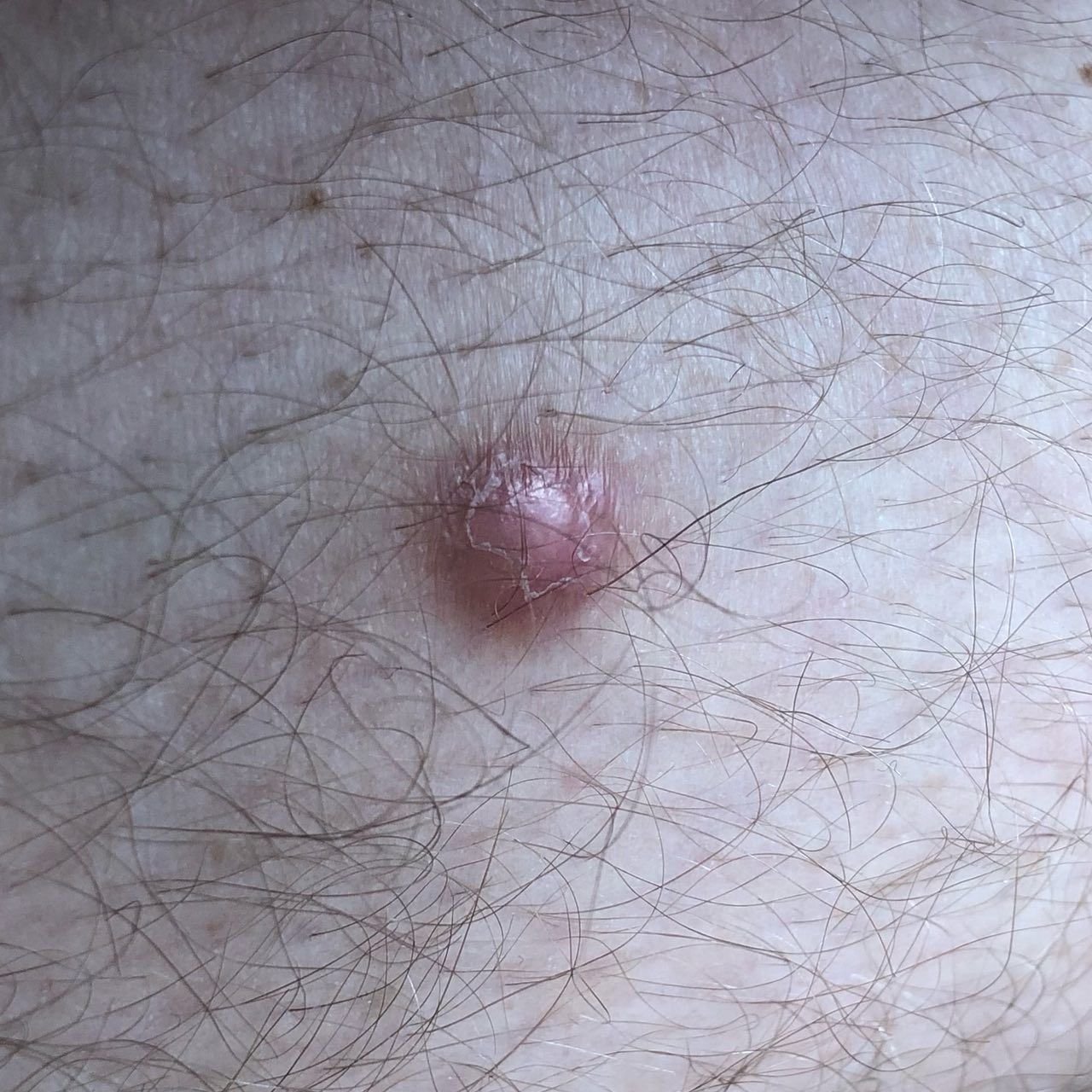
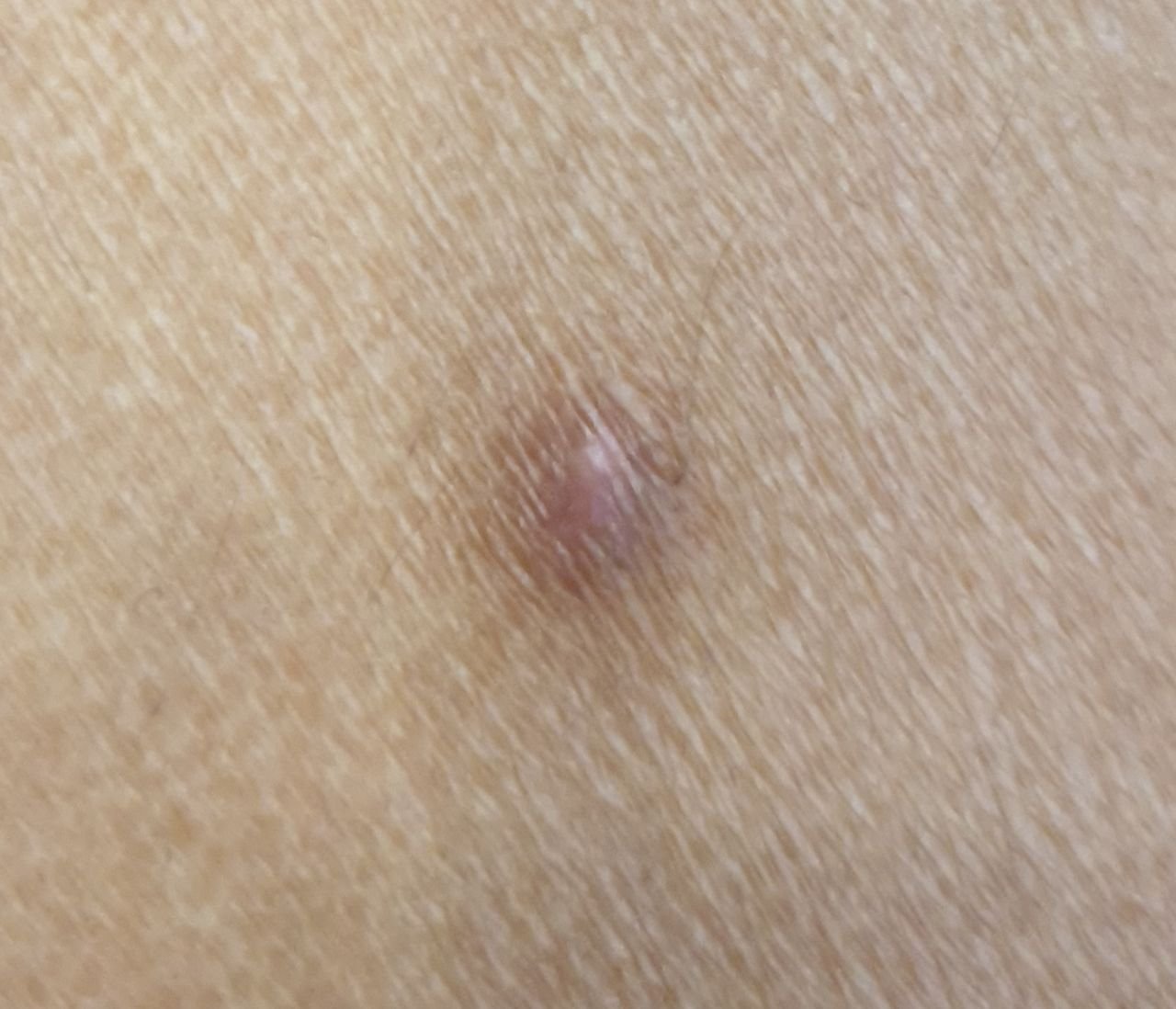
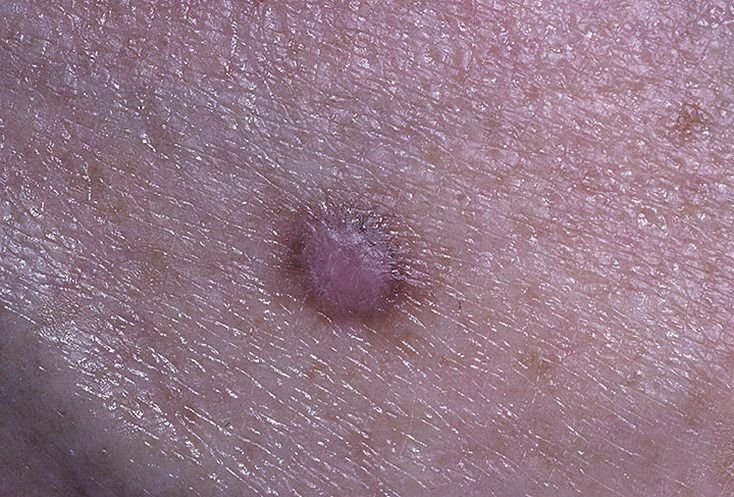
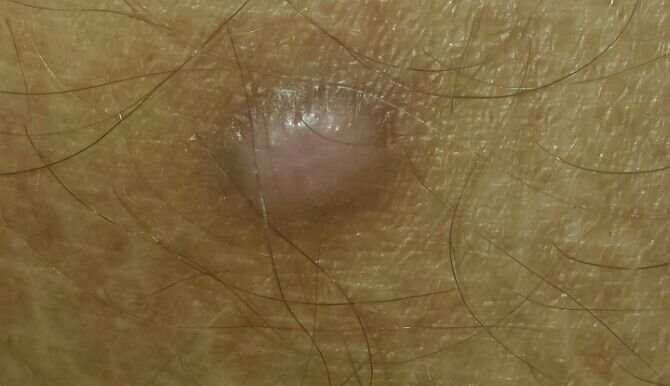
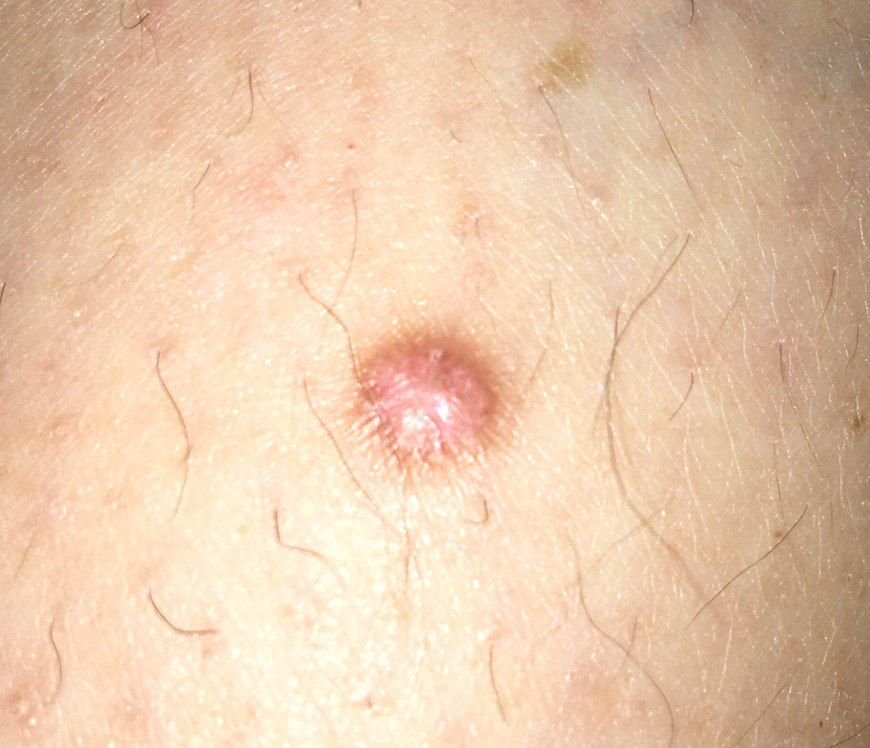
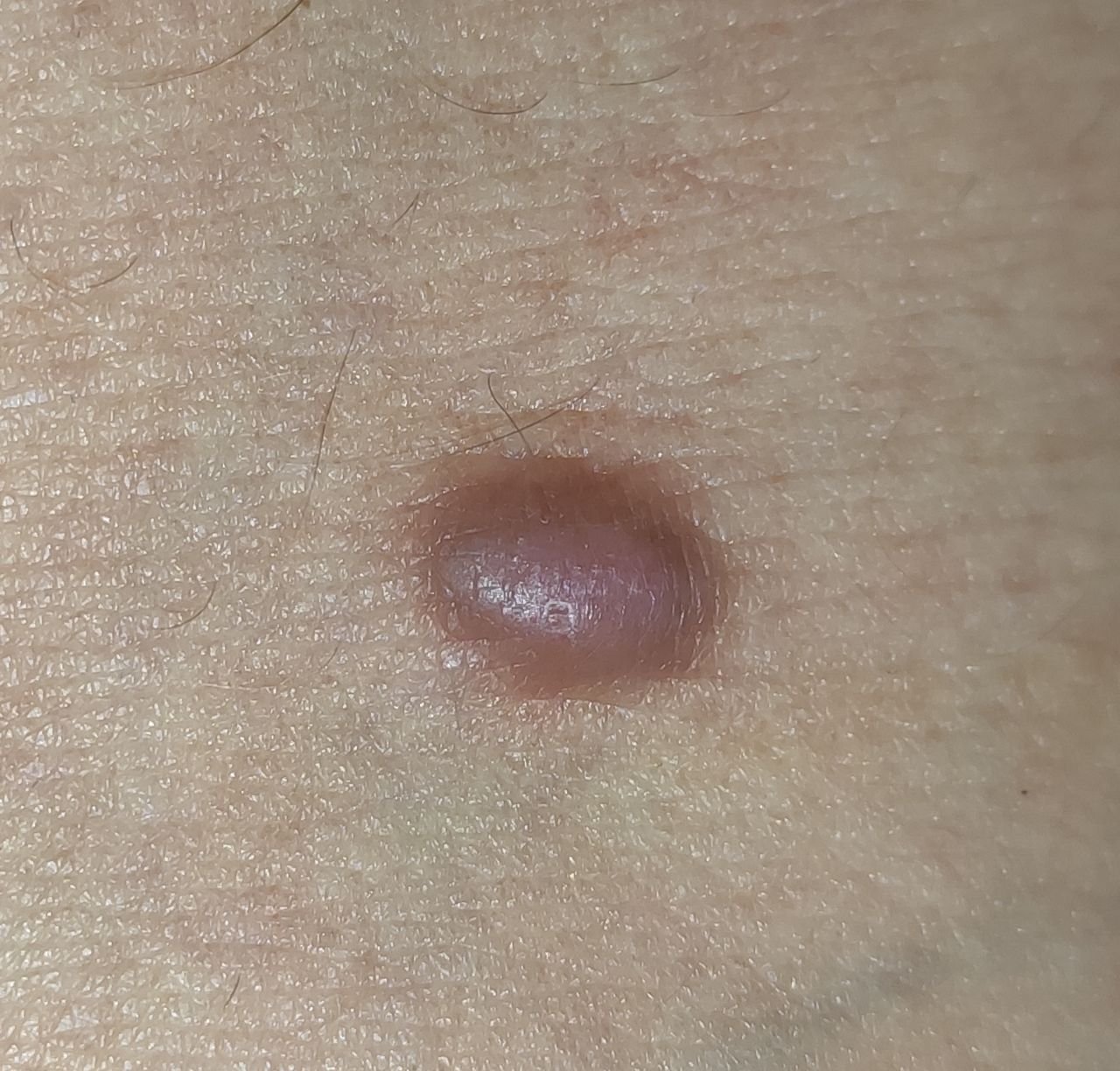
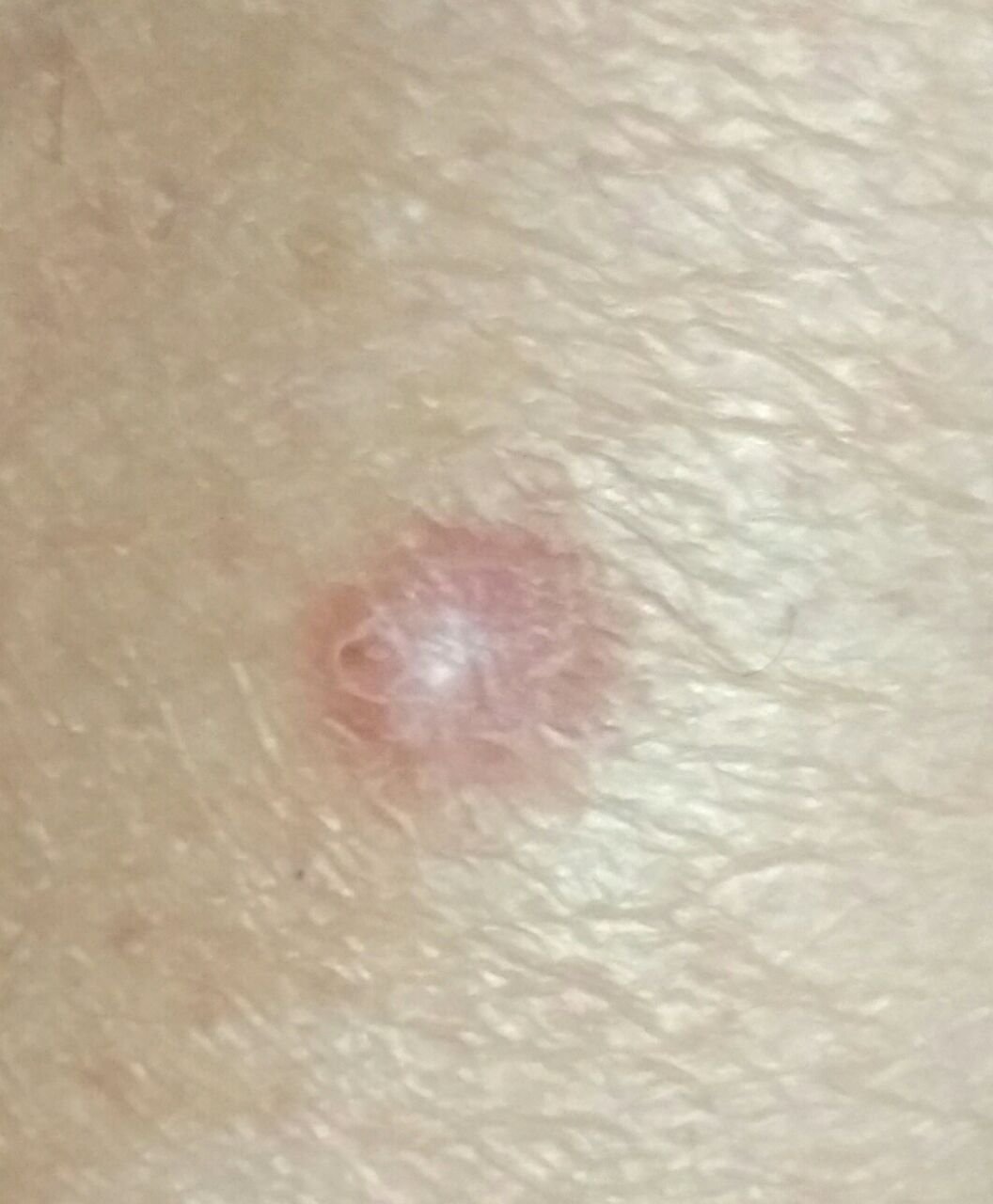
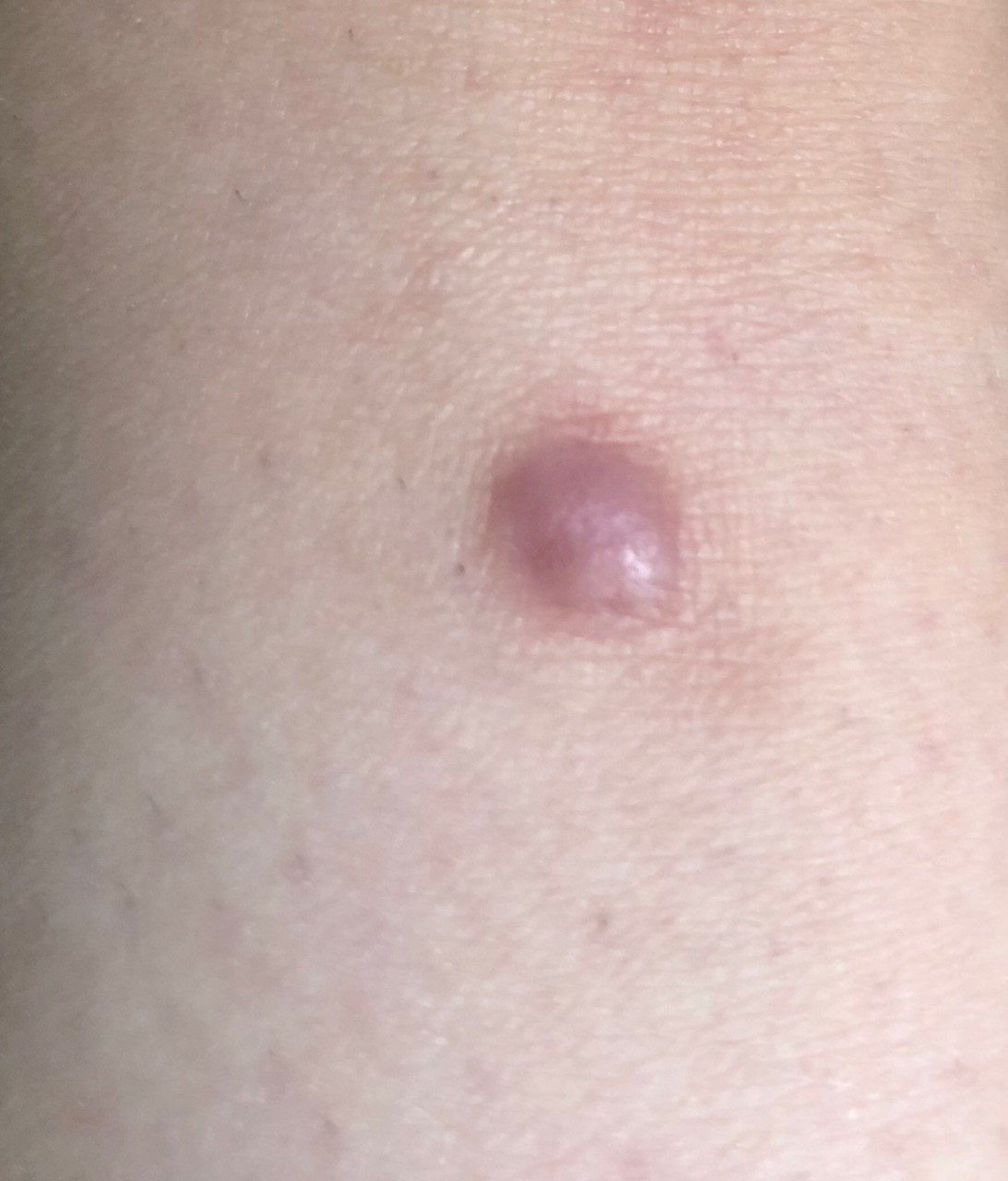
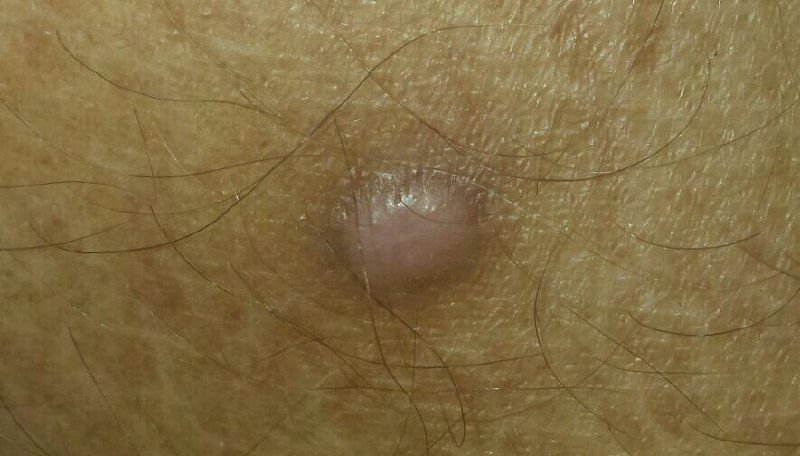
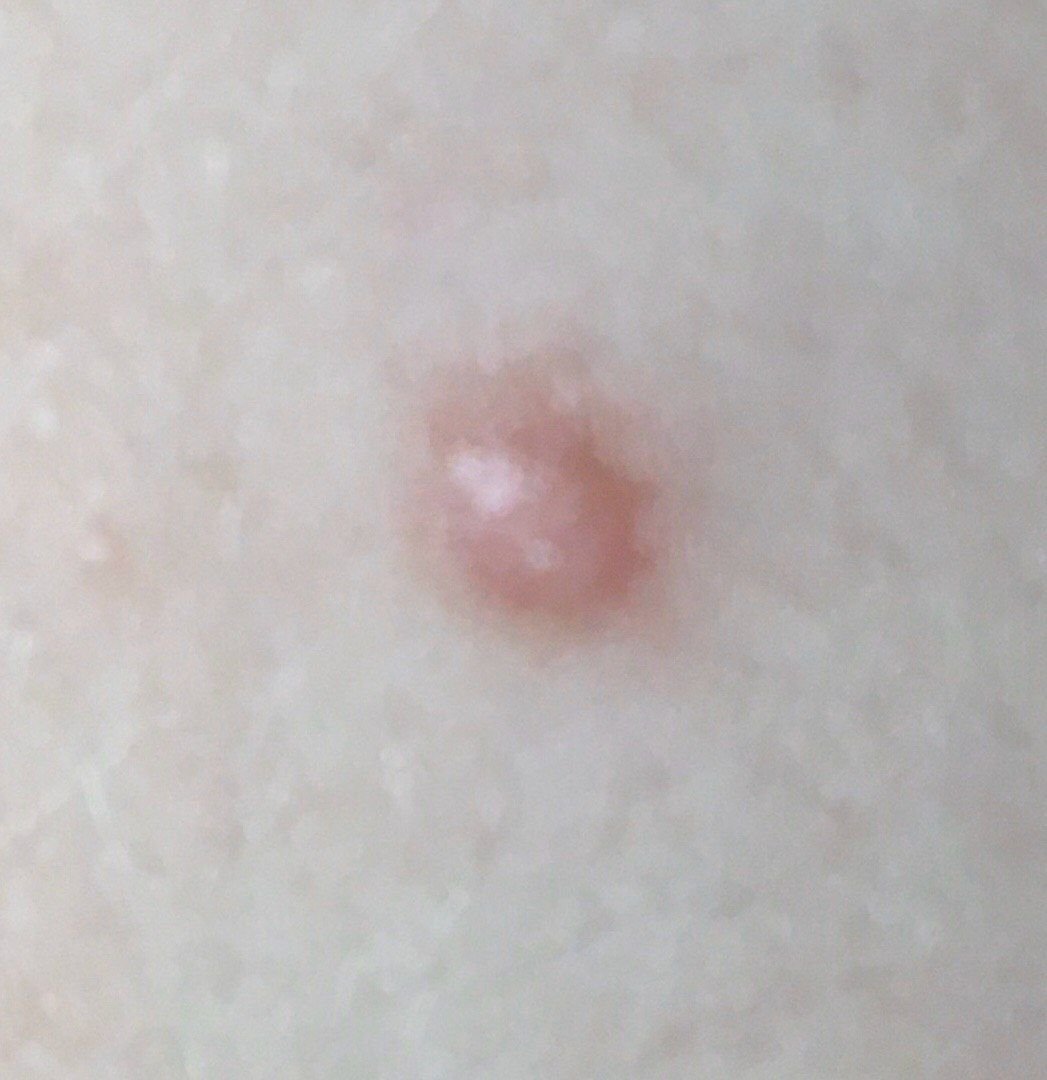
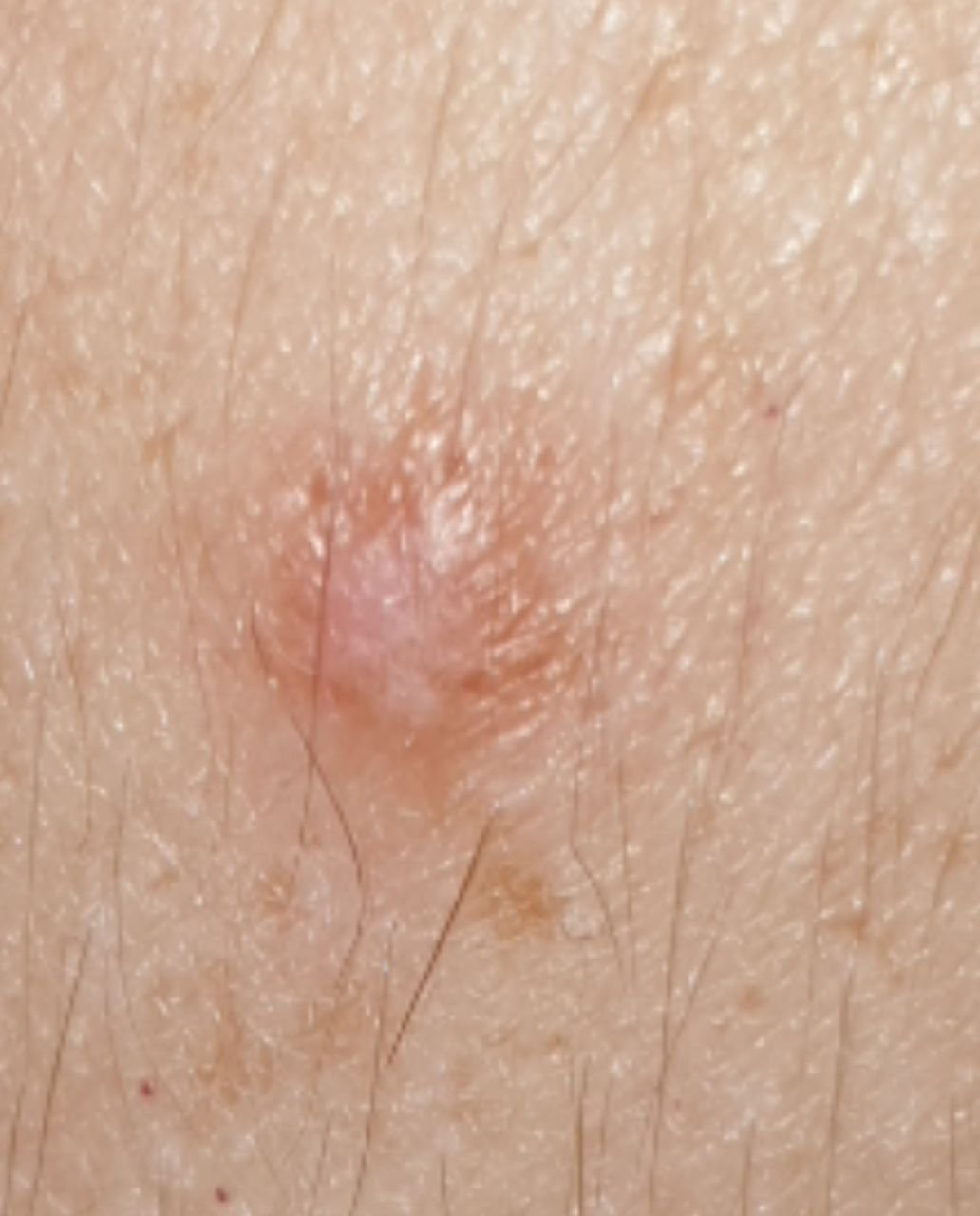
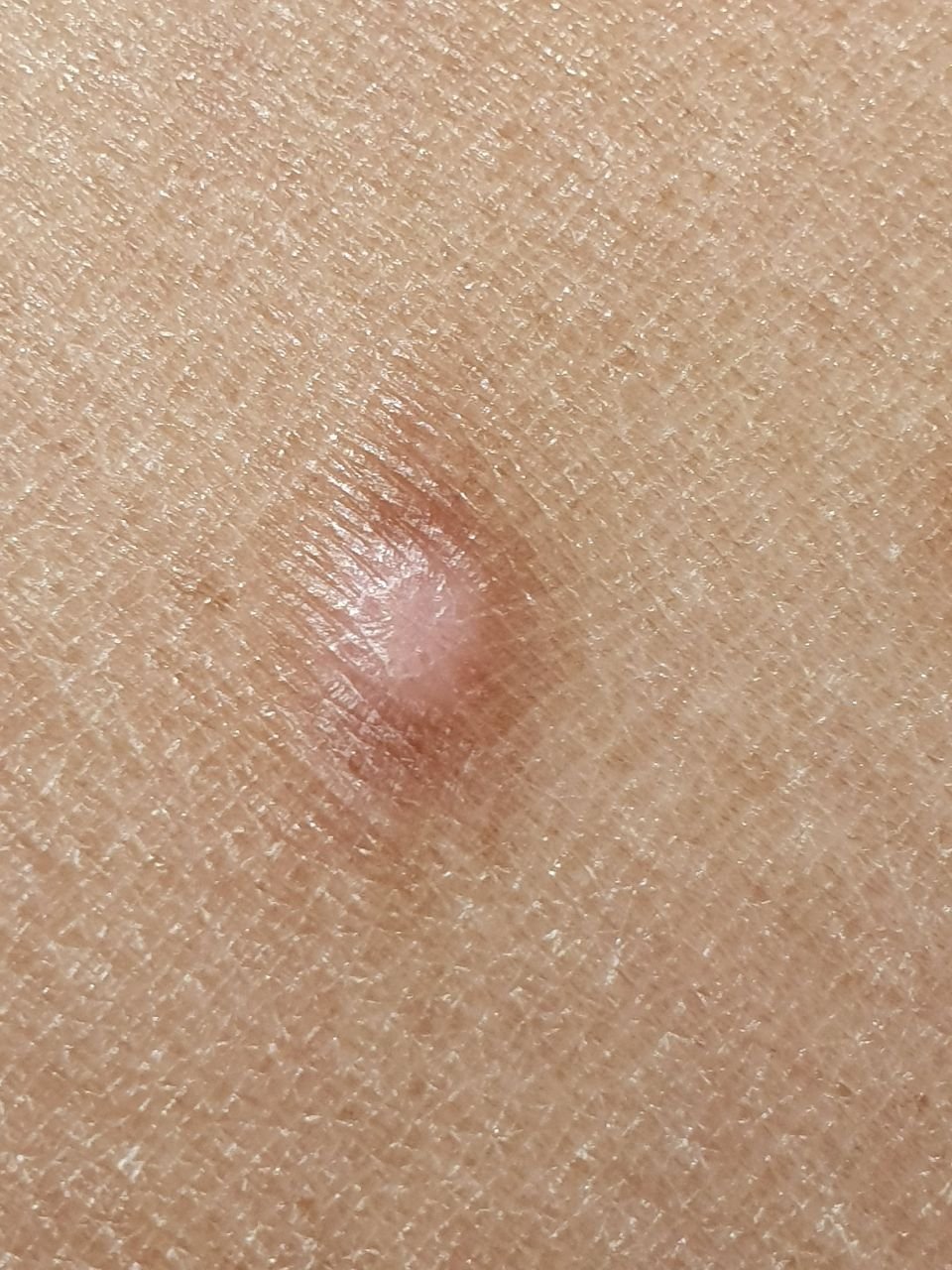
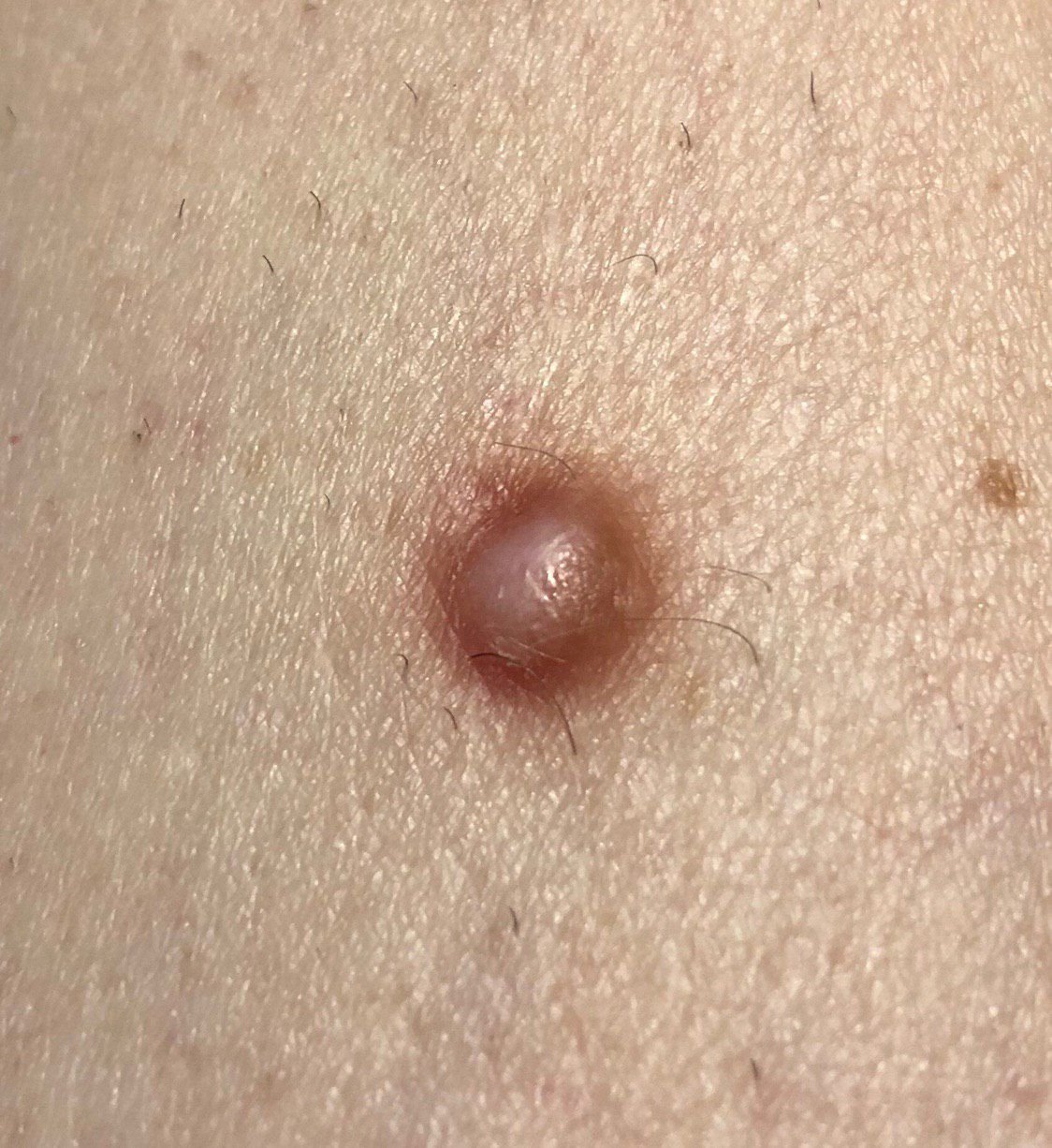
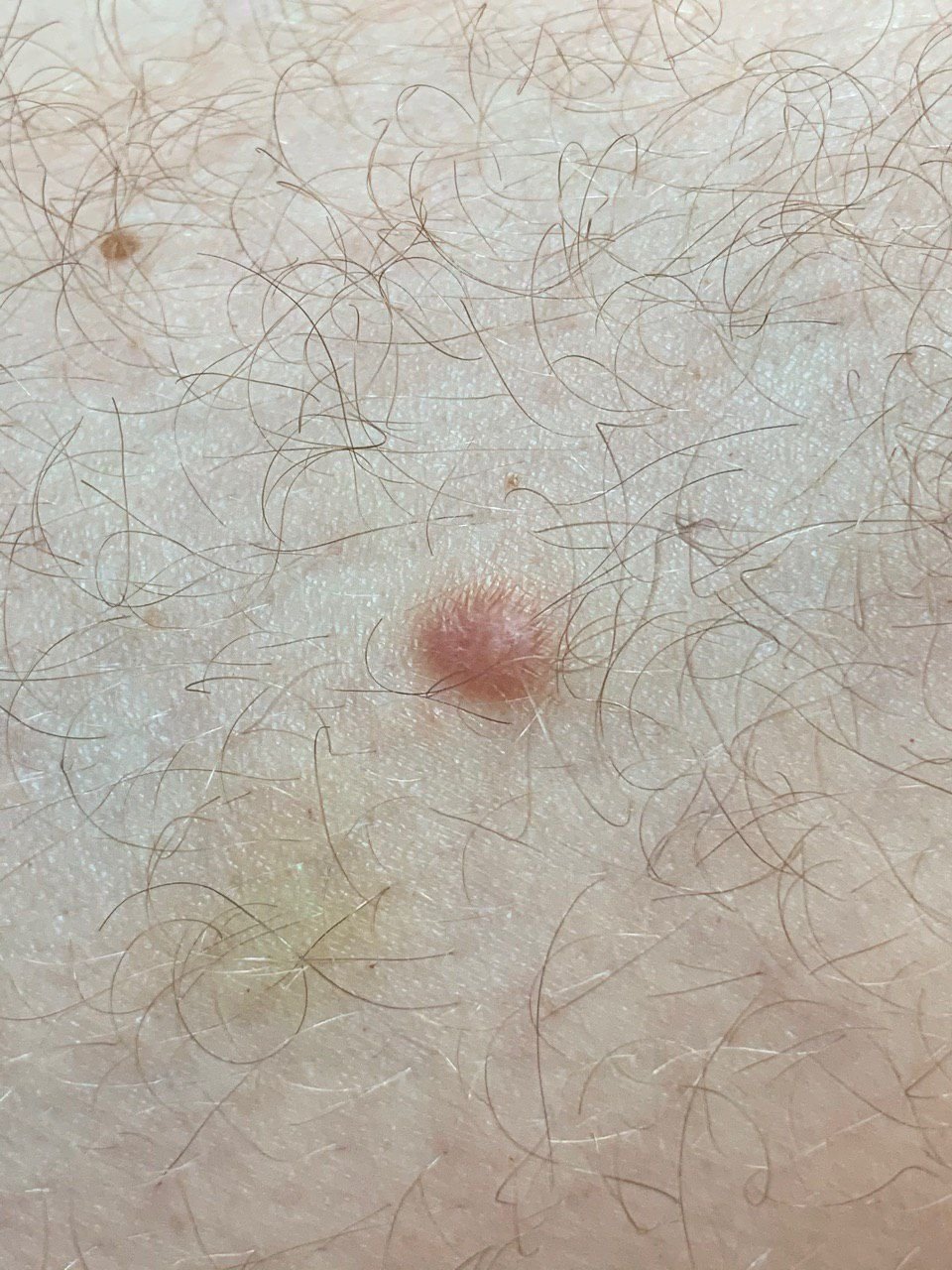
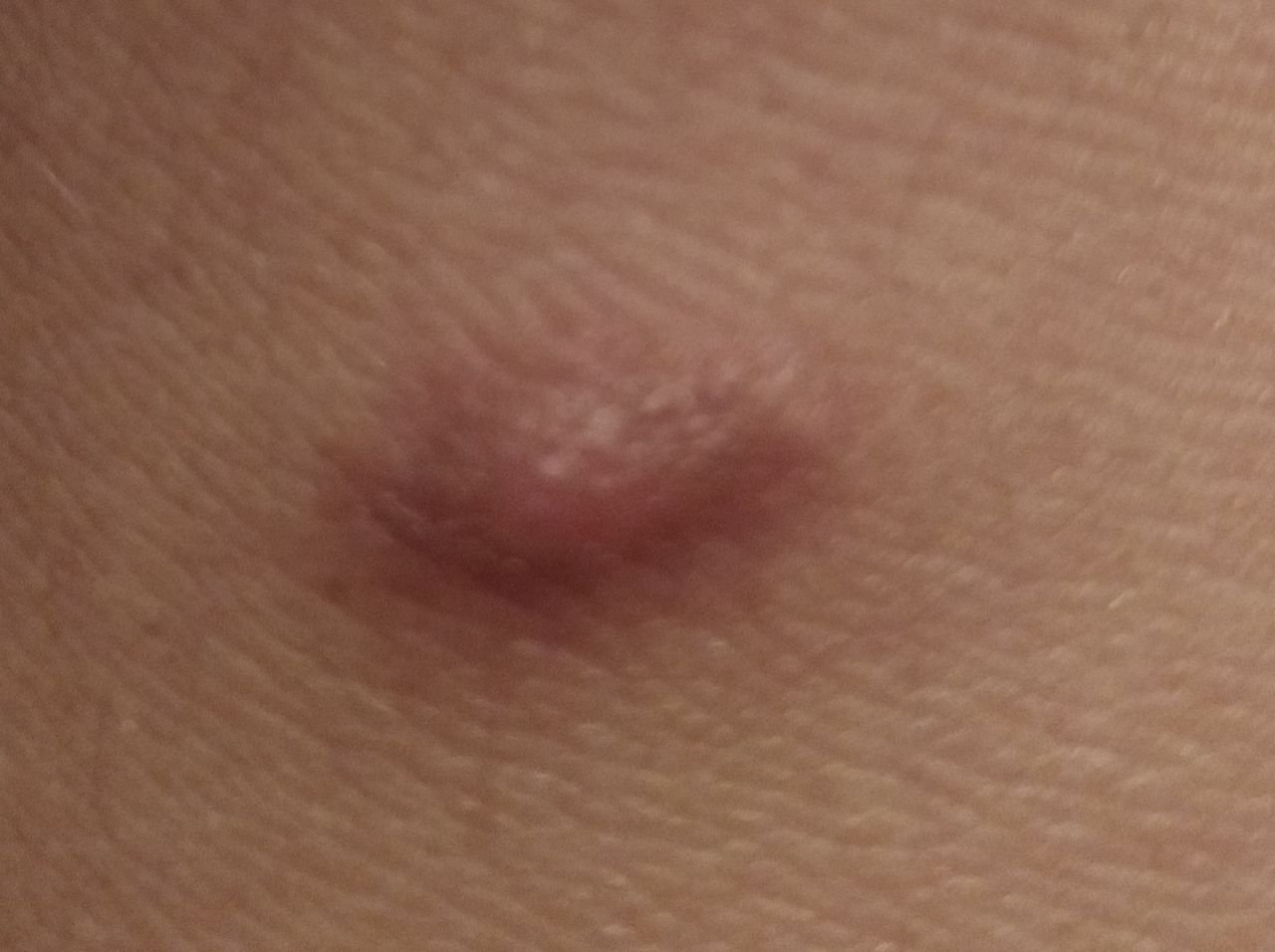
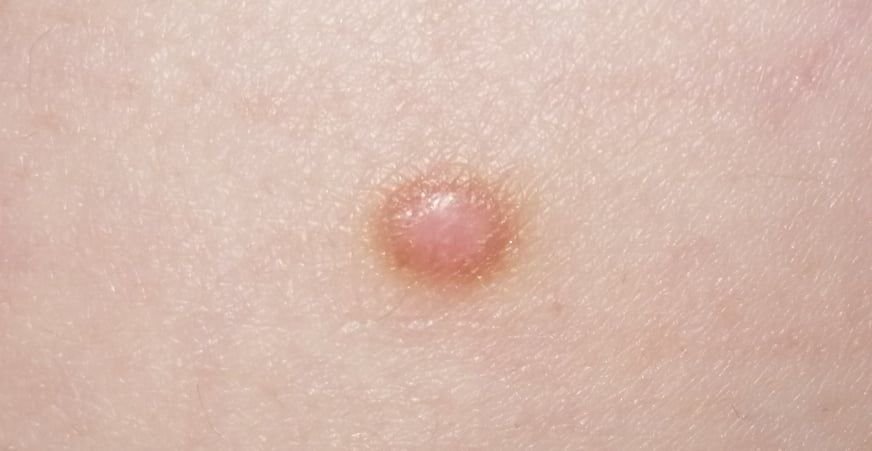
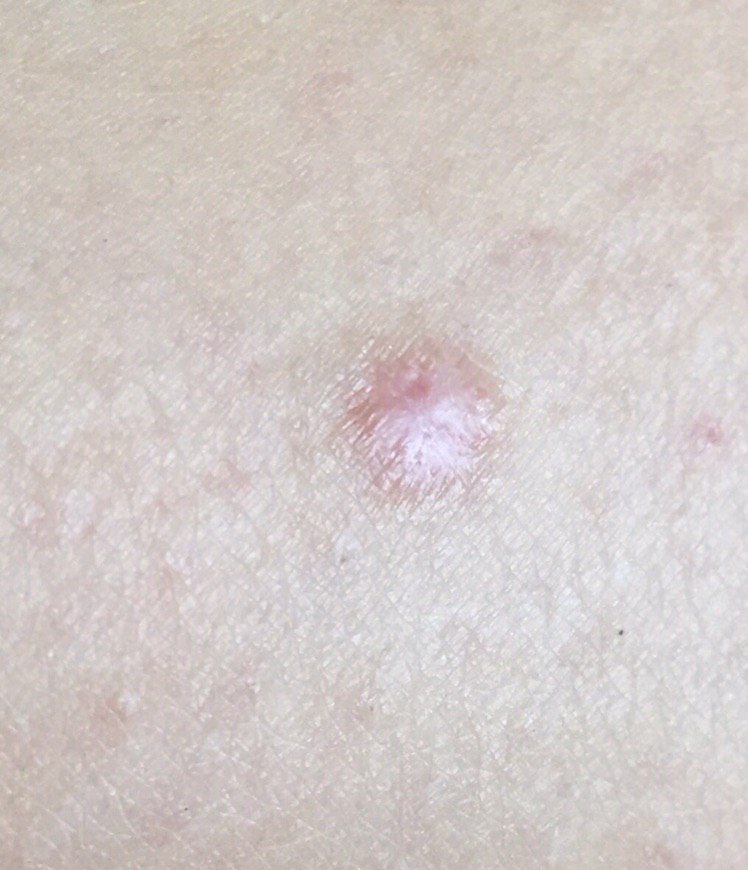
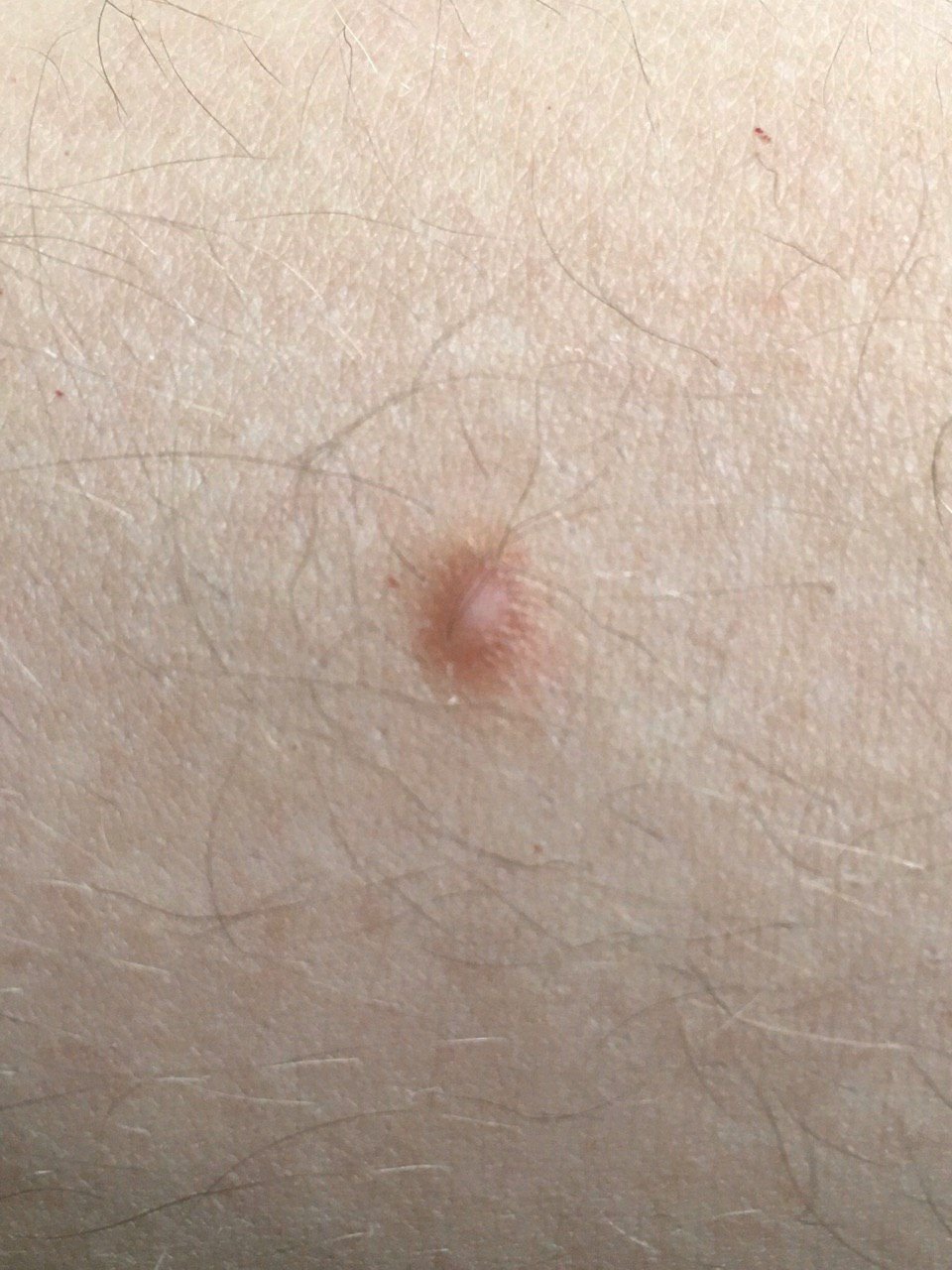
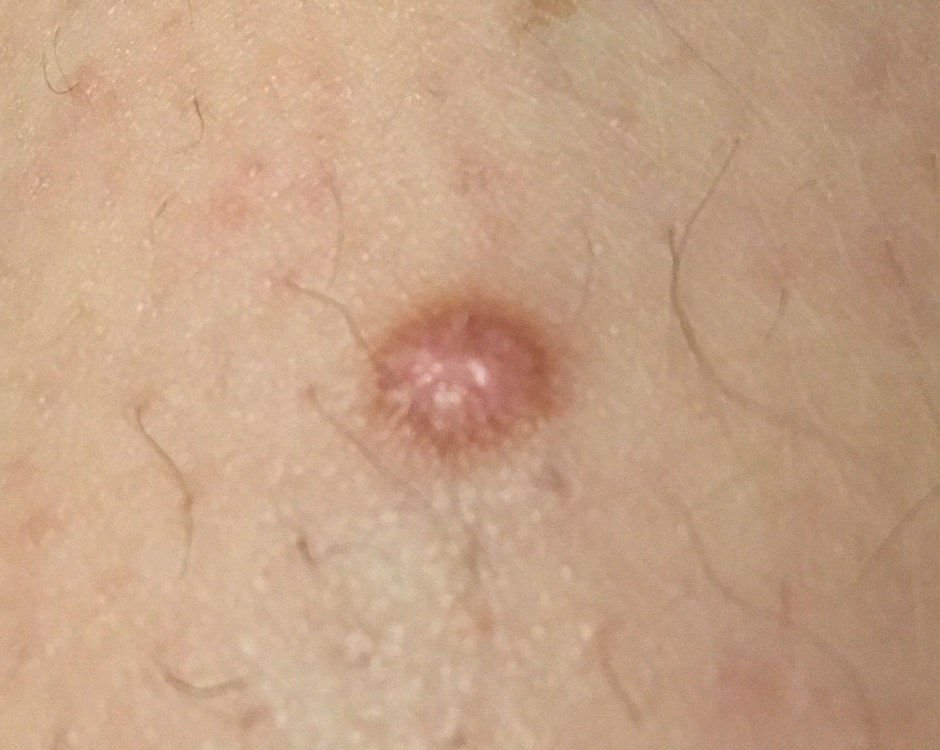
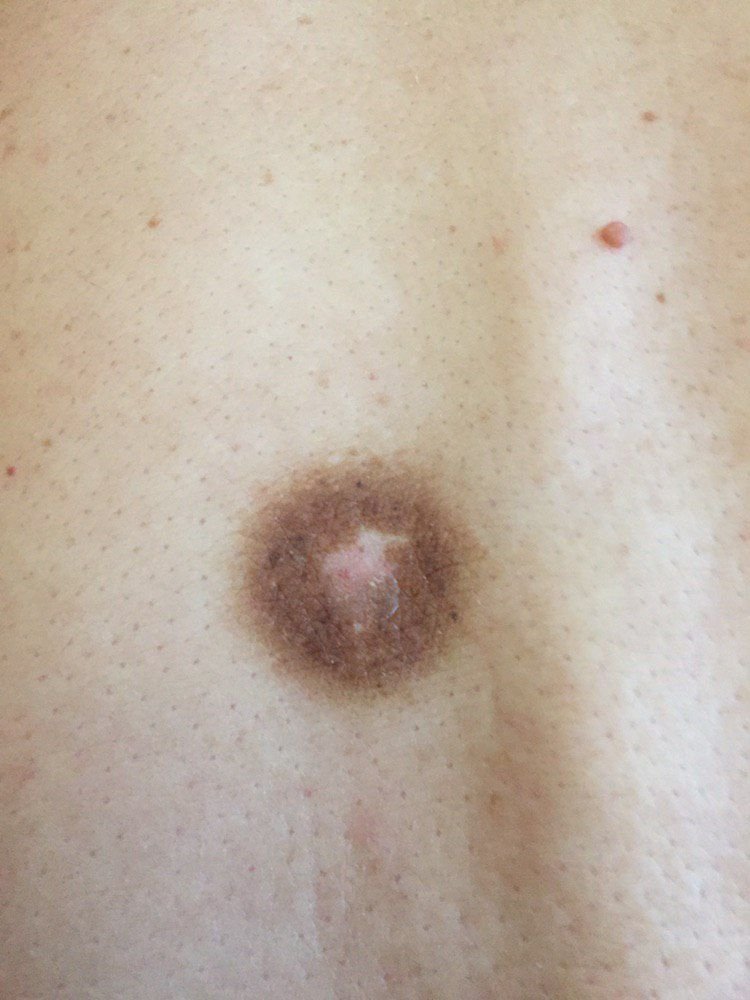
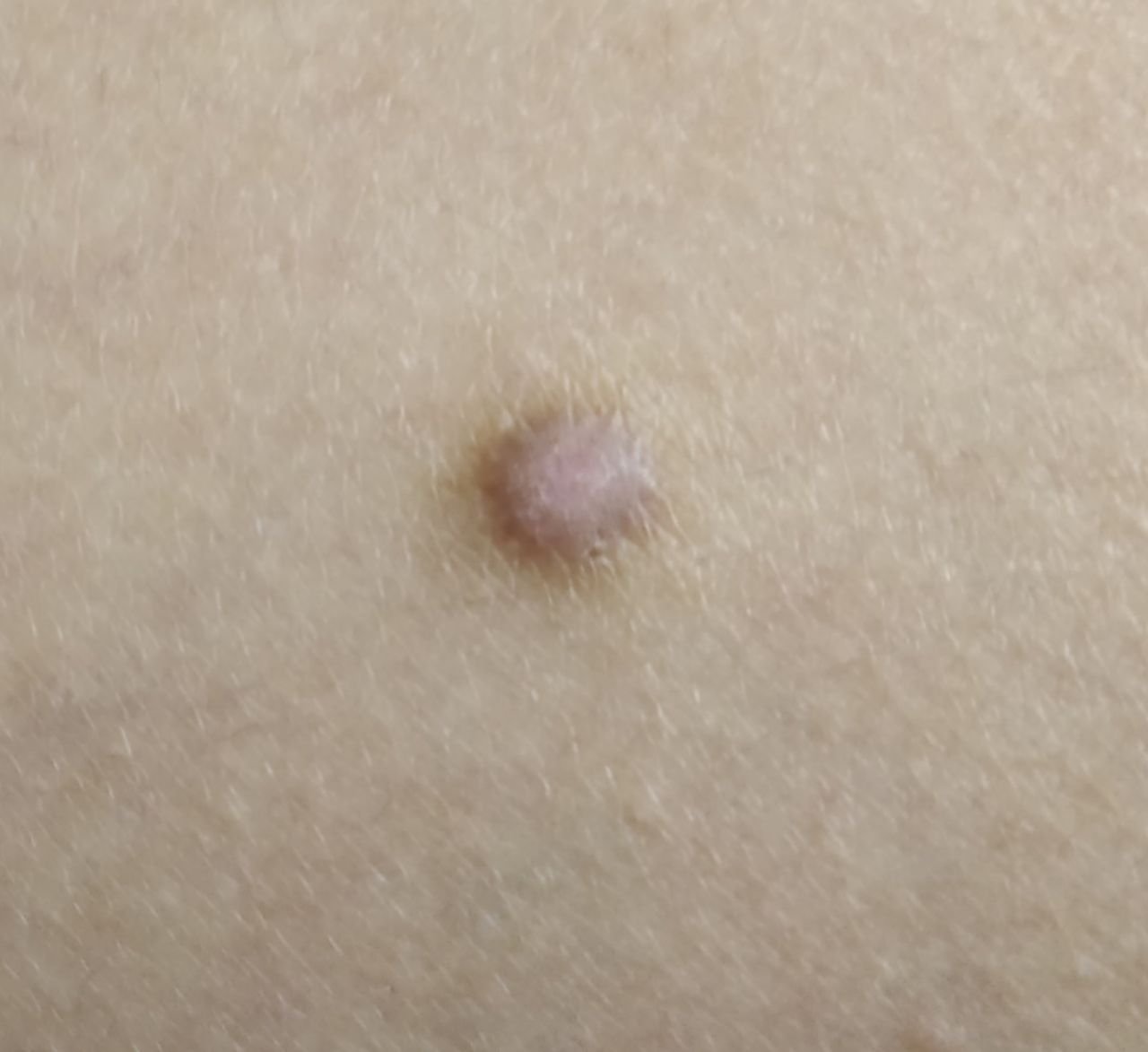
Podczas wizualnej inspekcji dermatofibromy wyglądają na lekko wklęsłe lub półkuliste wzrosty, często symetryczne (zwykle owalne lub okrągłe). W niektórych przypadkach zmiana może mieć kształt wrzecionowaty. Powierzchnia dermatofibromy jest zazwyczaj gładka, przy czym wzór skóry często jest nieobecny w centrum. Rzadziej można zaobserwować mały guzowaty wygląd lub lekkie łuszczenie.
Granice dermatofibromy mogą być wyraźne i dobrze zdefiniowane (typowe dla form półkulistych) lub mniej wyraźne (szczególnie gdy wzrost jest płaski lub lekko wklęsły). Kolor zmiany waha się od koloru cielistego do odcieni szaro-brązowych, z nierównym rozmieszczeniem pigmentu. Intensywność koloru ma tendencję do stopniowego wzrastania od środka w kierunku zewnętrznych krawędzi, przy czym centrum jest często jaśniejsze, a obwód ciemniejszy. W większych dermatofibromach można zaobserwować różnorodność kolorów w całej zmianie, w tym obszary polichromowe (wielokolorowe).
Włosy zazwyczaj nie występują w centralnej części dermatofibromu, ale w niektórych przypadkach mogą rosnąć małe włosy na obwodzie, szczególnie w większych zmianach. Dermatofibromy zazwyczaj nie przekraczają 10 mm średnicy, a większość z nich jest mniejszych. Większe zmiany są rzadkie i określane są jako „gigantyczne dermatofibromy.” Wysokość półkulistych zmian nad skórą wynosi zazwyczaj od 5 do 7 mm.
Przy palpacji dermatofibromy są twarde i gęste. Obecny jest charakterystyczny objaw znany jako „objaw dołka”: gdy otaczająca skórka jest uciskana, w centrum zmiany powstaje wgłębienie. Ogólnie rzecz biorąc, nie ma subiektywnych objawów związanych z dermatofibromami, chociaż rzadko może występować łagodne swędzenie.
Dermatofibromy najczęściej znajdują się na kończynach dolnych i obręczy barkowej, a inne lokalizacje występują rzadziej. W przypadku gigantycznych dermatofibromów najczęściej spotyka się je w okolicy sakro-glutealnej.
Opis dermatoskopowy
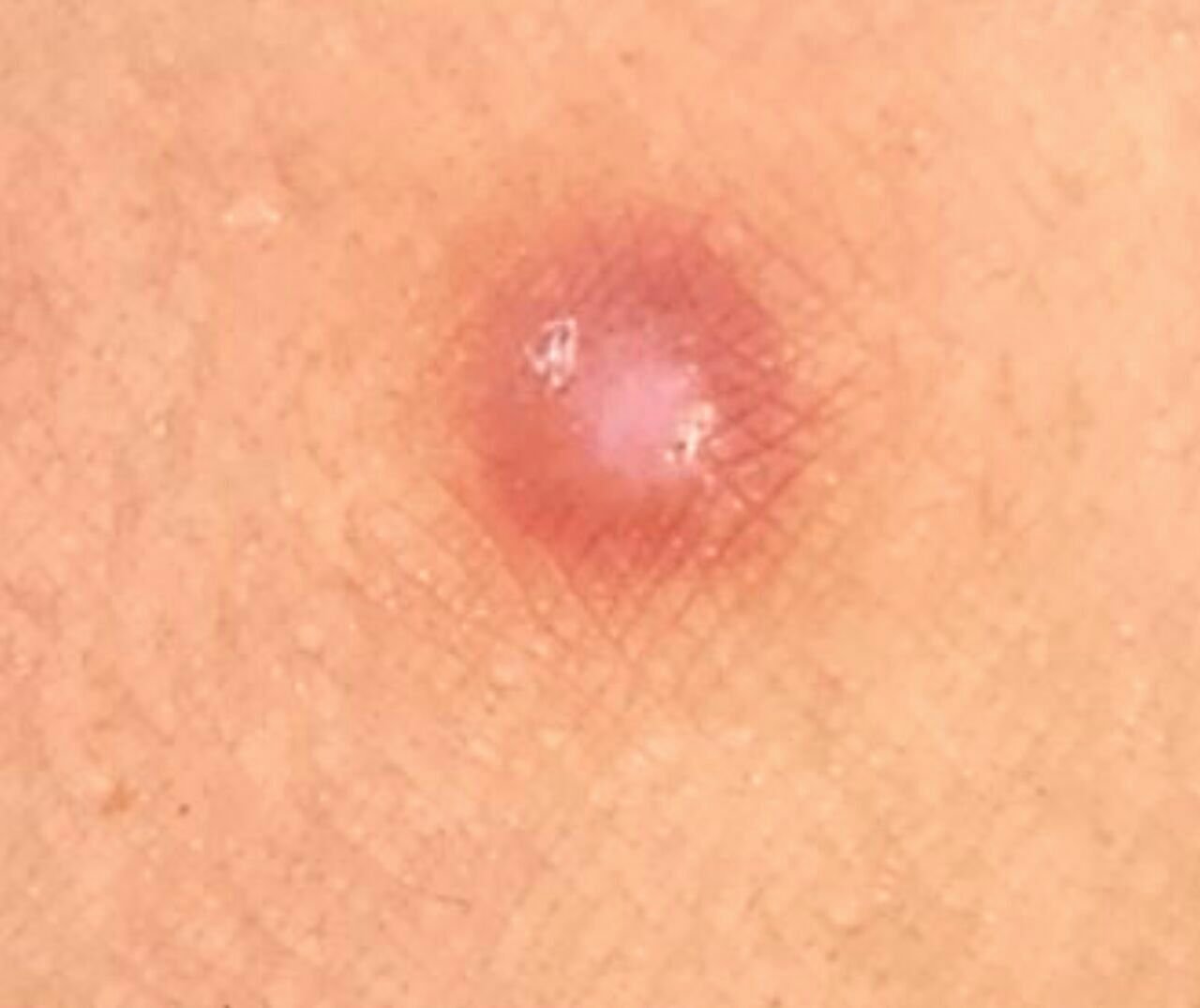
Badanie dermatoskopowe dermatofibromów zwykle ujawnia następujące cechy:
- Hipopigmentacja w obszarze centralnym: Centralna część dermatofibromu często wydaje się jaśniejsza w kolorze w porównaniu do obszarów zewnętrznych.
- Nieregularne kontury obszaru centralnego: Granice hipopigmentowanego obszaru centralnego mogą być niejasne lub nieregularne w kształcie.
- Obwodowa strefa jasnobrązowa: Jasnobrązowy obszar otaczający strefę centralną jest cechą powszechną.
- Delikatna sieć pigmentowa: Obwodowa strefa często wykazuje delikatną sieć pigmentową z małymi komórkami.
- Łagodne przejście do zdrowej skóry: Obwodowa strefa łagodnie przechodzi w otaczającą zdrową skórę, bez nagłych granic.
- Równomiernie drobno-meshed struktura: W punkcie, gdzie zmiana styka się ze zdrową skórą, może być widoczna drobna, równomiernie rozmieszczona struktura siatki.
- Okazjonalna obecność naczyń: Punkcikowe naczynia krwionośne mogą być czasami widoczne w zmianie.
Diagnostyka różnicowa
Dermatofibromy muszą być różnicowane z innymi pigmentowanymi lub guzkowatymi zmianami skórnymi, w tym:
- Prosty znamię
- Znamię brodawkowate
- Komedy
- Hemangioma
- Niektóre niebieskie
- Znamię dysplastyczne
- Keratoakantom
- Rak podstawnokomórkowy
- Melanoma guzkowe
- Dermatofibrosarcoma protuberans
Ryzyka
Dermatofibromy są zazwyczaj łagodne i nie stanowią znacznego ryzyka przekształcenia w nowotwór złośliwy. W przypadku braku czynników zewnętrznych, takich jak uraz, infekcja lub inne szkodliwe wpływy, ryzyko złośliwej degeneracji pozostaje minimalne, podobnie jak w przypadku zdrowej skóry. Objawy potencjalnej złośliwości obejmują zauważalne zmiany w wyglądzie dermatofibromu, nowe doznania, takie jak ból lub tkliwość, lub pojawienie się objawów, które wcześniej nie występowały.
W porównaniu do innych rodzajów łagodnych zmian skórnych, dermatofibromy niosą nieco wyższe ryzyko przekształcenia się w nowotwory złośliwe. Jednak to ryzyko jest zazwyczaj mniejsze niż 1%, a dla większości osób nie stanowi to głównego problemu. Duże dermatofibromy lub te, które szybko zmieniają wygląd, powinny być uważnie monitorowane pod kątem jakichkolwiek oznak złośliwości.
Taktyka
Jeśli nie zaobserwowano zmian w wyglądzie dermatofibromy i nie występują objawy takie jak ból lub dyskomfort, zazwyczaj wystarczające jest samodzielne monitorowanie. Powinno to obejmować coroczne kontrole, z pomocą innych, jeśli zmiana znajduje się w trudno dostrzegalnym miejscu. Jeśli dermatofibroma doświadczy urazu mechanicznego, wykazuje zmiany w wyglądzie lub jeśli pojawią się nowe doznania, ważne jest, aby skonsultować się z dermatologiem lub onkologiem.
Specjalista medyczny zdecyduje, czy konieczne jest ciągłe monitorowanie, czy chirurgiczne usunięcie. Dermatofibromy, które są narażone na przewlekłe podrażnienie, np. od odzieży, biżuterii lub specyficznych czynności zawodowych, powinny być rozważane do usunięcia, aby zapobiec dalszym urazom.
Dokumentacja fotograficzna zmiany skórnej może stanowić przydatny zapis, pozwalający na identyfikację jakichkolwiek zmian w czasie. Osoby z wieloma nowotworami skórnymi, w tym dermatofibromami, powinny także przechodzić badania przez dermatologa lub onkologa przynajmniej dwa razy w roku (zazwyczaj przed i po miesiącach letnich). Utrzymywanie mapy nowotworów skórnych jest również zalecane, aby uprościć monitorowanie, śledzić zmiany i identyfikować jakiekolwiek nowe zmiany.
Leczenie
Jedyną zalecaną metodą leczenia dermatofibromów jest chirurgiczne wycięcie, wykonane przy użyciu klasycznych technik, skalpela elektrycznego lub skalpela radiowego. Badanie histologiczne usuniętej tkanki jest niezbędne do potwierdzenia łagodnego charakteru zmiany.
Metody destrukcyjne, takie jak usuwanie laserowe czy kriodestrukcja, nie są zalecane dla dermatofibromów, ponieważ metody te mogą prowadzić do wysokiego odsetka lokalnych nawrotów i nie zapewniają wystarczającej diagnozy histologicznej.
Profilaktyka
Zapobieganie rozwojowi dermatofibromów i zmniejszanie ryzyka złośliwości wymaga starannej i delikatnej pielęgnacji skóry:
- Unikanie przewlekłego urazu skóry, w tym powtarzalnego tarcia i nacisku.
- Przestrzeganie protokołów bezpieczeństwa, aby zminimalizować narażenie na substancje chemiczne lub promieniowanie uszkadzające skórę.
- Utrzymywanie dobrej higieny osobistej i bycie czujnym na wszelkie zmiany w istniejących zmianach skórnych.
Regularne kontrole dermatofibromów, wczesna konsultacja z pracownikiem służby zdrowia w przypadku jakichkolwiek zmian oraz terminowe usunięcie potencjalnie niebezpiecznych zmian są niezbędne do utrzymania zdrowia skóry.