Onychomycose (ICD-10: B35) 🚨
Onychomycose: Schimmelinfectie van de Nagelplaat
Overzicht
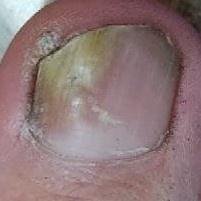
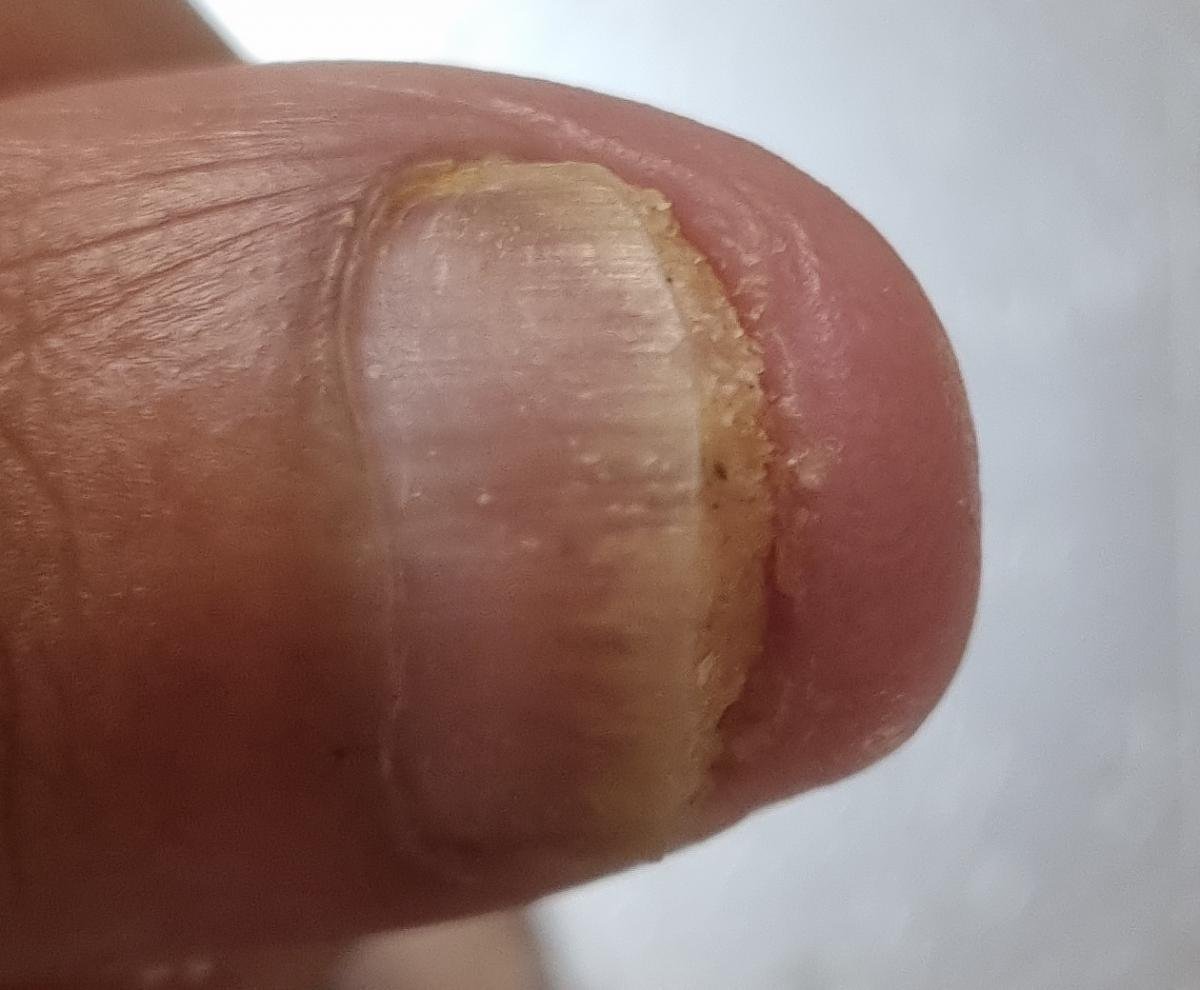
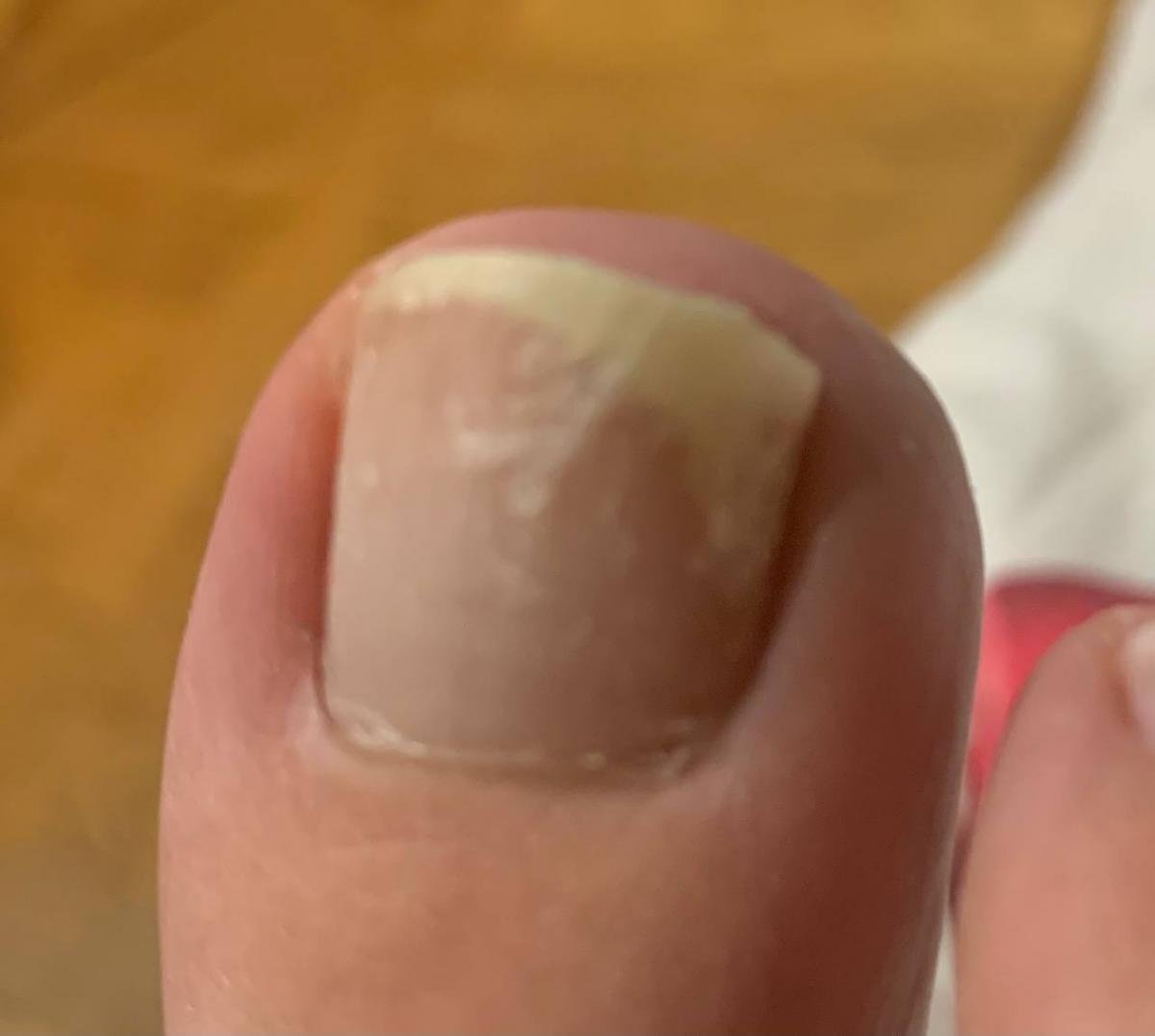
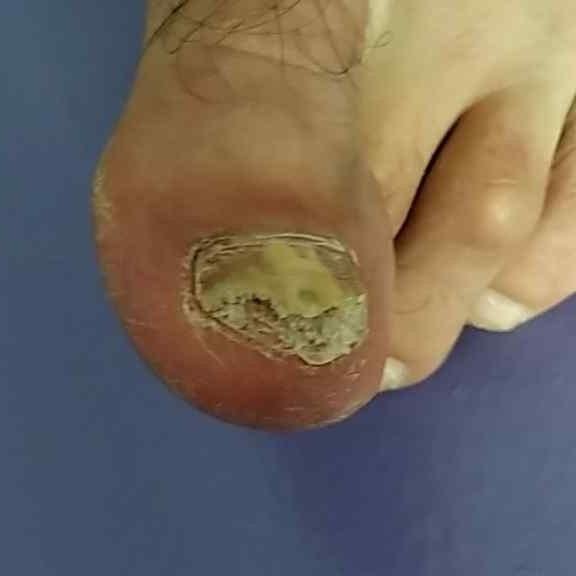
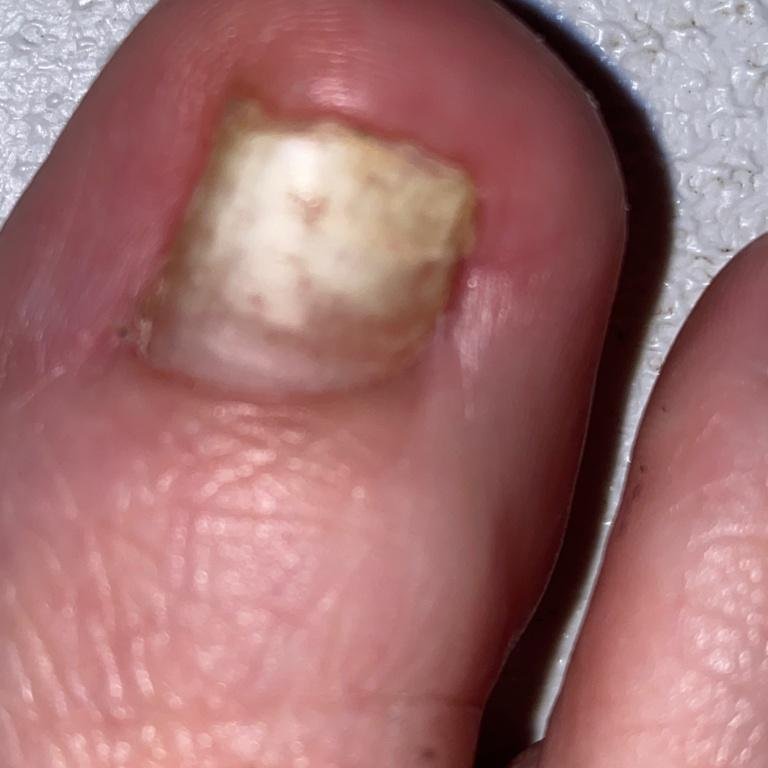
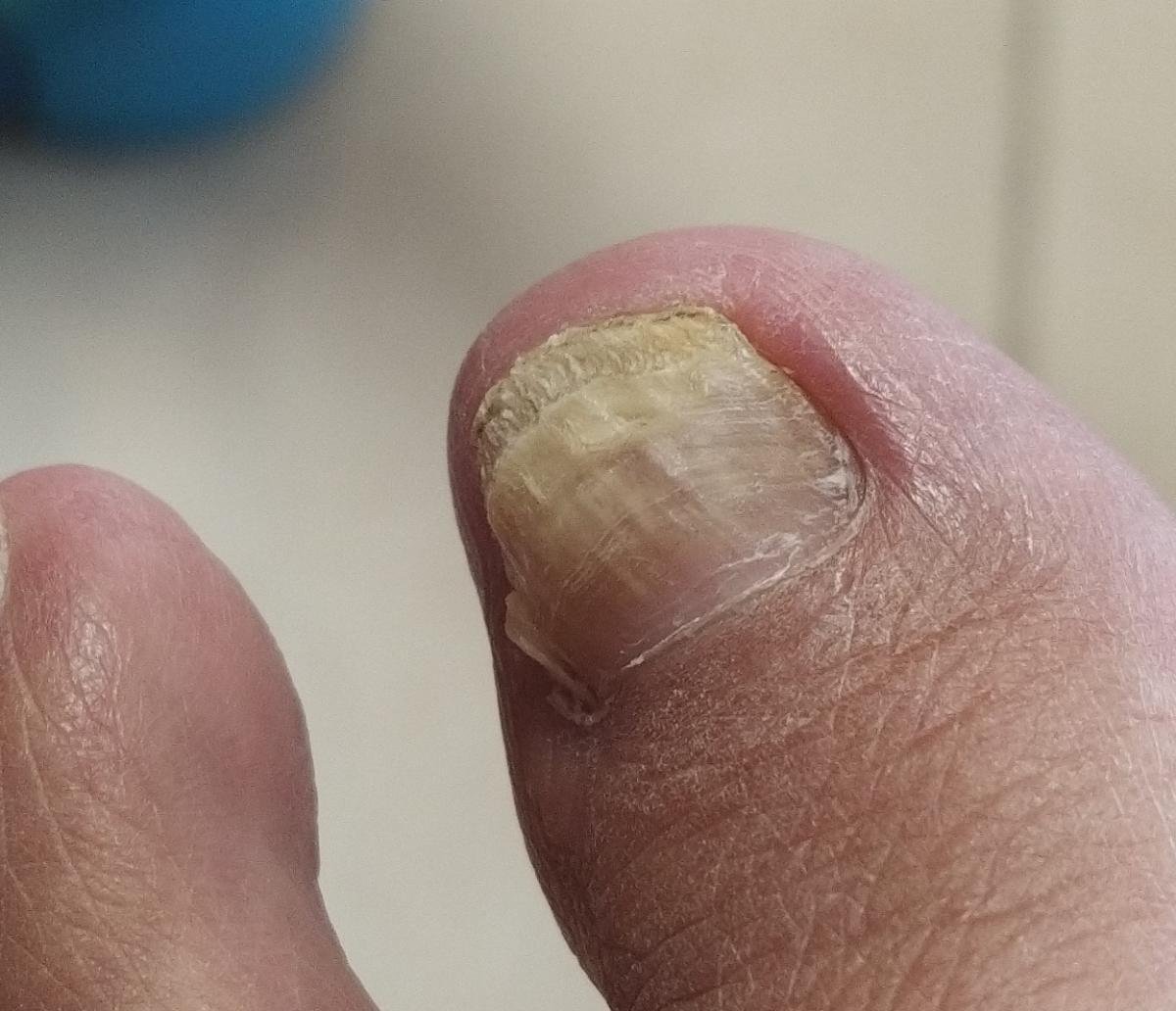
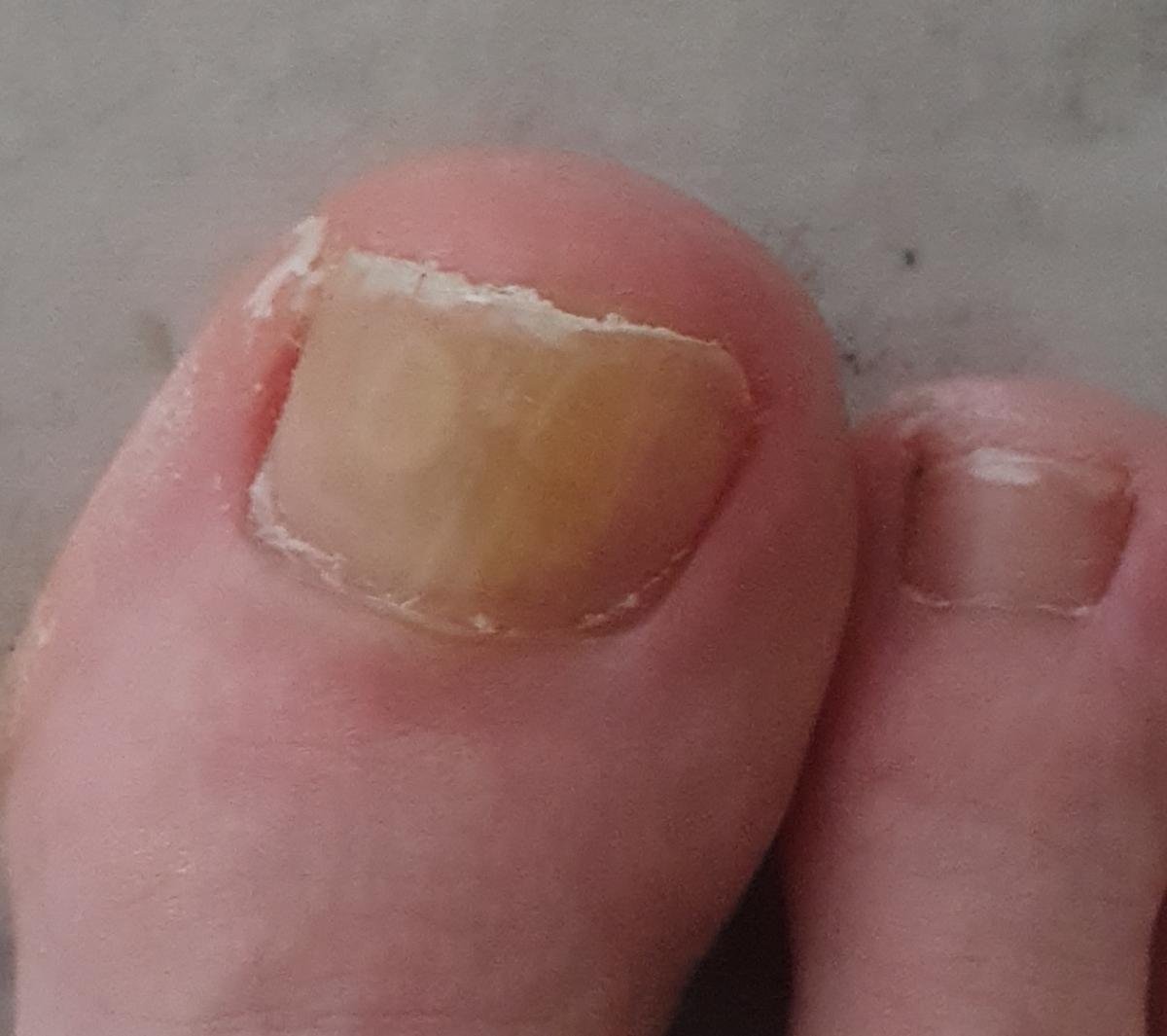
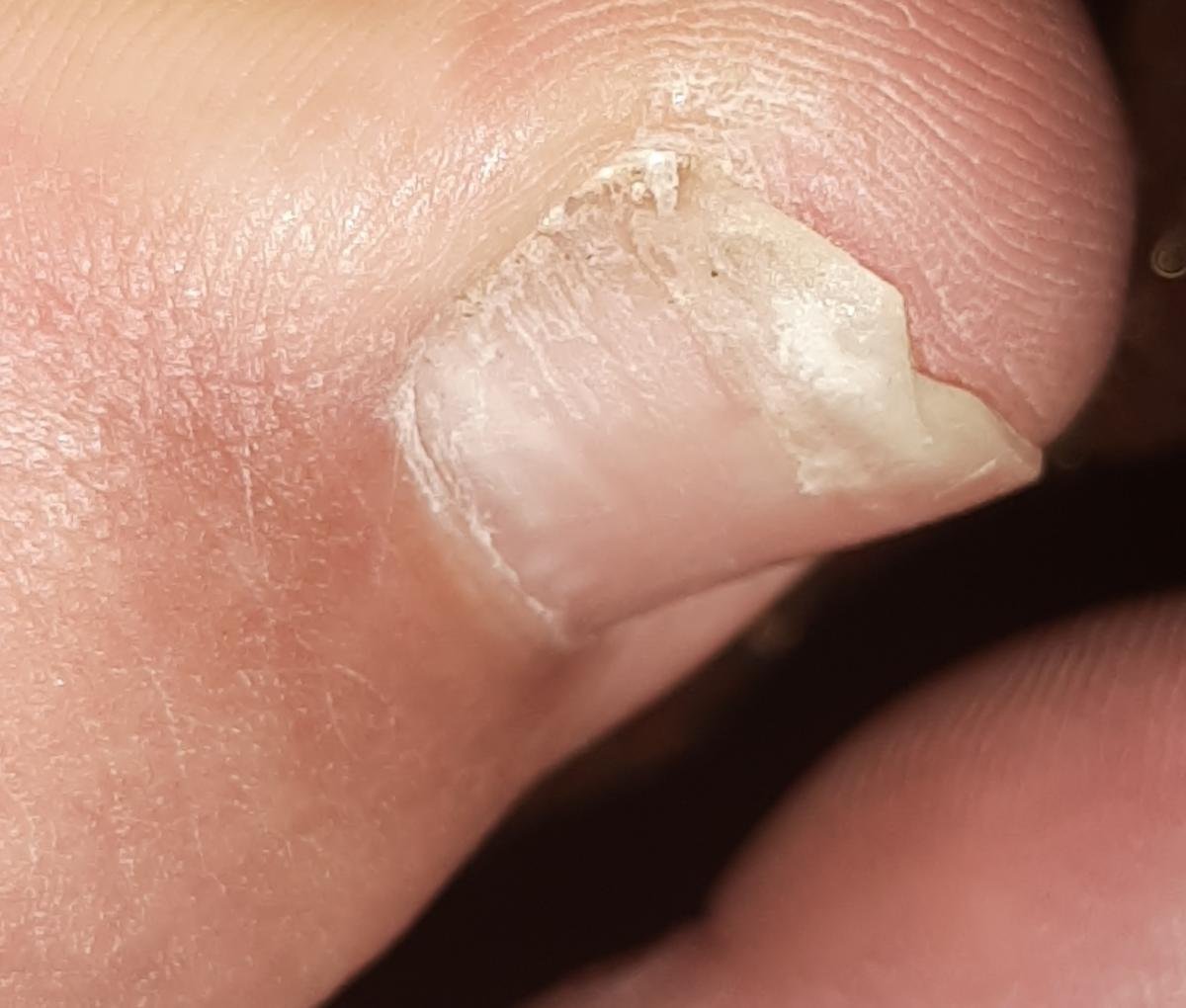
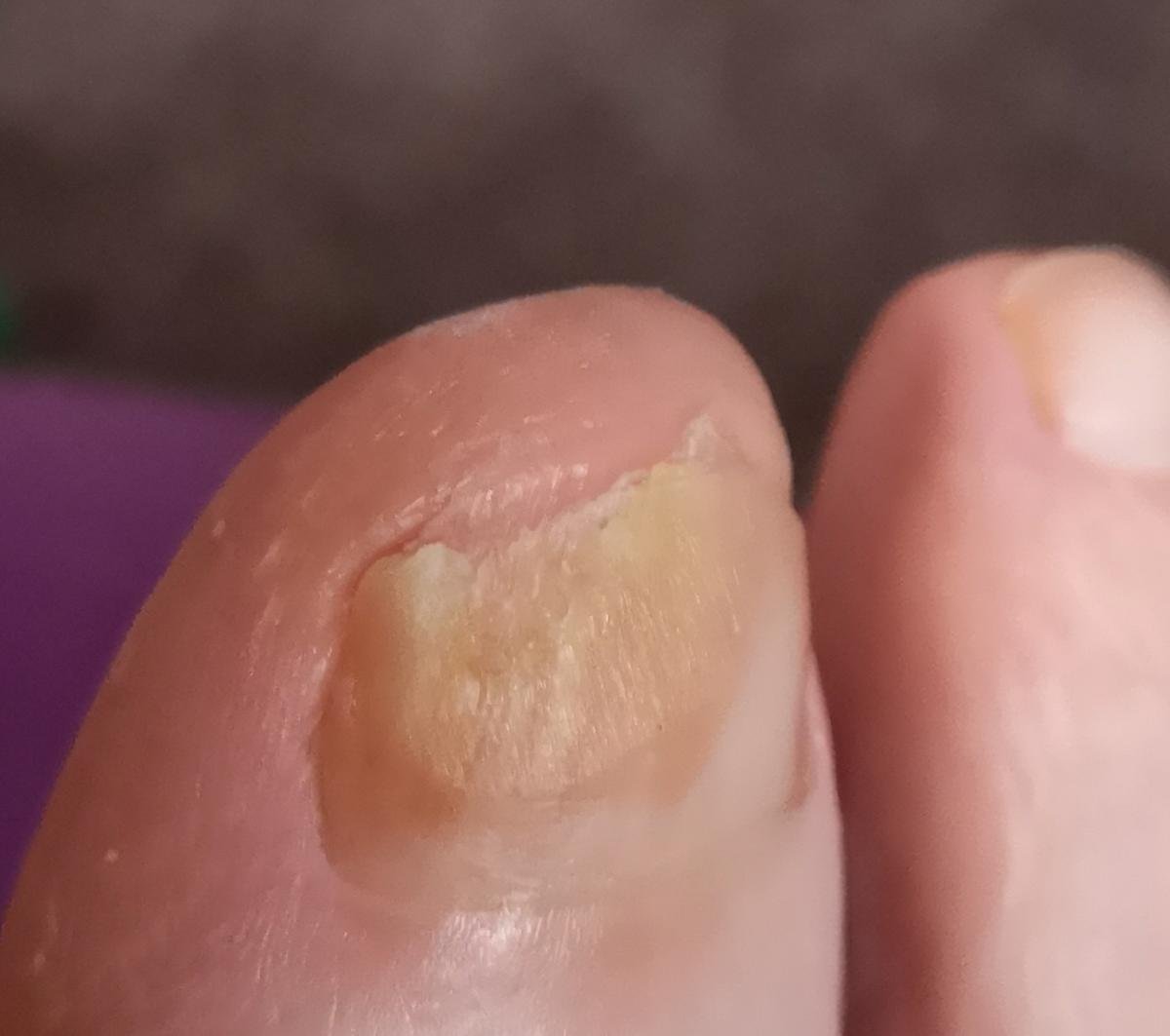
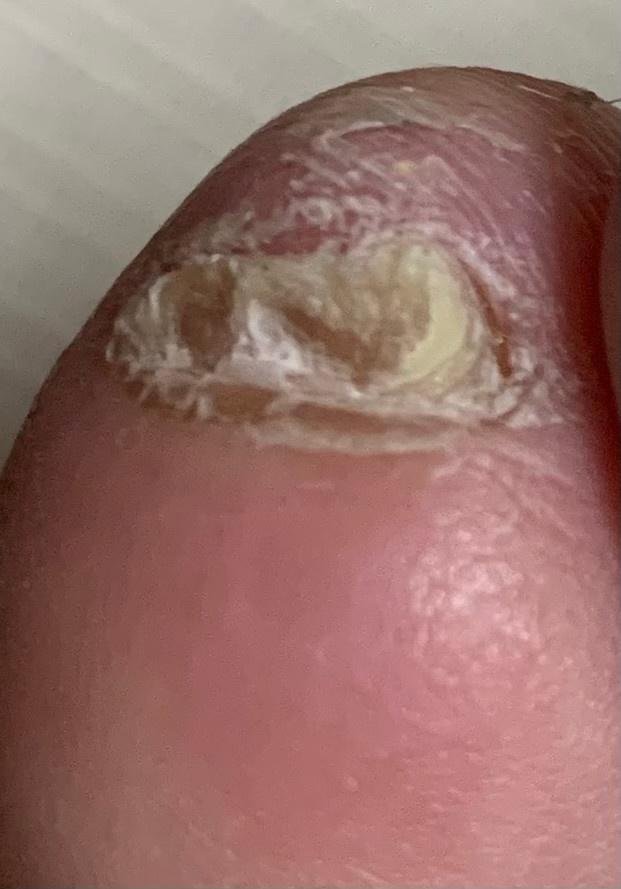
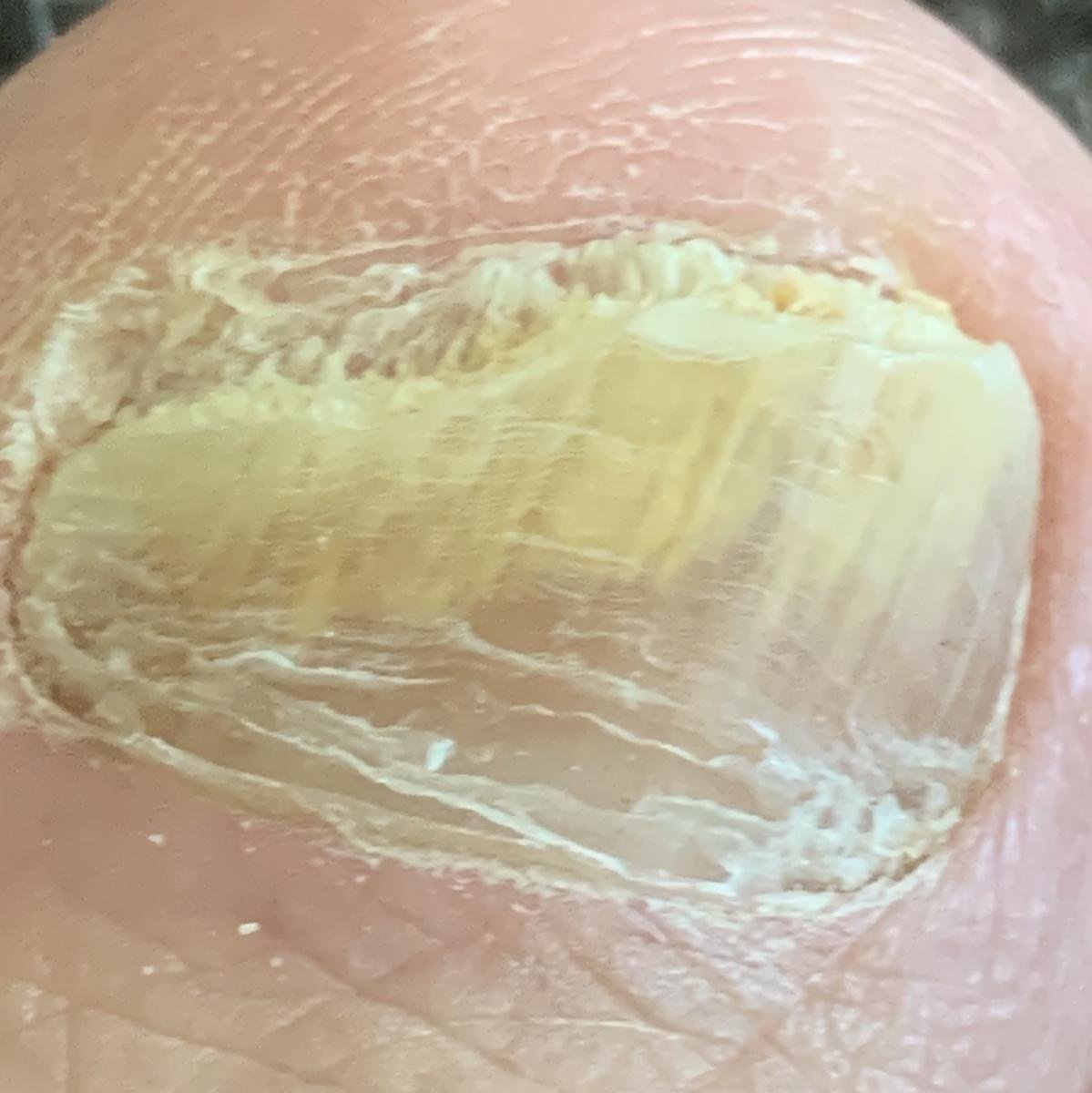
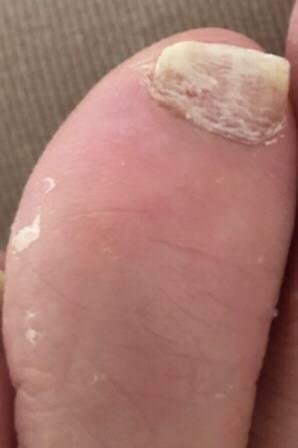
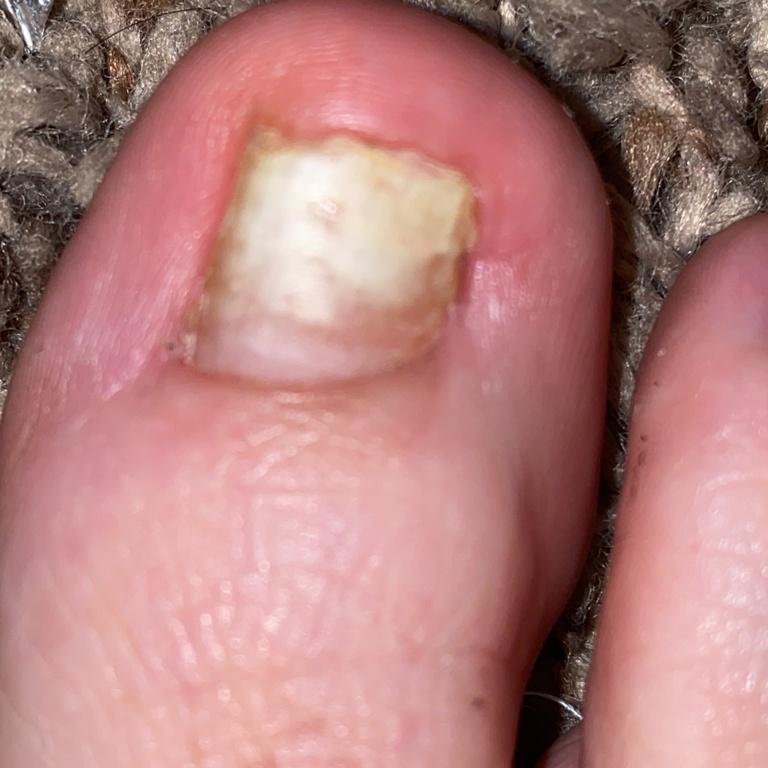
Onychomycose is een chronische schimmelinfectie van de nagelunit, inclusief de nagelplaat, nagelbed en soms de omliggende huid. Het wordt veroorzaakt door dermatofyten, niet-dermatofyte schimmels of gisten (voornamelijk Candida-soorten). Deze aandoening is een van de meest voorkomende nagelaandoeningen wereldwijd en vertegenwoordigt tot 50% van alle nagelziekten.
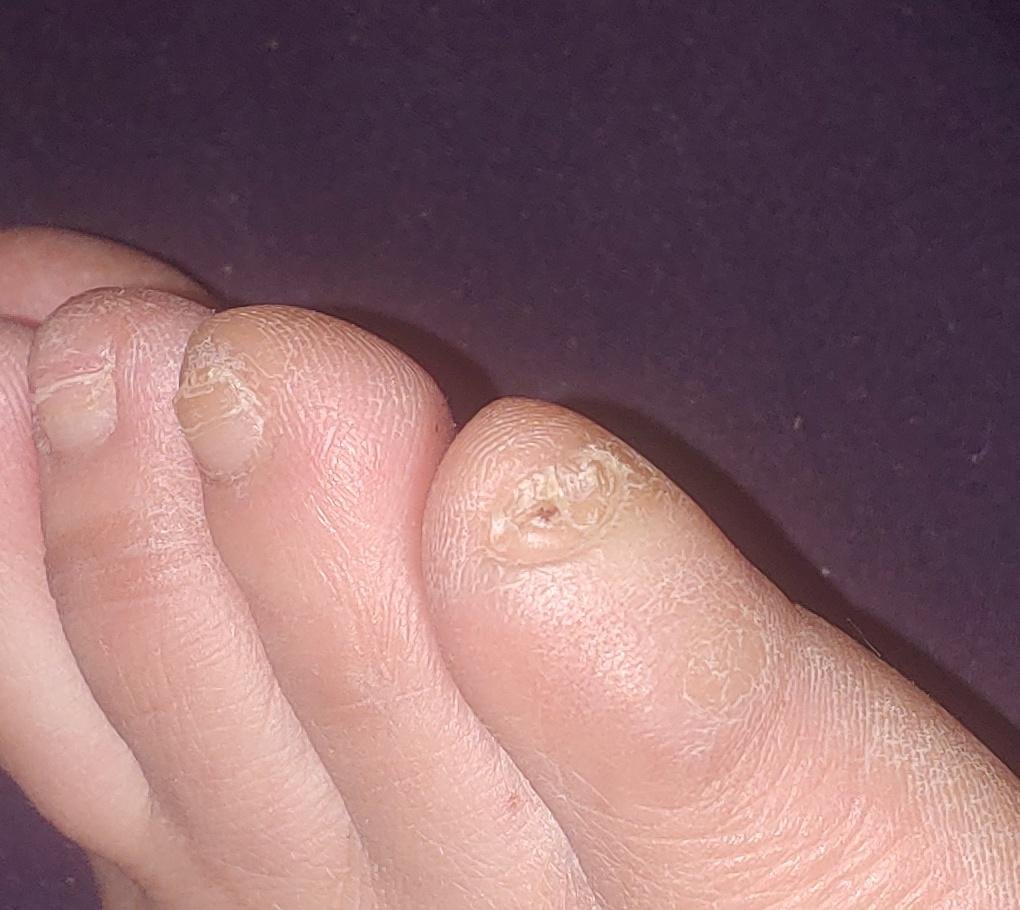
De ziekte treft mensen van alle leeftijden, maar komt vaker voor bij volwassenen en ouderen, met name bij degenen met onderliggende gezondheidsproblemen zoals diabetes, perifeer vaatlijden of immunosuppressie. Onychomycose presenteert zich vaak als verkleuring, verharding, vervorming of afbrokkeling van de nagel, en kan één of meerdere nagels aantasten, doorgaans beginnend bij de teennagels en mogelijk uitbreidend naar de vingernagels.
Zonder behandeling kan onychomycose aanzienlijke ongemakken, secundaire bacteriële infecties en cosmetische ontevredenheid veroorzaken. Het is ook een veelvoorkomende bron van terugkerende schimmeloverdracht naar andere lichaamsdelen of gezinsleden.
Klinische Vormen van Onychomycose
Onychomycose komt voor in verschillende klinische patronen, afhankelijk van de route van schimmelinslag en positie van infectie binnen de nagelunit:
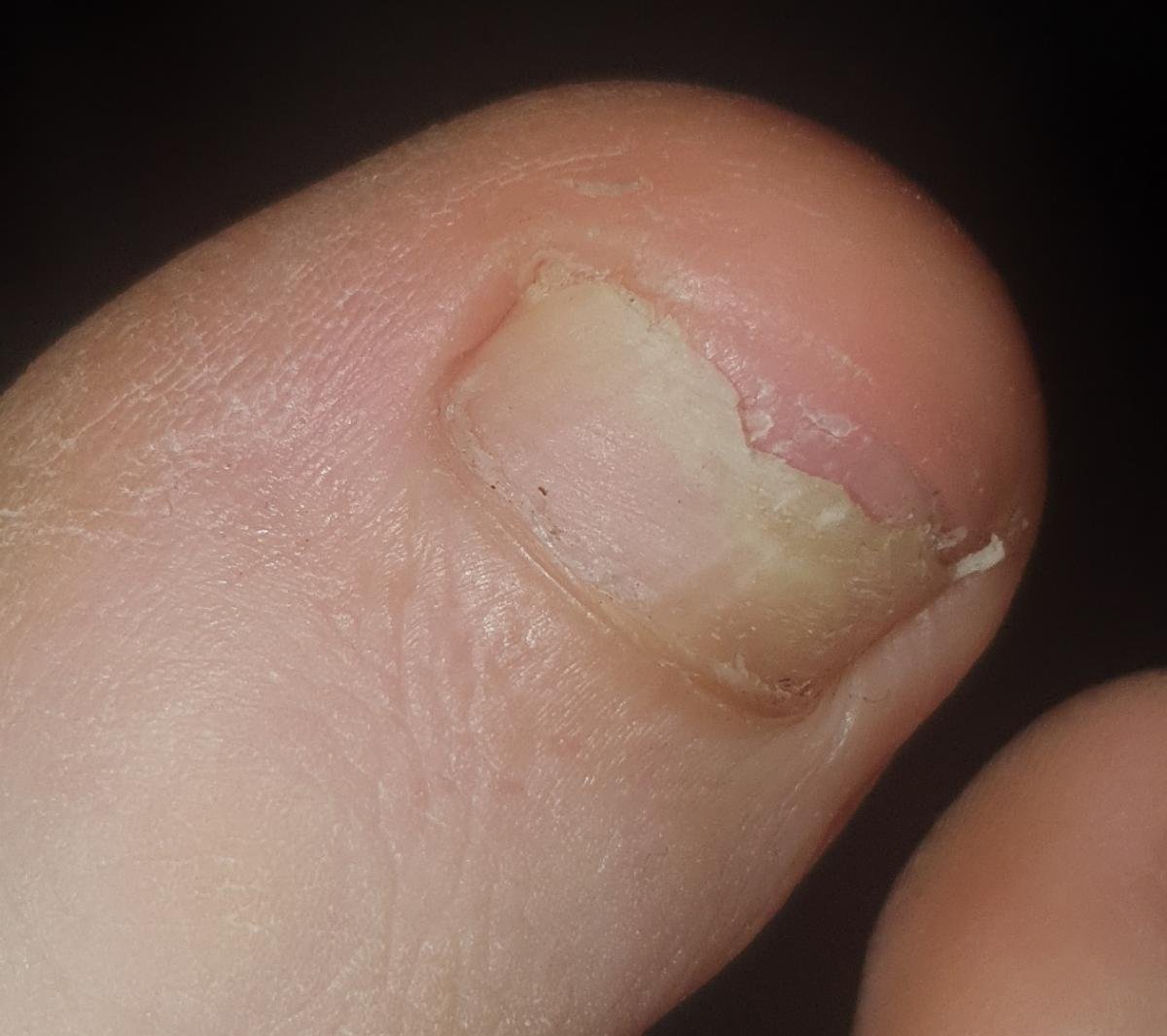
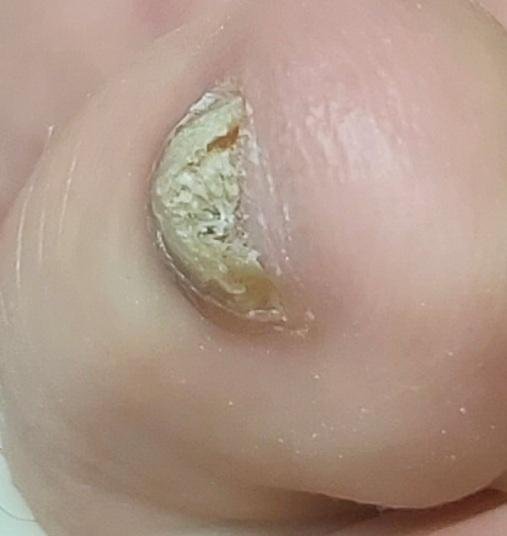
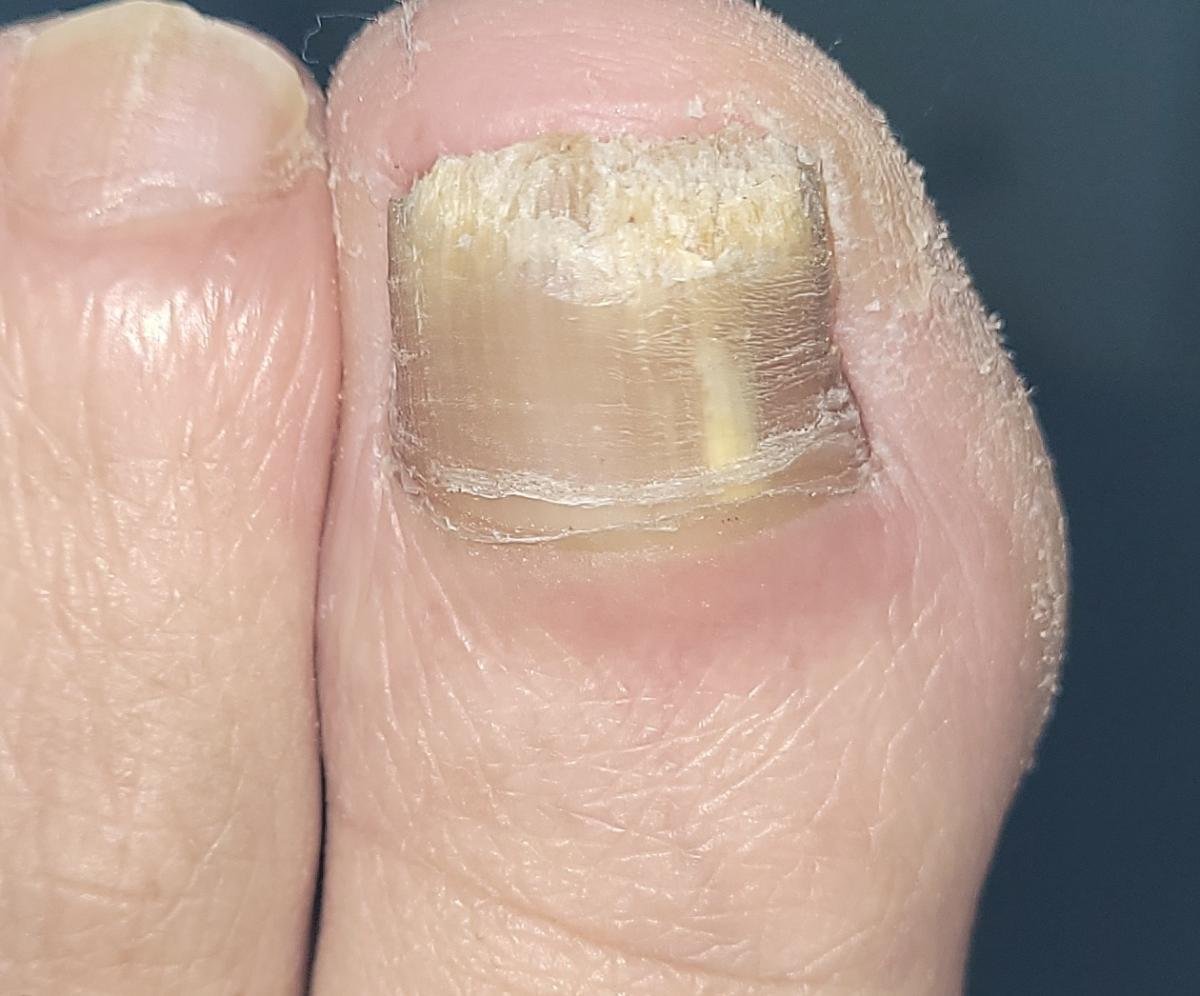
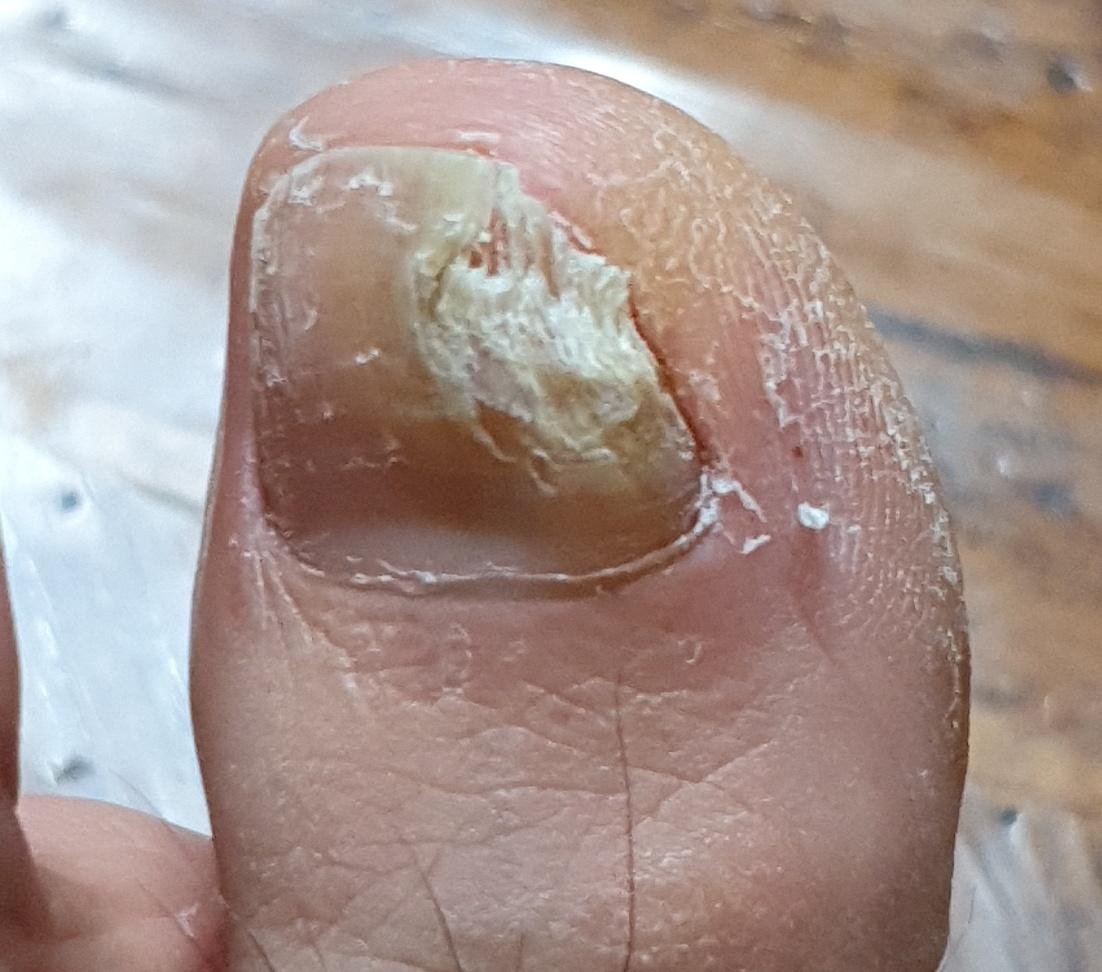
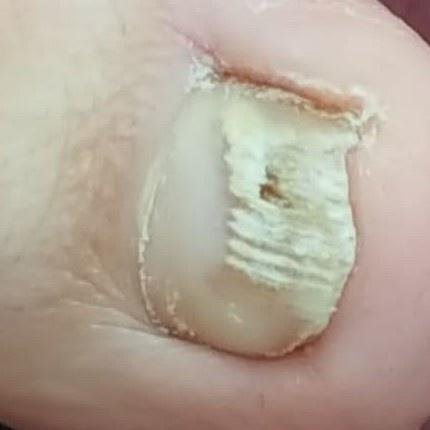
- Distale (Laterale) Subunguale Onychomycose: De meest frequente vorm. Infectie begint bij het hyponychium of de laterale nagelplooi en vordert proximaal langs het nagelbed. Gekenmerkt door gele-witte verkleuring, verdikking, subunguale debris en uiteindelijk loslating (onycholyse);
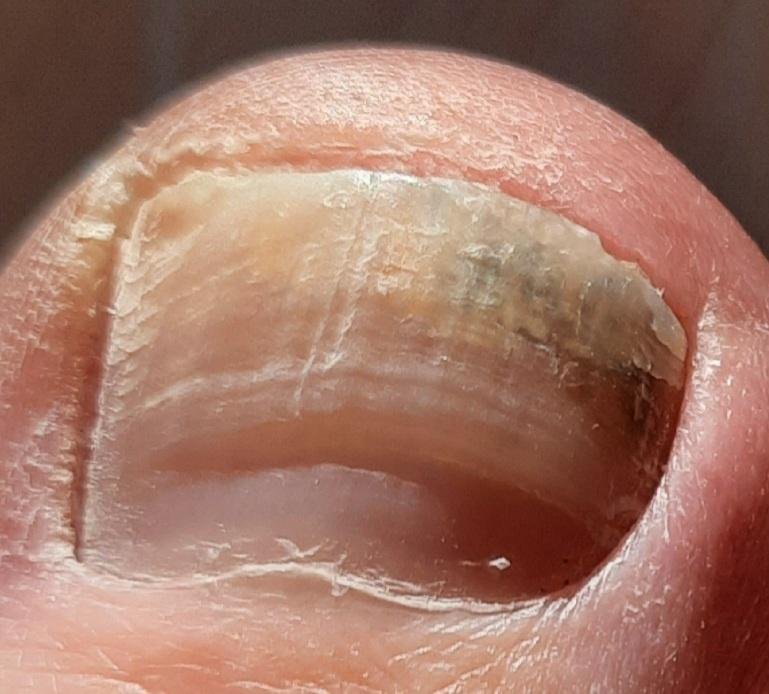
- Proximale Subunguale Onychomycose: Minder vaak; komt voor wanneer schimmels de nagelmatrix binnendringen via de proximale nagelplooi. Het wordt vaker waargenomen bij immuungecompromiteerde individuen. Vroeg tekenen zijn verkleuring nabij de lunula en vervorming van de proximale plaat;
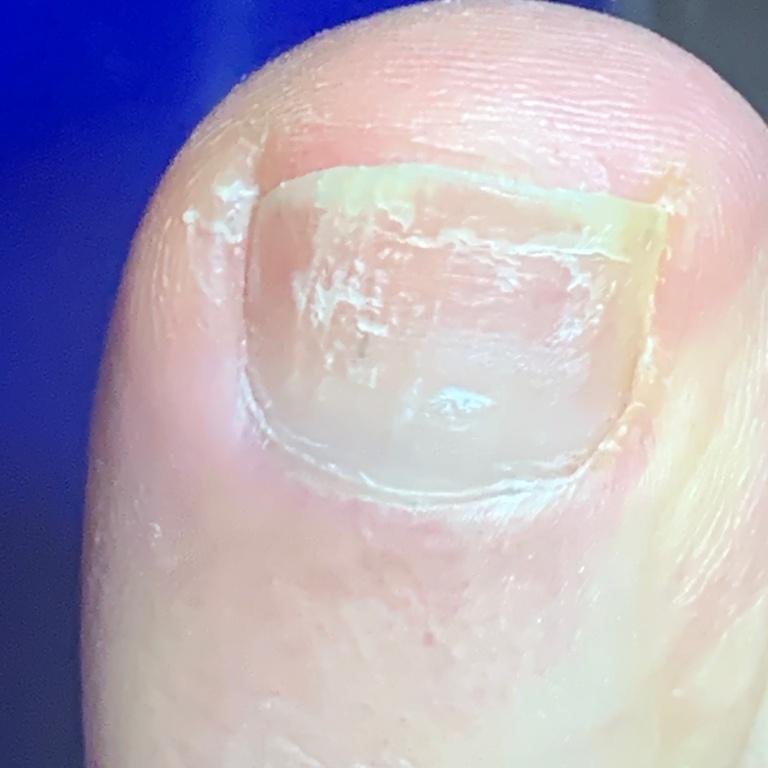
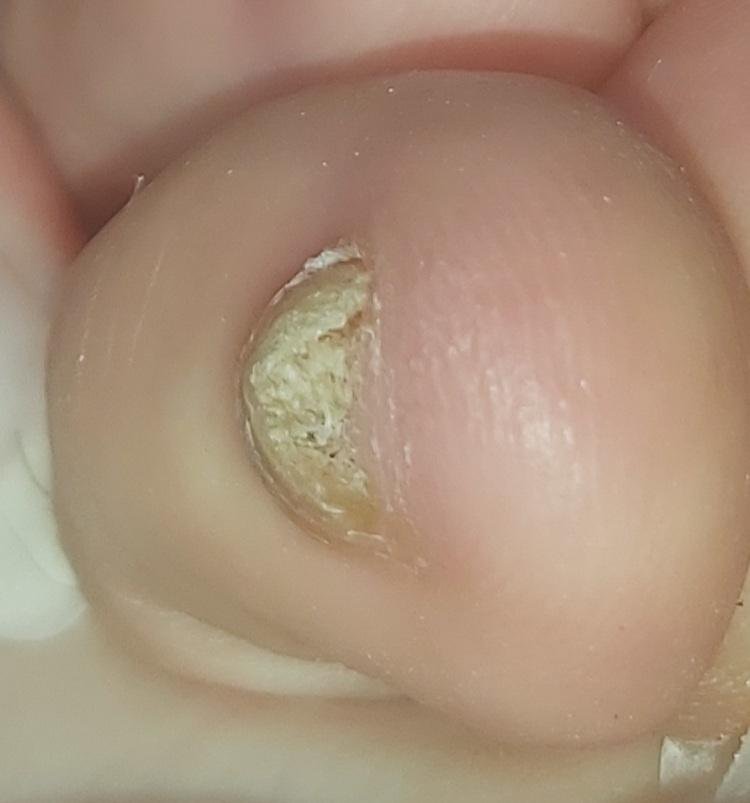
- Witte Oppervlakkige Onychomycose: Schimmels dringen direct de oppervlakkige nagelplaat binnen, waardoor witte, krijtachtige of dofgele vlekken op het oppervlak ontstaan. Deze vlekken kunnen samenvloeien, wat leidt tot kwetsbaarheid en broosheid van de nagel.
Classificatie op Basis van Aantasting van de Nagelplaat
Op basis van het uiterlijk en de dikte van de nagelplaat kan onychomycose worden ingedeeld in:
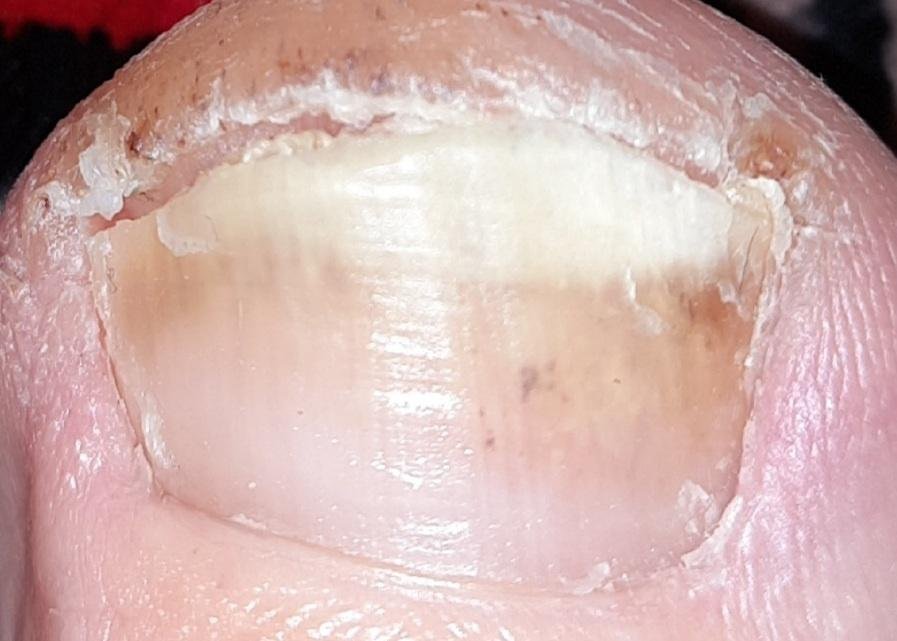
- Normotroof: De nagel behoudt zijn normale dikte en vorm maar vertoont verkleuring (gele, witte of bruinachtige gebieden) met geringe oppervlaktveranderingen;
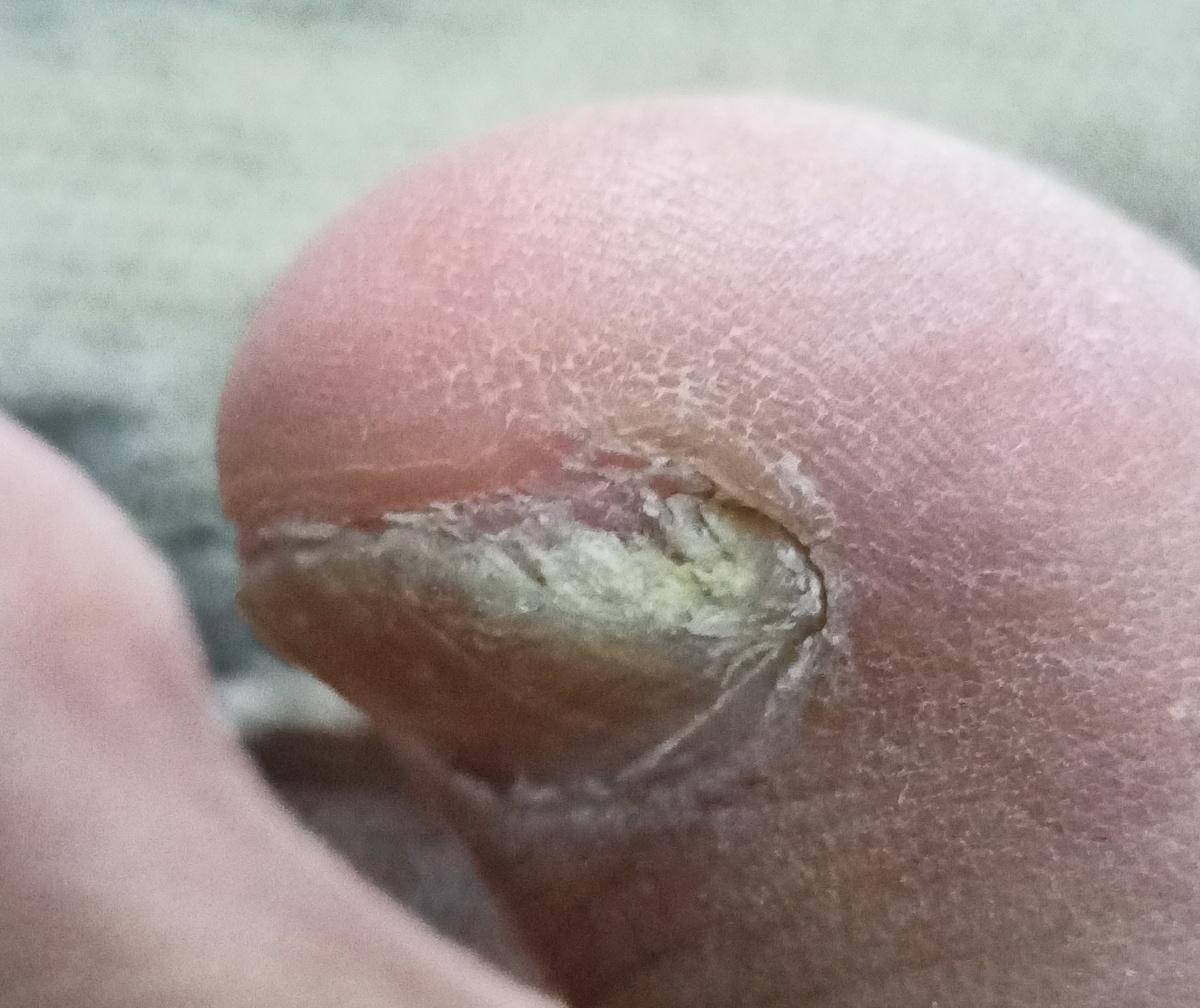
- Hypertroof: Gekenmerkt door nagelverdikking, subunguale hyperkeratose, vervorming en ontwikkeling van longitudinale richels. Het onderliggende nagelbed kan ook hypertroof en pijnlijk worden;
- Atroof: De geïnfecteerde nagel wordt dunner, kwetsbaar en komt vaak gedeeltelijk of volledig los van het nagelbed (onycholyse).
Diagnose van Onychomycose
Een nauwkeurige diagnose is essentieel voordat antifungale therapie wordt gestart, aangezien verschillende andere aandoeningen de schimmelnagelziekte kunnen nabootsen. Klinische evaluatie moet worden ondersteund door laboratoriumbevestiging om de specifieke schimmelpathogeen te identificeren en differentiële diagnoses (bijv. psoriasis, trauma, lichen planus) uit te sluiten.
Aangeraden diagnostische methoden zijn:
- Clinische examinatie: Evaluatie van de nagelkleur, textuur, dikte en betrokkenheid van andere huidgebieden (bijv. tinea pedis);
- Dermatoscopie: Helpt bij het visualiseren van kenmerkende eigenschappen zoals spikes, longitudinale striae en subunguale afvalstoffen;
- Wood’s lamp: Kan helpen bij het identificeren van bepaalde schimmelsoorten die fluoresceren onder UV-licht (bijv. Microsporum);
- Microscopie: Directe KOH (kaliumhydroxide) examen van nagelschraapsel voor hyfen;
- Kweek: Schimmelkweken zijn nuttig voor het identificeren van dermatofyten, gisten of schimmels;
- PCR (Polymerase Chain Reaction): Hooggevoelige en specifieke methode om schimmel-DNA te detecteren en te typeren, vooral in moeilijk of recidiverende gevallen.
Behandeling van Onychomycose
De behandeling van onychomycose is vaak langdurig en vereist een combinatie van systemische en topische antischimmeltherapieën. Succesvolle behandeling hangt af van een nauwkeurige diagnose, de mate van nagelbetrokkenheid, het type pathogeen en de algehele gezondheid van de patiënt.
Systemische Antischimmeltherapie
Systemische (orale) behandeling wordt over het algemeen beschouwd als de standaardbehandeling bij matige tot ernstige gevallen, vooral wanneer:
- Meer dan 50% van de nagelplaat is aangetast;
- Meerdere nagels zijn betrokken (vooral >3 teennagels);
- De matrix of proximale nagel is betrokken;
- Topische behandelingen hebben gefaald of zijn onpraktisch;
- De patiënt is immuungecompromitteerd of heeft diabetes;
- Er is gelijktijdig tinea pedis of tinea manuum (huid schimmelinfectie).
Veelgebruikte systemische antischimmelmiddelen zijn:
- Terbinafine: 250 mg dagelijks gedurende 6 weken (vingernagels) tot 12 weken (teennagels);
- Itraconazool: 200 mg twee keer per dag gedurende 1 week/maand voor 2–3 maanden (pulse therapie);
- Fluconazool: 150–300 mg eenmaal per week gedurende 6–12 maanden, off-label gebruikt in sommige landen.
Systemische therapie vereist monitoring van de leverfunctie, met name bij patiënten met bestaande leverziekte, alcoholgebruik of die hepatotoxische medicatie gebruiken.
Topische Antischimmeltherapie
Topische behandelingen kunnen effectief zijn voor oppervlakkige, distale of gelimiteerde onychomycose, vooral wanneer de nagelmatrix niet betrokken is. Deze zijn ook geschikt voor patiënten met contra-indicaties voor orale antischimmels.
Veelgebruikte middelen zijn:
- Ciclopirox 8% nagellak: Dagelijks aangebracht; nageloppervlak moet wekelijks worden gevijld;
- Efinaconazole 10% oplossing: Eenmaal daags gedurende 48 weken; vereist geen nagelvijl;
- Tavaborole 5% oplossing: Eenmaal daags; goedgekeurd voor distale laterale subunguale onychomycose.
Combinatietherapie (oraal + topicaal) wordt vaak aanbevolen in uitgebreide gevallen, vooral wanneer het doel zowel snelle genezing als terugvalpreventie is.
Preventie van Onychomycose en Terugval
omdat schimmelsporen in de omgeving blijven bestaan, zijn herinfectie en terugval gebruikelijk. Langdurige behandeling omvat preventieve maatregelen om terugkeer te verminderen en de blootstelling aan risicofactoren te minimaliseren.
- Voethygiëne: Houd voeten schoon en droog; wissel dagelijks van sokken; wissel schoenen af om te luchten;
- Schoenonderhoud: Gebruik schimmelwerende sprays of poeders in schoenen; vermijd strak zittend of niet-ademend schoeisel;
- Voorzorgsmaatregelen in openbare ruimtes: Draag sandalen in gemeenschappelijke douches, zwembaden, sportscholen en sauna’s;
- Vermijd gedeelde nagelverzorgingsinstrumenten: Gebruik persoonlijke nagelknippers en vijlen; zorg voor steriele instrumenten tijdens pedicures/manicures;
- Beheer comorbiditeiten: Beheer diabetes en vasculaire aandoeningen om de gevoeligheid te verminderen;
- Regelmatig nagels knippen: Houd nagels kort en glad om trauma te voorkomen en de schimmelpenetratie te verminderen;
- Follow-up na behandeling: Herhaalde culturen of microscopie kan worden aanbevolen 6–12 maanden na de therapie om klinische en mycologische genezing te bevestigen.
Conclusie
Onychomycose is een veelvoorkomende maar vaak onderschatte infectie van de nagelunit die aanzienlijke functionele, cosmetische en psychologische belasting kan veroorzaken. Vroegtijdige diagnose, juiste behandelingskeuze en therapietrouw zijn cruciaal voor succesvolle resultaten. Combinatiebenaderingen die systeematische antischimmelmiddelen, topische middelen en levensstijlwijzigingen omvatten, leveren de beste langdurige resultaten.
Gegeven de chronische aard en het terugvalpotentieel van onychomycose blijven preventiestrategieën en patiënteducatie de hoekstenen van de behandeling. Individuen dienen nauw samen te werken met dermatologen of podotherapeuten om een nauwkeurige diagnose, veilige therapie en het onderhoud van de nagelgezondheid op lange termijn te waarborgen.