Ring-Shaped Centrifugal Erythema(ICD-10: L53) ⚠️
Ring-shaped Centrifugal Erythema (RCE)
Ring-shaped Centrifugal Erythema (RCE), mida mõnikord ebatäpselt nimetatakse ka erythema annulare’ks, on dermatoloogiline seisund, mille tunnuseks on rõngakujulised nahalööbed, mis võivad meenutada urtikaariat. Papulid laienevad keskosast perifeeria suunas, moodustades selge ringikujulise või girlandi meenutava mustri. RCE on klassifitseeritud erythema annulare üheks vormiks ja tekib tavaliselt vastusena allergilisele või nakkuslikule ärritajale, kuigi mõnel juhul ei õnnestu konkreetset põhjust tuvastada.
Ajalooline taust
RCE kirjeldas esmakordselt 1916. aastal prantsuse dermatoloog Ferdinand-Jean Darier, kes kirjeldas selle iseloomulikke rõngakujulisi kahjustusi ja eripärast kliinilist pilti.
Põhjused ja patogenees
RCE-d peetakse reaktiivseks erüteemiks – seisundiks, kus nahk reageerib mitmesugustele välistele või sisemistele ärritajatele. Kuigi RCE täpset põhjust ei ole täielikult selgitatud, on see sageli seotud infektsioonide, ravimite, kemikaalide või pahaloomuliste kasvajatega (paraneoplastiline sündroom). Osa juhtudest on idiopaatilised, s.t. selget vallandajat ei leita.
Histoloogiliselt on RCE korral tavaliselt näha intensiivset lümfohistiotsüütilist infiltratsiooni dermise veresoonte ümber. Epidermis jääb enamasti muutumatuks, mistõttu peetakse seda peamiselt dermise tasandil kulgevaks protsessiks.
Epidemioloogia
RCE on suhteliselt harva esinev seisund, mille aastane esinemissagedus on hinnanguliselt umbes 1 juht 100 000 elaniku kohta. Haigus võib esineda mõlemal sugupoolel ja kõigis rassides, haigestumuse tipp jääb ligikaudu 40. eluaasta kanti. Kirjeldatud on ka haruldast autosoom-dominantset perekondlikku vormi (familiaalne rõngakujuline erüteem), mis viitab võimaliku geneetilise komponendi olemasolule osadel patsientidel.
Patofüsioloogia
RCE klassifitseeritakse IV tüüpi ülitundlikkusreaktsiooniks. Tuvastatud on mitmeid vallandajaid, sealhulgas:
- Ravimid: Mõned antimikroobsed ravimid, mittesteroidsed põletikuvastased ravimid (MSPVA-d) ja muud preparaadid võivad RCE-d esile kutsuda.
- Putukahammustused: Sääskede, puukide ja muude putukate hammustused võivad vallandada rõngakujulise erüteemi tekke.
- Nakkused: Bakteriaalsed, viiruslikud ja seeninfektsioonid (sh Epstein–Barri viirus, Mycoplasma hominis jt) on mitmetes töödes seostatud RCE-ga.
- Toit: Teatud toiduained, näiteks hallitusjuustud, võivad soodustada ägenemisi vastuvõtlikel isikutel.
- Pahaloomulised kasvajad: Paraneoplastilise RCE vormi korral võivad kahjustused viidata aluseks olevale kasvajale, eriti lümfoproliferatiivsetele haigustele.
RCE kahjustused võivad tekkida või ägeneda ka autoimmuunhaiguste, stressi, hormonaalsete muutuste ning toitumistegurite (nt hallitusjuustud, tomatid) mõjul.
Etioloogia
RCE võib olla seotud mitmesuguste infektsioonidega, sealhulgas:
- Bakteriaalsed: A-rühma streptokokid, Escherichia coli, Mycobacterium tuberculosis
- Viiruslikud: Epstein–Barri viirus, herpes simplex, SARS-CoV-2, H1N1 gripiviirus
- Seeninfektsioonid: Candida albicans, dermatofüüdid (nt Trichophyton), Malassezia furfur
- Parasiidid: Ascaris lumbricoides, Phthirus pubis
Ravimitest on RCE-ga seostatud näiteks amitriptüliini, hüdroksüklorokviini ja azasitidiini. Enamasti taanduvad sümptomid mõne aja jooksul pärast vallandava ravimi lõpetamist.
Kliinilised ilmingud
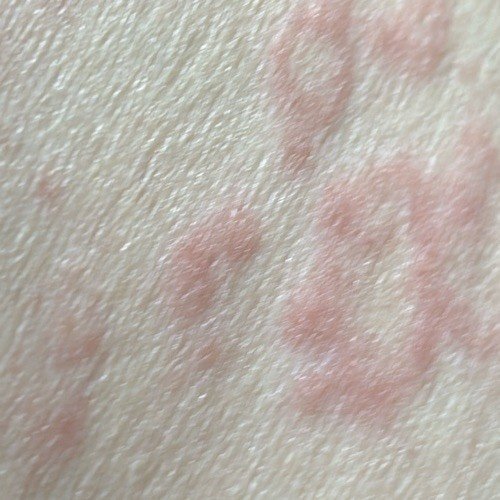
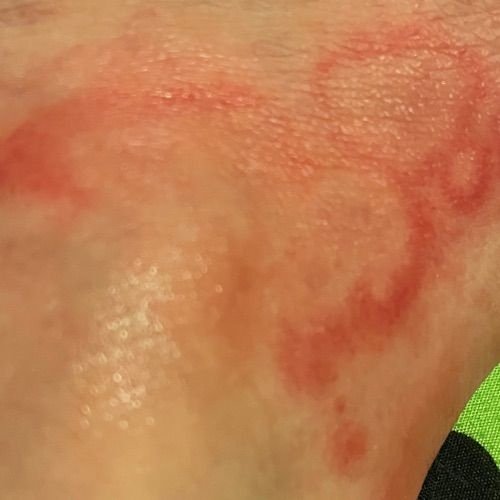
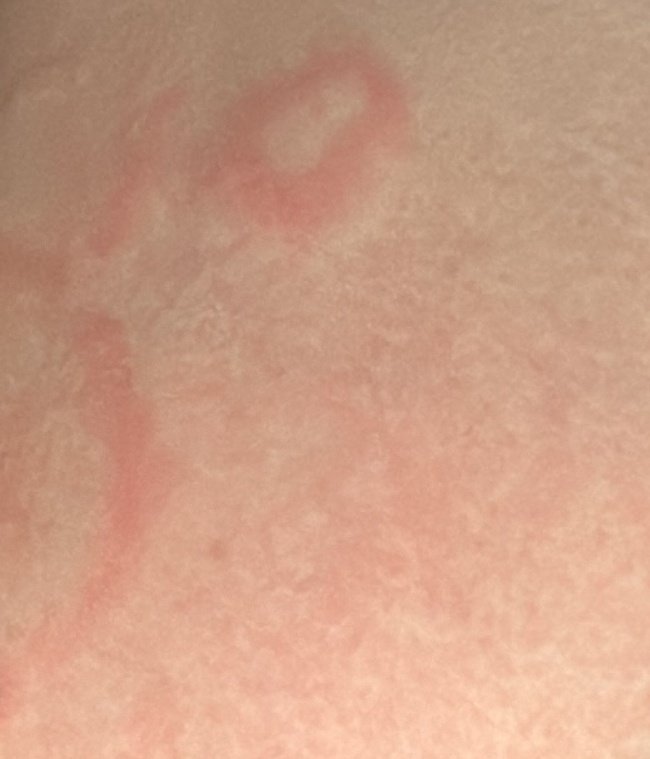
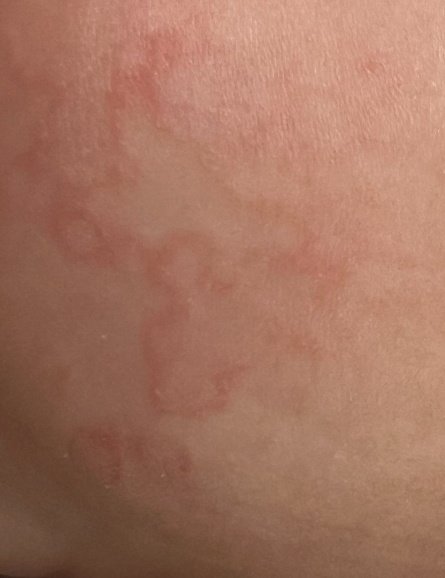
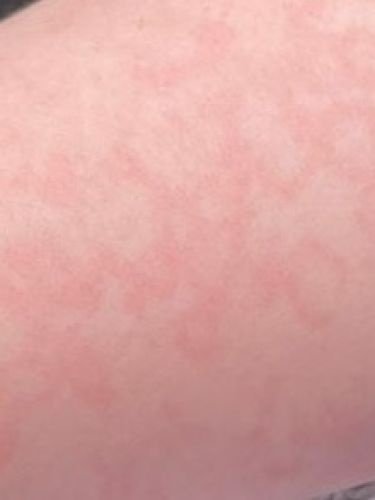
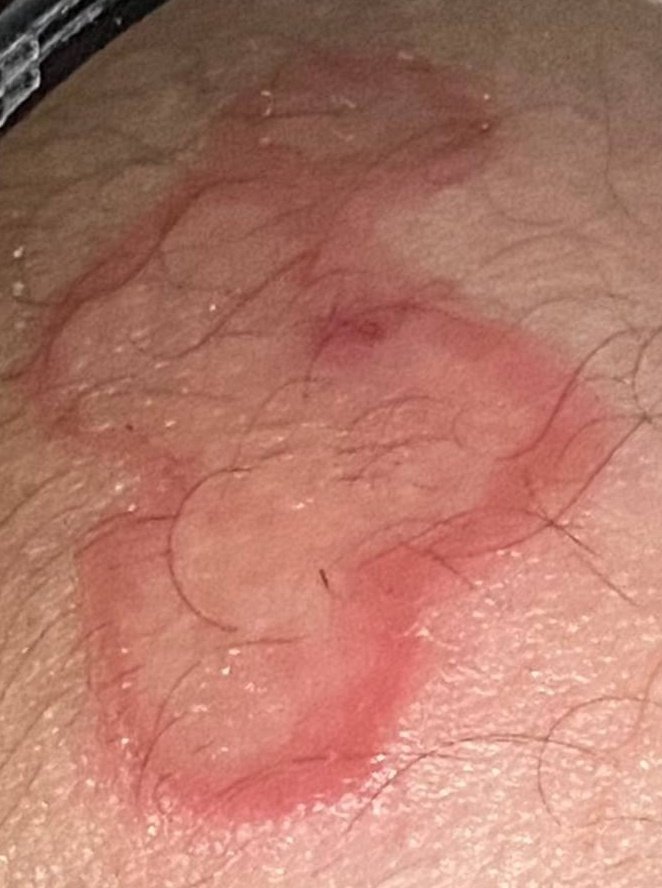
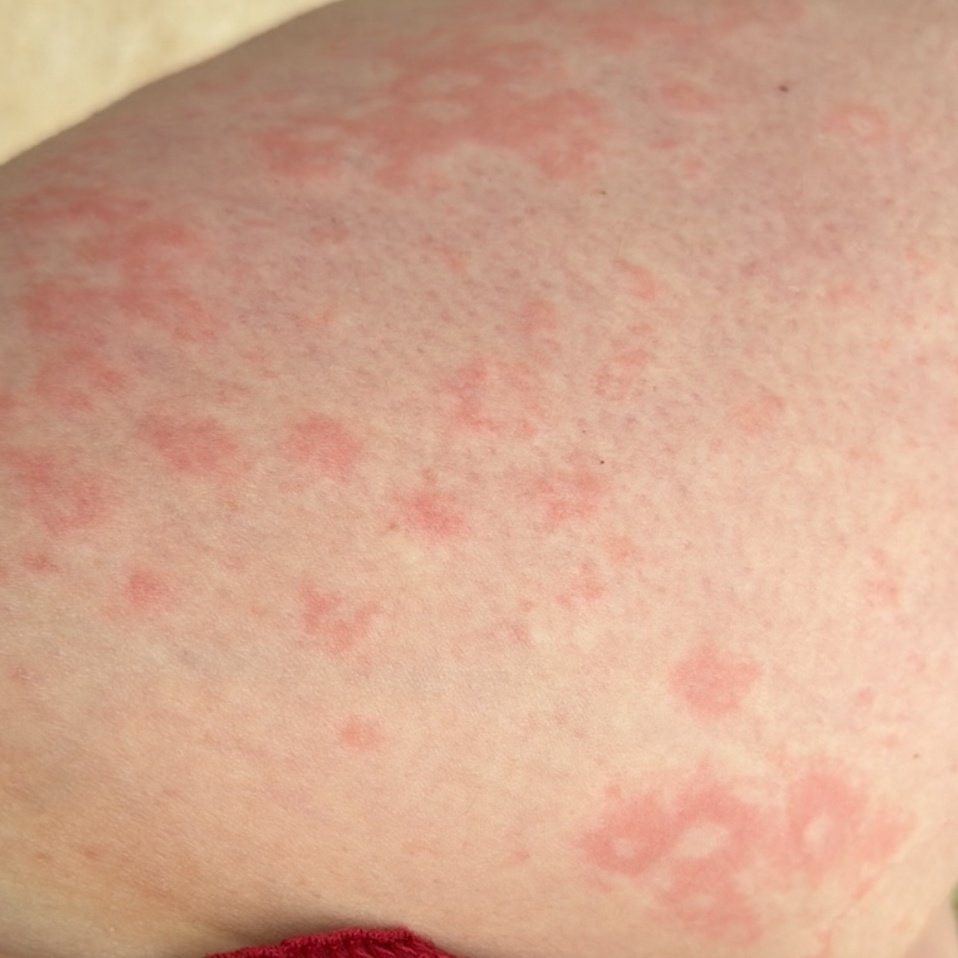
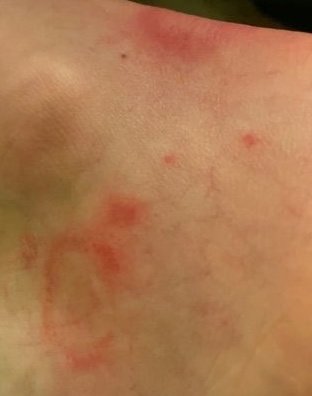
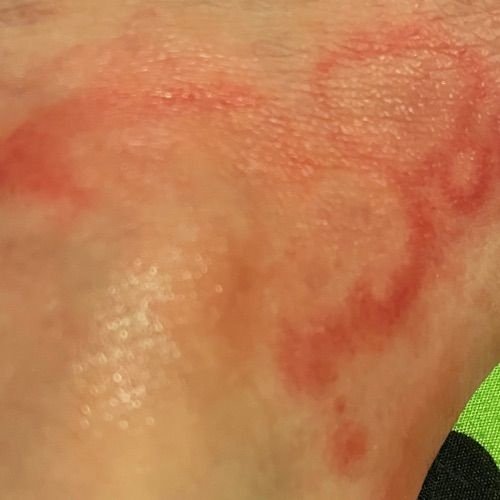
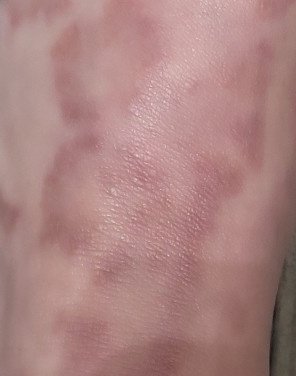
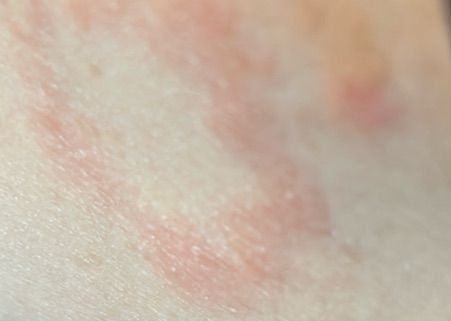
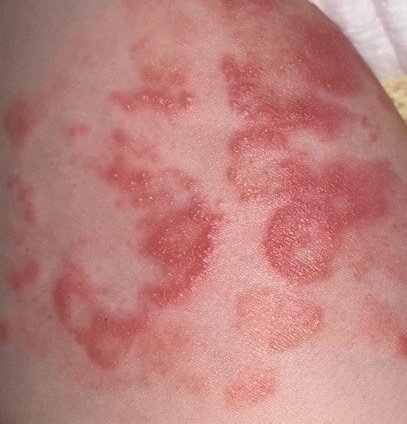
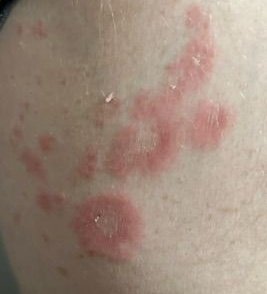
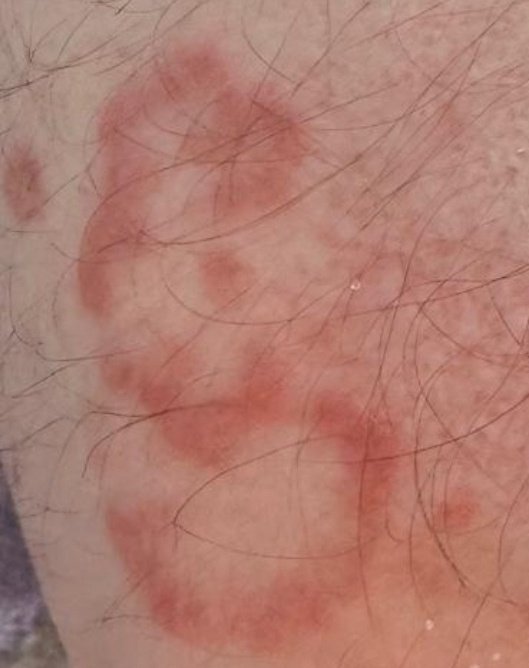
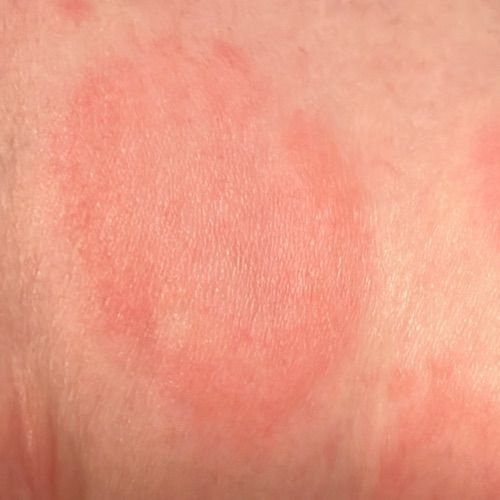
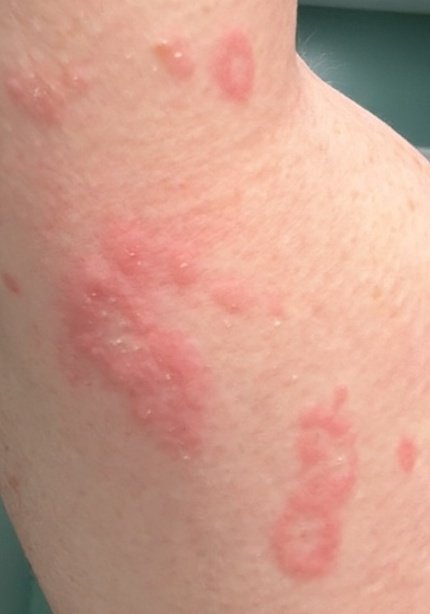
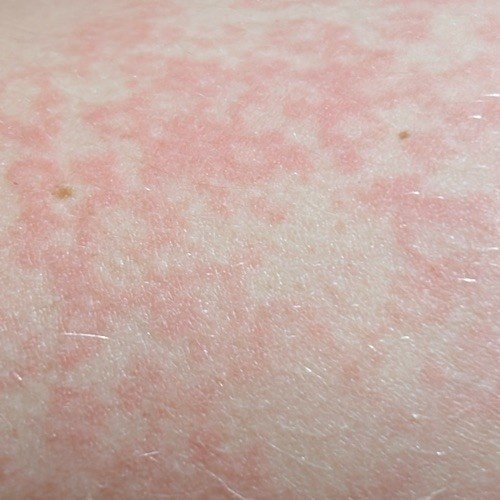
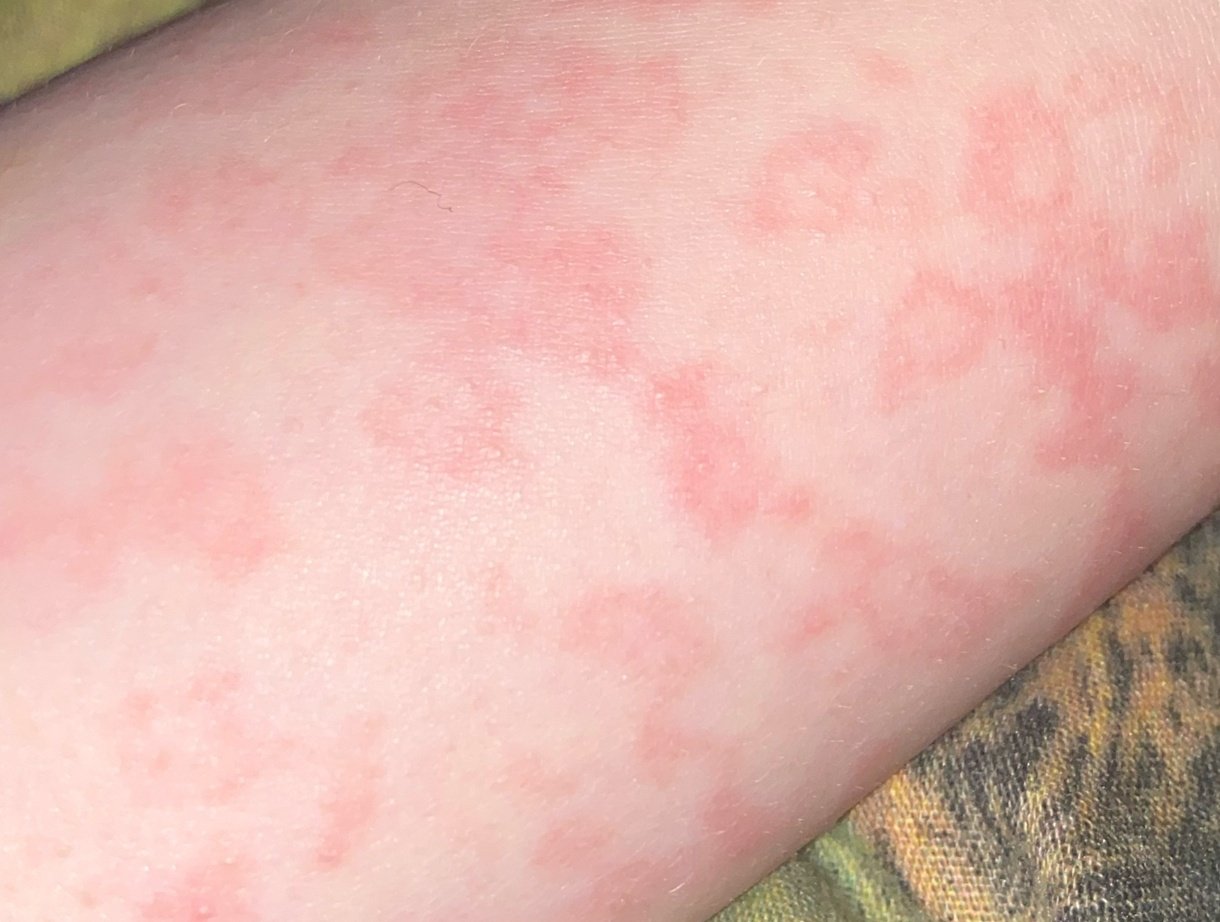
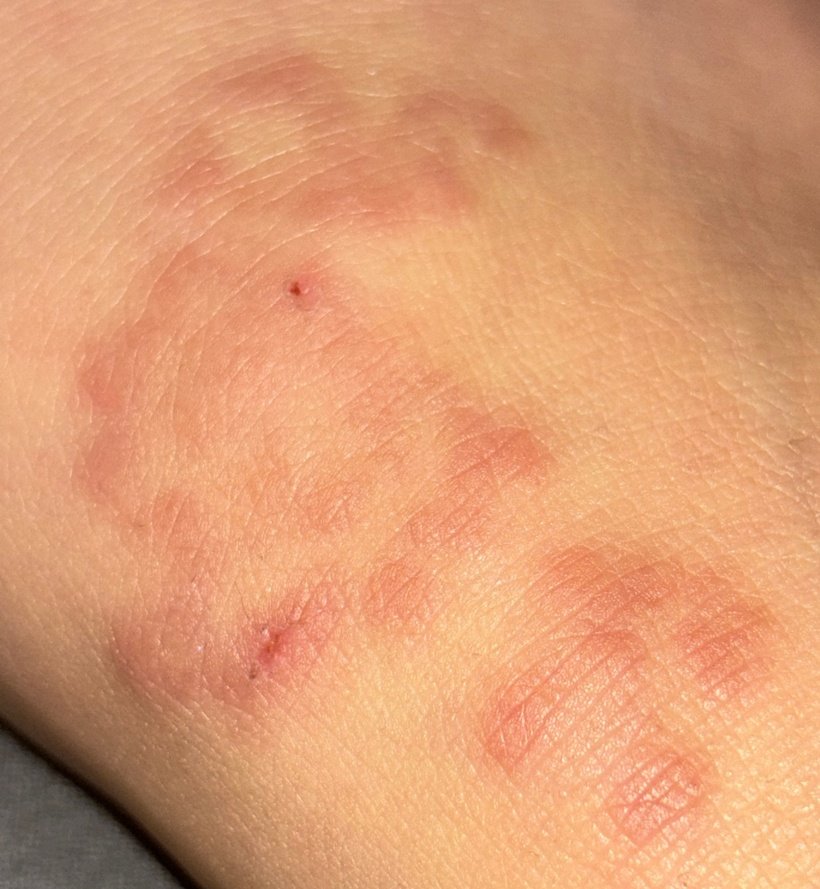
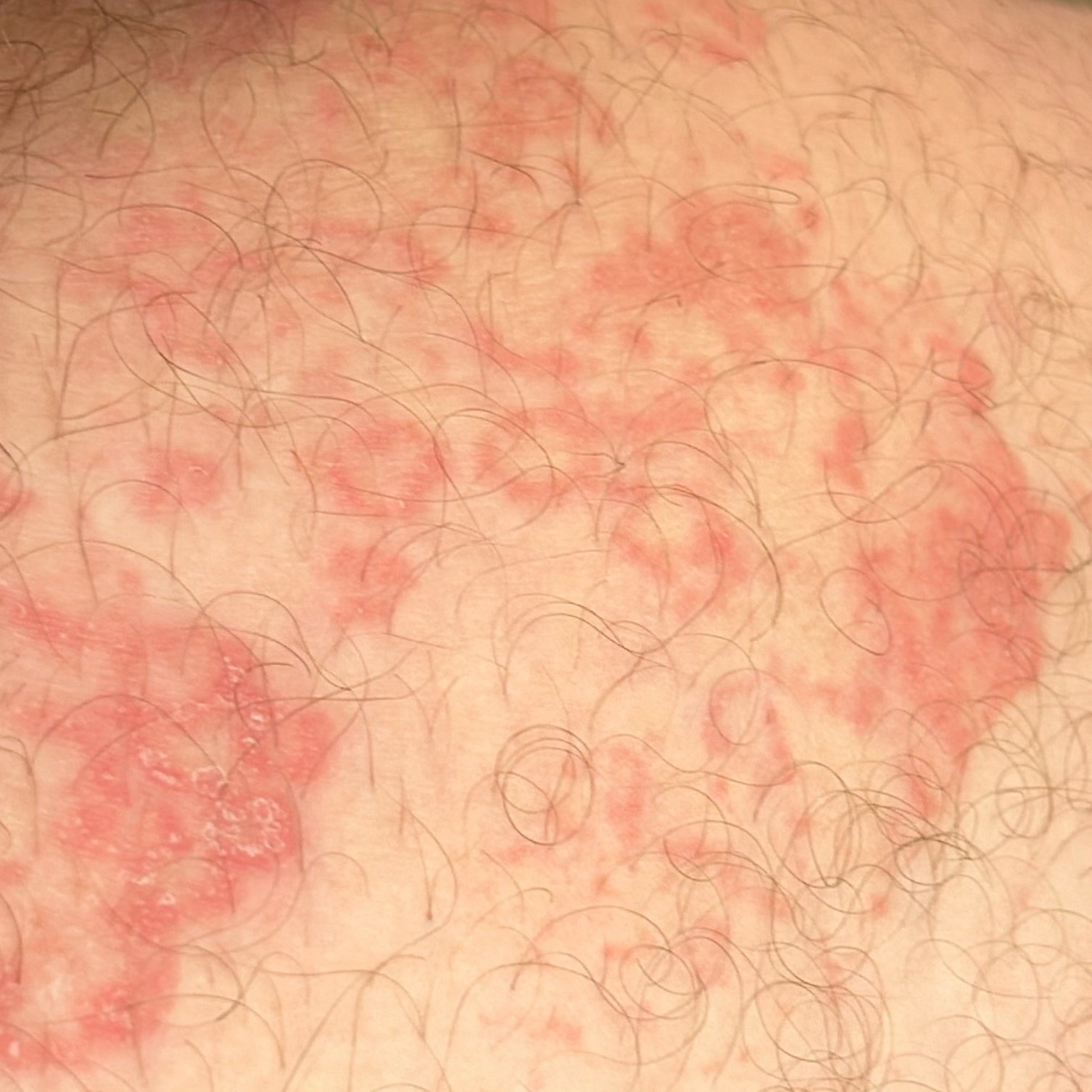
RCE-ga patsiendid esitlevad reeglina rõngakujulisi erüteemseid papuleid ja naastusid, mis algavad väikeste punakate laikudena keskosas ja laienevad perifeeria suunas. Kahjustused paiknevad sagedamini reitel, säärtel, tuharatel ja kere külgpindadel, kuid võivad esineda ka mujal, sh näol.
Tüüpiliselt algavad muutused erüteemsete papulitega, mis laienevad tsentrifugaalselt ja puhastuvad keskelt, jätmata armistumist ning moodustades rõngaid või girlande. Lesioonid võivad ulatuda üle 10 cm läbimõõdu. Paljudel juhtudel esineb välimises vööndis kerge ketendus, mõnikord võivad esineda väikesed villid või telangiektaasiad. Paranedes jäetakse järele sageli pärastpõletikulist hüperpigmentatsiooni, kuid püsivaid arme tavaliselt ei teki.
Kliiniline kulg võib olla asümptomaatiline või sügelev, sõltuvalt vallandajast ja kaasuvatest haigustest. Mõned patsiendid kurdavad valulikkust või põletustunnet, eriti süsteemsete infektsioonide või pahaloomuliste seisundite korral. Raskemate kaasuvate haiguste korral (nt tuberkuloos, lümfoom) võivad kaasneda ka süsteemsed sümptomid, sealhulgas palavik ja öine higistamine.
Prognosis
RCE prognoos on enamasti hea, eriti juhul, kui aluseks olev põhjus tuvastatakse ja ravitakse aegsasti. Idiopaatilistel või korduvatel vormidel võib kulg siiski olla pikaleveninud. Kahjustuste kestus võib varieeruda mõnest nädalast mitme aastani. Prognoos halveneb tavaliselt patsientidel, kellel esinevad samaaegselt süsteemsed või pahaloomulised haigused.
Klassifikatsioon
Ackermani ning hiljem Bressleri ja Jonesi järgi eristatakse RCE-l kahte kliinilist vormi:
- Pindmine vorm: Iseloomulik on sügelus, pindmine ketendus ja selge rõngakujuline erüteem.
- Süva vorm: Kahjustused on sügavamad, sageli ilma selge sügeluse või ketenduseta, mistõttu võib seda vormi olla kliiniliselt raskem teistest dermatoosidest eristada.
Diagnostika
RCE diagnoos tugineb põhjalikule haigusloole, kliinilisele läbivaatusele ja vajadusel laboratoorsetele uuringutele. Kui kahtlustatakse paraneoplastilist protsessi, on vajalikud täiendavad onkoloogilised uuringud.
Diagnostikameetodid hõlmavad:
- Meditsiiniline anamnees: Küsitletakse lööbe kestust, süvenemist, võimalikku seost ravimite, infektsioonide, toiduainete või muude vallandajatega.
- Füüsiline läbivaatus: Kahjustuste jaotuse, kuju, suuruse, ketenduse ja kaasnevate sümptomite (sügelus, valu) hinnang.
- Laboratoorsed uuringud: Vajadusel tehakse vereanalüüsid, infektsioonimarkerid, autoimmuunpaneel või muud testid, et välistada varjatud infektsioonid, autoimmuunhaigused või pahaloomulised protsessid.
- Nahabiopsia: Atüüpiliste või püsivate kahjustuste korral histoloogilise kinnituse ja diferentseerimise eesmärgil.
Diferentsiaaldiagnostika
RCE tuleb eristada mitmetest muudest rõngakujuliste või rändavate erüteemidega kulgevatest dermatoosidest, sealhulgas:
- Autoimmuunhaigused (nt luupus, Sjögreni sündroom);
- Nakkuslikud dermatoosid (nt tinea, lichen planus);
- Onkodermatoosid (pahaloomuliste kasvajatega seotud nahakahjustused);
- Pseudolümfoomid ja kutaanne lümfoom.
Oluline on RCE eristada ka teistest sarnaste kliiniliste tunnustega seisunditest, näiteks:
- Erythema gyratum repens;
- Nekrolüütiline rändav erüteem (necrolytic migratory erythema);
- Erythema marginatum;
- Erythema migrans;
- Erythema multiforme;
- Erythema papulatum centrifugum.
Ravi
RCE ravi keskendub võimalikult täpselt aluseks oleva põhjuse leidmisele ja kõrvaldamisele. Kui vallandaja (nt infektsioon, ravim või toiduallergeen) on tuvastatud ja ravitud või eemaldatud, taanduvad nahakahjustused sageli iseenesest.
Idiopaatiliste või püsivate juhtude korral kasutatakse sümptomaatilist ravi:
- Paiksed kortikosteroidid: Aitavad vähendada põletikku ja leevendada sügelust ning erüteemi.
- Antihistamiinikumid: Sobivad sügeluse ja allergiliste komponentide kontrollimiseks.
- Süsteemsed immunosupressandid: Vajaduse korral raskete, krooniliste või ulatuslike juhtude korral (nt metotreksaat, tsüklosporiin) – üksnes eriarsti järelevalve all.
Patsiente tuleb jälgida pikaajaliselt, kuna ägenemised võivad ilmneda ka pärast edukat ravi. Korduvate või atüüpiliste vormide korral peaks ravi ja jälgimise koordineerima dermatoloog; paraneoplastilise kahtluse korral on vajalik koostöö onkoloogiga.
Ennetamine
RCE ägenemiste vähendamiseks on soovitatav vältida teadaolevaid vallandajaid ja toetada naha üldist tervist:
- Järgida hüpoallergeenset või individuaalselt kohandatud dieeti, kui toiduallergiad või -talumatus on tuvastatud.
- Vältida teadaolevaid allergeene ja ärritajaid (teatud ravimid, tugevad kodukeemiad, õietolm jmt).
- Kanda lahtisi, „hingavaid“ riideid, mis vähendavad hõõrdumist ja nahaärritust.
- Piirata kokkupuudet äärmuslike temperatuuridega ning kasutada päikesekaitsevahendeid otsese päikesevalguse eest kaitsmiseks.
- Vältida kahjustatud piirkondade tugevat hõõrumist ja kratsimist, et ennetada lööbe süvenemist ja sekundaarseid infektsioone.
- Hoida regulaarset unerutiini ja tegeleda stressijuhtimisega, et toetada immuunsüsteemi.
- Vajaduse korral teha allergia- ja provokatsiooniteste uute võimalikute vallandajate tuvastamiseks.
- Hoida järjepidevat kontakti arstiga, et ravi- ja jälgimisplaane saaks õigeaegselt kohandada vastavalt haiguse kulule.