Eritema Centrifugo ad Anelli (ICD-10: L53) ⚠️
Eritema Centrifugo ad Anelli (ECA)
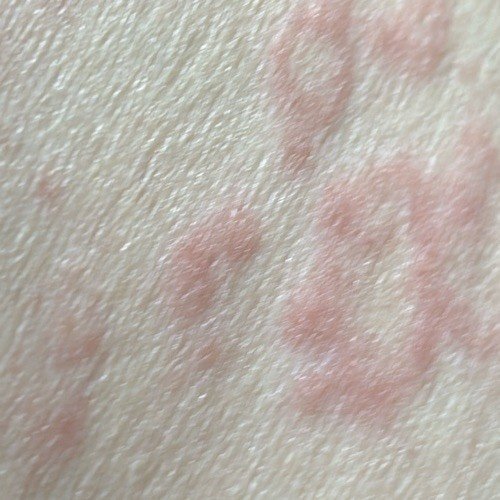
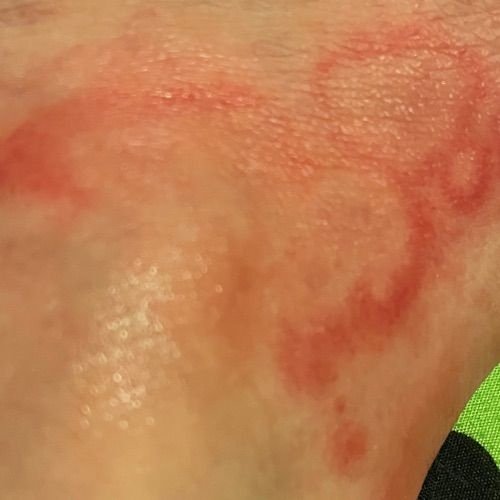
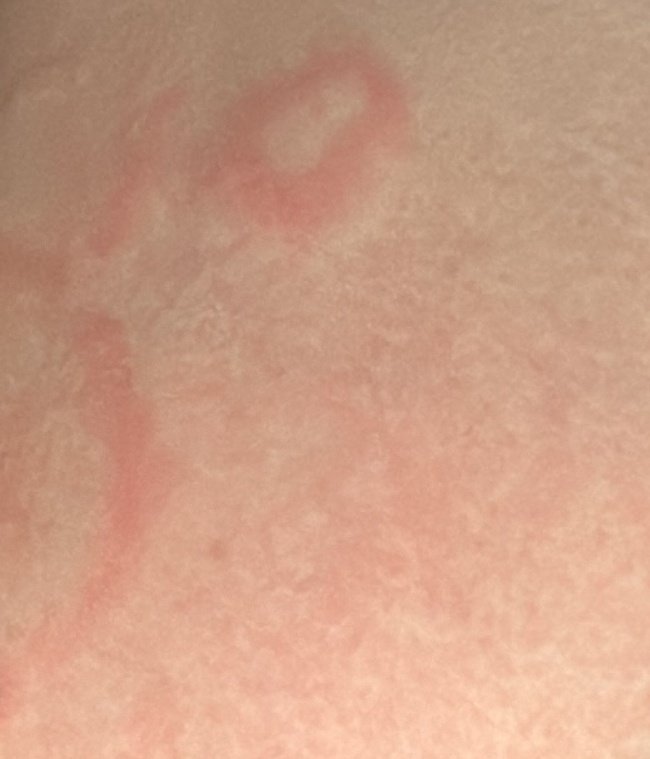
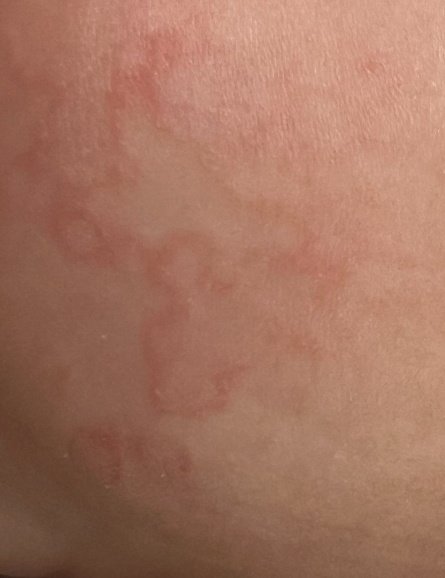
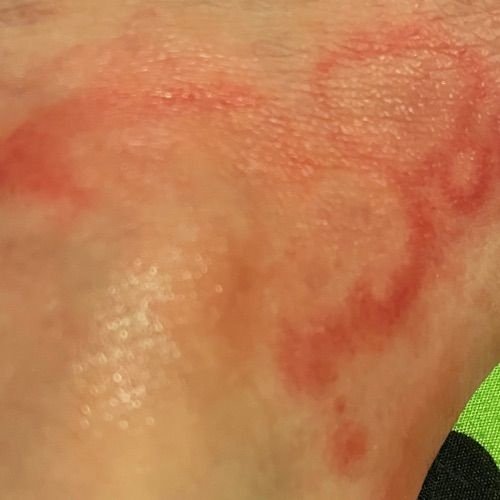
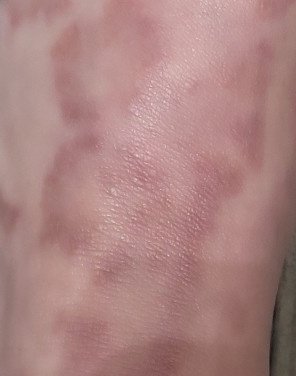
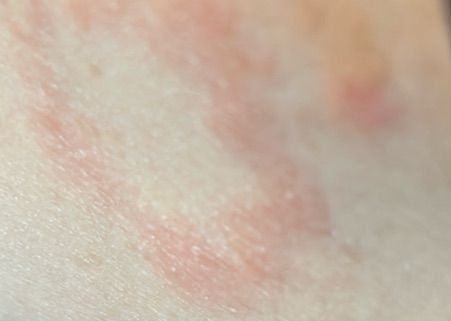
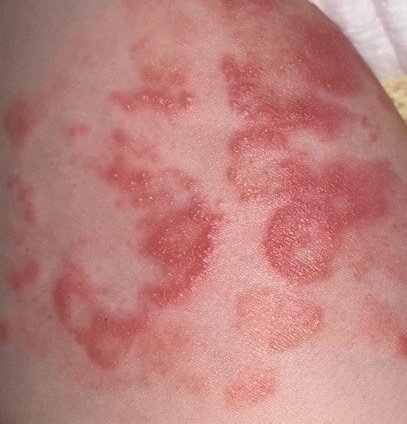
Eritema Centrifugo ad Anelli (ECA), noto anche come eritema anulare, è una condizione dermatologica caratterizzata da eruzioni cutanee a forma di anello, simili all’orticaria. Queste papule si espandono verso l’esterno da un’area centrale, formando un modello circolare distintivo. L’ECA è classificato come una forma di eritema anulare e tipicamente si verifica in risposta a un trigger allergenico o infettivo, anche se in alcuni casi non viene identificata una causa specifica.
Contesto Storico
L’ECA è stato descritto per la prima volta nel 1916 dal dermatologo francese Ferdinand-Jean Darier, che ne ha riconosciuto le lesioni circolari caratteristiche e le distintive caratteristiche cliniche.
Cause e Patogenesi
L’ECA è considerato una forma di eritema reattivo, una condizione in cui la pelle reagisce a trigger esterni. Sebbene le cause precise dell’ECA non siano completamente comprese, la condizione è spesso associata a infezioni, farmaci, sostanze chimiche o neoplasie (sindrome paraneoplastica). In alcuni casi, la condizione si verifica senza alcun trigger identificabile, nel qual caso viene definita forma idiopatica.
Da un punto di vista istologico, l’ECA tipicamente coinvolge un’intensa infiltrazione linfocitaria e istiocitaria intorno ai vasi dermici. L’epidermide rimane inalterata, rendendolo una condizione principalmente dermica.
Epidemiologia
L’ECA è considerato una condizione relativamente rara, con un’incidenza annuale di circa 1 caso ogni 100.000 persone. Colpisce equamente entrambi i sessi e le razze, con il picco di insorgenza intorno all’età di 40 anni. È stata documentata anche una rara forma autosomica dominante di ECA, nota come eritema anulare familiare, che indica una componente genetica in alcuni casi.
Fisiopatologia
L’ECA è classificato come una reazione di ipersensibilità di tipo IV. Diversi trigger sono stati identificati, inclusi:
- Farmaci: Alcuni farmaci, come antibiotici o FANS, possono provocare l’ECA.
- Punture di Insetti: Punture di zanzare, zecche o altri insetti possono causare lesioni da ECA.
- Infezioni: Infezioni batteriche, virali e fungine, inclusi il virus di Epstein-Barr, Mycoplasma hominis e altri, sono state collegate all’ECA.
- Cibi: Alcuni alimenti, come formaggi ammuffiti, sono stati implicati nello scatenare episodi di ECA in individui suscettibili.
- Neoplasie: Nella forma paraneoplastica di ECA, le lesioni possono segnalare la presenza di una neoplasia sottostante, in particolare disturbi linfoproliferativi.
Le lesioni dell’ECA possono anche presentarsi in risposta a malattie autoimmuni, stress, cambiamenti ormonali e fattori dietetici come formaggi ammuffiti e pomodori.
Eziologia
L’ECA è spesso scatenato da varie infezioni, tra cui:
- Batteriche: Streptococchi di gruppo A, Escherichia coli, Mycobacterium tuberculosis
- Virali: Virus di Epstein-Barr, herpes simplex, SARS-CoV-2 e influenza H1N1
- Fungine: Candida albicans, dermatofiti come Trichophyton e Malassezia furfur
- Parassitarie: Ascaris lumbricoides, Phthirus pubis
I farmaci, come amitriptilina, clorochina e azacitidina, sono stati trovati scatenanti l’ECA in alcuni individui. I sintomi dell’ECA tipicamente si risolvono una volta sospeso il farmaco causale.
Manifestazioni Cliniche
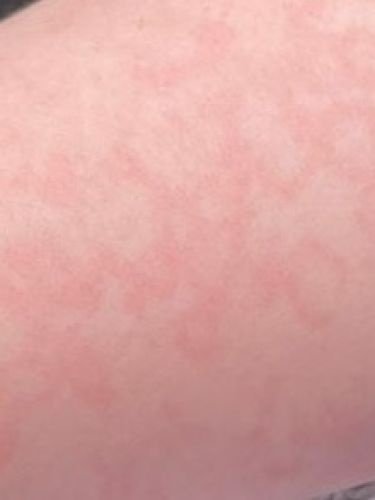
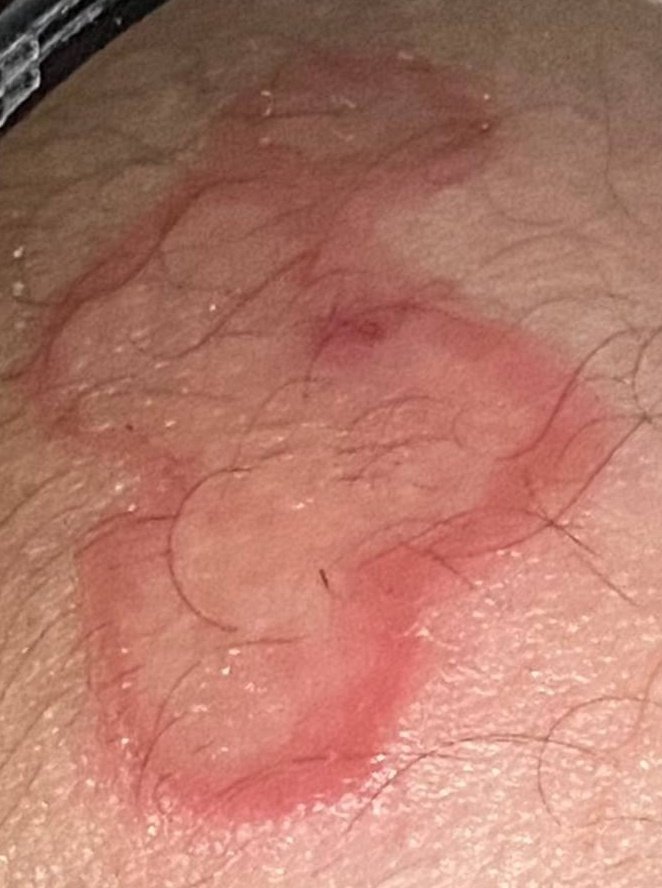
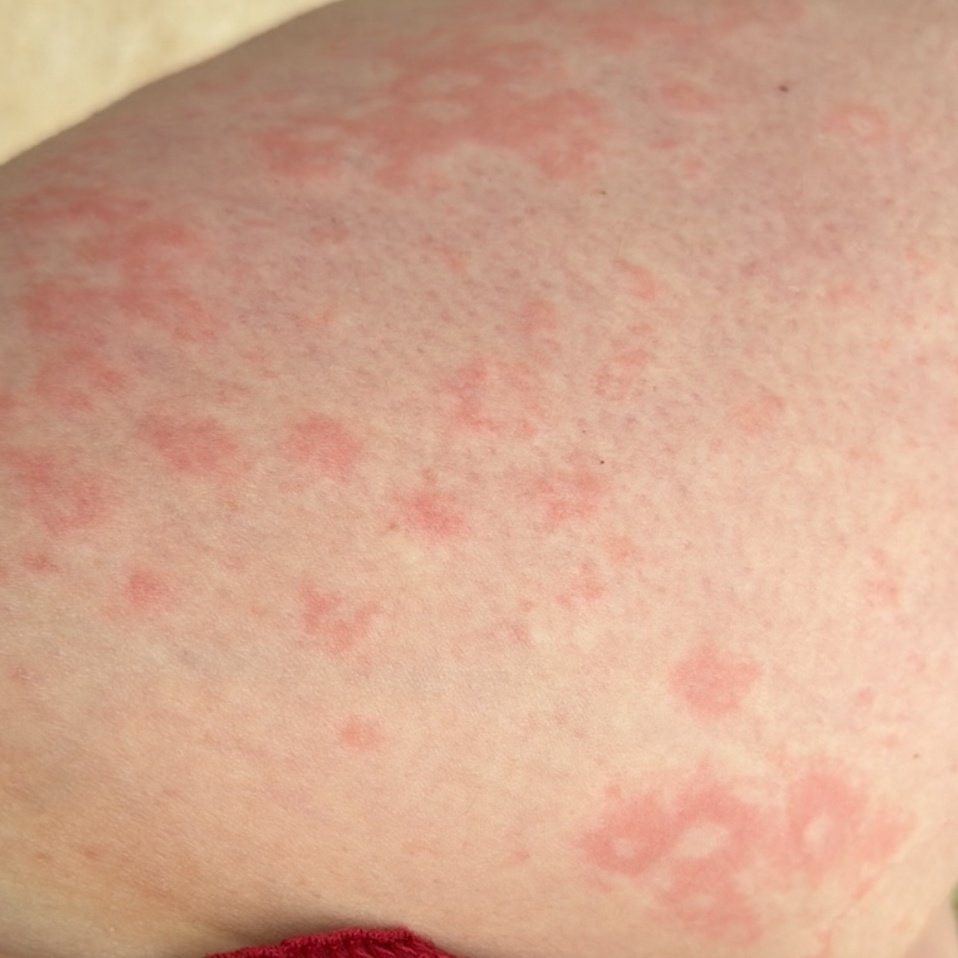
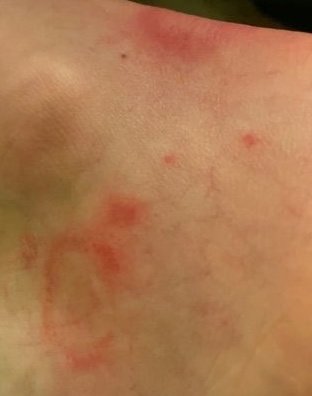
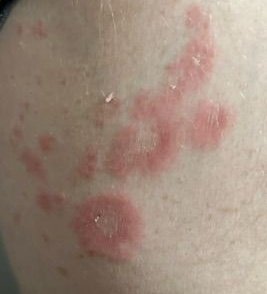
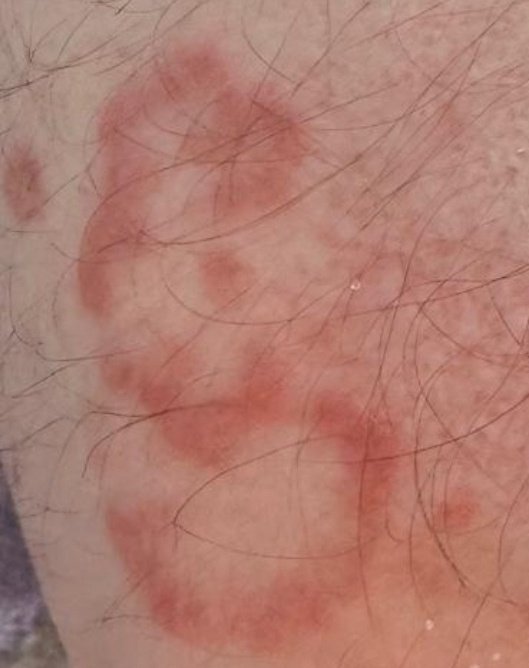
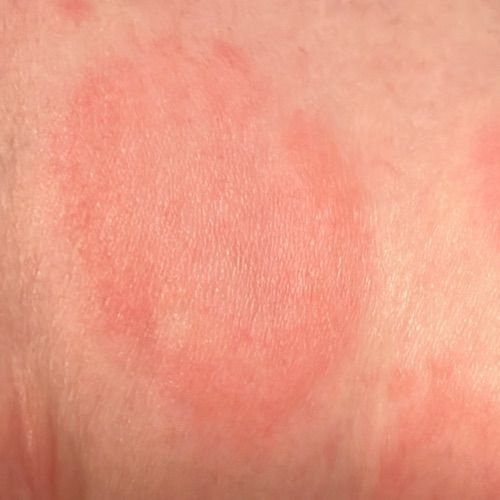
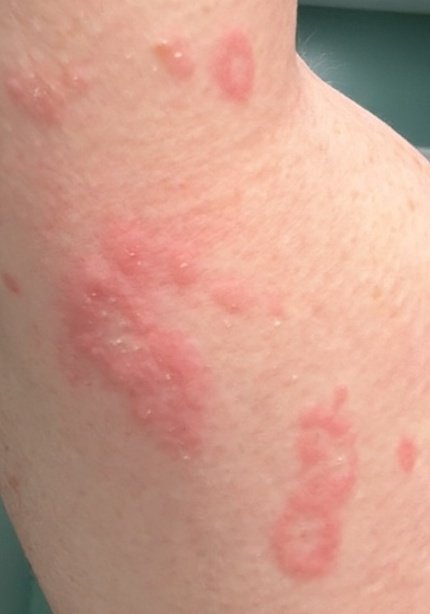
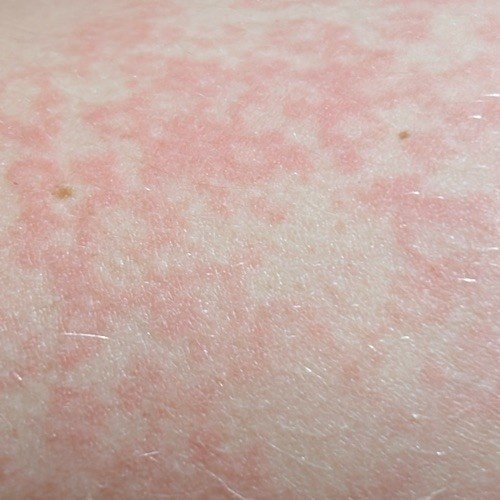
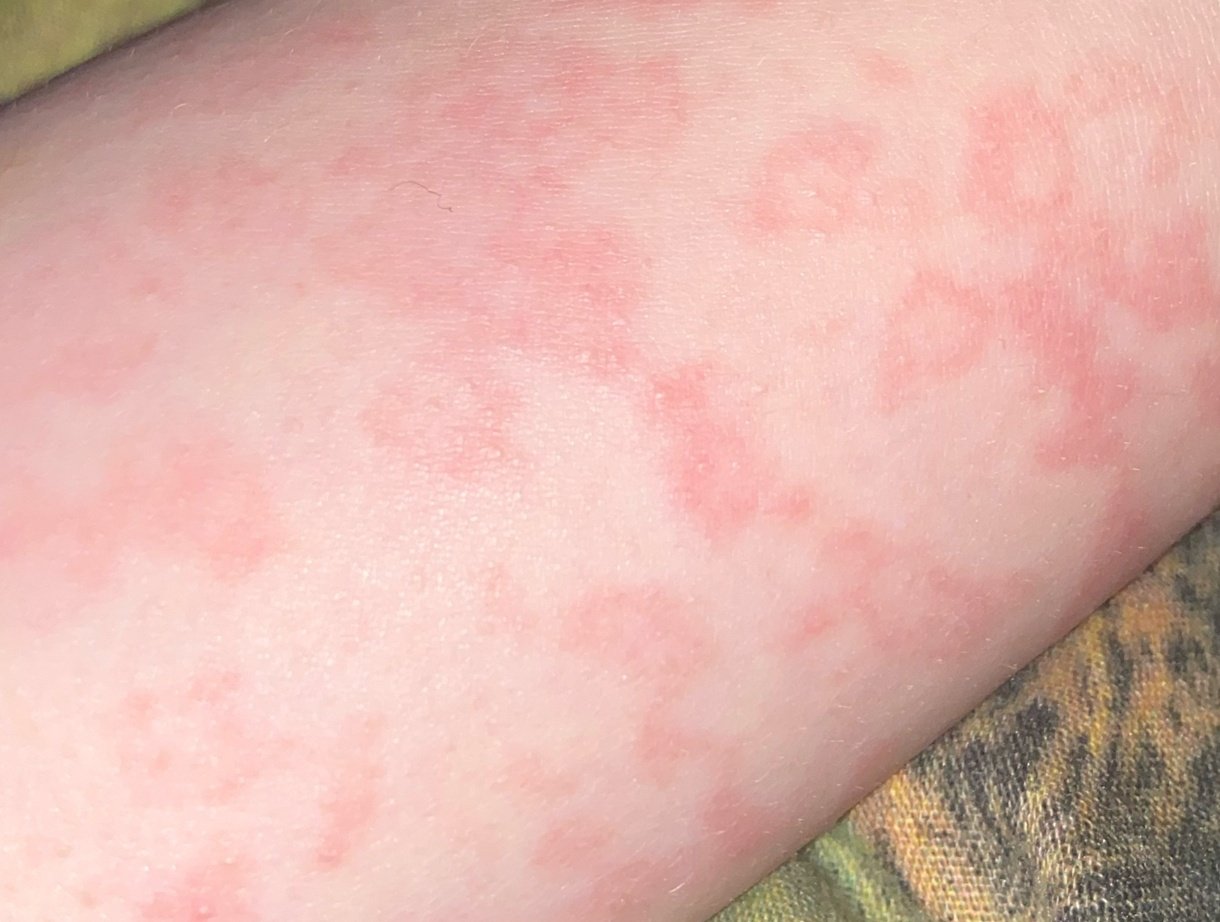
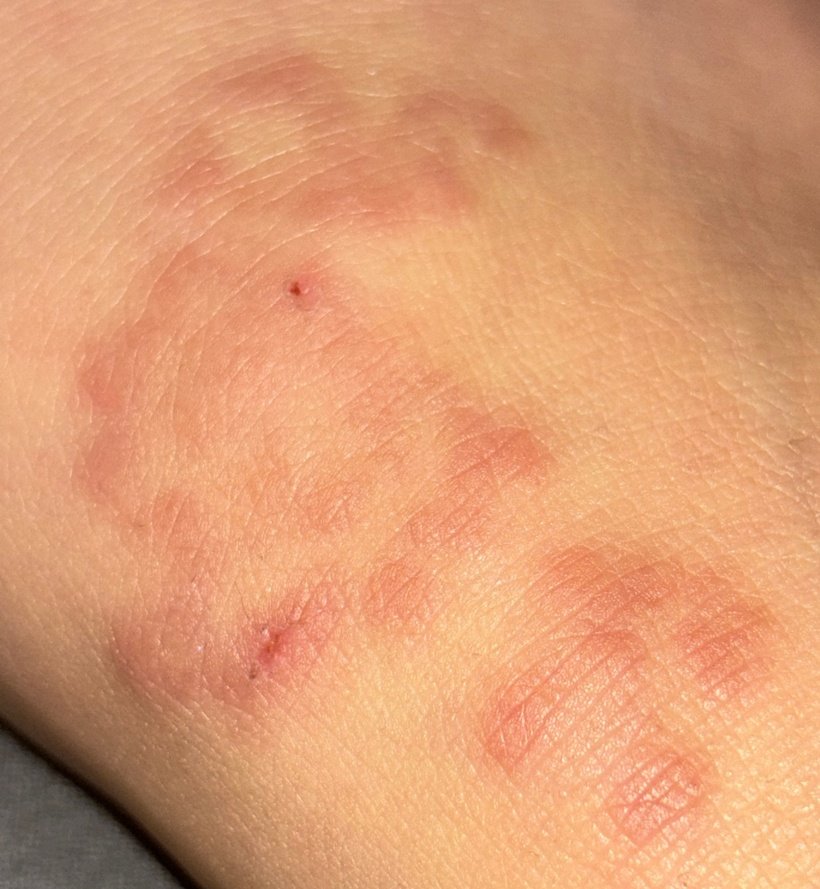
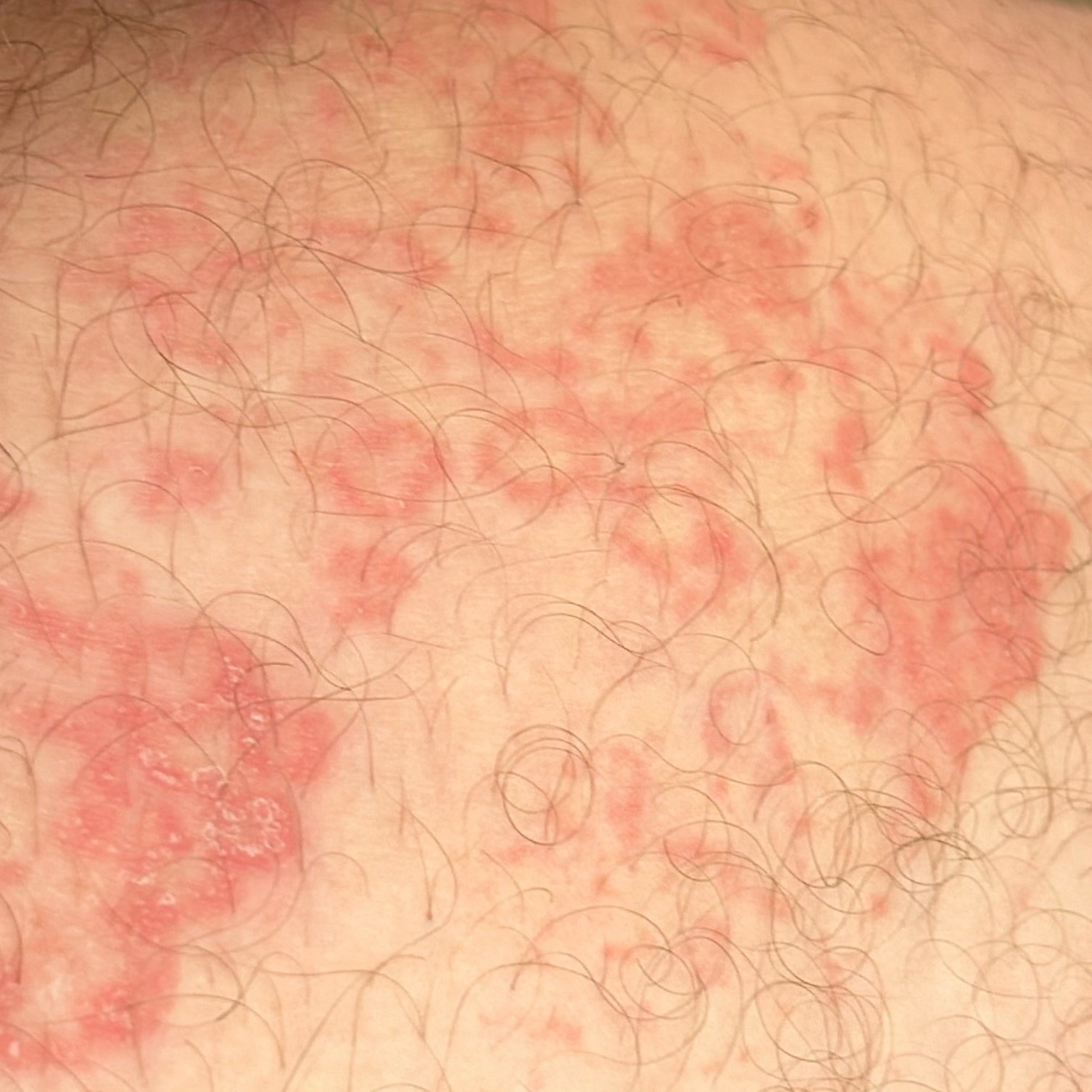
I pazienti con ECA tipicamente presentano papule eritematose a forma di anello che iniziano come piccole macchie rosse al centro e si espandono verso l’esterno. Queste lesioni appaiono spesso sulle cosce, tibie e occasionalmente sul tronco e sul viso. Le alterazioni cutanee possono accompagnarsi a sintomi sistemici, come febbre e sudorazioni notturne, particolarmente nei casi correlati a tubercolosi o linfoma.
Tipicamente, le lesioni iniziano come papule eritematose che si ingrandiscono perifericamente e si schiariscono centralmente, formando un’apparenza ad anello. Queste lesioni possono superare i 10 cm di diametro. In molti casi, si osserva desquamazione lungo il margine esterno, e possono apparire vescicole o teleangectasie. Quando le lesioni si risolvono, spesso lasciano un’iperpigmentazione post-infiammatoria, ma senza cicatrici.
I pazienti possono sperimentare eruzioni cutanee asintomatiche o pruriginose, a seconda dell’allergene o del trigger. Alcune lesioni possono essere dolorose, specialmente nei casi che coinvolgono malattie sistemiche o infezioni.
Prognosi
L’ECA ha generalmente una prognosi favorevole, specialmente quando la causa sottostante è identificata e trattata prontamente. Tuttavia, la prognosi può peggiorare nei pazienti con condizioni sistemiche o maligne concomitanti. La durata delle lesioni può variare, con alcuni casi che si risolvono in settimane, mentre altri possono persistere per diversi anni.
Classificazione
Secondo Ackerman, e successivamente Bressler e Jones, l’ECA ha due forme cliniche:
- Forma Superficiale: Questo tipo coinvolge prurito e desquamazione della pelle.
- Forma Profonda: Questa forma è caratterizzata dall’assenza di prurito e desquamazione, rendendola più difficile da distinguere da altre condizioni.
Diagnosi
Diagnosticare l’ECA prevede una revisione approfondita della storia medica, esame fisico e, se necessario, test di laboratorio. Se si sospetta una neoplasia, i pazienti dovrebbero sottoporsi a screening oncologici appropriati.
Metodi diagnostici includono:
- Revisione della Storia Medica: Il medico chiederà informazioni sui sintomi, esposizioni recenti e condizioni di salute sottostanti.
- Esame Fisico: Sarà eseguito un esame visivo e tattile delle lesioni.
- Test di Laboratorio: Test specifici possono essere condotti per identificare eventuali infezioni o condizioni autoimmuni che contribuiscono alle lesioni.
Diagnosi Differenziale
L’ECA deve essere distinto da varie altre condizioni dermatologiche che presentano sintomi simili, tra cui:
- Malattie autoimmuni (come lupus o sindrome di Sjögren)
- Dermatosi infettive (come tinea o lichen planus)
- Oncodermatosi (lesioni cutanee correlate al cancro)
- Pseudolinfomi e linfomi della pelle
È anche importante differenziare l’ECA da altre condizioni simili come:
- Eritema gyratum repens
- Eritema necrolitico migratorio
- Eritema marginato
- Eritema migrante
- Eritema multiforme
- Eritema papulatum centrifugo
Trattamento
Il trattamento dell’ECA si concentra sull’affrontare la causa sottostante della condizione. Una volta identificato e trattato il trigger, le lesioni cutanee spesso si risolvono da sole. Per i casi idiopatici o quando la causa rimane incerta, i trattamenti sintomatici possono includere:
- Corticosteroidi Topici: Possono ridurre l’infiammazione e alleviare il prurito associato alle lesioni.
- Antistaminici: Questi farmaci aiutano a gestire le reazioni allergiche e possono alleviare il prurito.
- Immunosoppressori Sistemici: In alcuni casi, come l’ECA cronica, possono essere prescritti immunosoppressori per controllare l’infiammazione.
Il follow-up a lungo termine è essenziale poiché possono verificarsi recidive dopo la cessazione del trattamento. Un dermatologo dovrebbe guidare la terapia, in particolare per i casi ricorrenti o gravi di ECA.
Prevenzione
Per prevenire riacutizzazioni di ECA, gli individui dovrebbero evitare trigger noti e prendere misure proattive per mantenere la salute della pelle:
- Segui una dieta ipoallergenica se vengono identificate allergie alimentari.
- Evita allergeni noti, come alcuni farmaci o trigger ambientali come polline e sostanze chimiche aggressive.
- Indossa abiti larghi e traspiranti per ridurre al minimo l’irritazione della pelle.
- Limita l’esposizione a temperature estreme e applica sempre la protezione solare in pieno sole.
- Evita di grattare le aree colpite per prevenire il peggioramento dei sintomi e infezioni secondarie.
- Mantieni una buona igiene del sonno e gestisci lo stress efficacemente per supportare la funzione immunitaria.
- Sottoponiti regolarmente a test allergologici per identificare e evitare nuovi trigger.
- Rimani in stretto contatto con il tuo fornitore di assistenza sanitaria per un monitoraggio continuo e aggiustamenti tempestivi dei piani di trattamento.