Keratoza aktinowa (ICD-10: L57) ⚠️
Keratoza aktiniczna (AK, keratoza słoneczna)
Keratoza aktiniczna (znana również jako keratoza słoneczna) to łagodny guz skóry, który pojawia się jako szorstka, hiperemiczna plama z keratynizacją. Stan ten najczęściej obserwuje się u osób powyżej 40. roku życia, szczególnie w obszarach skóry często wystawionych na działanie promieniowania ultrafioletowego (UV) ze słońca. Keratoza aktiniczna jest uznawana za stan przedrakowy, ponieważ wiąże się z istotnym ryzykiem przekształcenia w rak squamous cell carcinoma skóry. Częstość występowania keratozy aktinicznej wzrasta z wiekiem, a charakteryzuje się ona wielością, z nowymi zmianami pojawiającymi się z upływem czasu. Zarówno mężczyźni, jak i kobiety są równie dotknięci tym stanem.
Czynniki predysponujące
Chociaż dokładna przyczyna keratozy aktinicznej nie jest w pełni zrozumiana, wiadomo, że kilka czynników zwiększa ryzyko rozwinięcia się tego stanu. Czynniki te głównie dotyczą wpływów środowiskowych i genetycznych, które czynią skórę bardziej podatną na uszkodzenia i późniejsze tworzenie zmian:
- Zmiany skórne związane z wiekiem: W miarę starzenia się, skóra osób zmienia się zarówno na poziomie histologicznym, jak i funkcjonalnym, prowadząc do starzenia się keratynocytów naskórkowych i spadku funkcji komórkowych.
- Przesadne promieniowanie UV: Długotrwałe i powtarzające się narażenie na promieniowanie UV, zarówno ze słońca, jak i z sztucznych źródeł takich jak solaria, jest główną przyczyną keratozy aktinicznej. Uszkadzające działanie promieniowania UV kumuluje się z czasem, zwiększając ryzyko zmian skórnych.
- Czynniki genetyczne: Może istnieć genetyczna predyspozycja do rozwinięcia keratozy aktinicznej, a niektóre osoby mogą być bardziej wrażliwe ze względu na typ skóry lub historię rodzinną.
- Promieniowanie jonizujące: Narażenie na promieniowanie jonizujące, niezależnie od tego, czy jest to narażenie zawodowe, czy medyczne, może w niektórych przypadkach wywołać rozwój keratozy aktinicznej.
- Związki chemiczne i przewlekłe urazy skóry: Powtarzające się narażenie na niektóre substancje chemiczne lub mechaniczne uszkodzenia skóry mogą również prowadzić do powstania keratozy aktinicznej.
Diagnostyka
Diagnostyka keratozy aktinicznej opiera się na badaniu klinicznym, które obejmuje wizualną inspekcję zmian oraz analizę dermatoskopową w celu oceny charakterystyki zmian skórnych. Jeśli istnieje podejrzenie, że zmiana może być złośliwa lub atypowa, może zostać przeprowadzona biopsja w celu dalszej oceny.
Objawy
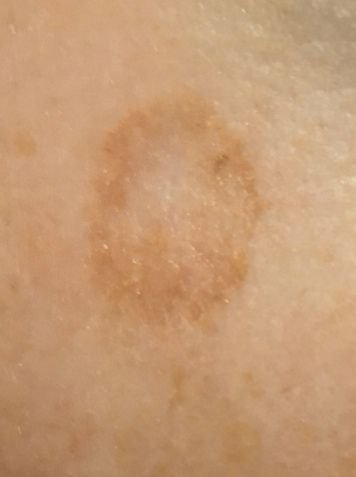
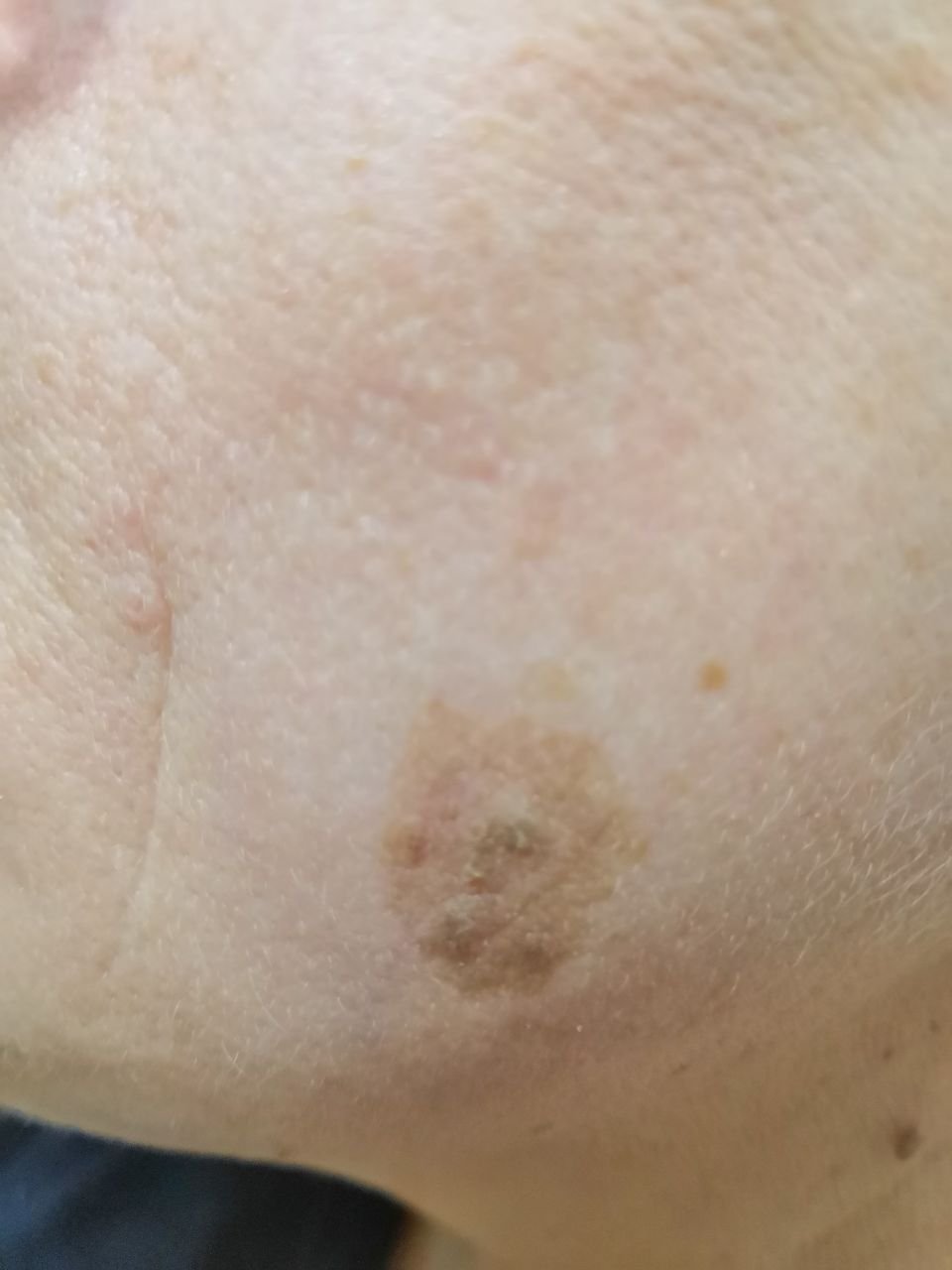
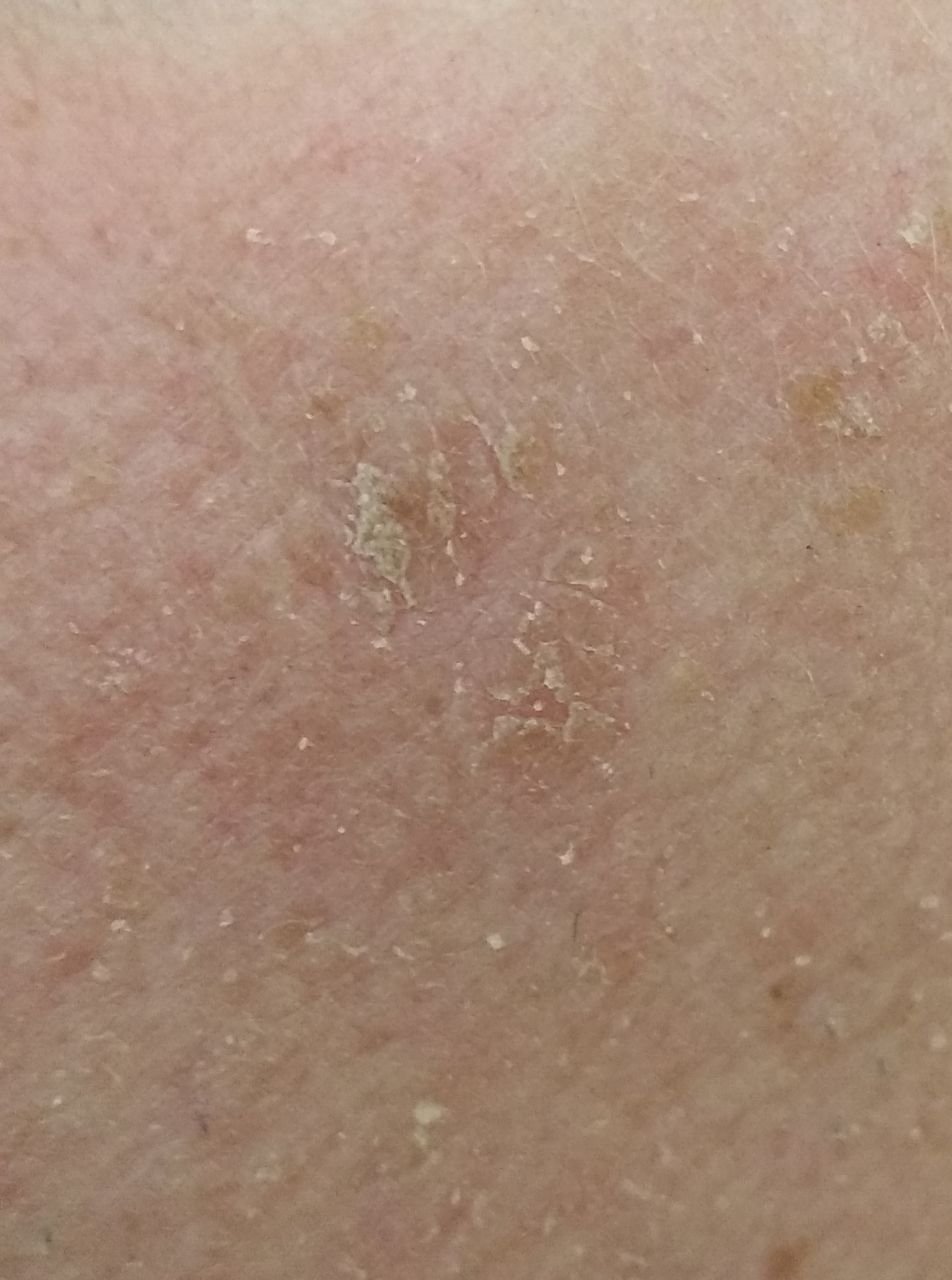
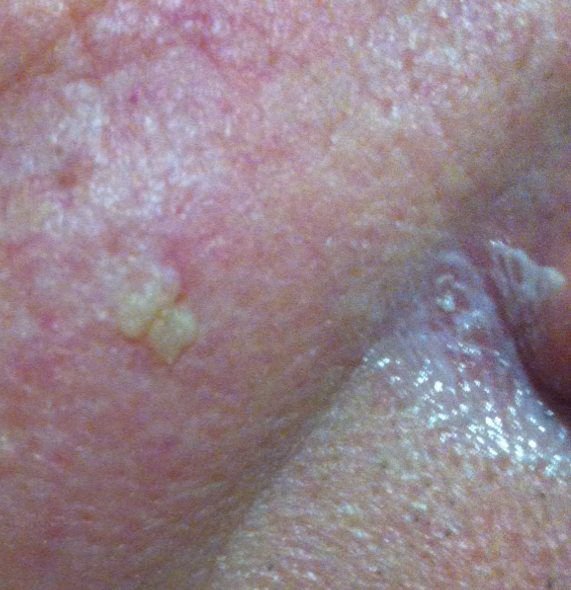
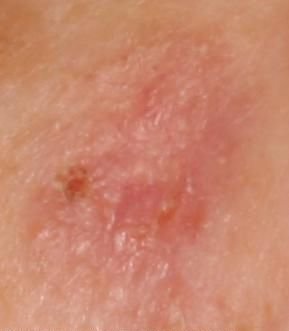
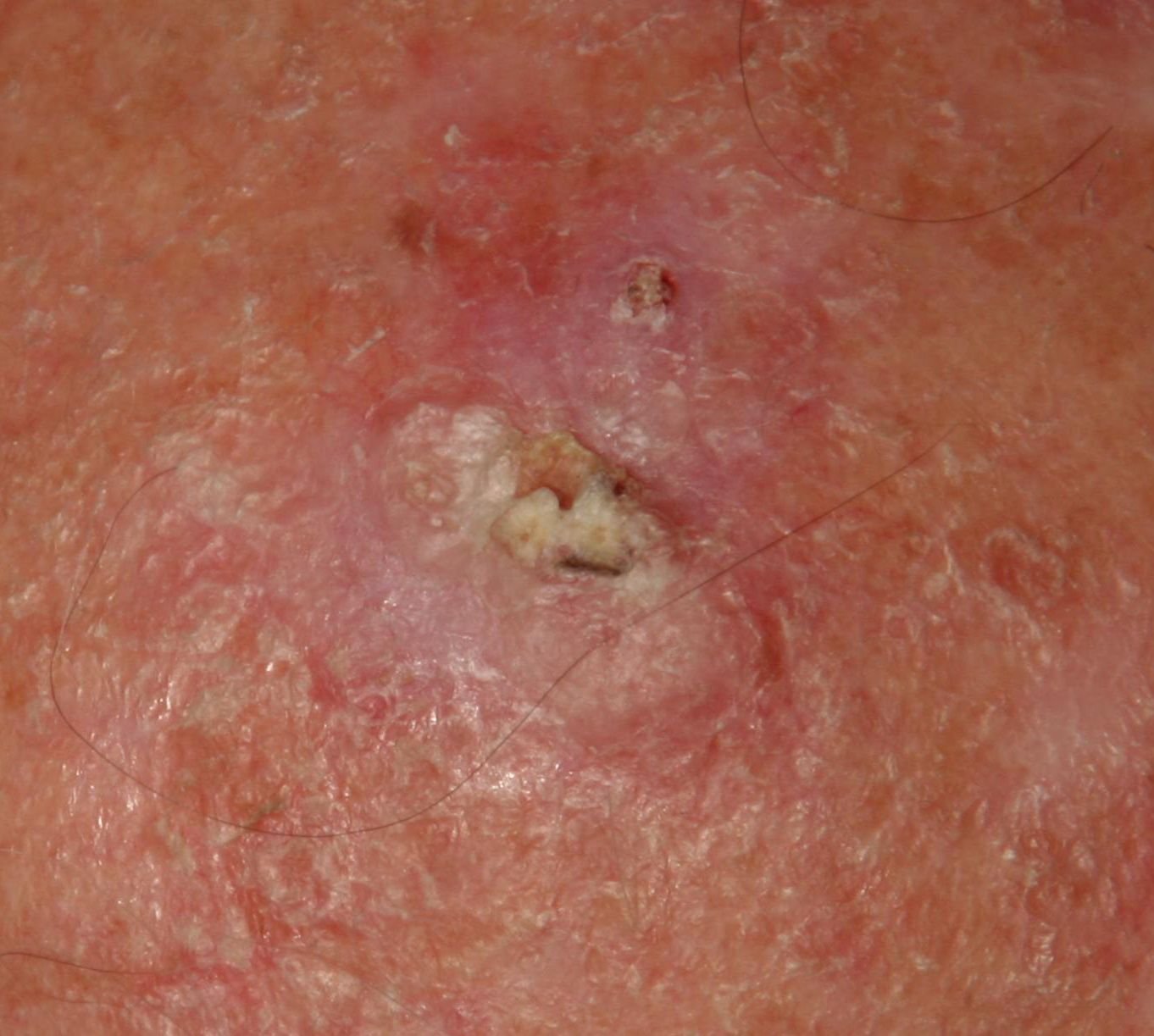
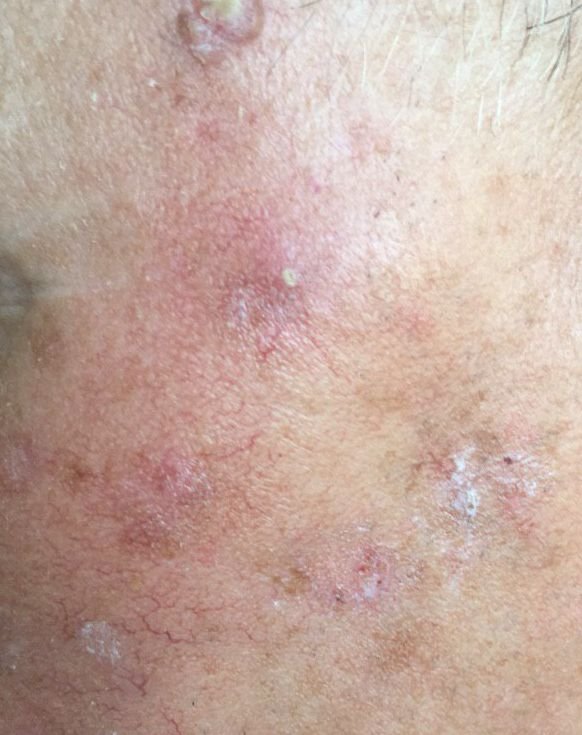
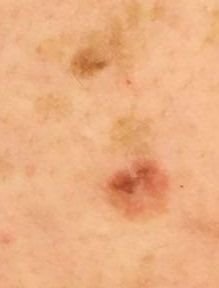
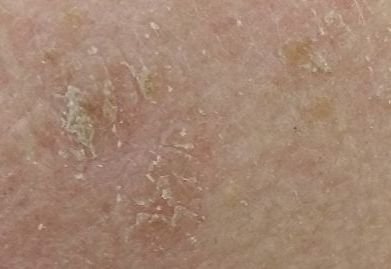
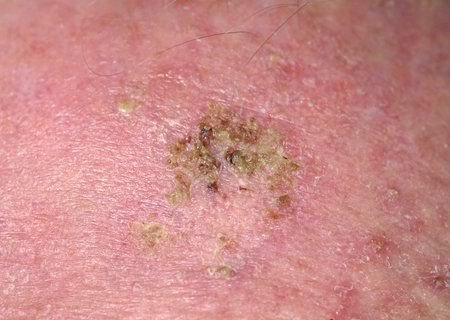
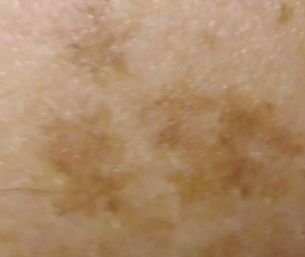
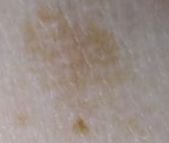
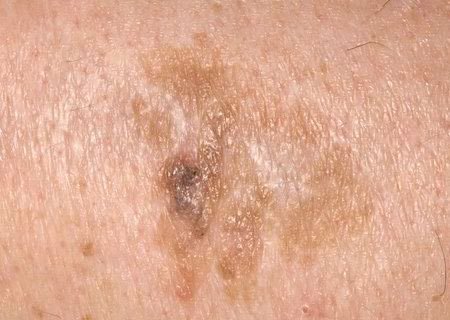
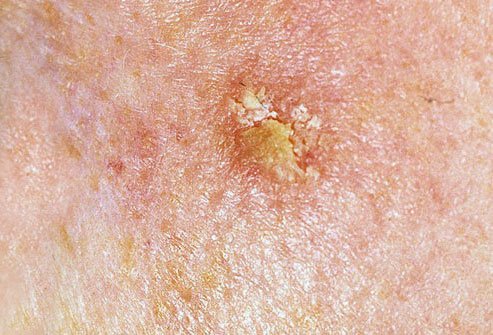
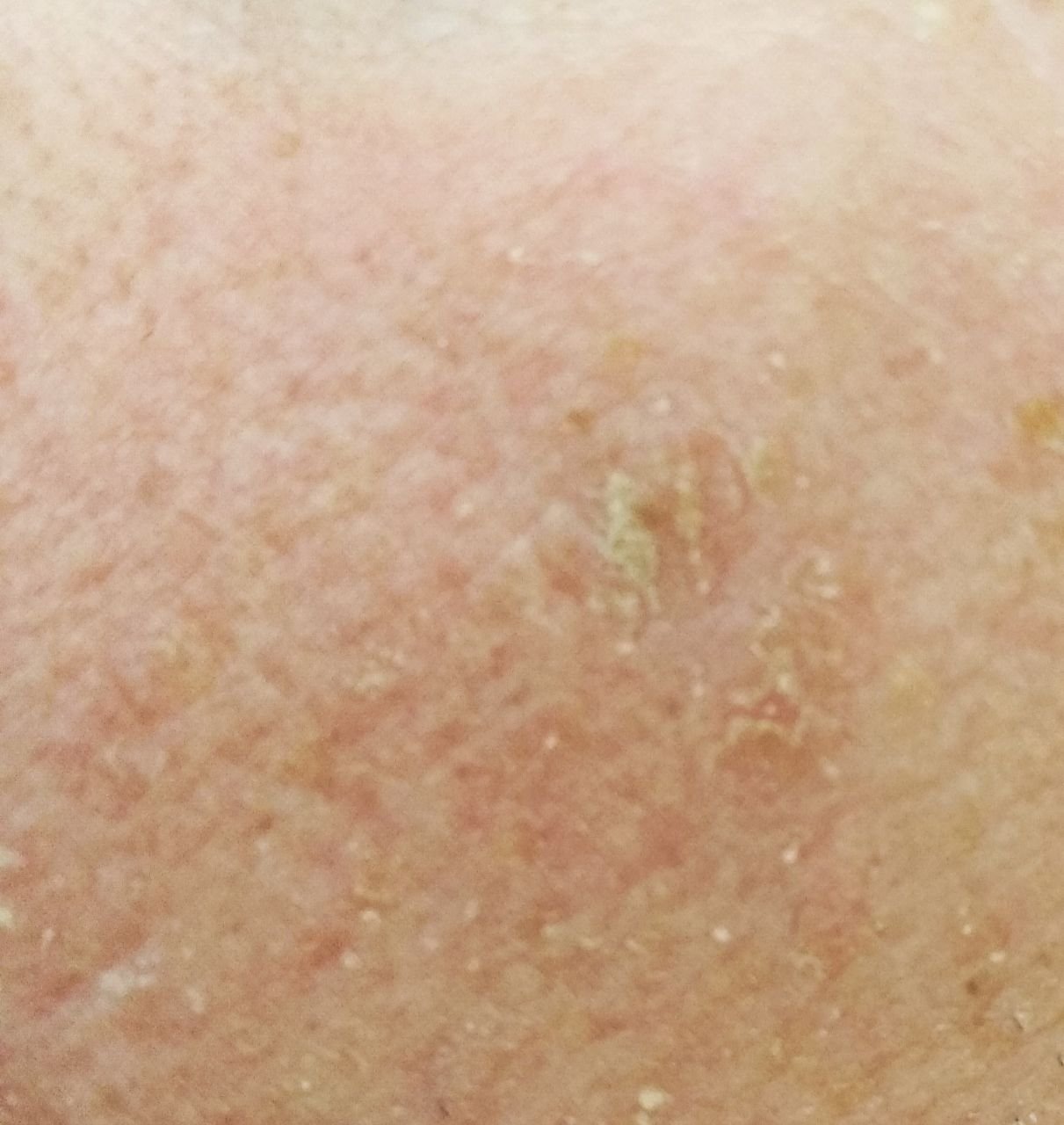
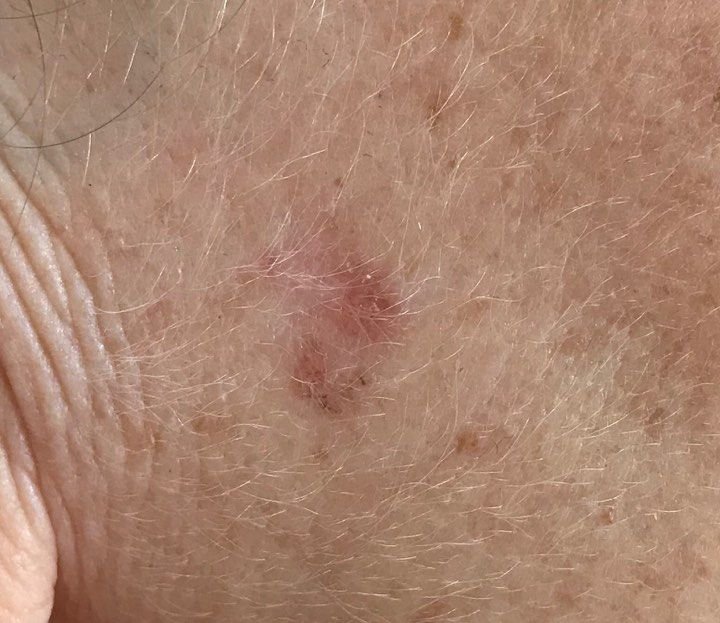
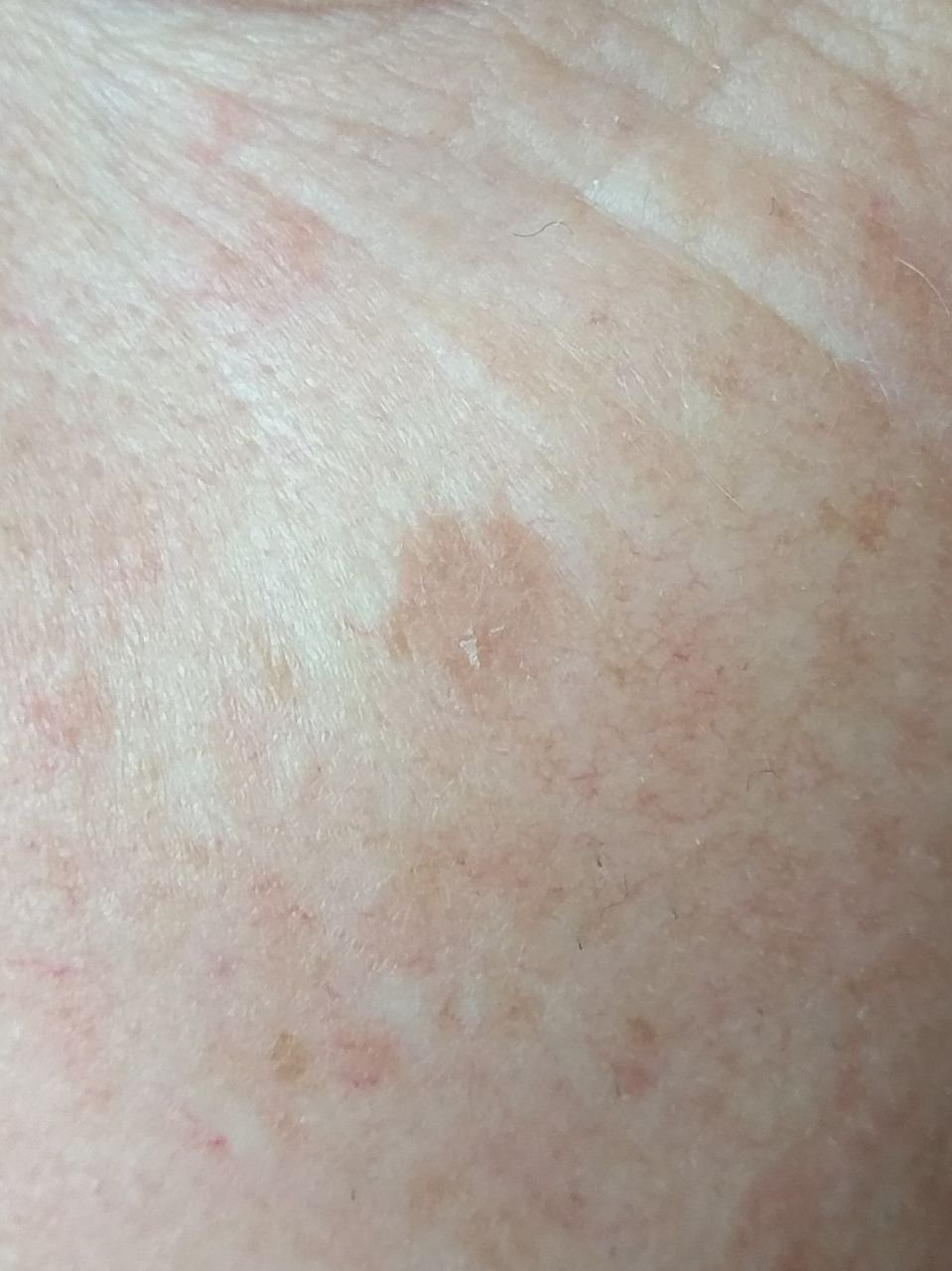
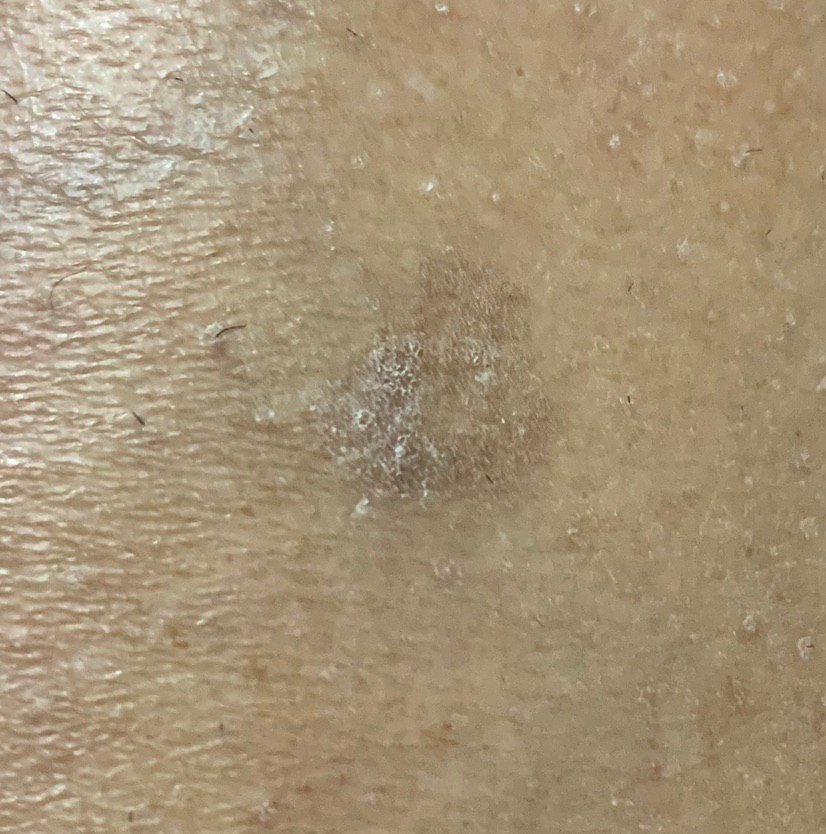
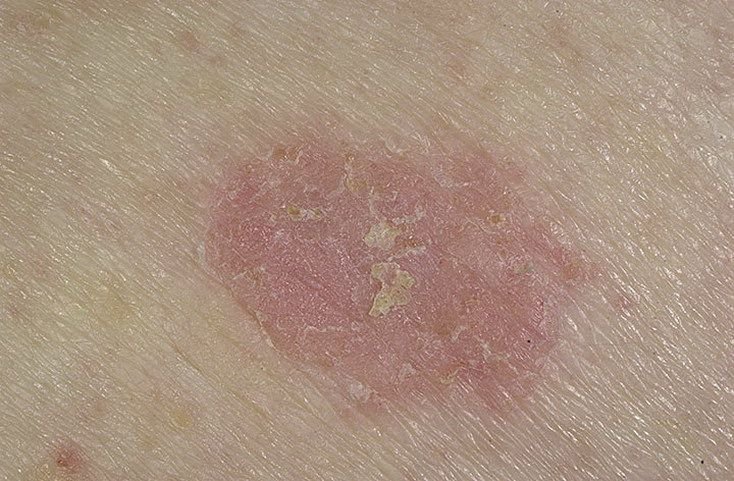
Podczas badania wizualnego, keratoza aktiniczna prezentuje się jako pojedyncze lub liczne płaskie lub wypukłe zmiany o szorstkiej, suchej powierzchni. Te plamy zazwyczaj są pokryte strupami i mogą wykazywać oznaki erozji lub siniaków. Zmiany często mają asymetryczny kształt, z nierównymi, słabo zdefiniowanymi brzegami. Kolor zmian jest zróżnicowany, od koloru cielistego po szary, szaro-brązowy lub różowy. W niektórych przypadkach zmiany mogą wykazywać zaczerwienienie wokół zmiany, co jest cechą charakterystyczną.
Rozmiar keratozy aktinowej może się wahać od 5 mm do 20 mm, a zmiany skupione mogą zajmować obszar 3-4 cm lub więcej. Wysokość zmian nad powierzchnią skóry zazwyczaj nie przekracza 5-7 mm. Zmiany te zazwyczaj nie wpływają na wzrost włosów, a w niektórych przypadkach mogą być swędzące lub niewygodne, chociaż subiektywne odczucia są zazwyczaj minimalne.
Keratoza aktinowa najczęściej dotyczy obszarów skóry narażonych na działanie słońca, takich jak twarz, uszy, skóra głowy, szyja, kończyny górne (szczególnie obręcz barkowa i nadgarstki) oraz klatka piersiowa. Zmiany są rzadziej spotykane na dłoniach i stopach.
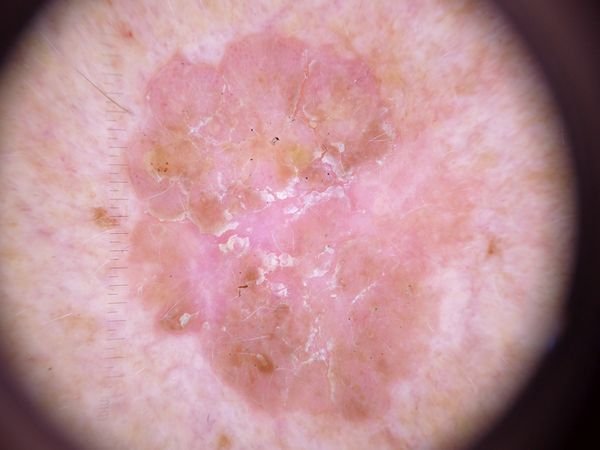
Opis dermatoskopowy
Dermatoskopia keratozy aktinowej ujawnia szereg charakterystycznych cech, które mogą pomóc w diagnozie:
- Erythema: Obecność zaczerwienienia lub rumienia wokół zmian jest powszechną cechą.
- Czerwony pseudo-sieć: Siatkowata struktura utworzona przez naczynia krwionośne pod powierzchnią skóry.
- Powierzchowne płatki keratynowe: Obecność suchej, łuszczącej się skóry na powierzchni zmiany.
- Białe halo wokół mieszków włosowych: Białe pierścienie tkanki wokół mieszków włosowych w obrębie zmiany.
- Żółtawe czopy keratotyczne: Rogowe masy lub czopy keratyny mogą być widoczne w rozszerzonych mieszkach włosowych.
- Struktury naczyniowe: Zmiana często zawiera kręte i liniowe struktury naczyniowe, wskazujące na tworzenie naczyń krwionośnych.
- Ciemnobrązowe plamki i żyły: W pigmentowanych formach keratozy aktinowej, ciemnobrązowe żyły, plamki i globule mogą być widoczne pod dermatoskopem.
Diagnostyka różnicowa
Keratoza aktinowa musi być różnicowana z innymi zmianami skórnymi i stanami, w tym:
- Łuszczyca, egzema i zapalenie skóry
- Keratoza seborreiczna
- Lentigo
- Hipertubularyzm popalany
- Melanoza
- Nevi dysplastyczny
- Choroba Bowena
- Lentigo czerniak
- Rak podstawnokomórkowy
- Rak płaskokomórkowy
- Melanoma
Ryzyko
Keratoza aktinowa jest uważana za stan przedrakowy, z istotnym ryzykiem złośliwości. Ryzyko transformacji w raka płaskokomórkowego (SCC) szacuje się na około 1-10%. W przypadku złośliwości, keratoza aktinowa może postępować do raka płaskokomórkowego, czasami przechodząc przez pośredni etap znany jako choroba Bowena. Z powodu kumulacyjnego efektu promieniowania UV, zmiany keratozy aktinowej mogą się zwiększać liczbowo i rozmiarowo w czasie, co dodatkowo zwiększa ryzyko złośliwej transformacji.
Pacjenci z ciężką keratozą actiniczną lub dużą liczbą zmian mogą mieć zwiększone ryzyko rozwoju innych nowotworów złośliwych w niezmienionych obszarach skóry, co komplikuje różnicowanie i terminowe wykrywanie raka skóry.
Taktyka
Jeśli nie ma czynników zewnętrznych powodujących zmiany w wyglądzie zmian lub nowych objawów, takich jak ból lub obrzęk, monitorowanie przez pacjenta jest zazwyczaj wystarczające. Powinno to obejmować regularne kontrole, co najmniej raz w roku, szczególnie dla zmian w trudno dostępnych miejscach. Jeśli zmiana doświadczy urazu mechanicznego, jest narażona na promieniowanie UV lub jeśli zaobserwowano jakiekolwiek zmiany, konieczna jest konsultacja z dermatologiem lub onkologiem.
Specjalista medyczny oceni, czy konieczne jest dalsze monitorowanie lub usunięcie zmian. Zmiany skórne, które są narażone na chroniczne urazy, takie jak odzież, biżuteria lub czynności zawodowe, powinny być usunięte, aby zapobiec dalszym podrażnieniom. Rekomenduje się również dokumentowanie wszelkich zmian za pomocą zdjęć do dynamicznego obserwowania.
Pacjenci z wieloma keratozami actinicznymi powinni być oceniani przez dermatologa lub onkologa wiosną i jesienią (przed i po okresach wystawiania na działanie słońca). Sporządzanie mapy nowotworów skóry może pomóc w bieżącym monitorowaniu i identyfikacji wszelkich nowych lub zmienionych zmian.
Leczenie
Leczenie keratozy actinicznej jest konieczne z powodu ryzyka złośliwej transformacji. Jeśli można zidentyfikować i leczyć podstawową przyczynę, objawy często ustępują samoistnie. W przypadkach idiopatycznych lub gdy przyczyna pozostaje niejasna, leczenie objawowe może obejmować:
- Ochrona przeciwsłoneczna: Przede wszystkim, ochrona skóry przed promieniowaniem UV jest kluczowa. Noszenie odzieży ochronnej, kapeluszy, ograniczanie narażenia i stosowanie kremów przeciwsłonecznych mogą pomóc zredukować postęp keratozy actinicznej i zapobiec złośliwej transformacji.
- Lokalne usunięcie: Usunięcie płytek keratotycznych można osiągnąć za pomocą różnych metod, w tym leczenia laserowego, kriozniszczenia (azot ciekły) oraz diatermokoagulacji.
- Wycięcie chirurgiczne: W rzadkich przypadkach stosuje się wycięcie chirurgiczne w celu usunięcia dużych lub problematycznych keratomów. Niemniej jednak, ta metoda jest rzadziej stosowana z powodu dużej liczby zmian i potencjalnych konsekwencji estetycznych.
Leki miejscowe mogą być również stosowane w leczeniu, w tym:
- 5-fluorouracyl + kwas salicylowy
- Imikwimod
- Mebutynian ingeniolowy
Ważne jest, aby te leczenia były prowadzona pod nadzorem specjalisty zdrowia, ponieważ mogą występować działania niepożądane i nawroty.
Profilaktyka
Profilaktyka keratozy aktinicznej i jej potencjalności do złośliwości polega na starannej kontroli ekspozycji na słońce i zdrowia skóry:
- Ograniczenie promieniowania ultrafioletowego, w tym unikanie łóżek opalających i nadmiernej ekspozycji na słońce.
- Stosowanie ochronnych kremów w okresach aktywnej ekspozycji na słońce.
- Unikanie przewlekłych urazów skóry, które mogą zwiększać ryzyko podrażnień i powstawania zmian.
- Ograniczenie lub wykluczenie promieniowania jonizującego oraz zagrożeń zawodowych.
- Przestrzeganie środków ostrożności podczas obsługi substancji uszkadzających skórę.
- Utrzymywanie dobrej higieny osobistej i aktywne monitorowanie zdrowia skóry.
Regularne badanie skóry pod kątem keratozy aktinicznej, szukanie terminowej konsultacji z pracownikiem służby zdrowia w przypadku wystąpienia zmian oraz usuwanie potencjalnie niebezpiecznych zmian są niezbędne dla utrzymania zdrowia skóry i zapobiegania powikłaniom.