Queratose actínica (CID-10: L57) ⚠️
Queratoses Actínicas (AK, Queratoses Solares)
Queratoses Actínicas (também conhecidas como queratoses solares) são tumores benignos da pele que se apresentam como manchas ásperas e hiperémicas com queratinização. Esta condição é mais comumente observada em indivíduos com mais de 40 anos, particularmente em áreas da pele frequentemente expostas à radiação ultravioleta (UV) solar. A queratose actínica é considerada uma condição precursora do câncer, uma vez que apresenta um risco significativo de transformação em carcinoma espinocelular da pele. A incidência de queratoses actínicas aumenta com a idade, e é caracterizada pela sua multiplicidade, com novas lesões surgindo ao longo do tempo. Tanto homens como mulheres são igualmente afetados por esta condição.
Fatores Predisponentes
Embora a causa exata da queratose actínica não seja totalmente compreendida, vários fatores são conhecidos por aumentar o risco de desenvolvimento desta condição. Esses fatores envolvem principalmente influências ambientais e genéticas que tornam a pele mais suscetível a danos e à formação subsequente de lesões:
- Mudanças Cutâneas Relacionadas à Idade: À medida que os indivíduos envelhecem, a sua pele sofre alterações tanto a nível histológico como funcional, levando ao envelhecimento dos queratinócitos epidérmicos e a uma diminuição da função celular.
- Radiação UV Excessiva: A exposição prolongada e repetida à radiação UV, seja do sol ou de fontes artificiais como camas de bronzeamento, é a principal causa da queratose actínica. Os efeitos nocivos da radiação UV acumulam-se ao longo do tempo, aumentando o risco de lesões cutâneas.
- Fatores Genéticos: Pode existir uma predisposição genética para o desenvolvimento da queratose actínica, e certos indivíduos podem ser mais vulneráveis devido ao seu tipo de pele ou histórico familiar.
- Radiação Ionizante: A exposição à radiação ionizante, seja ocupacional ou médica, pode desencadear o desenvolvimento de queratose actínica em alguns casos.
- Compostos Químicos e Lesões Cutâneas Crónicas: A exposição repetida a certos produtos químicos ou lesões físicas na pele também pode levar à formação de queratose actínica.
Diagnóstico
O diagnóstico de queratose actínica é baseado numa avaliação clínica, que inclui uma inspeção visual das lesões e uma análise dermatoscópica para avaliar as características das lesões cutâneas. Se houver suspeita de que a lesão possa ser maligna ou atípica, pode ser realizada uma biópsia para uma avaliação mais aprofundada.
Sintomas
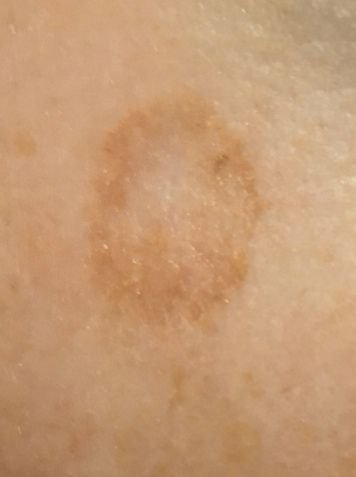
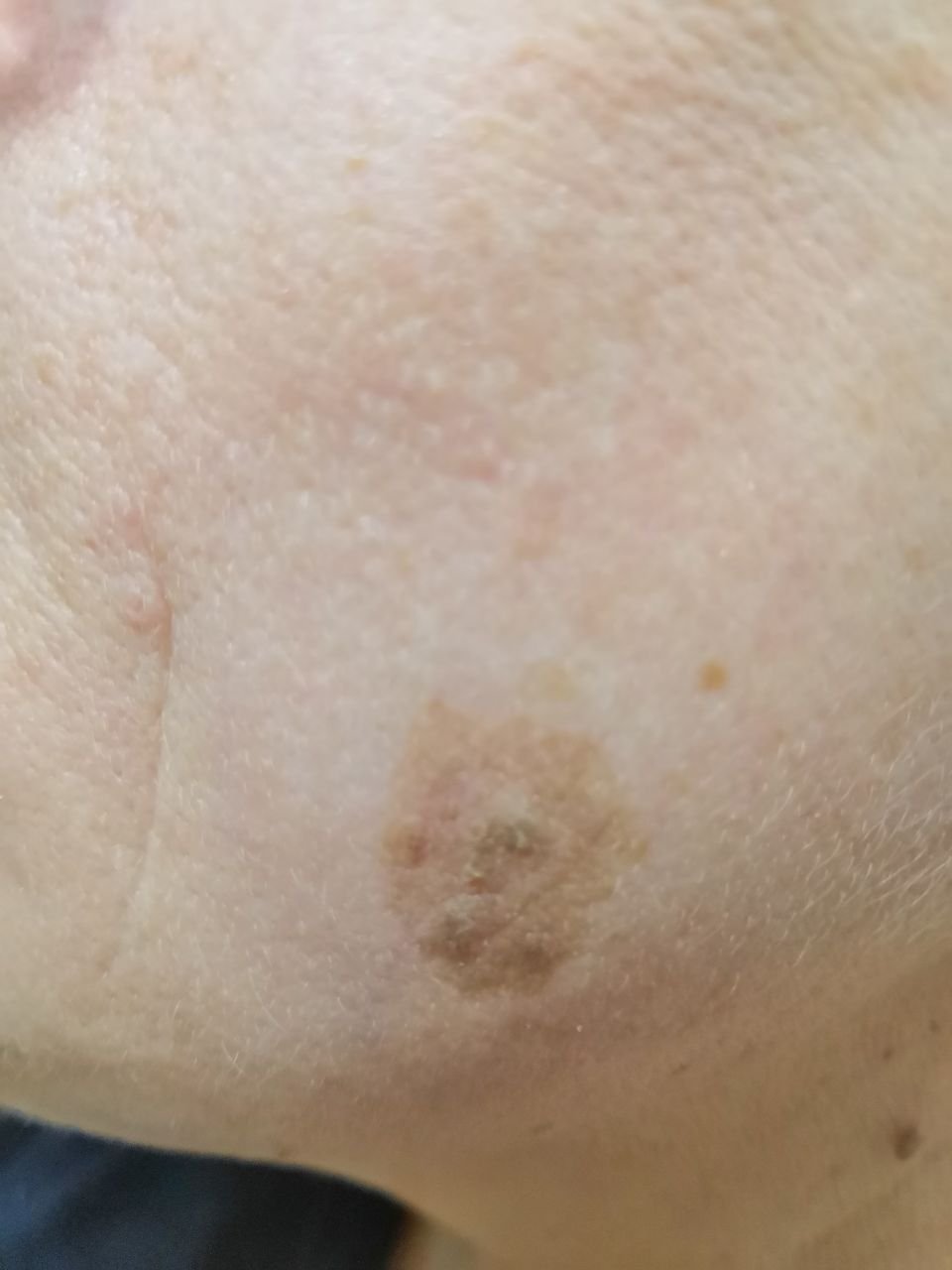
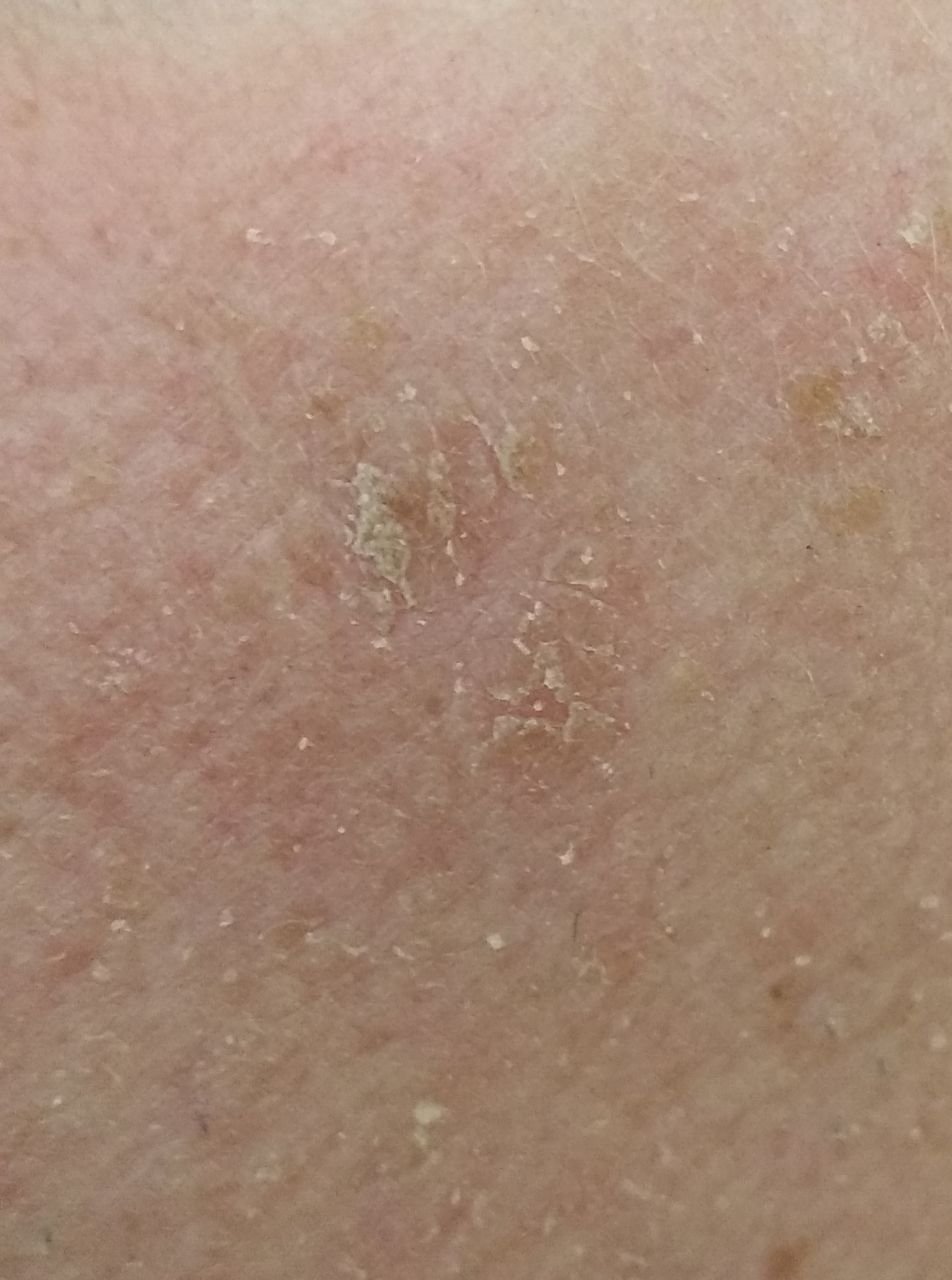
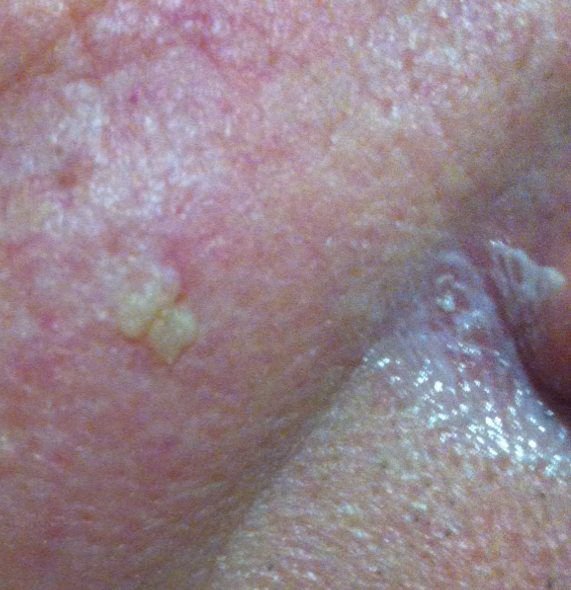
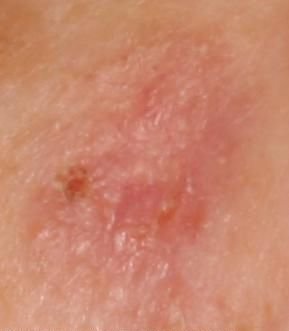
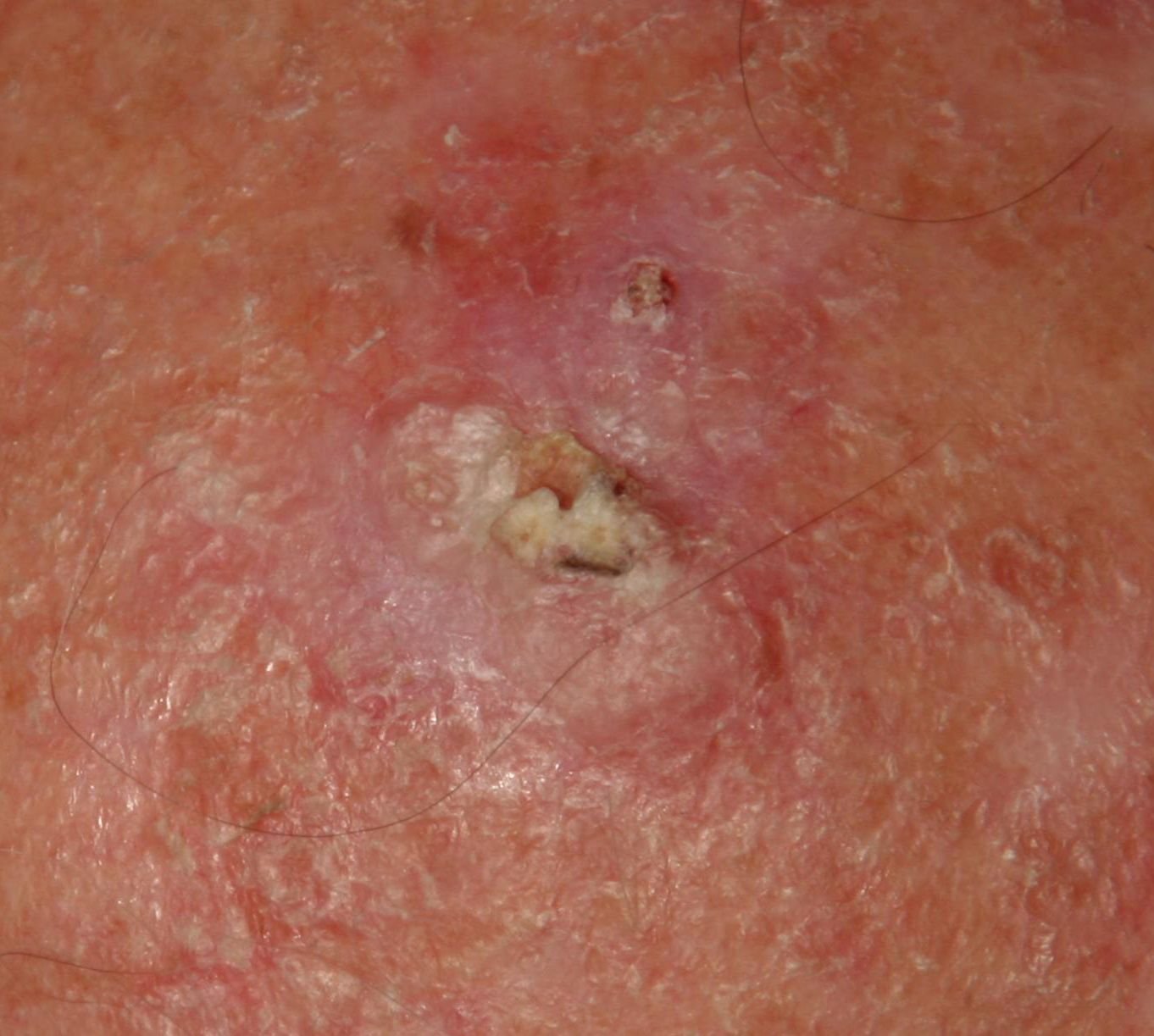
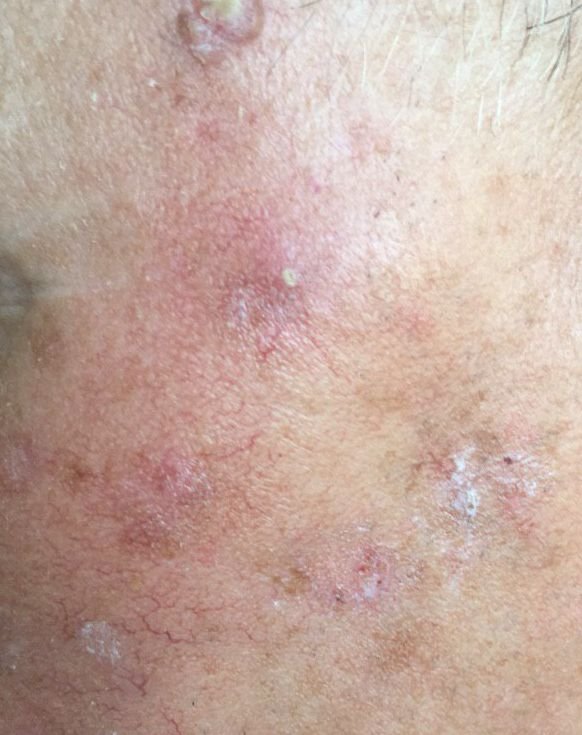
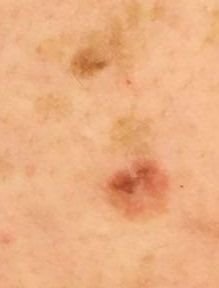
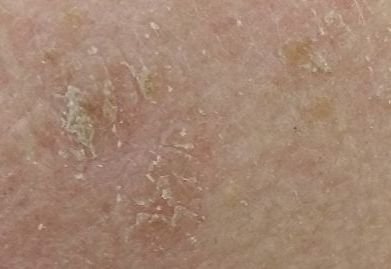
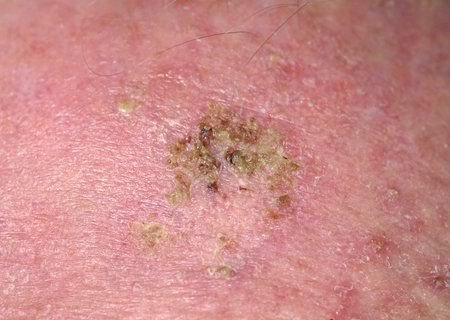
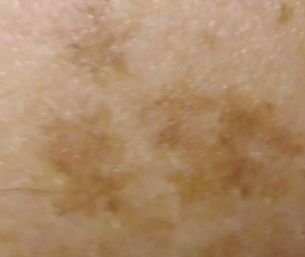
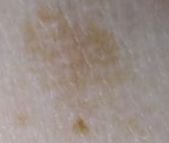
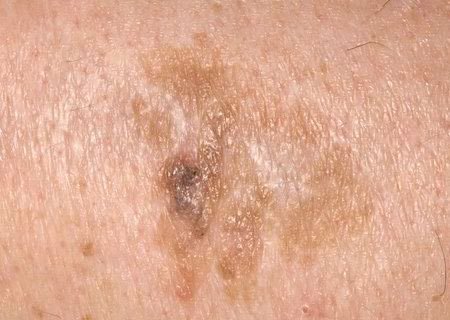
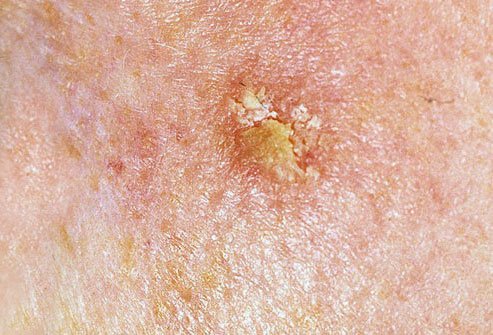
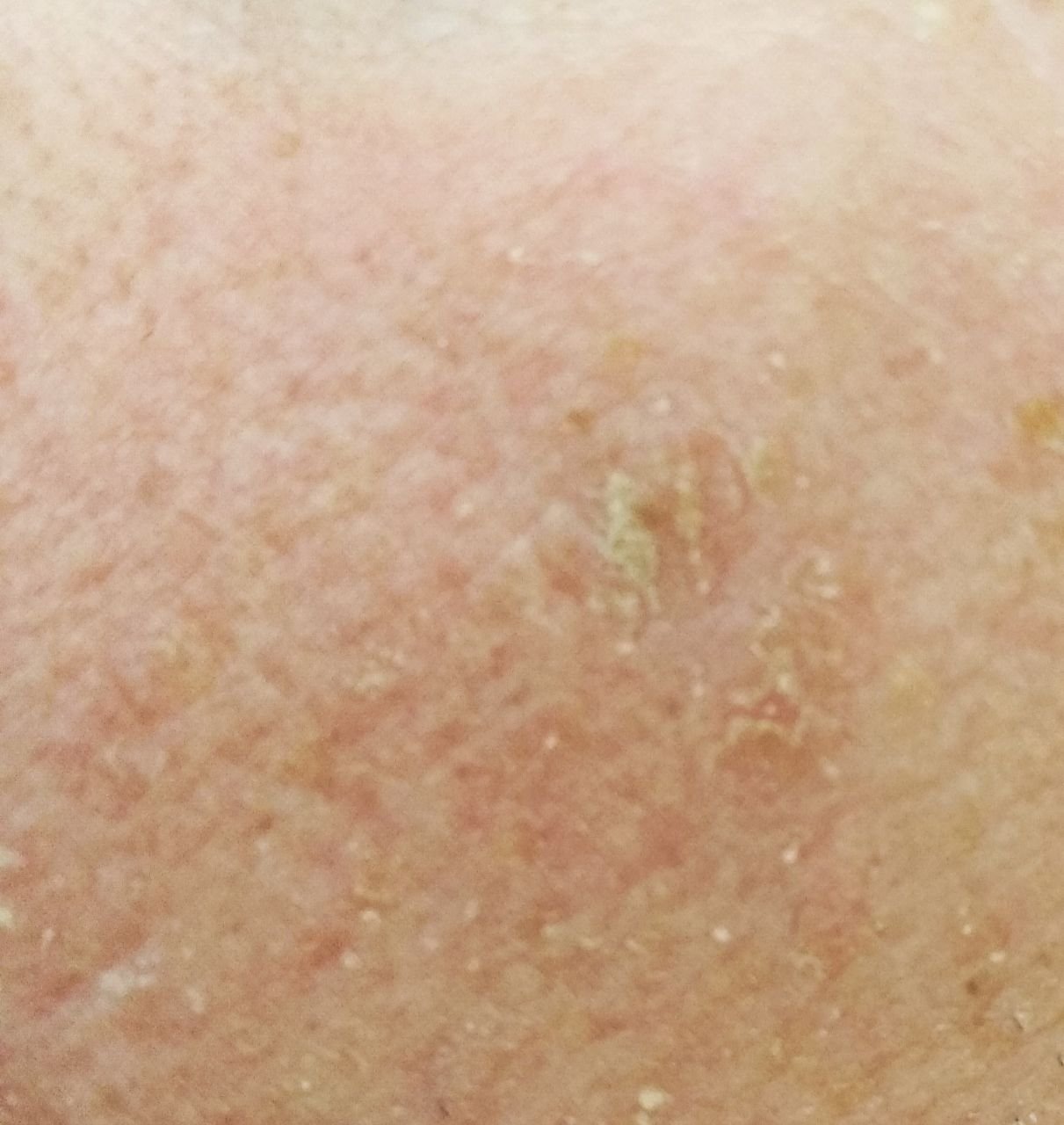
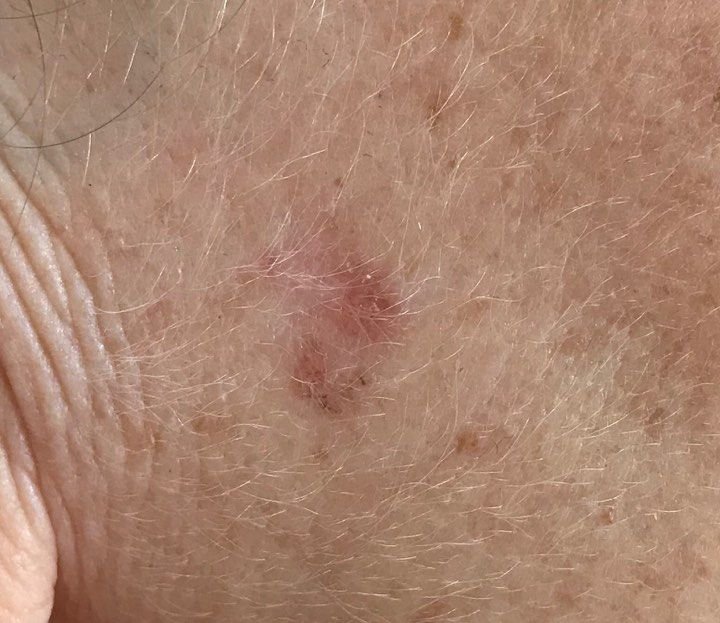
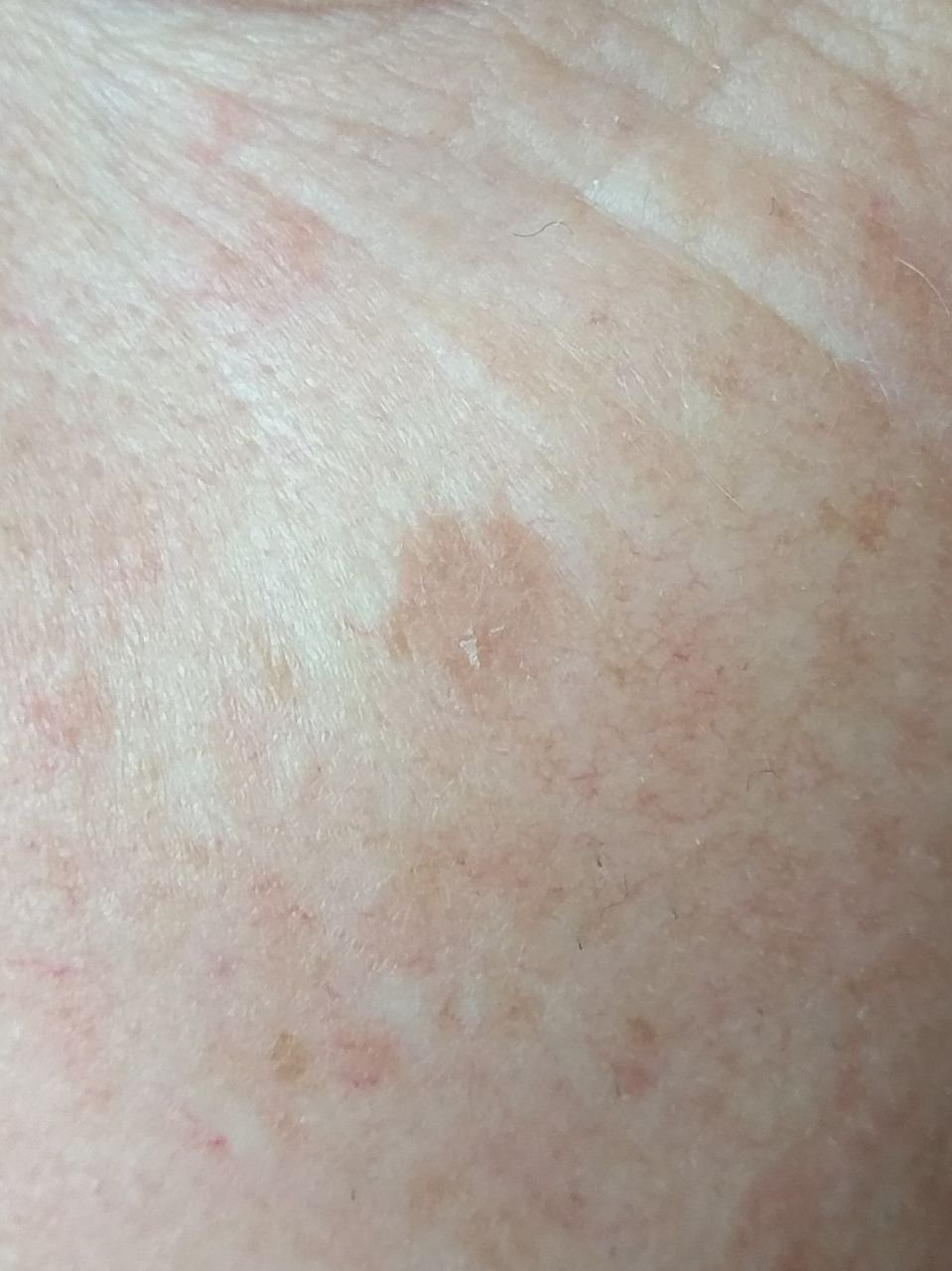
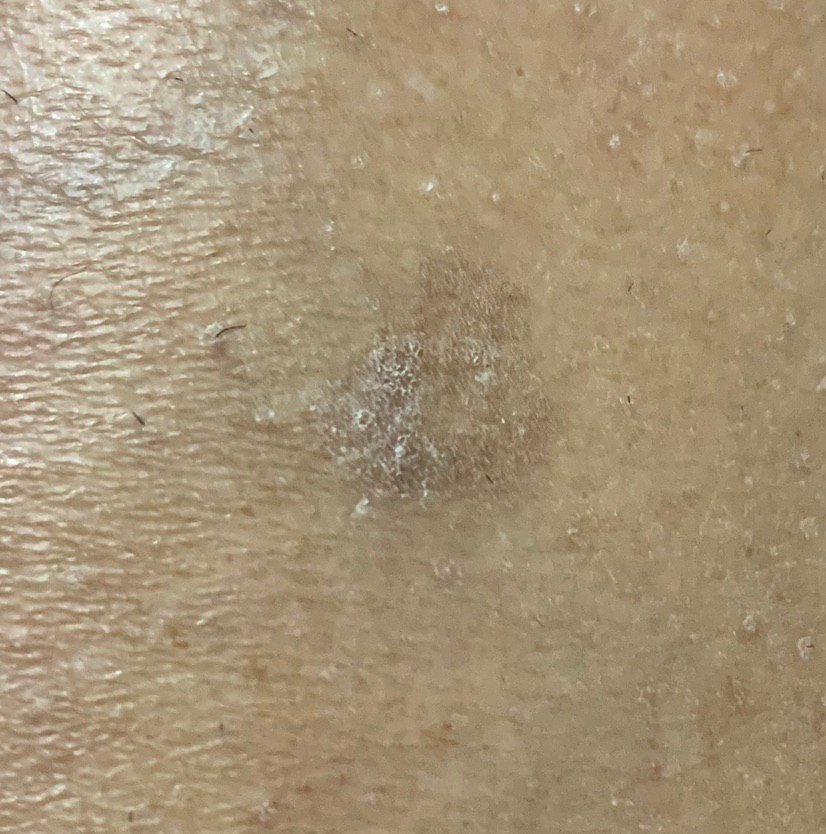
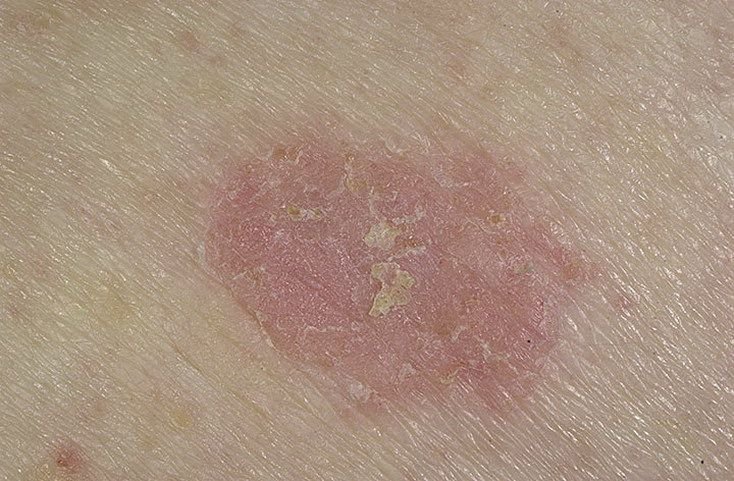
Na avaliação visual, a queratose actínica apresenta-se como lesões únicas ou múltiplas, planas ou elevadas, com uma superfície áspera e seca. Estas manchas estão tipicamente cobertas com crostas e podem mostrar sinais de erosão ou hematomas. As lesões costumam aparecer assimétricas, com bordas irregulares e mal definidas. A cor das lesões varia, podendo ser desde a cor da carne até tons de cinza, cinza-escuro ou rosa. Em alguns casos, as lesões podem apresentar vermelhidão ao redor, o que é uma característica comum.
O tamanho da queratoses actínica pode variar de 5 mm a 20 mm, e as lesões agrupadas podem cobrir uma área de 3-4 cm ou mais. A altura das lesões acima da superfície da pele geralmente não excede 5-7 mm. Estas lesões normalmente não afetam o crescimento do cabelo, e em alguns casos, podem tornar-se comichosas ou desconfortáveis, embora as sensações subjetivas sejam geralmente mínimas.
A queratose actínica afeta mais comumente áreas da pele expostas ao sol, como o rosto, orelhas, couro cabeludo, pescoço, membros superiores (particularmente a cintura escapular e pulsos) e tórax. As lesões são menos comumente encontradas nas palmas das mãos e nas solas dos pés.
Descrição Dermatoscópica
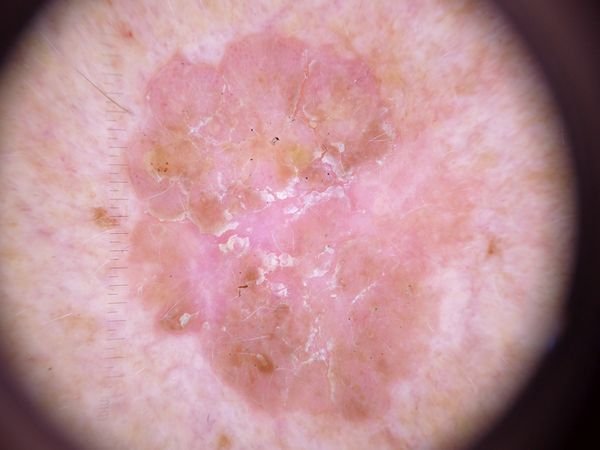
A dermatoscopia da queratose actínica revela várias características características que podem ajudar no diagnóstico:
- Eritema: A presença de vermelhidão ou rubor em torno das lesões é uma característica comum.
- Rede Pseudo-Vermelha: Uma estrutura reticular formada por vasos sanguíneos sob a superfície da pele.
- Flocos de Queratinização Superficial: A presença de pele seca e escamosa na superfície da lesão.
- Halo Branco em Torno dos Folículos Pilosos: Um anel branco de tecido em torno dos folículos pilosos dentro da lesão.
- Tampões Queratinócitos Amarelados: Massas ou tampões córneos de queratina podem ser vistos nos folículos pilosos expandidos.
- Estruturas Vascularizadas: A lesão frequentemente contém estruturas vasculares convolutas e lineares, indicando formação de vasos sanguíneos.
- Pontos e Veias Castanho Escuros: Nas formas pigmentadas de queratose actínica, veias, pontos e glóbulos castanho-escuros podem ser visíveis sob dermatoscopia.
Diagnóstico Diferencial
A queratose actínica deve ser diferenciada de outras lesões cutâneas e condições, incluindo:
- Psoríase, eczema e dermatite
- Queratoses seborreicas
- Lentigo
- Hiperpigmentação pós-inflamatória
- Melanose
- Nevos displásicos
- Doença de Bowen
- Lentigo melanoma
- Carcinoma basocelular
- Carcinoma espinocelular
- Melanoma
Riscos
A queratose actínica é considerada uma condição precoces, com um risco significativo de malignidade. O risco de transformação em carcinoma espinocelular (CEC) é estimado em cerca de 1-10%. Em casos de malignidade, a queratose actínica pode progredir para carcinoma espinocelular, às vezes passando por uma fase intermédia conhecida como doença de Bowen. Devido ao efeito cumulativo da radiação UV, as lesões de queratose actínica podem aumentar em número e tamanho ao longo do tempo, elevando ainda mais o risco de transformação maligna.
Os pacientes com queratoses actínicas severas ou um grande número de lesões podem ter um risco aumentado de desenvolver outros tumores malignos em áreas de pele não afetadas, complicando o diagnóstico diferencial e a deteção atempada do câncer de pele.
Táticas
Se não houver fatores externos que causem alterações na aparência das lesões ou novos sintomas como dor ou inchaço, a auto-monitorização é tipicamente suficiente. Isto deve incluir verificações regulares, pelo menos uma vez por ano, especialmente para lesões em áreas de difícil visualização. Se a lesão sofrer uma lesão mecânica, for exposta à radiação UV ou se forem observadas quaisquer alterações, uma consulta com um dermatologista ou oncologista é necessária.
Um prestador de cuidados de saúde determinará se é necessário um monitoramento adicional ou a remoção das lesões. Os nevos sujeitos a trauma crónico, como os causados por vestuário, joias ou atividades ocupacionais, devem ser removidos para prevenir mais irritação. Recomenda-se também documentar quaisquer alterações usando fotografias para observação dinâmica.
Os pacientes com múltiplas queratoses actínicas devem ser avaliados por um dermatologista ou oncologista na primavera e no outono (antes e depois dos períodos de exposição ao sol). Criar um mapa de neoplasmas cutâneos pode ajudar no monitoramento contínuo e na identificação de quaisquer novas lesões ou lesões alteradas.
Tratamento
O tratamento da queratose actínica é necessário devido ao risco de transformação maligna. Se a causa subjacente puder ser identificada e tratada, os sintomas muitas vezes resolvem-se por conta própria. Nos casos idiopáticos ou quando a causa permanece incerta, os tratamentos sintomáticos podem incluir:
- Proteção Solar: Primeiro e acima de tudo, proteger a pele da radiação UV é crucial. Usar roupas protetoras, chapéus, limitar a exposição e usar protetores solares pode ajudar a reduzir a progressão da queratose actínica e prevenir a transformação maligna.
- Remoção Local: A remoção de placas ceratósicas pode ser alcançada através de vários métodos, incluindo tratamento a laser, criodestruição (azoto líquido) e diatermocoagulação.
- Excisão Cirúrgica: Em casos raros, a excisão cirúrgica é utilizada para remover queratomas grandes ou problemáticos. No entanto, este método é menos utilizado devido ao elevado número de lesões e às potenciais consequências estéticas.
Medicamentos tópicos também podem ser utilizados para tratamento, incluindo:
- 5-fluorouracil + ácido salicílico
- Imiquimod
- Ingenol mebutato
É importante que estes tratamentos sejam administrados sob a supervisão de um profissional de saúde, uma vez que efeitos secundários e recorrência são possíveis.
Prevenção
A prevenção da ceratose actínica e do seu potencial de malignidade envolve uma gestão cuidadosa da exposição ao sol e da saúde da pele:
- Limitar a radiação ultravioleta, evitando camas de bronzeamento e exposição excessiva ao sol.
- Utilizar cremes protetores durante períodos de exposição solar ativa.
- Evitar traumas crónicos na pele que possam aumentar o risco de irritação e formação de lesões.
- Limitar ou excluir a radiação ionizante e os riscos ocupacionais.
- Seguir medidas de segurança ao manusear substâncias que danificam a pele.
- Manter uma boa higiene pessoal e ser proativo na monitorização da saúde da pele.
Verificar regularmente a pele em busca de ceratose actínica, procurar uma consulta atempada com um profissional de saúde se ocorrerem alterações, e remover lesões potencialmente perigosas são essenciais para manter a saúde da pele e prevenir complicações.