Tricomiocosi (ICD-10: B35) 🚨
Tricomicosi: Infezioni Fungine del Cuoio Capelluto e dei Peli Facciali
Panoramica
La tricomicosi è un termine generale usato per descrivere infezioni fungine dei capelli e dei follicoli piliferi, che interessano principalmente il cuoio capelluto e la zona della barba. Queste infezioni sono causate da dermatofiti—funghi filamentosi che hanno una particolare affinità per i tessuti cheratinizzati. I principali generi responsabili della tricomicosi includono Microsporum e Trichophyton. A seconda del sito di infezione, la tricomicosi è classificata in:
- Tinea capitis: dermatofitosi del cuoio capelluto e dei fusti dei capelli;
- Tinea barbae: infezione fungina che coinvolge l’area della barba o dei baffi negli uomini adulti.
La tricomicosi è una condizione contagiosa, e i focolai possono verificarsi in scuole, famiglie o ambienti a contatto ravvicinato. È considerata un infezione da quarantena in alcune regioni a causa del suo potenziale epidemico, specialmente tra i bambini. Una diagnosi e un trattamento tempestivi sono importanti per prevenire cicatrici, perdita di capelli e ulteriori diffusione.
Pattern di Invasione Fungina
La presentazione clinica della tricomicosi dipende dal tipo di dermatofita e dal pattern di invasione del fusto del capello. Sono identificati due principali pattern di invasione:
- Invasione Ectotrix: le spore fungine (artroconidie) si sviluppano all’esterno del fusto del capello; tipico delle specie di Microsporum;
- Invasione Endotrix: le spore si formano all’interno del fusto del capello; più frequentemente osservata nelle infezioni da Trichophyton.
Forme Cliniche di Tinea Capitis
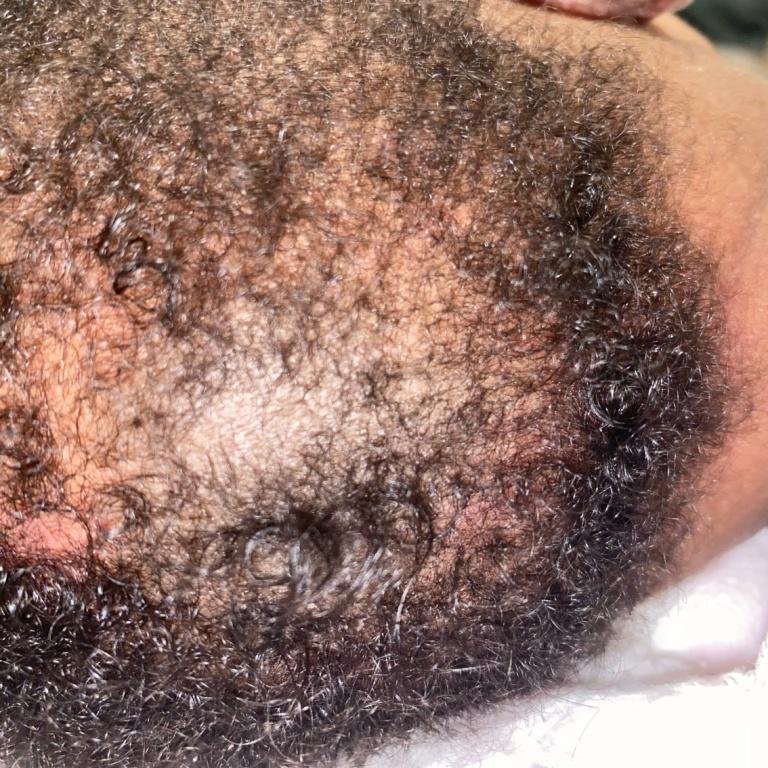
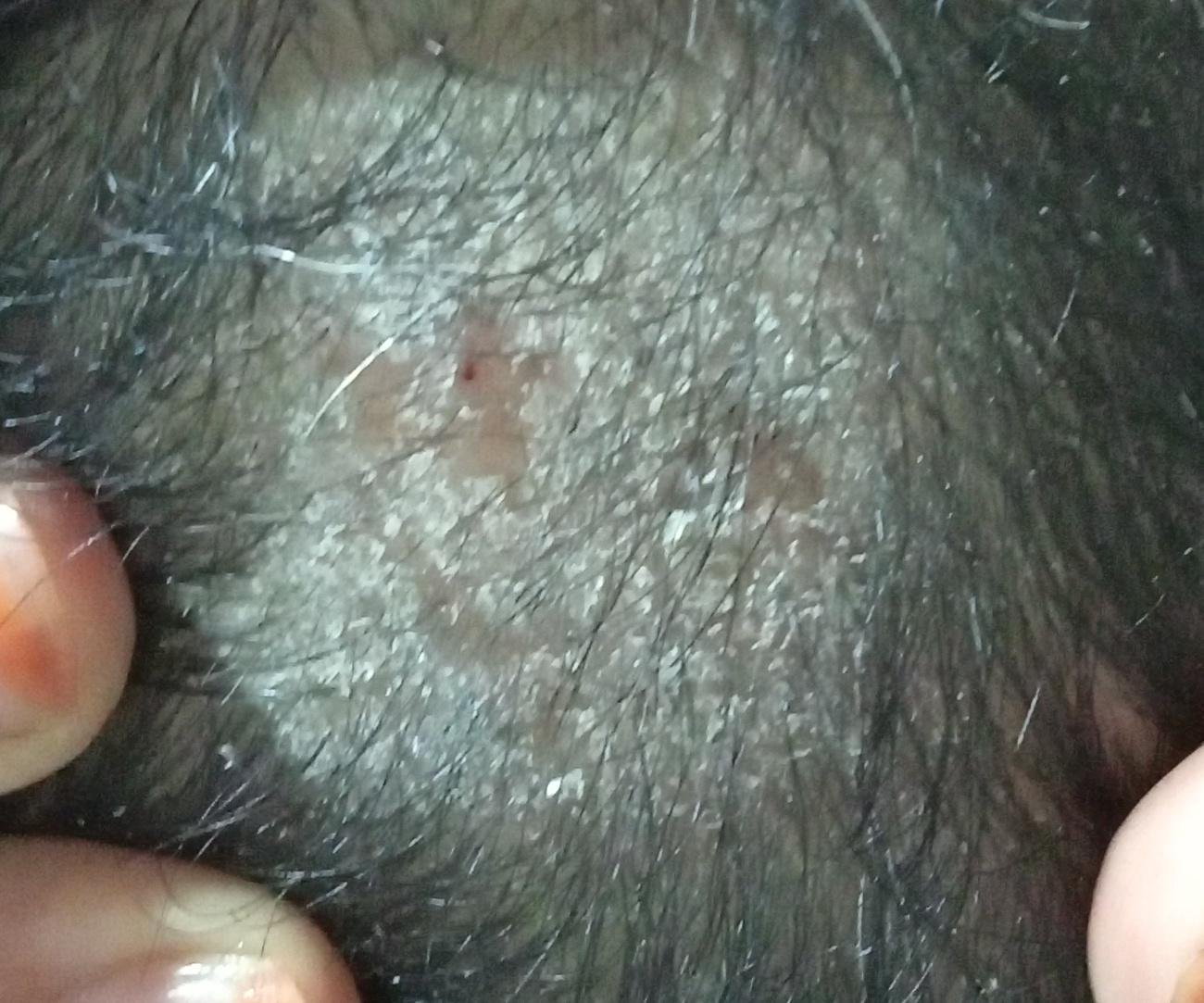
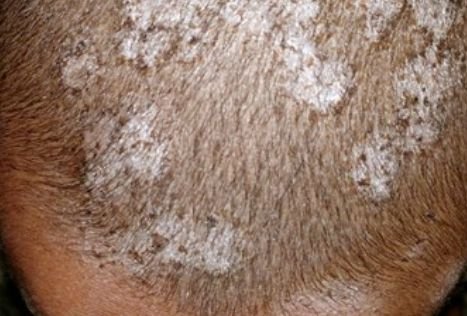
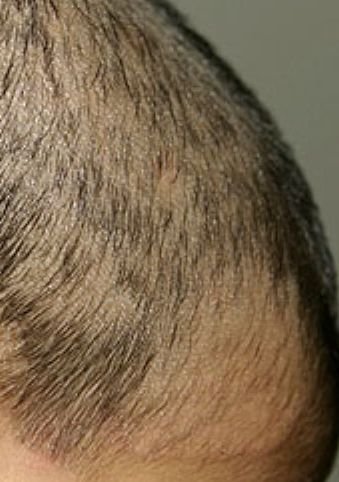
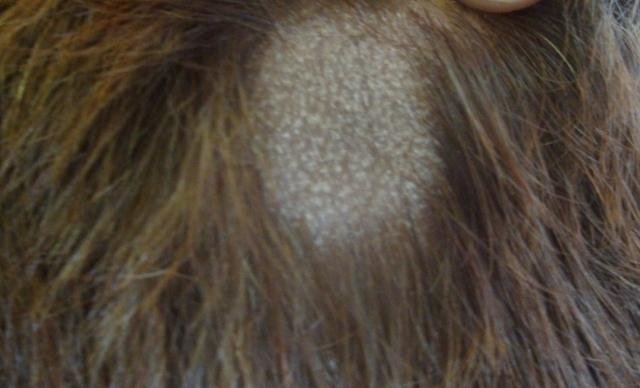
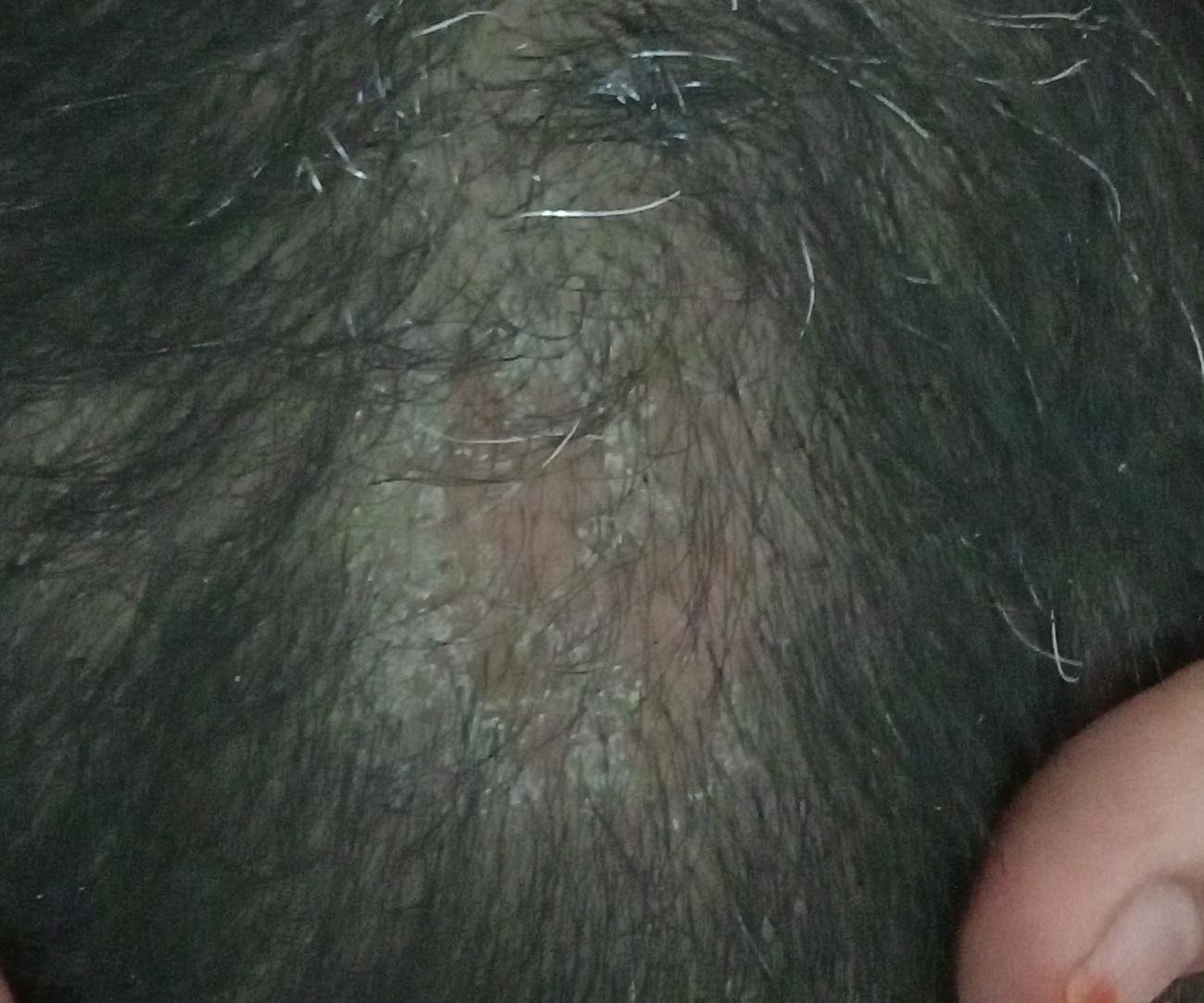
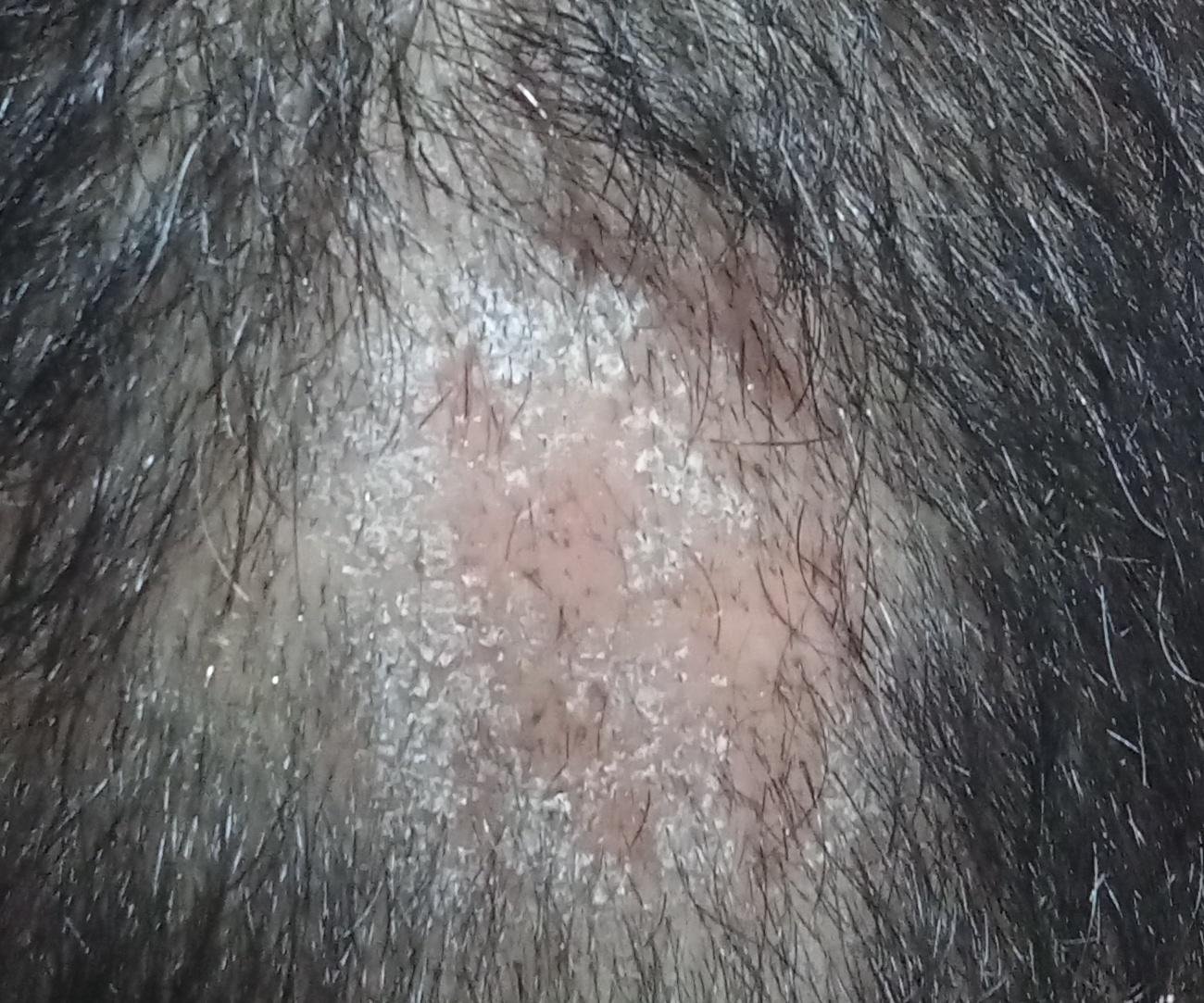
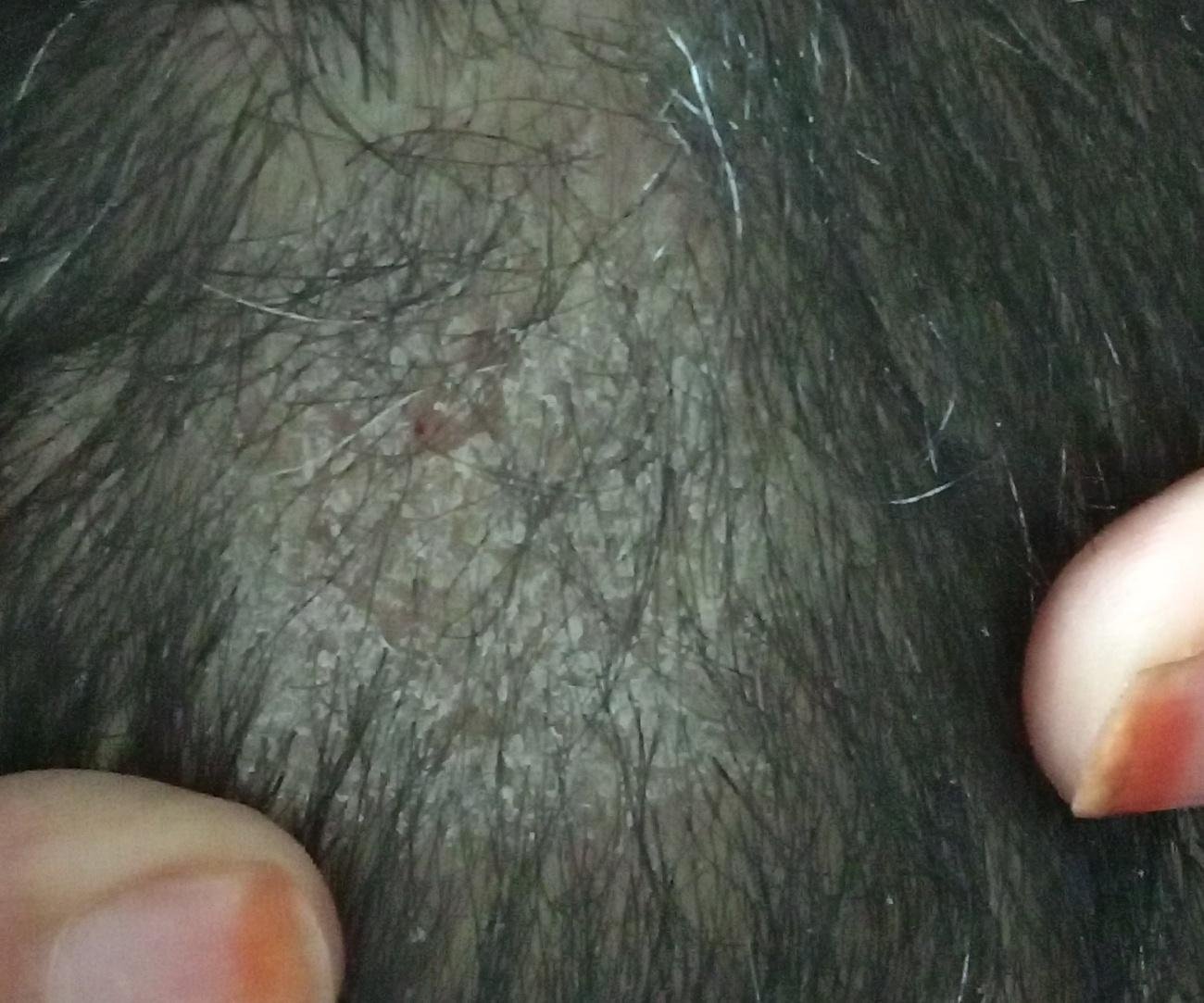
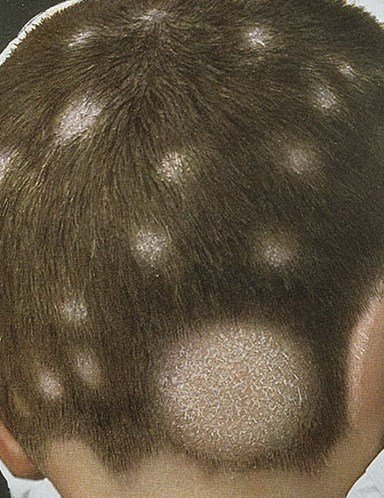
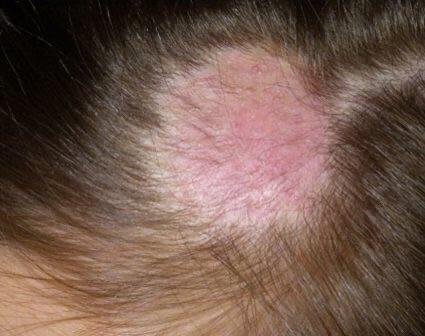
1. Tipo Non Infiammatorio (Superficiale)
Questa forma è comunemente causata da funghi antropofili come Trichophyton tonsurans (endotrix) e Microsporum canis o M. ferrugineum (ectotrix).
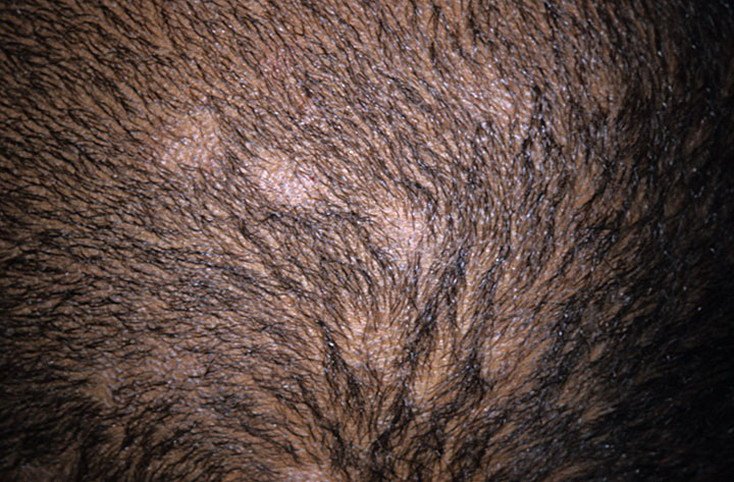
- Lesioni: macchie squamose rotonde o ovali con lieve rossore o assente; sfaldamento e rottura dei capelli sono frequenti;
- Capelli: spesso rotti alla superficie del cuoio capelluto, creando macchie calve con brevi monconi di capelli (“aspetto a punto nero”);
- Location: principalmente il cuoio capelluto frontale e temporale;
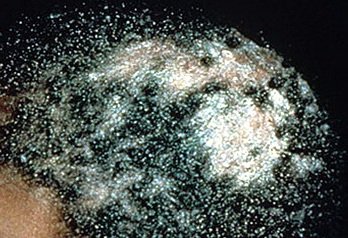
- Lampada di Wood: i capelli infetti da Microsporum fluorescono di verde sotto la luce UV;
- Aspetto: nel tipo seboreico, somiglia a forfora o seborea secca.
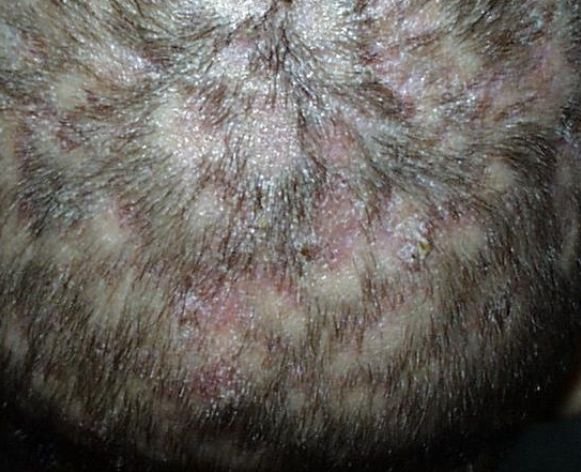
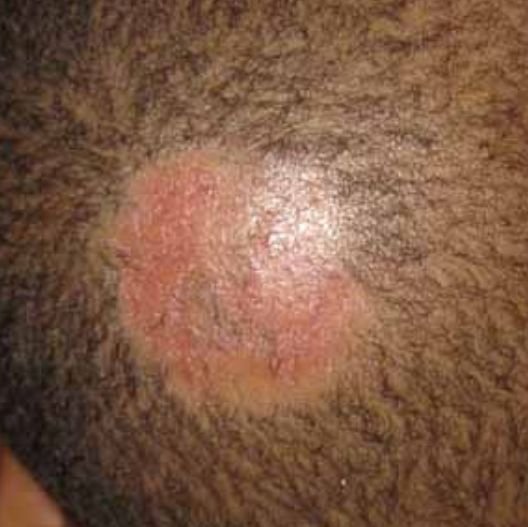
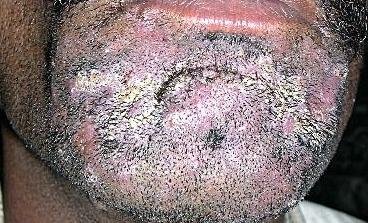
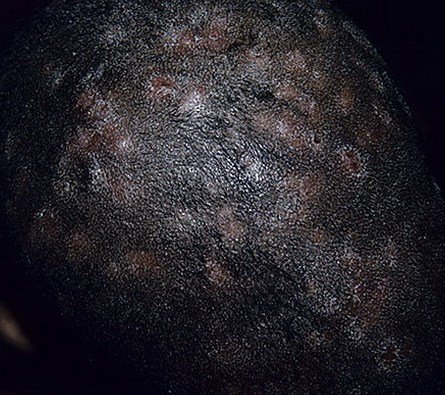
2. Tipo Infiammatorio (Kerion)
Provocato da specie zoofili come Trichophyton gypseum o Microsporum canis. Questa variante porta a una lesione infiammatoria profonda e dolorosa.
- Lesioni: 1–3 placche pustolose gonfie con intenso eritema e puzza;
- Capelli: si allentano facilmente e possono cadere o essere rimossi senza resistenza;
- Rischio: può portare a alopecia cicatrizziale (con cicatrici) se non trattata prontamente;
- Sintomi: dolore, edema, linfadenopatia regionale e malessere sistemico possono essere presenti.
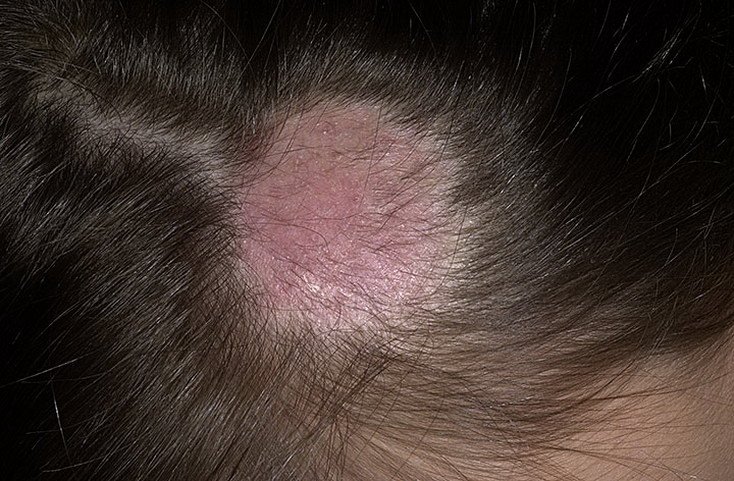
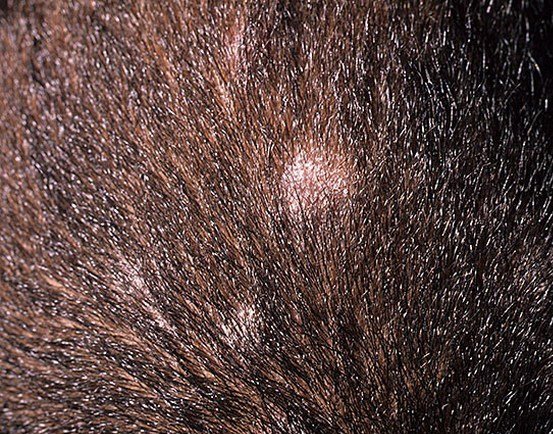
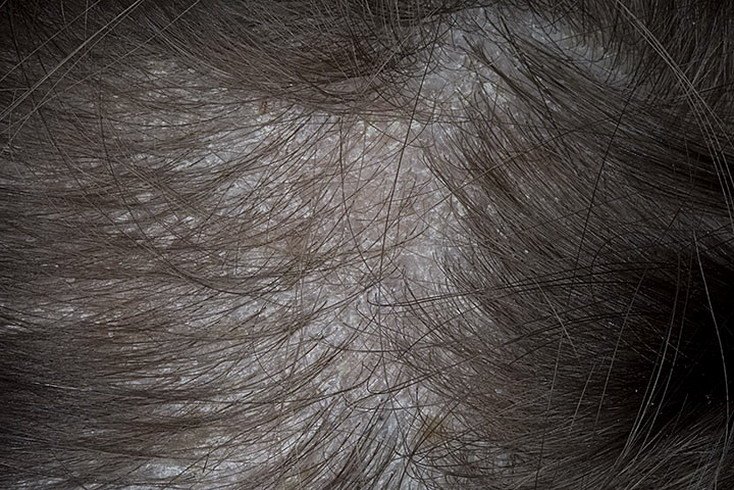
3. Tinea Capitis “Punto Nero”
Questa è la forma meno infiammatoria di tigna del cuoio capelluto ed è causata da Trichophyton tonsurans. La caratteristica distintiva è la presenza di capelli corti e rotti alle aperture follicolari che appaiono come punti neri a un esame ravvicinato.
- Lesioni: Multiple macchie rotonde o irregolari, coperte da fine desquamazione;
- Capelli: Rottura a livello del cuoio capelluto o sottostante, producendo un pattern a punto nero;
- Complicazioni: Rischio di infezione cronica e alopecia atrofica.
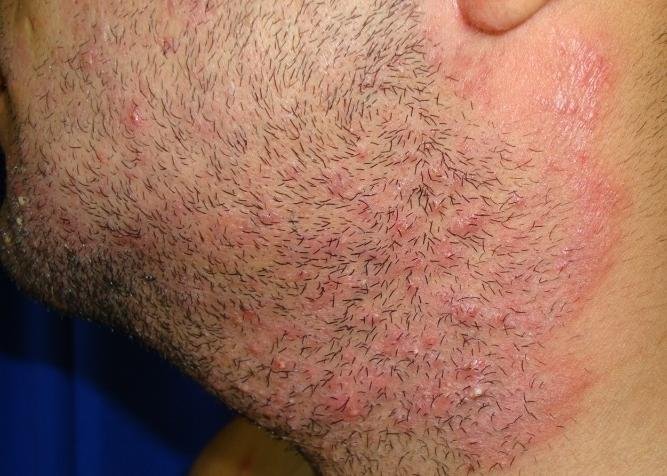
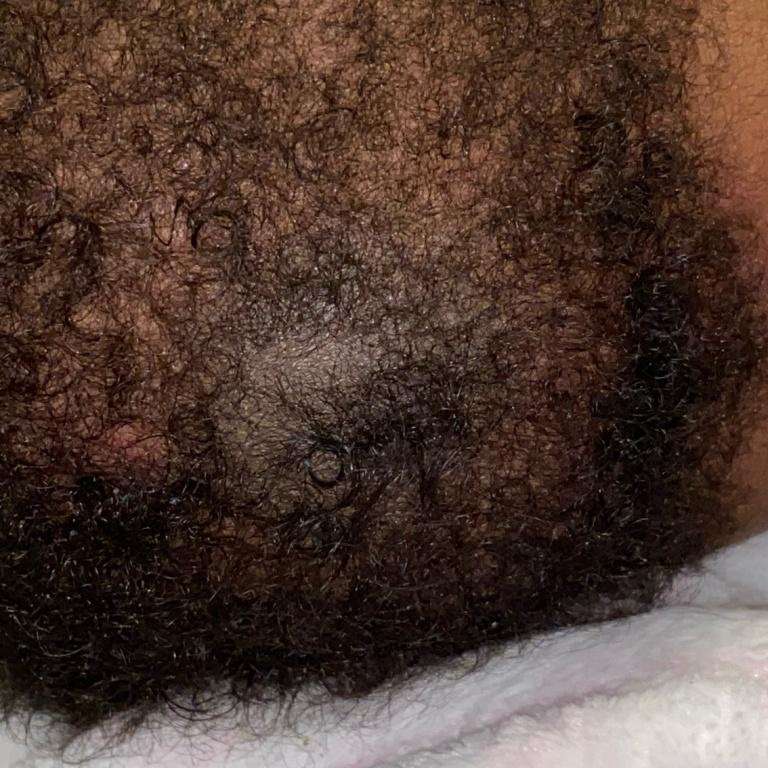
Forme Cliniche di Tinea Barbae
La tinea barbae colpisce i maschi adulti nell’area della barba e dei baffi ed è comunemente causata da funghi zoofili come Trichophyton mentagrophytes e T. verrucosum.
1. Tipo Infiammatorio (Sicosi Parassitaria)
- Sintomi: Lesioni dolorose, nodulari e pustolose che somigliano a kerion, con scarico purulento dalle aperture follicolari;
- Capelli: Facilmente estratti con materiale purulento alla base.
2. Tipo Superficiale
- Lesioni: Lieve infiammazione follicolare, eritema e desquamazione che somigliano a follicolite batterica;
- Infiammazione: Meno severa rispetto alla presentazione di tipo kerion.
3. Tipo Annulare
- Apparenza: Macchie a forma di anello con bordi elevati e desquamati contenenti vescicole o croste;
- Area centrale: Tende a schiarirsi parzialmente, formando un classico pattern a anello da tinea simile alla tinea corporis.
Diagnosi di Trichomicosi
Una diagnosi accurata di trichomicosi è fondamentale per un trattamento efficace e il controllo dell’infezione. I passaggi diagnostici includono:
- Esame con lampada di Wood: Utile per rilevare le specie di Microsporum, che fluorescono sotto la luce UV;
- Microscopia: Esame diretto KOH di capelli strappati o squame cutanee per rilevare ife fungine o spore;
- Esame culturale: Inoculazione su agar Sabouraud consente l’identificazione e la differenziazione fungina;
- Test PCR: Tecnica molecolare altamente specifica utilizzata per identificare il DNA fungino in campioni clinici;
- Indagine epidemiologica: Importante nel contesto di focolai o trasmissione a scuola.
Diagnosi Differenziale
La trichomicosi può mimare varie condizioni dermatologiche e sistemiche, rendendo la diagnosi differenziale essenziale per evitare una cattiva gestione. Condizioni importanti da distinguere includono:
- Alopecia areata: Insorgenza improvvisa di perdita di capelli a chiazze con pelle liscia, senza desquamazione o infiammazione;
- Lupus eritematoso discoide: Placche eritematose, cicatriziali con tappo follicolare e atrofia;
- Psoriasi e dermatite seborroica: Possono presentarsi con desquamazione sul cuoio capelluto ma senza rottura dei capelli o infiammazione;
- Pseudopelade di Brocq: Alopecia cicatriziale progressiva lentamente con macchie lisce di colore avorio;
- Sicosi batterica (follicolite barbae): Pustole dolorose limitate all’area della barba ma causate da infezione batterica;
- Sifilide secondaria (sifilide impetiginosa): Deve essere esclusa in presenza di desquamazione e alopecia, specialmente nelle popolazioni ad alto rischio.
Trattamento della Trichomicosi
La gestione della trichomicosi coinvolge sia terapia antifungina sistemica che trattamento locale adiuvante. Il trattamento dovrebbe sempre essere guidato dalla coltura fungina e dall’identificazione della specie quando possibile.
Agenti Antifungini Sistemici:
- Griseofulvina: Tradizionalmente il primo antifungino orale di prima linea per tinea capitis e barbae; ben tollerato e adatto per l’uso pediatrico (disponibile come sospensione);
- Terbinafina: Fungicida contro i dermatofiti; usato sia in bambini che negli adulti;
- Itraconazolo: Antifungino a spettro più ampio efficace in casi resistenti o ricorrenti.
Il trattamento sistemico è tipicamente prescritto per 6–12 settimane a seconda della risposta clinica, del tipo di fungo e dell’estensione dell’infezione.
Terapia Topica:
Utilizzata come terapia adiuvante o trattamento primario in casi molto lievi e localizzati. Le opzioni includono:
- Antifungini topici: Creme o agenti composti in farmacia a base di miconazolo, clotrimazolo, terbinafina o ciclopirox;
- Soluzioni a base di iodio (2–5%): Per applicazione quotidiana sulle lesioni;
- Lotion preparate in farmacia: Contenenti acido salicilico, quinosolo, dimetilsolfossido per effetti essiccanti, cheratolitici e antisettici.
Assistenza e Igiene Durante il Trattamento
Un trattamento efficace richiede non solo farmaci ma anche una corretta igiene e modifiche comportamentali per ridurre reinfezioni e trasmissione:
- Cura dei capelli: Radere o accorciare i capelli interessati settimanalmente durante l’infezione attiva per ridurre il carico fungino;
- Routine di lavaggio: Lavare capelli e cuoio capelluto 2–3 volte a settimana con acqua calda e shampoo antifungino;
- Protezione barriera: Usare garza o copricapo in cotone per prevenire la diffusione; scartare o sterilizzare quotidianamente;
- Evitare di condividere oggetti personali: Asciugamani, pettini, cappelli, rasoi non devono essere condivisi;
- Igiene sociale: Limitare il contatto ravvicinato con gli altri, in particolare i bambini, fino alla guarigione delle lesioni.
Prevenzione della Tricomicosi
La prevenzione delle recidive e della trasmissione comporta una combinazione di educazione alla salute pubblica e cura personale:
- Trattamento tempestivo: Cercare attenzione medica precoce per lesioni sospette del cuoio capelluto o della zona della barba;
- Screening dei contatti: I membri della famiglia o i compagni di classe di individui infetti dovrebbero essere esaminati per segni di infezione;
- Sanitizzazione: Disinfettare pettini, spazzole e strumenti da barbiere dopo ogni uso;
- Cura degli animali domestici: Poiché i funghi zoofili vengono spesso trasmessi dagli animali, controllare gli animali domestici e consultare un veterinario se necessario;
- Rafforzare l’immunità: Affrontare le condizioni di salute sottostanti, mantenere una buona nutrizione e ridurre lo stress;
- Evitare traumi: Prevenire graffi e danni al cuoio capelluto o alla zona della barba che facilitano l’ingresso di funghi.
Conclusione
La tricomicosi rappresenta un gruppo di dermatofitosi infettive con manifestazioni cliniche diverse a seconda della specie fungina e dell’immunità dell’ospite. Il riconoscimento precoce, la conferma di laboratorio e il trattamento appropriato sono essenziali per prevenire complicazioni come alopecia cicatriziale o focolai diffusi.
Con una combinazione di terapia antifungina sistemica, agenti topici, igiene personale e precauzioni al contatto, la maggior parte dei casi può essere trattata con successo. La continua consapevolezza e l’educazione del paziente sono fondamentali per ridurre le recidive e la trasmissione comunitaria delle infezioni fungine dei capelli.