Papiloma (CID-10: D23) 💚
Papiloma Cutâneo (Papiloma Viral, Verruga Filiforme)
Papiloma Cutâneo, também referido como papiloma viral ou verruga filiforme, é um neoplasma benigno que se eleva acima da superfície da pele. Os papilomas virais costumam começar a aparecer durante a adolescência, e à medida que os indivíduos envelhecem, essas lesões tendem a se tornar mais numerosas. Este tipo de neoplasma é caracterizado pela sua multiplicidade, e a frequência de ocorrência aumenta com a idade. Podem ser encontrados papilomas congénitos e adquiridos, embora em alguns casos a etiologia viral esteja ausente.
Fatores Predisponentes
A principal causa dos papilomas é considerada ser o vírus do papiloma humano (VPH), que geralmente está associado a um baixo risco oncogénico. No entanto, dado que quase 90% da população carrega o vírus do VPH, mas nem todos desenvolvem papilomas, é evidente que outros fatores contribuem para a ocorrência dessas lesões na pele. Os seguintes fatores são conhecidos por aumentar a probabilidade de desenvolver papilomas:
- Estados de Imunodeficiência: Sistemas imunológicos enfraquecidos, seja devido a condições como o VIH ou tratamentos imunossupressores, podem predispor os indivíduos a desenvolver papilomas.
- Excesso de Peso: Estar acima do peso ou ser obeso tem sido associado a um aumento do risco de desenvolver lesões cutâneas, incluindo papilomas.
- Distúrbios Metabólicos: Condições como diabetes mellitus e outros problemas metabólicos também podem aumentar a probabilidade de aparecimento de papilomas.
- Doenças Infecciosas Severas: Infeções que comprometem o sistema imunológico podem desencadear o desenvolvimento de papilomas, uma vez que o corpo se torna mais suscetível ao VPH.
- Pobre Higiene Pessoal: A higiene inadequada pode aumentar o risco de transmissão do VPH e do desenvolvimento de papilomas.
- Gravidez: Alterações hormonais durante a gravidez podem tornar o corpo mais suscetível ao desenvolvimento de papilomas, especialmente quando as defesas imunes estão temporariamente enfraquecidas.
- Estresse, Exaustão e Desnutrição: Quaisquer fatores que diminuam a capacidade do corpo de combater infeções ou afetem a função imune podem contribuir para o desenvolvimento de papilomas.
- Lesões Cutâneas Crónicas: Áreas da pele que são frequentemente feridas, irritadas ou danificadas podem servir como pontos de entrada para o vírus do VPH.
Diagnósticos
O diagnóstico de papilomas é baseado numa exame clínico, que inclui uma inspeção visual rotineira das lesões seguida de dermatoscopia para examinar a estrutura dos crescimentos. Em alguns casos, podem ser realizados testes laboratoriais para detectar o VPH. Se houver preocupação de que o papiloma possa ser maligno, pode ser realizada uma biópsia (biópsia por excisão) para confirmar o diagnóstico e excluir outras condições.
Sintomas
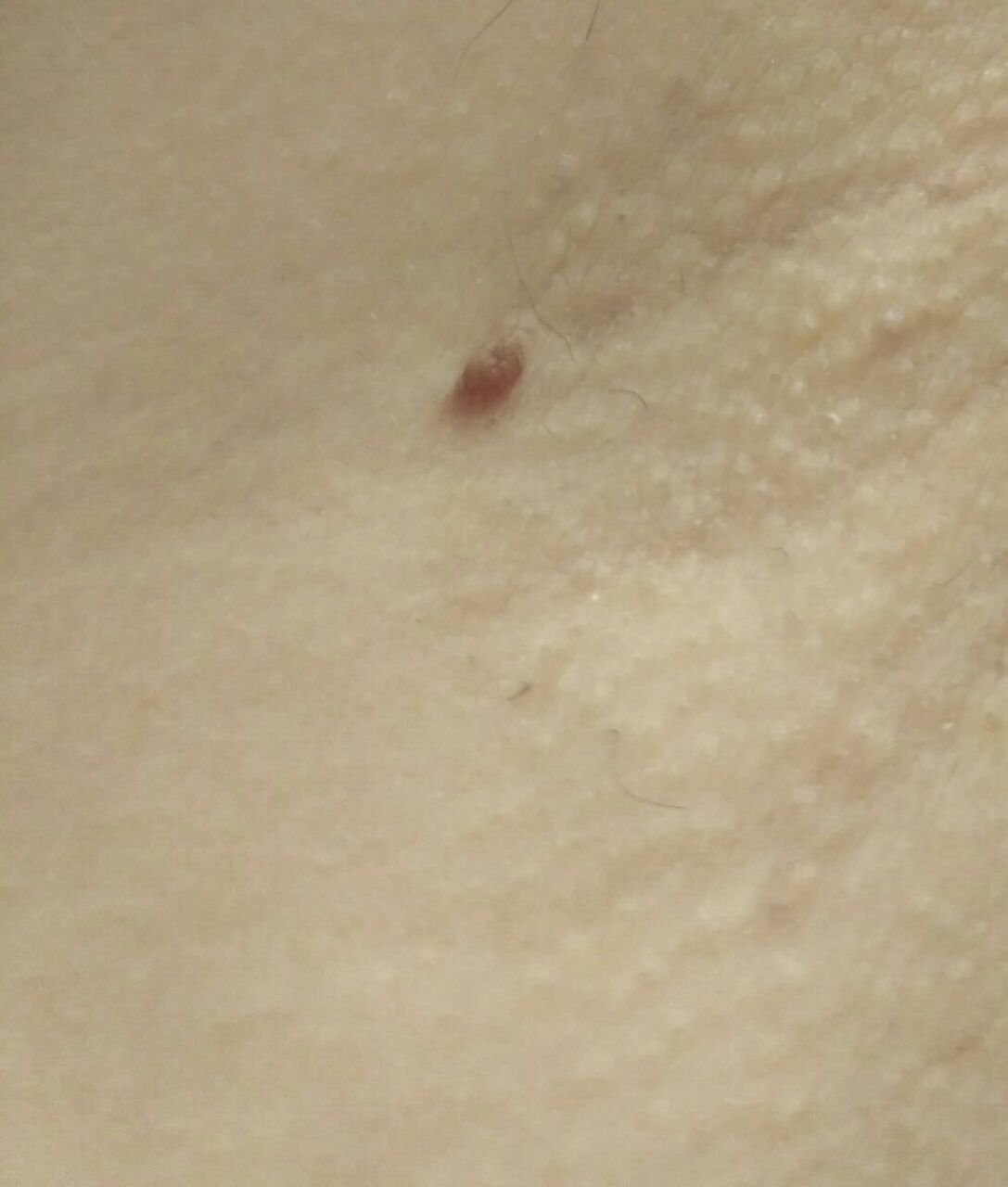
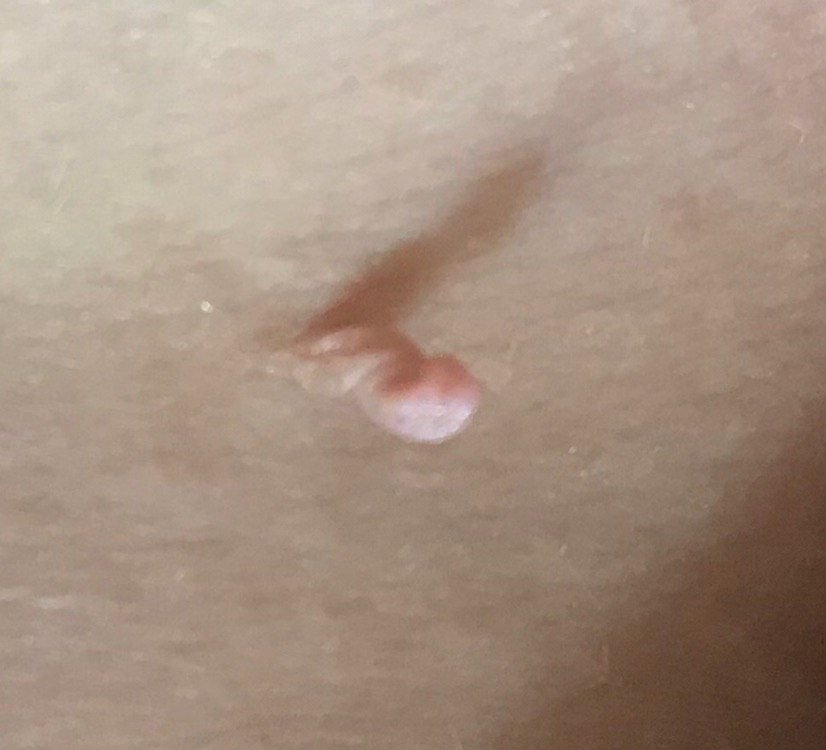
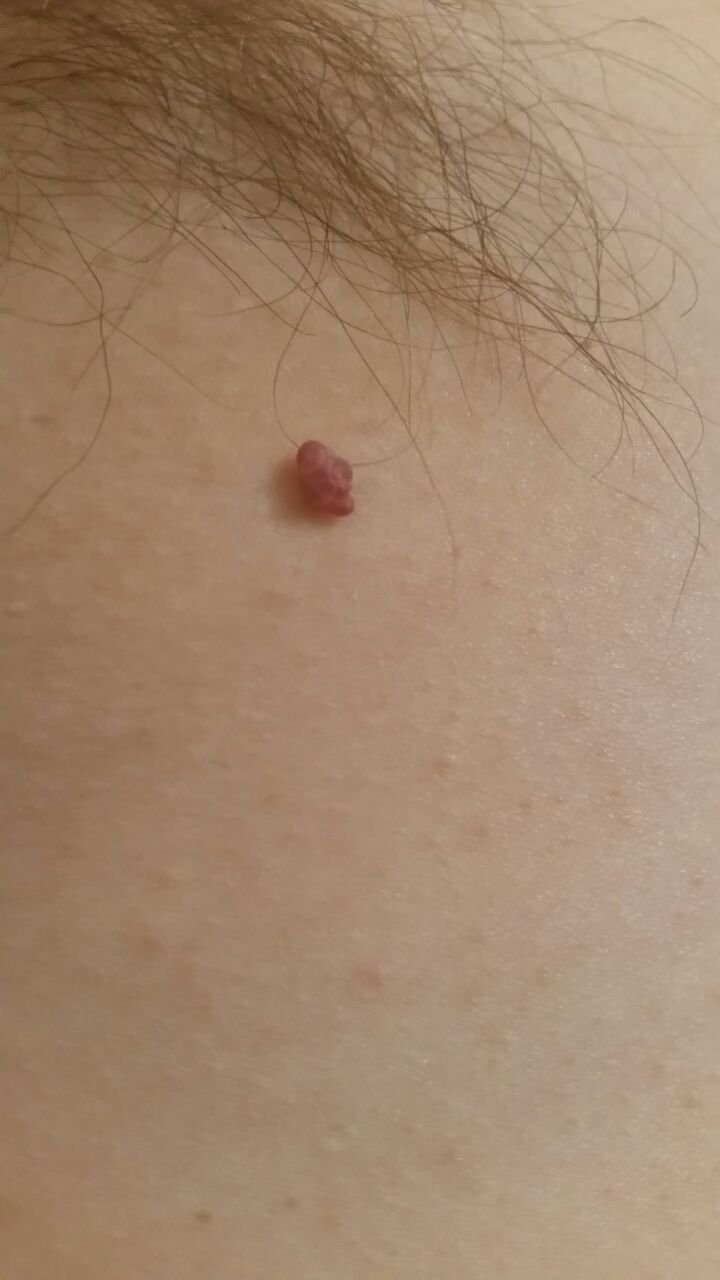
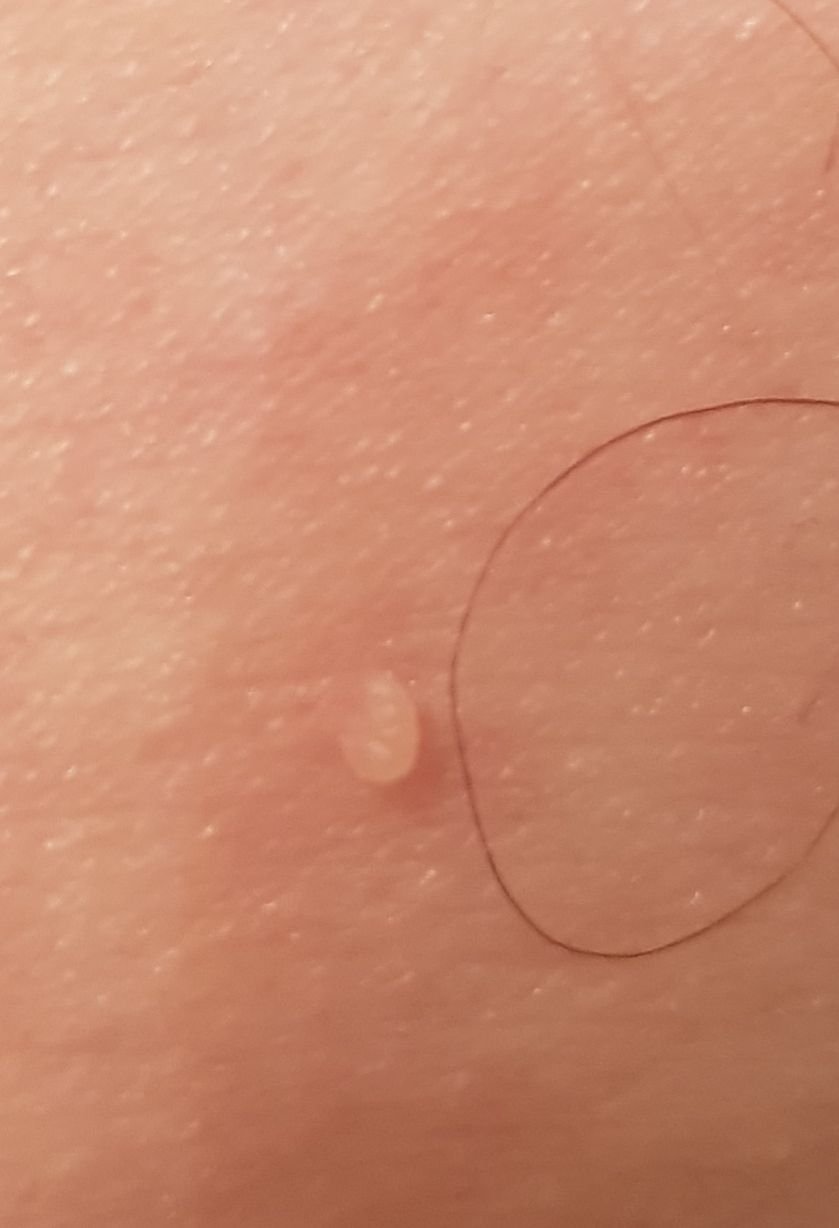
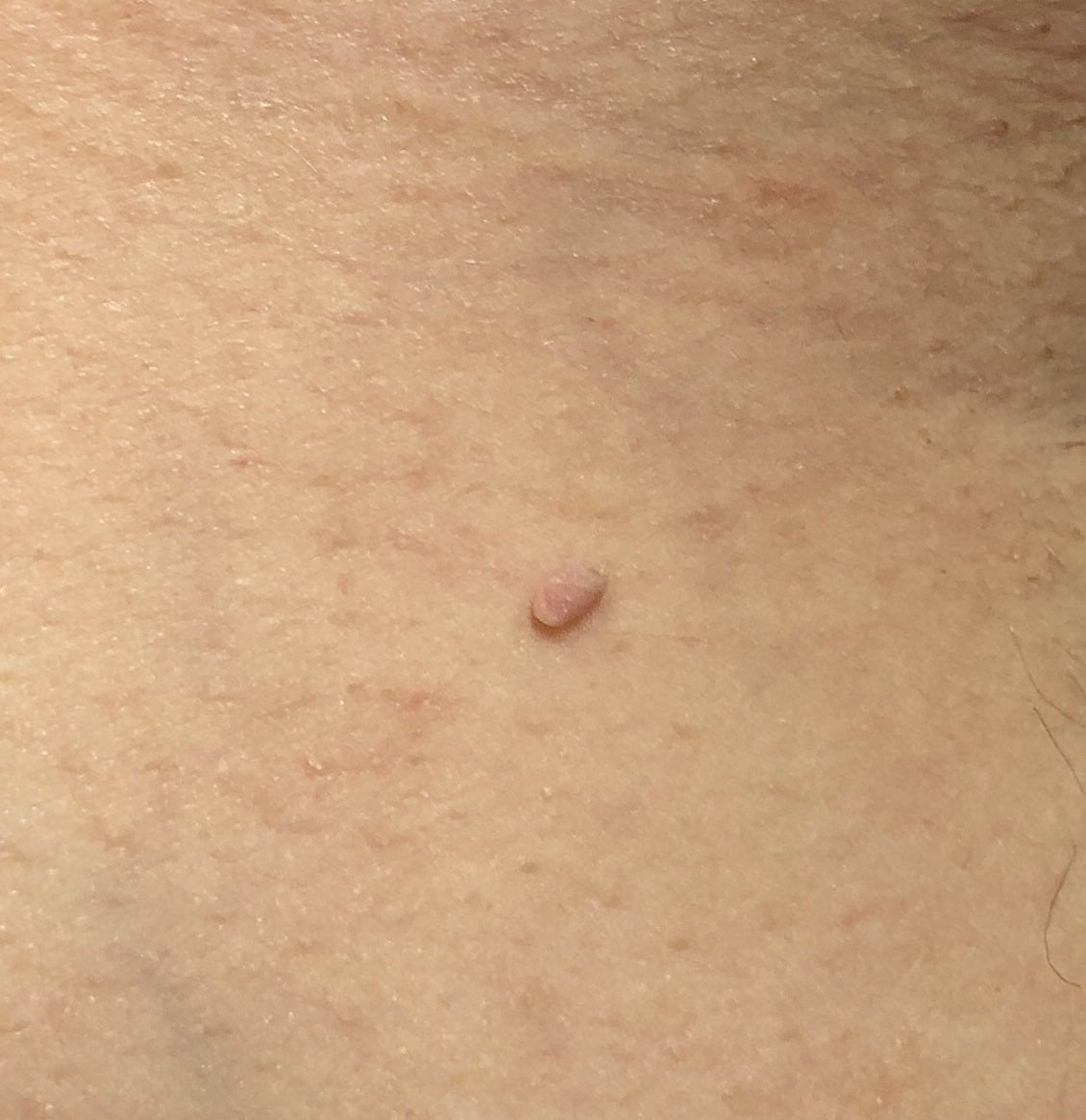
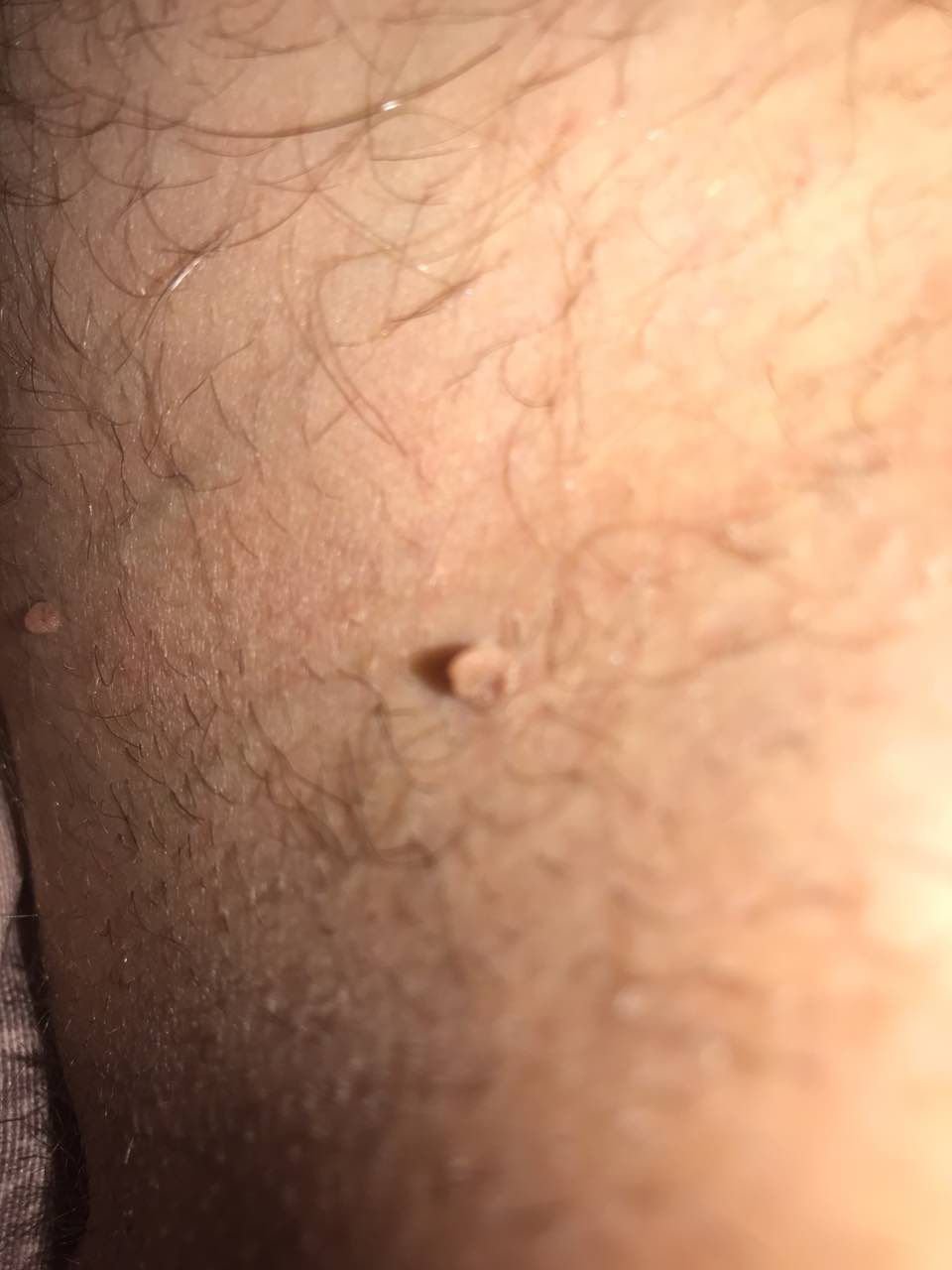
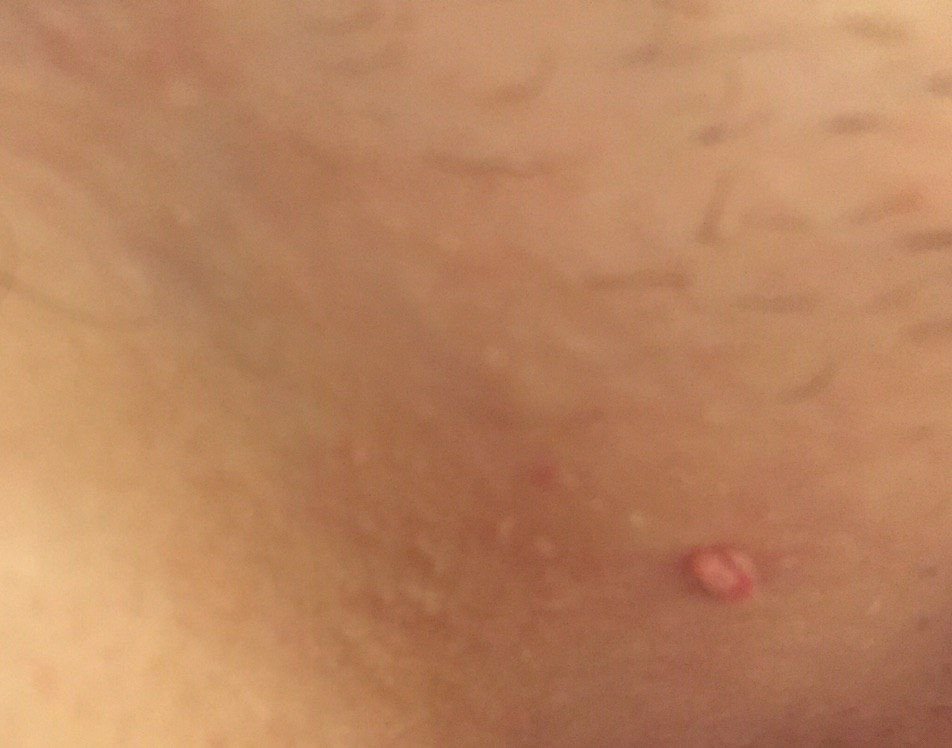
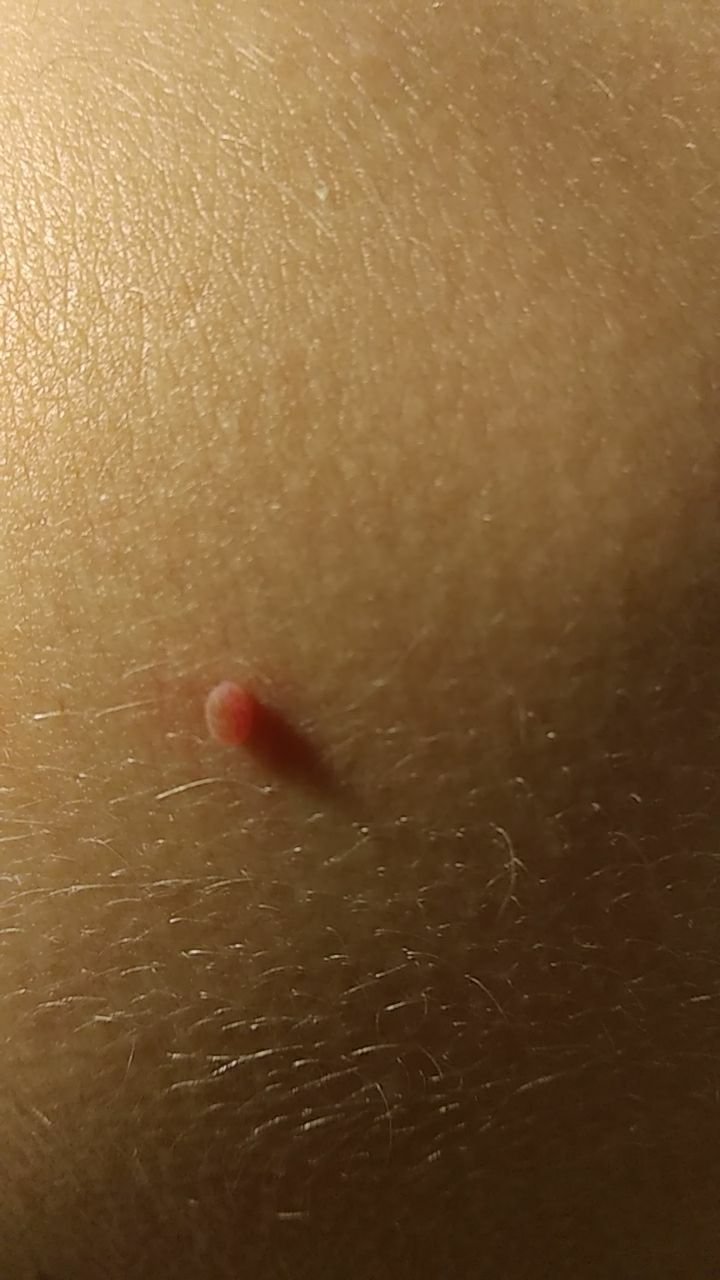
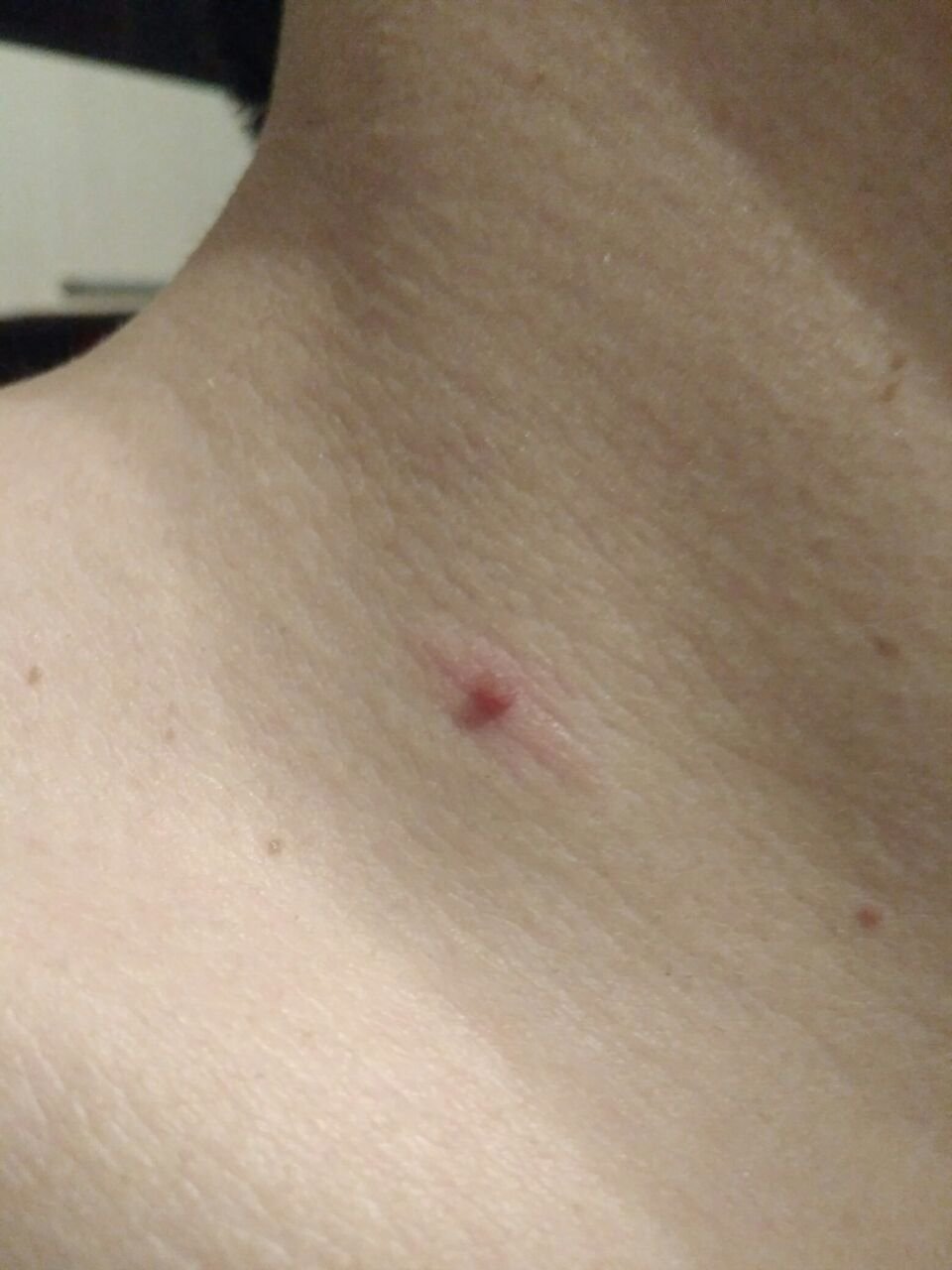
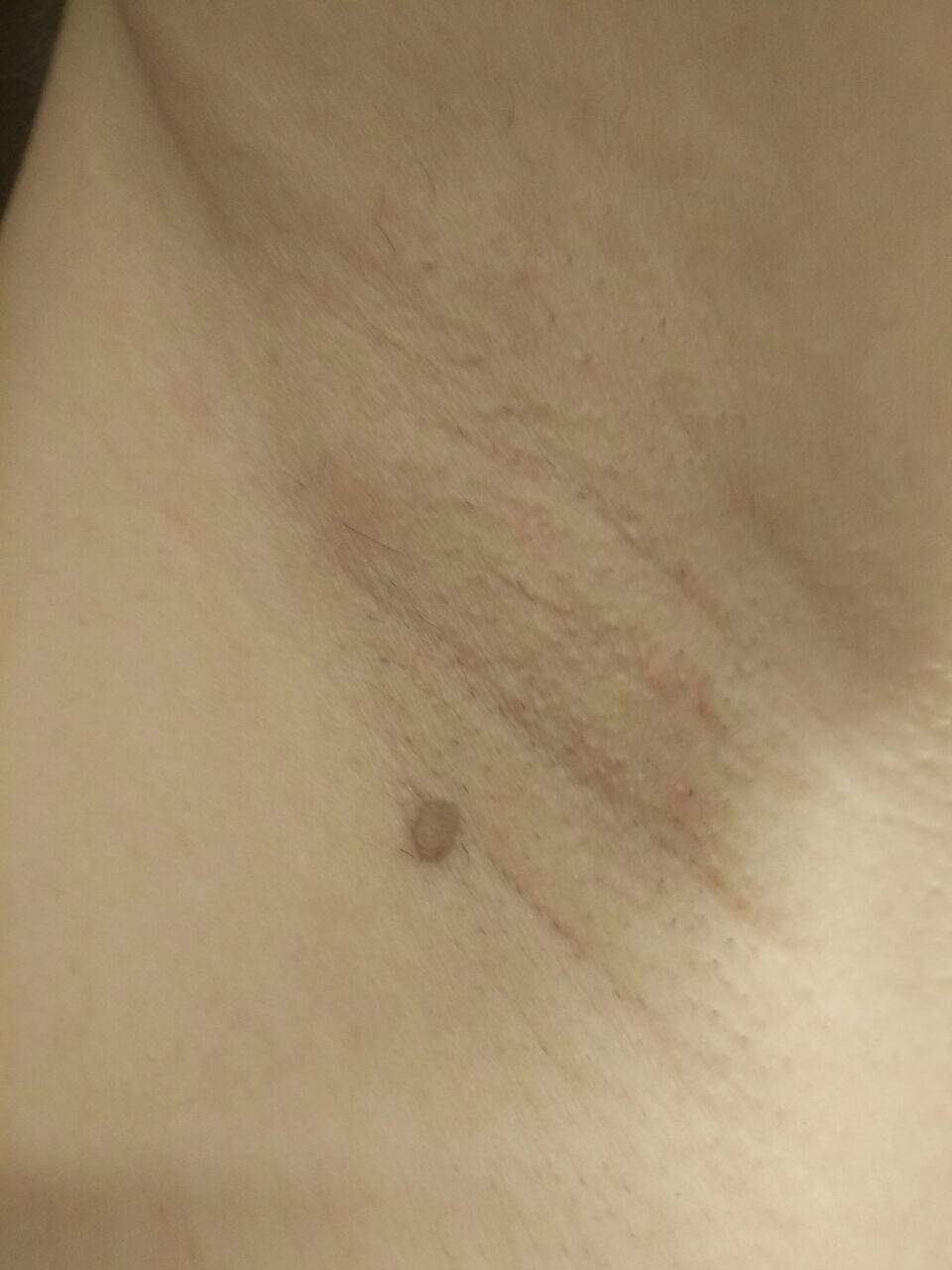
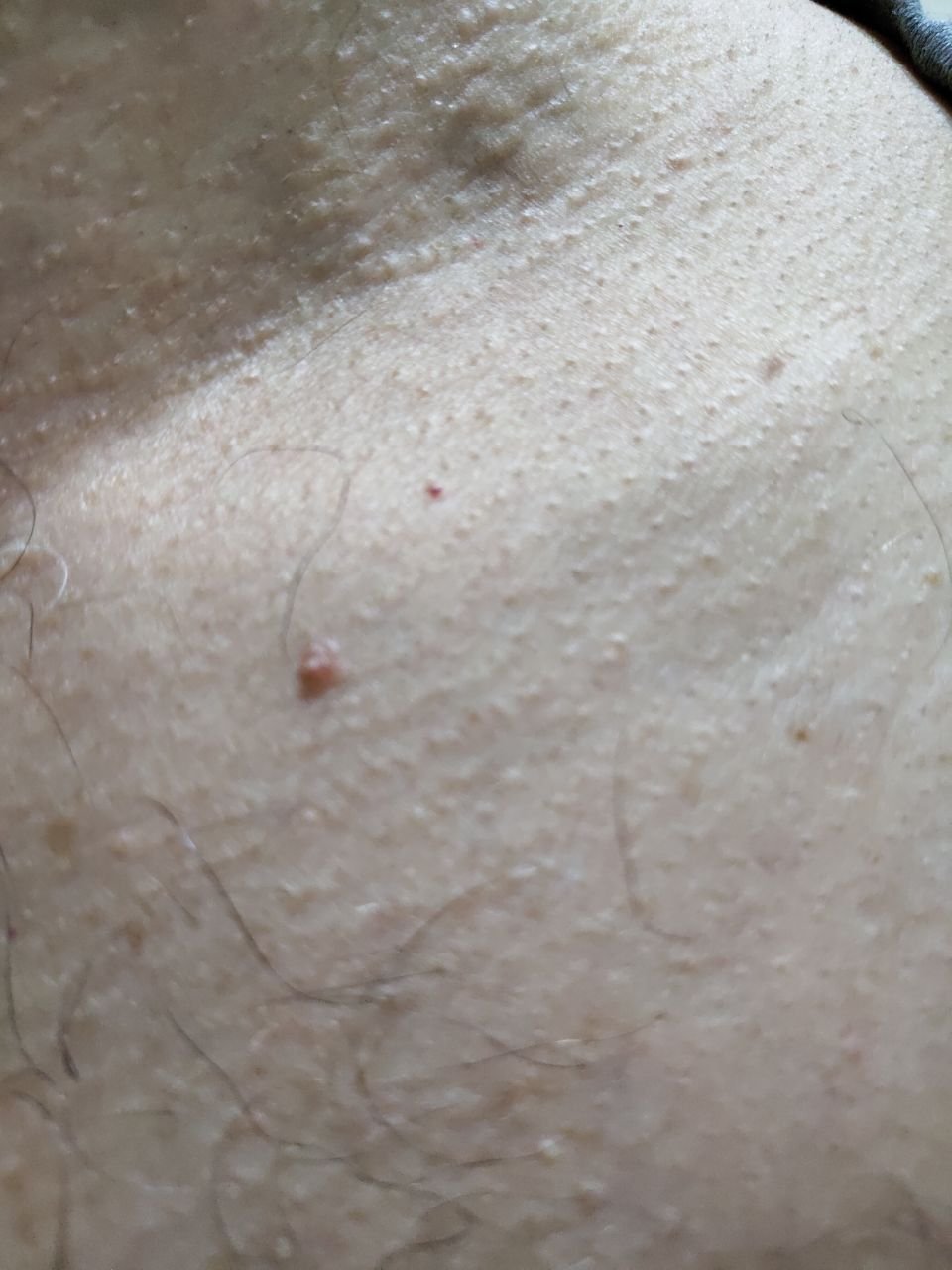
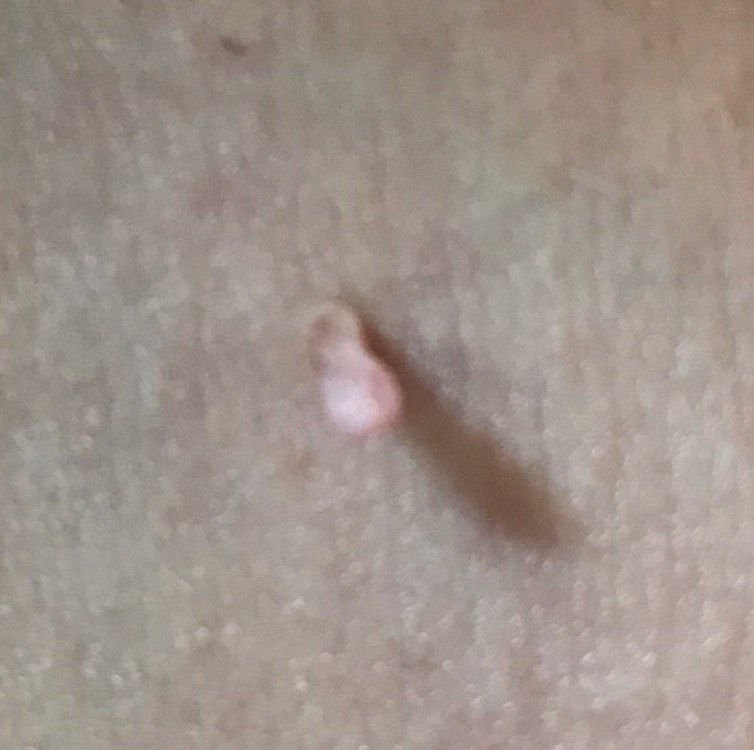
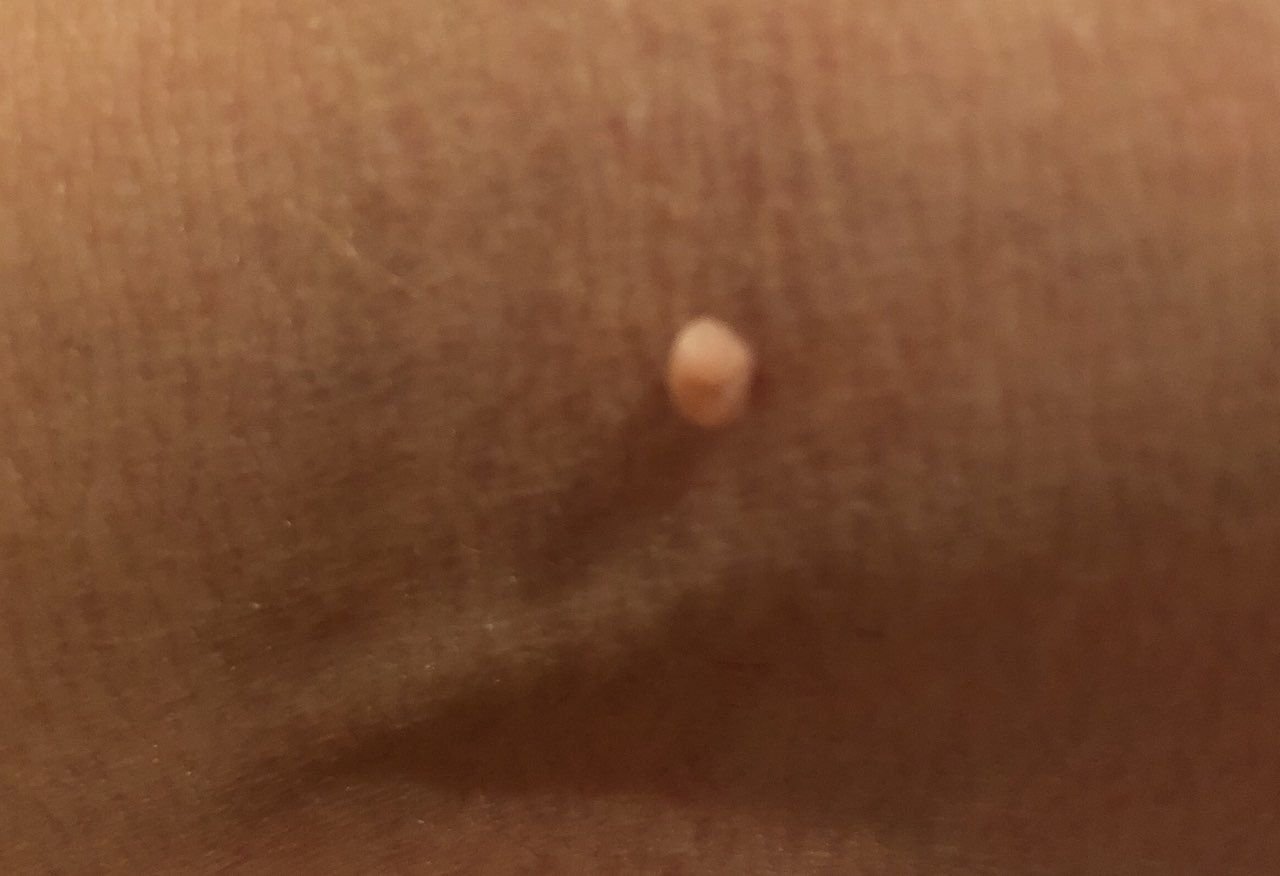
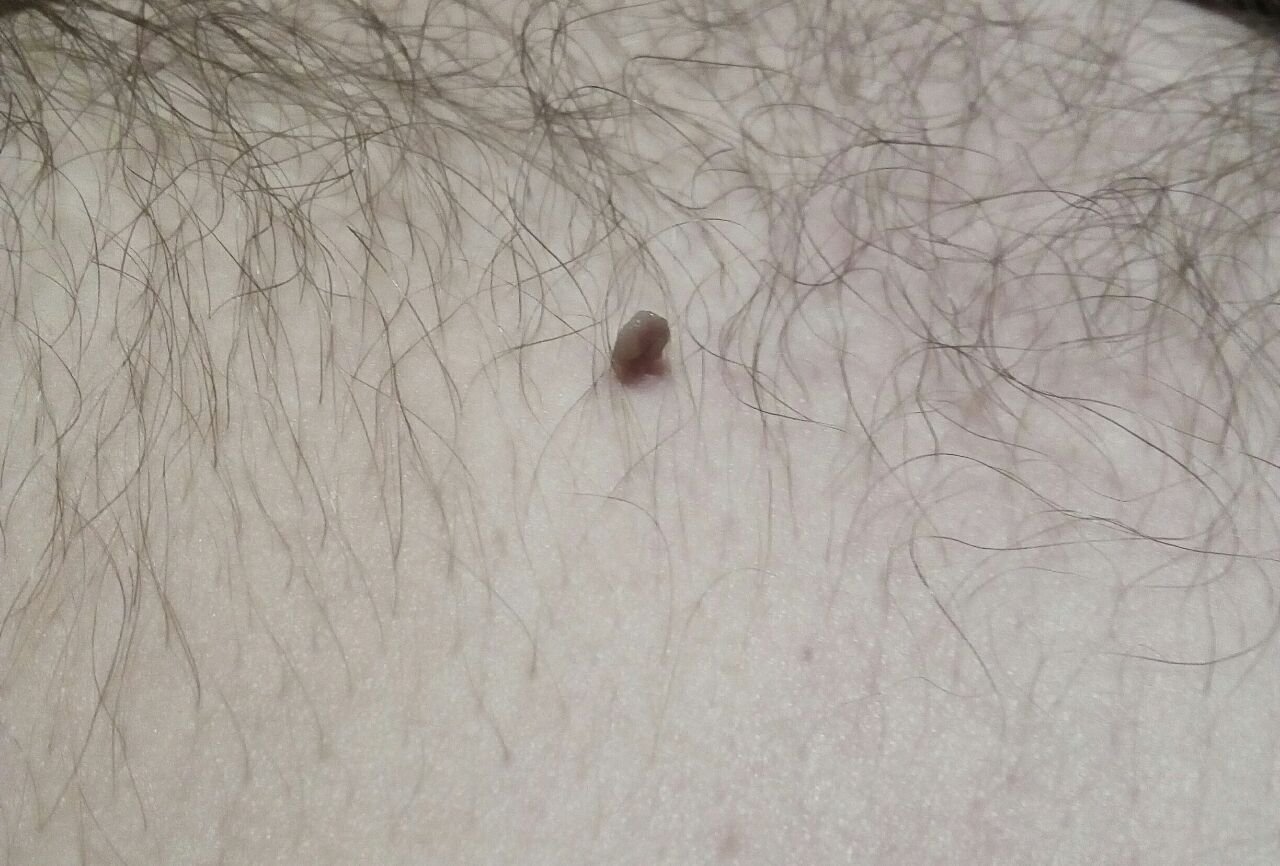
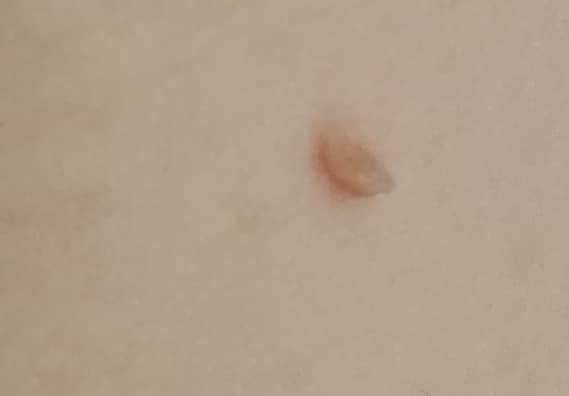
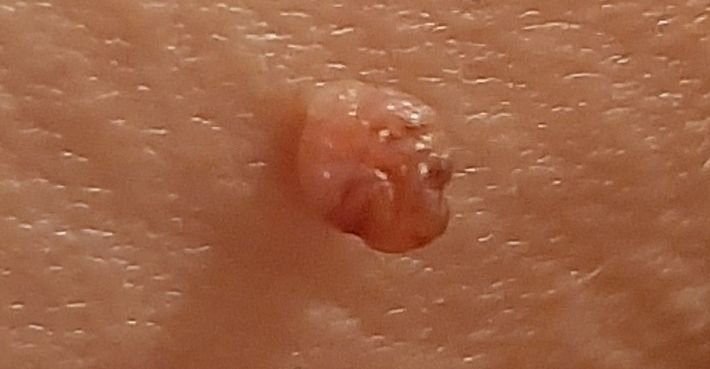
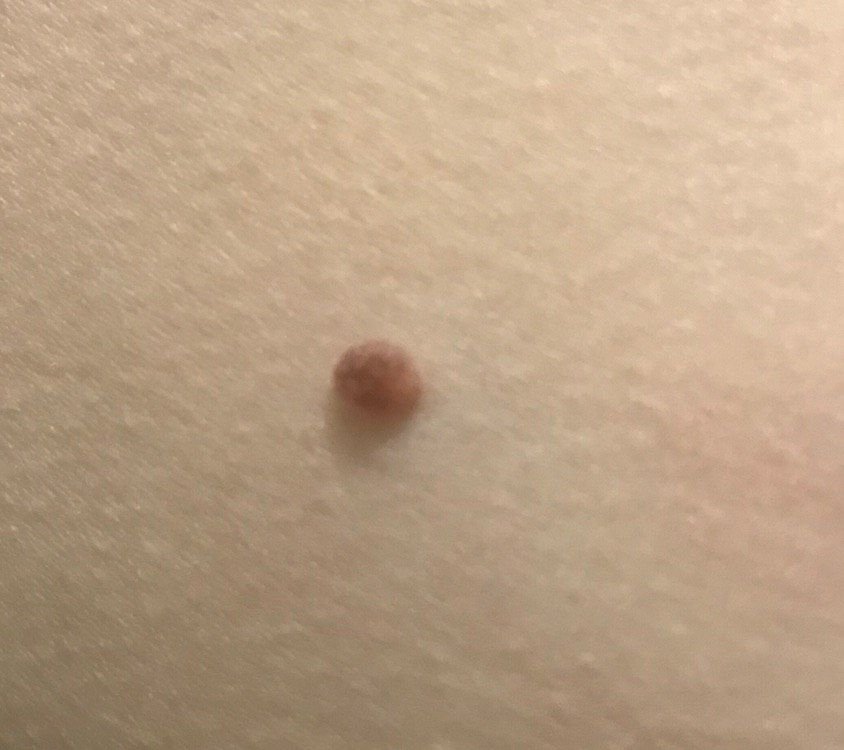
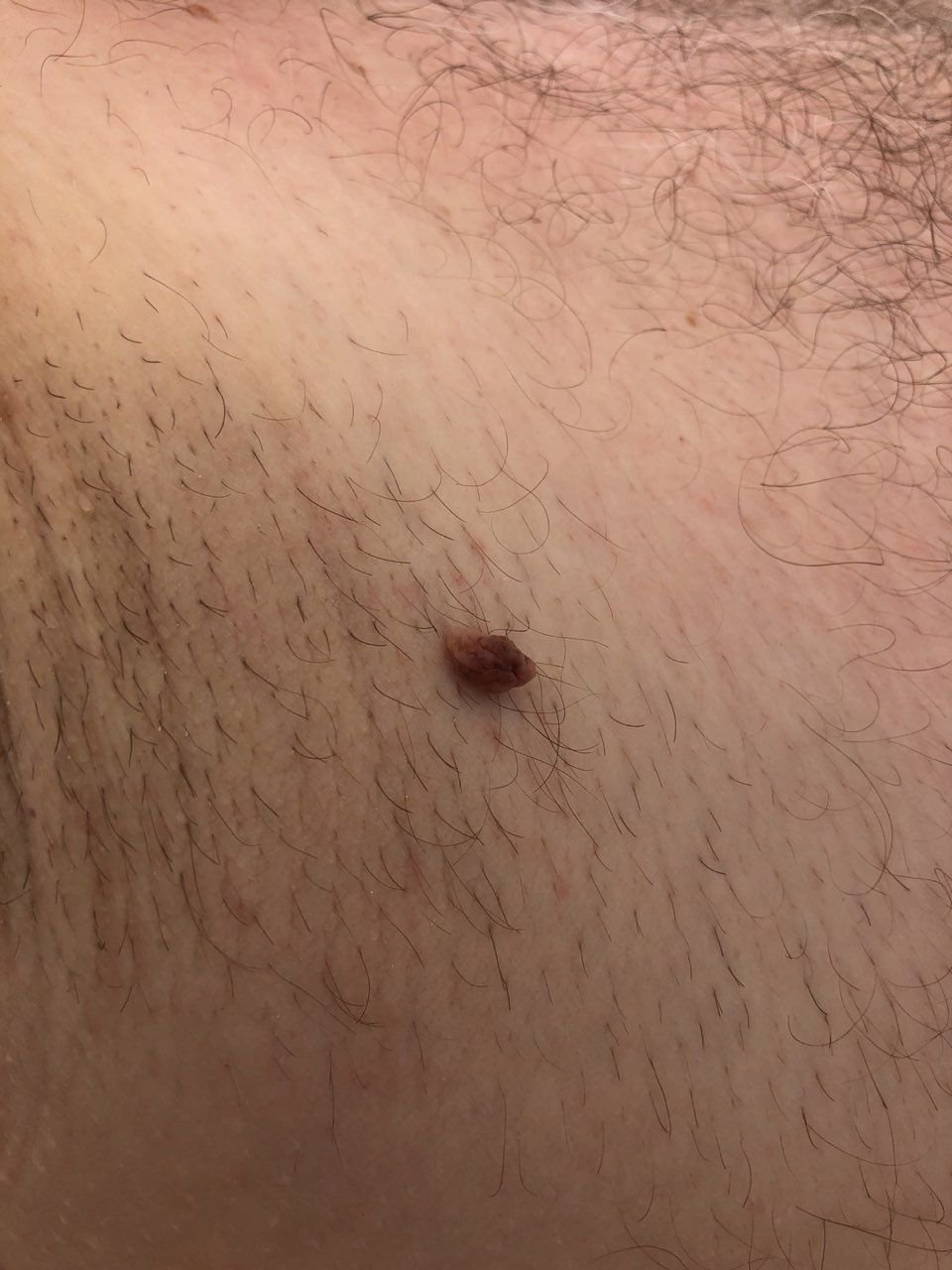
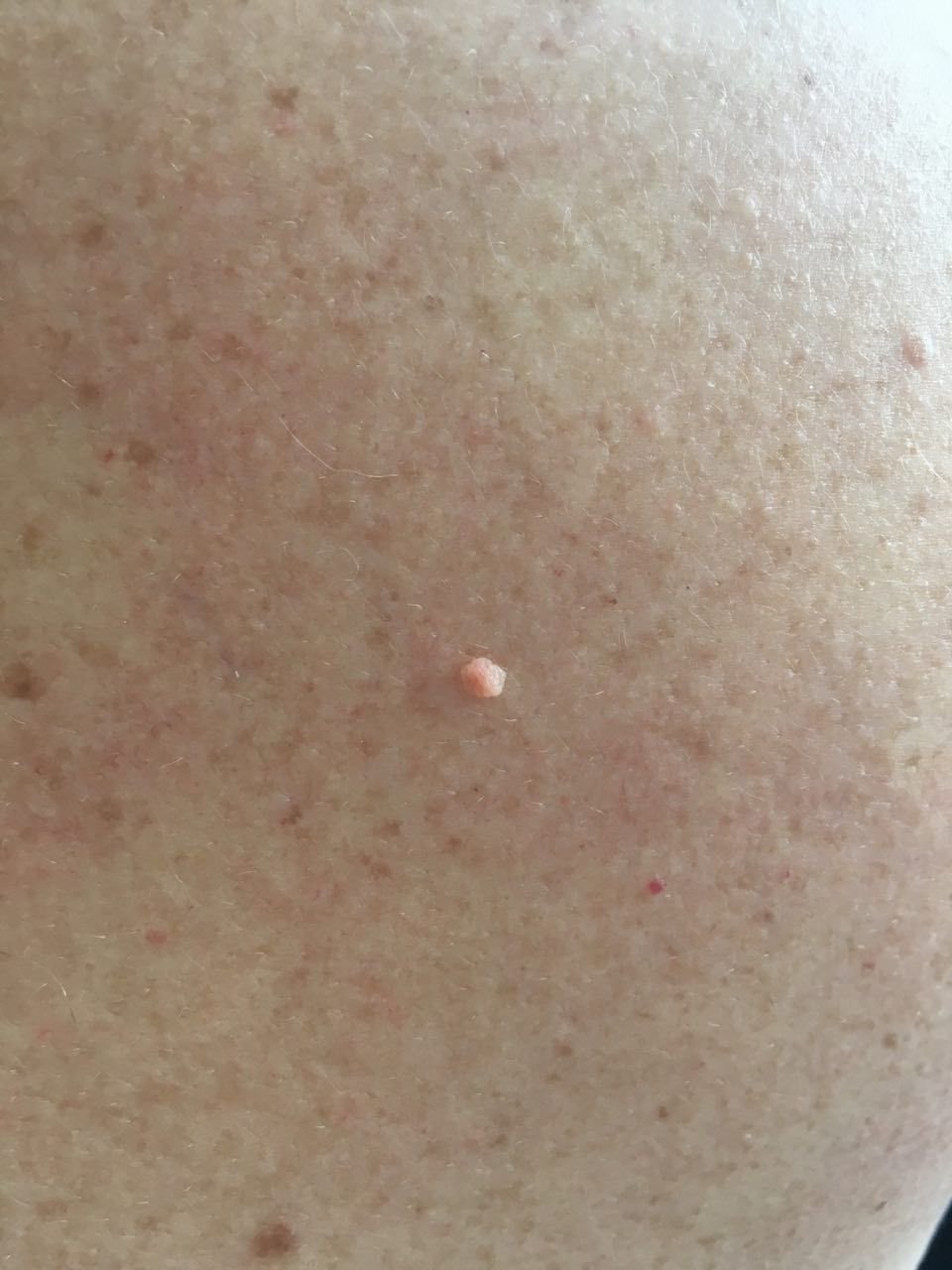
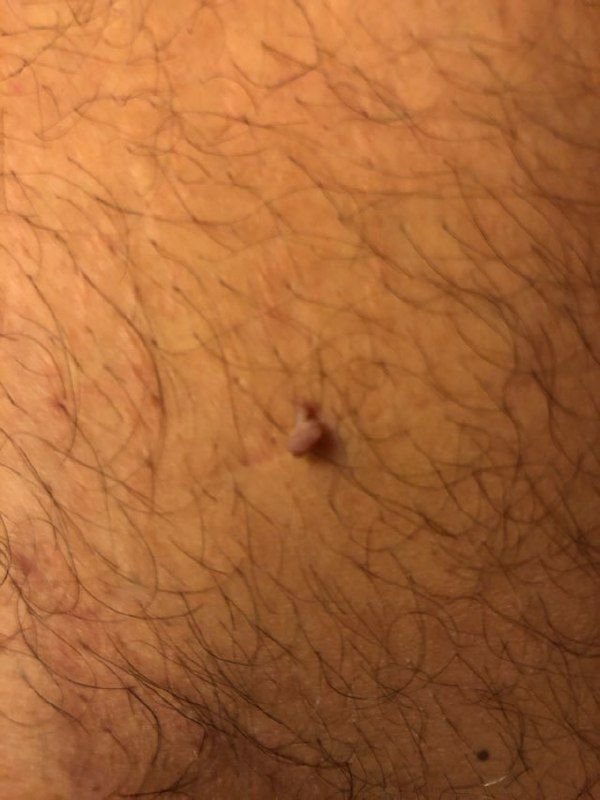
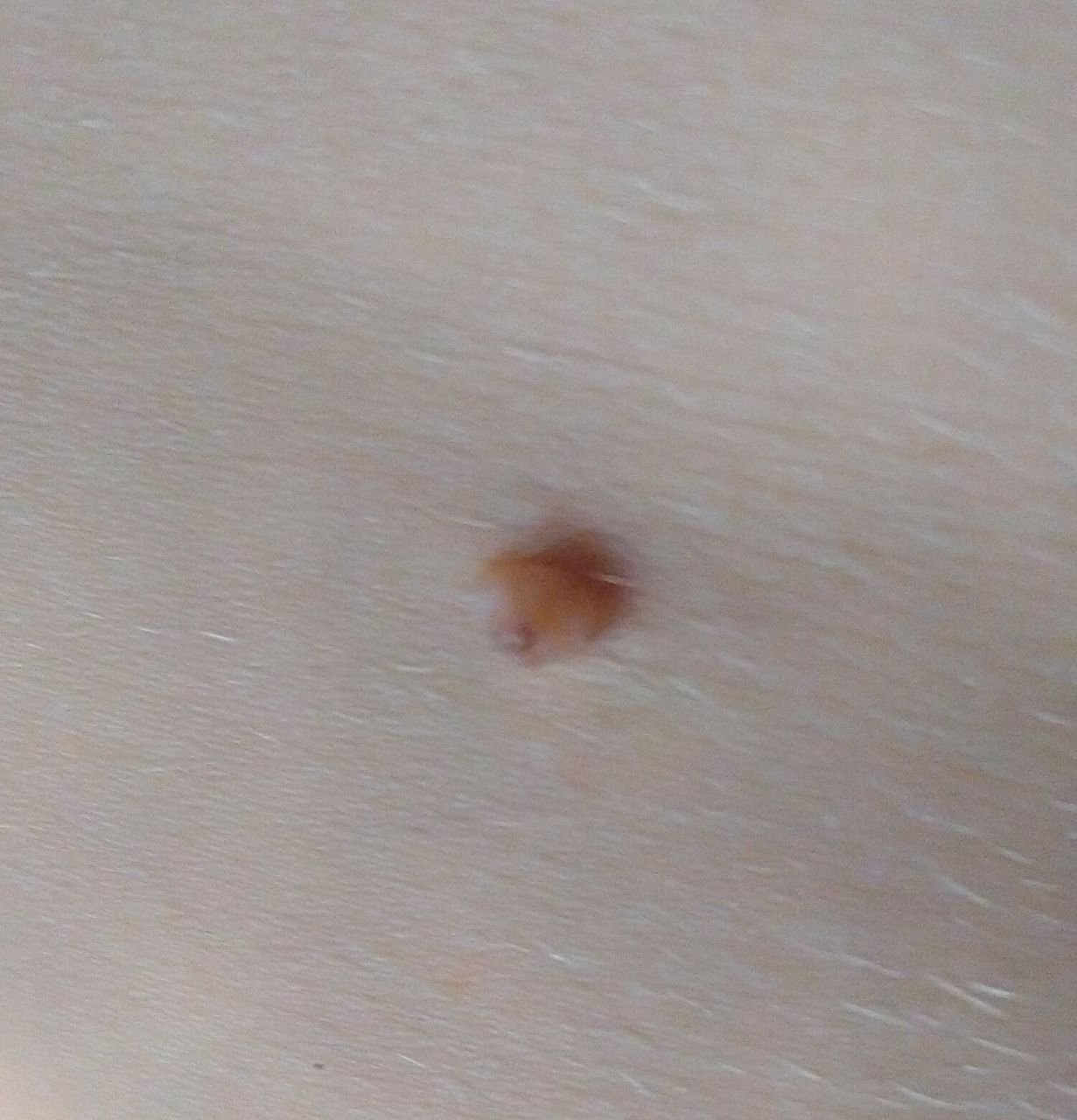
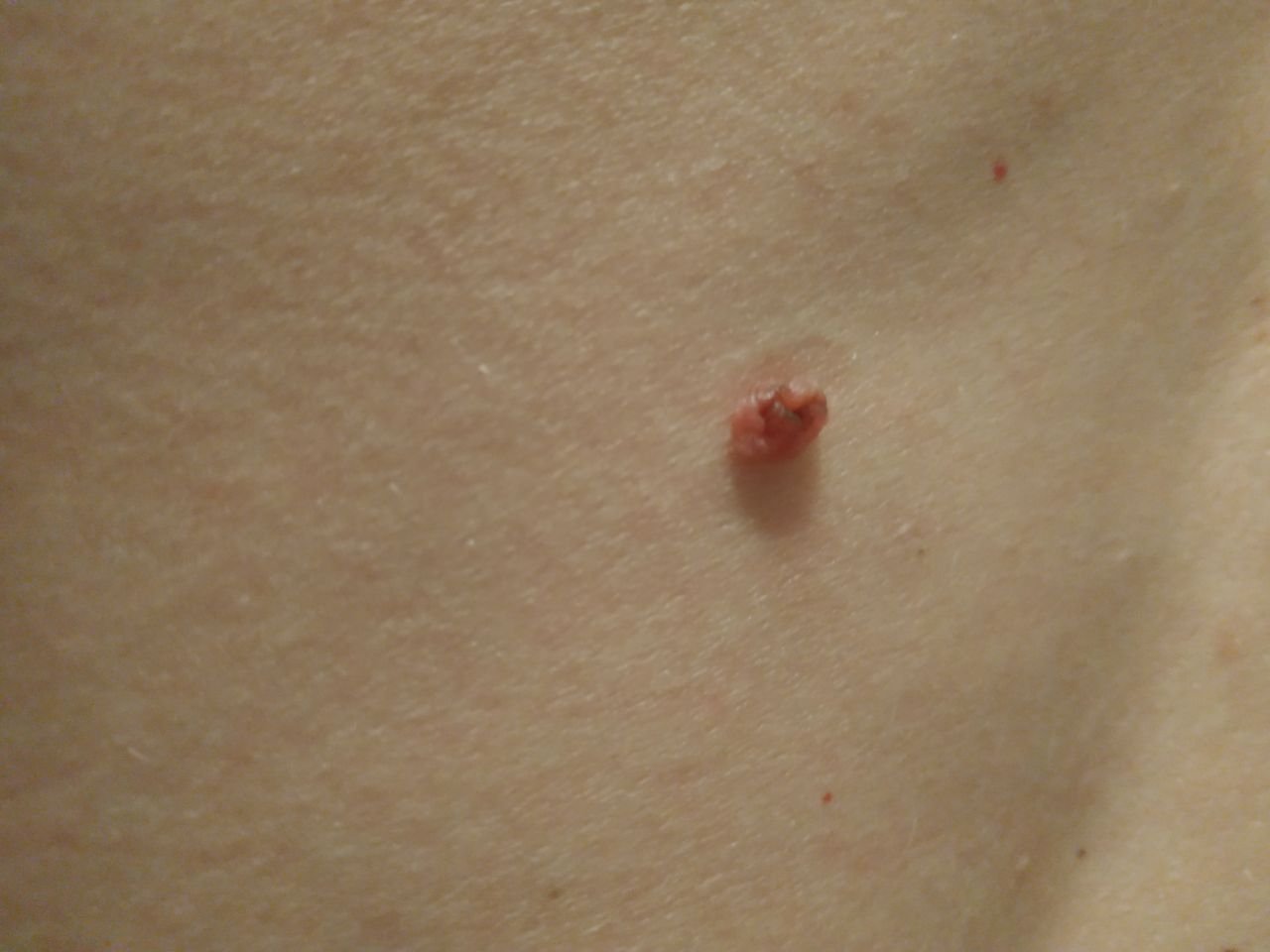
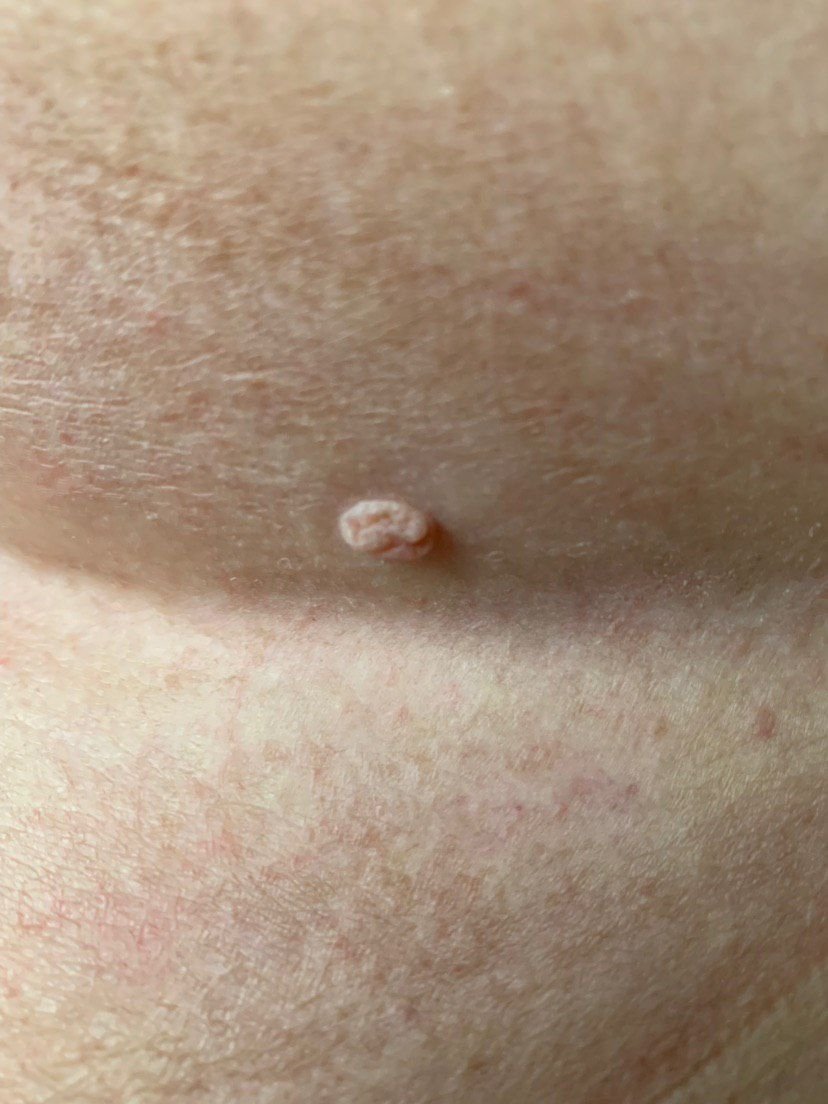
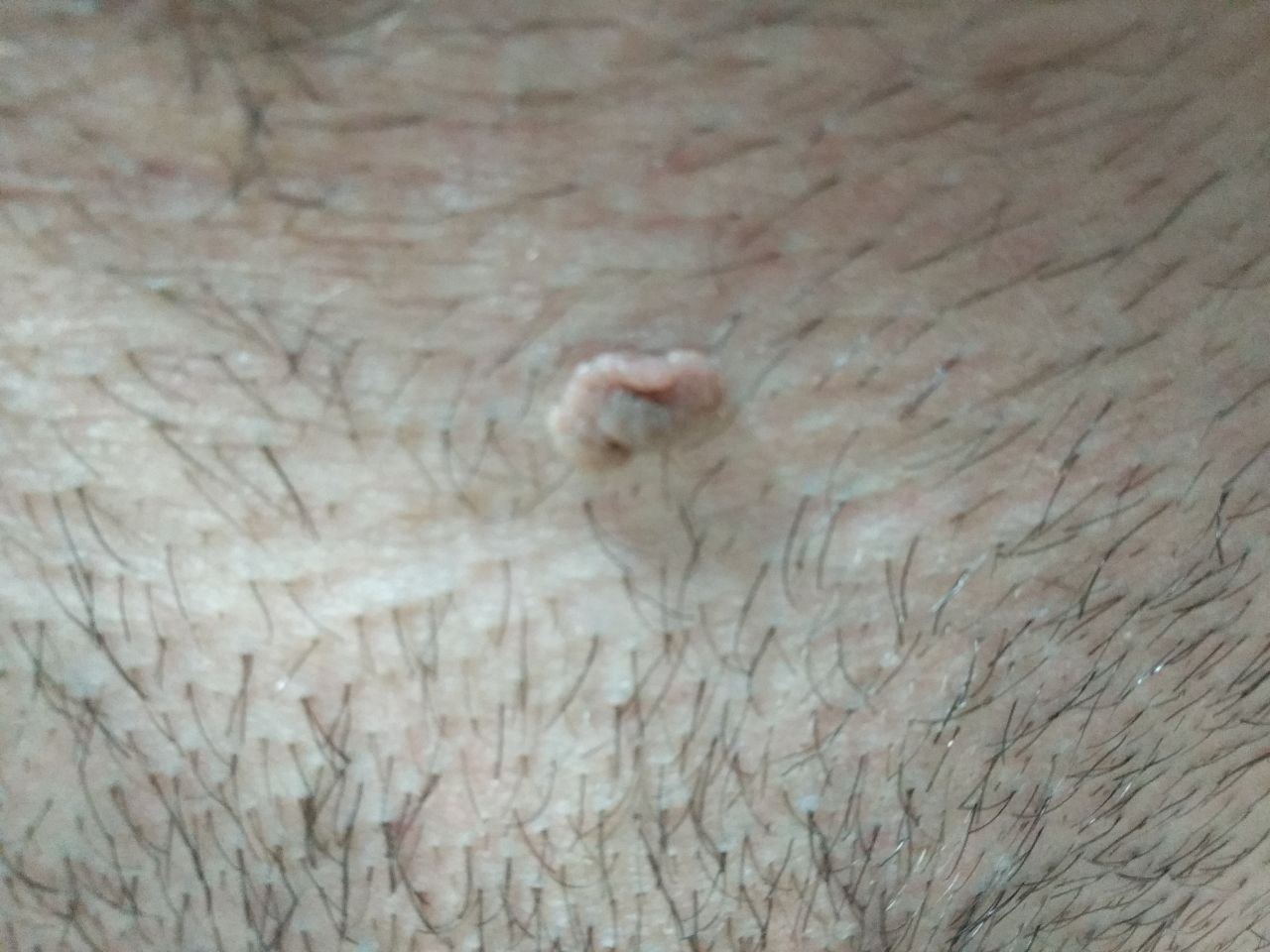
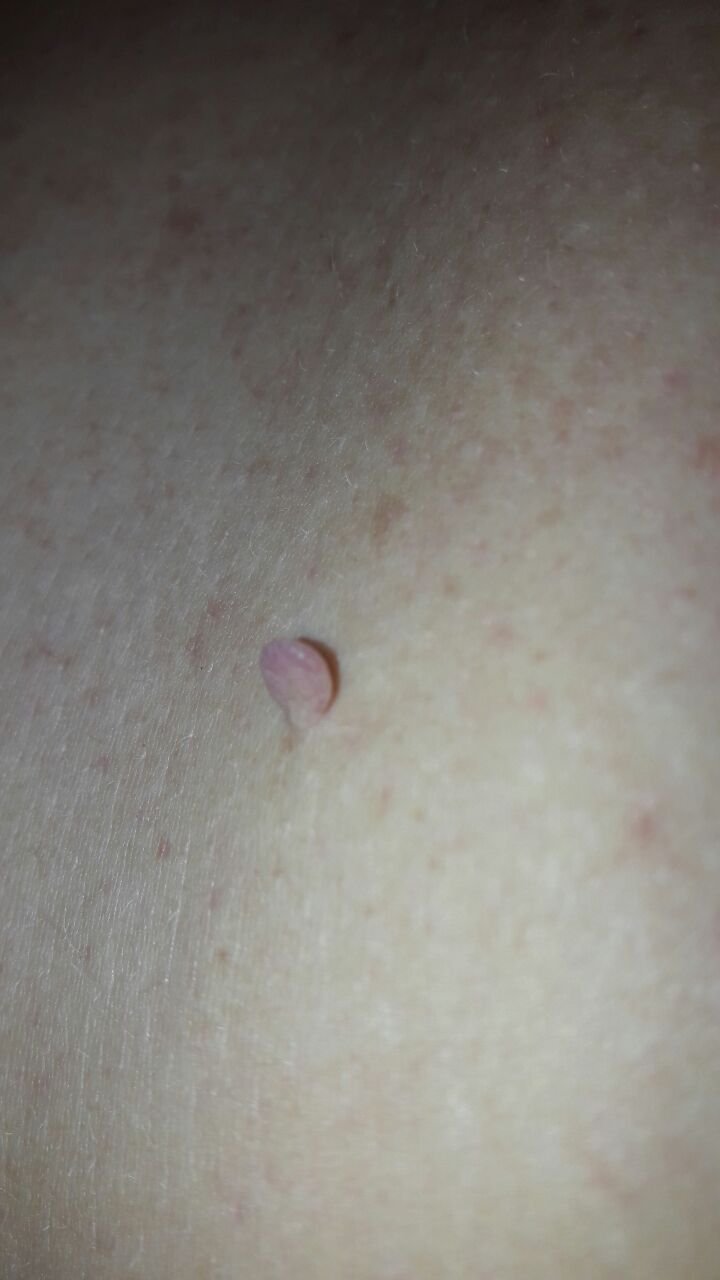
Após inspeção visual, um papilloma é reconhecido como uma formação alongada que se eleva acima da pele em um pedículo. O pedículo pode ter a largura do diâmetro do papilloma ou ser ligeiramente mais estreito. A textura superficial do papilloma geralmente assemelha-se à da pele normal, mas papillomas maiores podem ter uma superfície rugosa e verrugosa com uma aparência “desfiada”.
As bordas do papilloma são geralmente nítidas, embora possam ser irregulares, especialmente em lesões maiores. A cor do papilloma geralmente varia de cor de carne (mais comum) a castanho-claro. Cores mais escuras são raras nessas lesões. Papillomas não afetam tipicamente o crescimento de pelos. Em alguns casos, pelos ásperos ou fofos podem ser observados crescendo na parte central da lesão.
O tamanho dos papillomas é geralmente pequeno, com dimensões típicas de até 2-3 mm de largura e 3-5 mm de altura acima da superfície da pele. Papillomas maiores são incomuns. À palpação, o papilloma sente-se semelhante à pele normal ou ligeiramente mais suave, particularmente na parte central. Não há sensações subjetivas associadas ao papilloma, embora uma leve comichão possa às vezes ocorrer em casos de longa duração.
Papillomas são mais frequentemente encontrados no pescoço, regiões axilares, regiões inguinais e o tronco (peito e costas), embora também possam aparecer em membranas mucosas. Essas lesões são menos frequentemente encontradas em outras partes do corpo.
Descrição Dermatoscópica
Durtante a dermatoscopia, podem ser observadas as seguintes características dos papillomas cutâneos:
- Estrutura Papilar: Os elementos aplanados característicos do papilloma, frequentemente visíveis devido à pressão aplicada durante a dermatoscopia.
- Elasticidade e Deformação: Papillomas frequentemente apresentam elasticidade e podem deformar-se quando comprimidos, tornando-se temporariamente pálidos e diminuindo de tamanho.
- Coloração Difusa Uniforme: O papilloma inteiro pode aparecer uniformemente pigmentado sob dermatoscopia.
Diagnóstico Diferencial
Ao diagnosticar papillomas, é necessário diferenciá-los de outras lesões cutâneas semelhantes, incluindo:
- Nevus papillomatoso
- Nevus das glândulas sebáceas
- Nevus halo
- Dermatofibroma
- Verruga viral
- Molluscum contagiosum
- Сarcinoma basal de células nodulares
- Melanoma sem pigmento
Riscos
Em geral, papillomas são benignos e não apresentam um risco aumentado de malignidade. Na ausência de influências externas como trauma, radiação ultravioleta ou radiação ionizante, o risco de degeneração maligna é baixo e comparável ao risco de câncer de pele na pele inalterada. No entanto, se os papillomas mudarem de aparência, crescerem rapidamente ou se tornarem mais densos, devem ser avaliados por um dermatologista ou oncologista, pois isso pode ser um sinal de transformação maligna.
Os papilomas são mais perigosos devido à sua tendência de se ferirem facilmente por causa da sua forma alongada e do caule estreito. Isto pode resultar em sangramento, dor, e no potencial de infecção, tornando a ferida um ponto de entrada para microorganismos prejudiciais. Além disso, os papilomas podem causar desconforto estético e psicológico, especialmente se estiverem localizados em áreas visíveis.
Devido à natureza viral dos papilomas, e considerando que muitos indivíduos transportam o HPV sem mostrar sintomas, é importante estar atento à própria saúde e realizar exames médicos regulares para detectar quaisquer sinais de malignidade. Exames oncológicos de rotina por especialistas são recomendados.
Táticas
Se o papiloma não mostrar sinais de dano, alteração na aparência, ou quaisquer sintomas, a auto-monitorização é tipicamente suficiente. Isto deve incluir um check-up anual ou exame por outra pessoa para áreas que são difíceis de inspecionar. Se houver lesão mecânica, exposição à radiação UV, ou radiação ionizante, ou se quaisquer alterações forem notadas, é necessária uma visita a um dermatologista ou oncologista.
O profissional de saúde avaliará se é necessário monitoramento contínuo ou remoção cirúrgica do papiloma. Papilomas que sofrem trauma constante devido a roupas, joias, ou de atividades profissionais devem ser considerados para remoção a fim de prevenir novas lesões. Em alguns casos, os papilomas podem ser removidos a pedido do paciente, especialmente se causarem preocupações estéticas ou desconforto psicológico.
Para uma observação dinâmica, é útil tirar fotografias dos papilomas, pois isso permite a detecção de mudanças mesmo que menores ao longo do tempo. Pacientes com múltiplos papilomas devem realizar exames dermatológicos regulares, particularmente na primavera e no outono (antes e depois da exposição ao sol no verão). Manter um mapa das neoplasias cutâneas pode simplificar o processo de monitoramento e ajudar a identificar novas lesões ou lesões em mudança.
Tratamento
Para o tratamento dos papilomas, métodos menos invasivos são tipicamente preferidos:
- Remoção a Laser: Este é o método mais seguro e eficaz para remover papilomas, particularmente aqueles de formas, tamanhos e localizações variadas.
- Criodestruição: O nitrogénio líquido pode ser usado para tratar papilomas pequenos e superficiais, embora haja risco de cicatrização.
- Remoção com Bisturi de Ondas de Rádio: Este método utiliza ondas de rádio para remover o papiloma com mínimo dano ao tecido.
- Electrocoagulação: Esta técnica utiliza uma corrente elétrica para queimar o papiloma.
Se esses tratamentos menos invasivos não forem adequados, ou se houver incerteza quanto à natureza do papiloma, a excisão cirúrgica com exame histológico pode ser necessária.
A auto-remoção de papilomas não é recomendada devido ao risco de complicações, como hemorragias, infeções e erro de diagnóstico da natureza da lesão.
Uma vez que os papilomas são de natureza viral, há sempre um risco de recorrência. Novos papilomas podem aparecer nas mesmas áreas ou nas áreas adjacentes após a remoção. Medidas preventivas ajudam a reduzir a probabilidade de recidiva.
Prevenção
Prevenir o aparecimento de papilomas envolve uma abordagem cuidadosa e proativa em relação aos cuidados com a pele e à saúde geral:
- Limitar a exposição à radiação ultravioleta, como a proveniente de camas de bronzeamento ou exposição prolongada ao sol.
- Usar protetor solar e roupas protetoras durante períodos de intenso sol.
- Evitar traumatismos cutâneos crónicos que possam levar a lesões e criar um ponto de entrada para o HPV.
- Limitar ou eliminar a exposição à radiação ionizante e a riscos ocupacionais.
- Seguir os protocolos de segurança ao manusear produtos químicos ou substâncias danosas para a pele.
- Manter uma boa higiene pessoal e estar atento a quaisquer alterações na saúde da pele.
É também importante inspecionar regularmente os papilomas, procurar uma consulta atempada com um profissional de saúde se houver alterações observadas e remover lesões potencialmente perigosas para evitar complicações.