Papilloma (ICD-10: D23) 💚
Brokuł Skórny (Brokuł Wirusowy, Brokuł Filiformis)
Brokuł Skórny, nazywany także brokułem wirusowym lub brokułem filiformis, jest łagodnym nowotworem, który wystaje ponad powierzchnię skóry. Brokuły wirusowe zazwyczaj zaczynają pojawiać się w okresie adolescencji, a wraz z wiekiem liczba tych zmian zazwyczaj wzrasta. Ten rodzaj nowotworu charakteryzuje się swoją wielością, a częstość występowania wzrasta wraz z wiekiem. Można spotkać zarówno brokuły wrodzone, jak i nabyte, chociaż w niektórych przypadkach etiologia wirusowa może być nieobecna.
Czynniki Predysponujące
Główną przyczynę brokułów uważa się za wirus brodawczaka ludzkiego (HPV), który jest zazwyczaj związany z niskim ryzykiem onkogennym. Jednak biorąc pod uwagę, że prawie 90% populacji nosi wirus HPV, ale nie wszyscy rozwijają brokuły, oczywiste jest, że inne czynniki przyczyniają się do występowania tych zmian na skórze. Poniższe czynniki są znane z zwiększania prawdopodobieństwa rozwoju brokułów:
- Stany Niedoboru Immunologicznego: Osłabione układy odpornościowe, niezależnie od tego, czy z powodu takich stanów jak HIV, czy leczenia immunosupresyjnego, mogą predysponować osoby do rozwoju brokułów.
- Nadwaga: Bycie otyłym lub z nadwagą zostało powiązane ze zwiększonym ryzykiem rozwoju zmian skórnych, w tym brokułów.
- Zaburzenia Metaboliczne: Takie schorzenia jak cukrzyca mellitus i inne problemy metaboliczne mogą również zwiększać prawdopodobieństwo wystąpienia brokułów.
- Ciężkie Choroby Infekcyjne: Infekcje, które kompromitują układ odpornościowy, mogą wywołać rozwój brokułów, ponieważ organizm staje się bardziej podatny na HPV.
- Zła Higiena Osobista: Niewystarczająca higiena może zwiększać ryzyko przeniesienia HPV i rozwoju brokułów.
- Ciąża: Zmiany hormonalne w czasie ciąży mogą sprawić, że organizm będzie bardziej podatny na rozwój brokułów, szczególnie gdy obrony immunologiczne są tymczasowo osłabione.
- Stres, Przemęczenie i Niedożywienie: Jakiekolwiek czynniki, które zmniejszają zdolność organizmu do zwalczania infekcji lub wpływają na funkcję odpornościową, mogą przyczyniać się do rozwoju brokułów.
- Chroniczne Zmiany Skórne: Obszary skóry, które są często uszkadzane, podrażniane lub uszkodzone, mogą służyć jako punkty wnikania wirusa HPV.
Diagnostyka
Diagnostyka brokułów opiera się na badaniu klinicznym, które obejmuje rutynową wizualną inspekcję zmian, a następnie dermatoskopię w celu zbadania struktury narośli. W niektórych przypadkach można przeprowadzić badania laboratoryjne w celu wykrycia HPV. Jeśli istnieje obawa, że brokuł może być złośliwy, można przeprowadzić biopsję (biopsję exczyjną) w celu potwierdzenia diagnozy i wykluczenia innych schorzeń.
Objawy
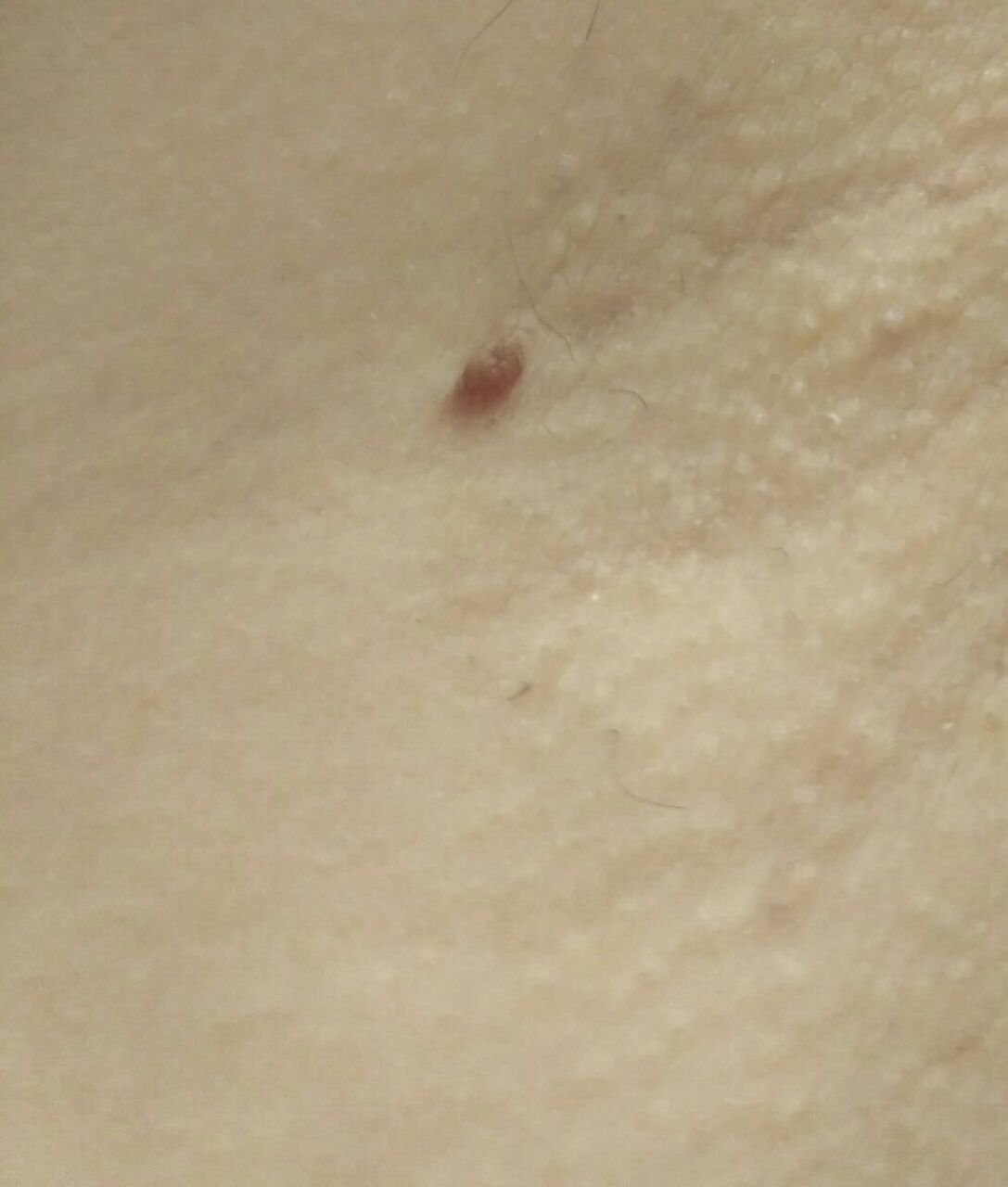
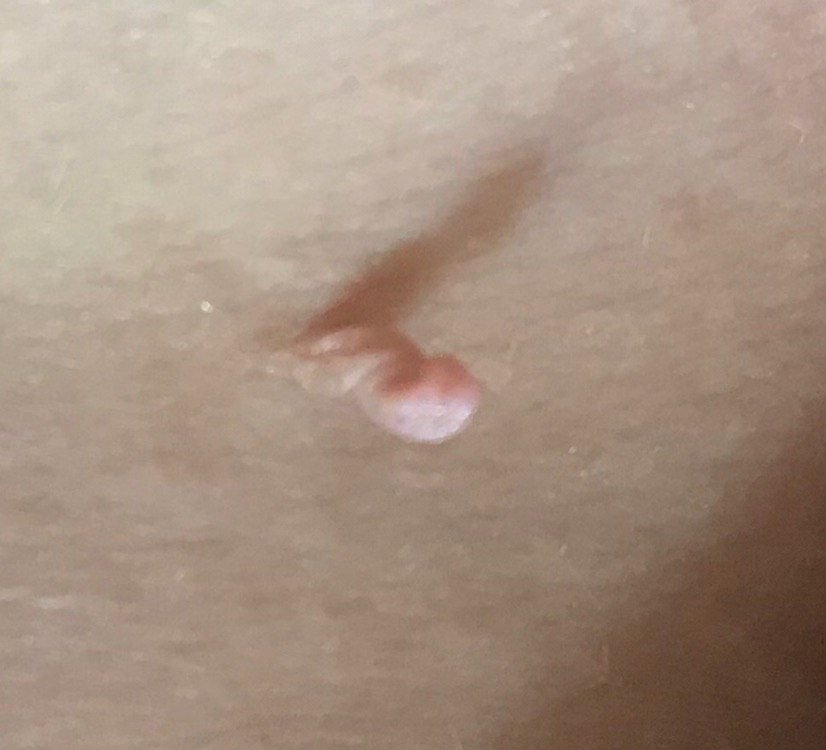
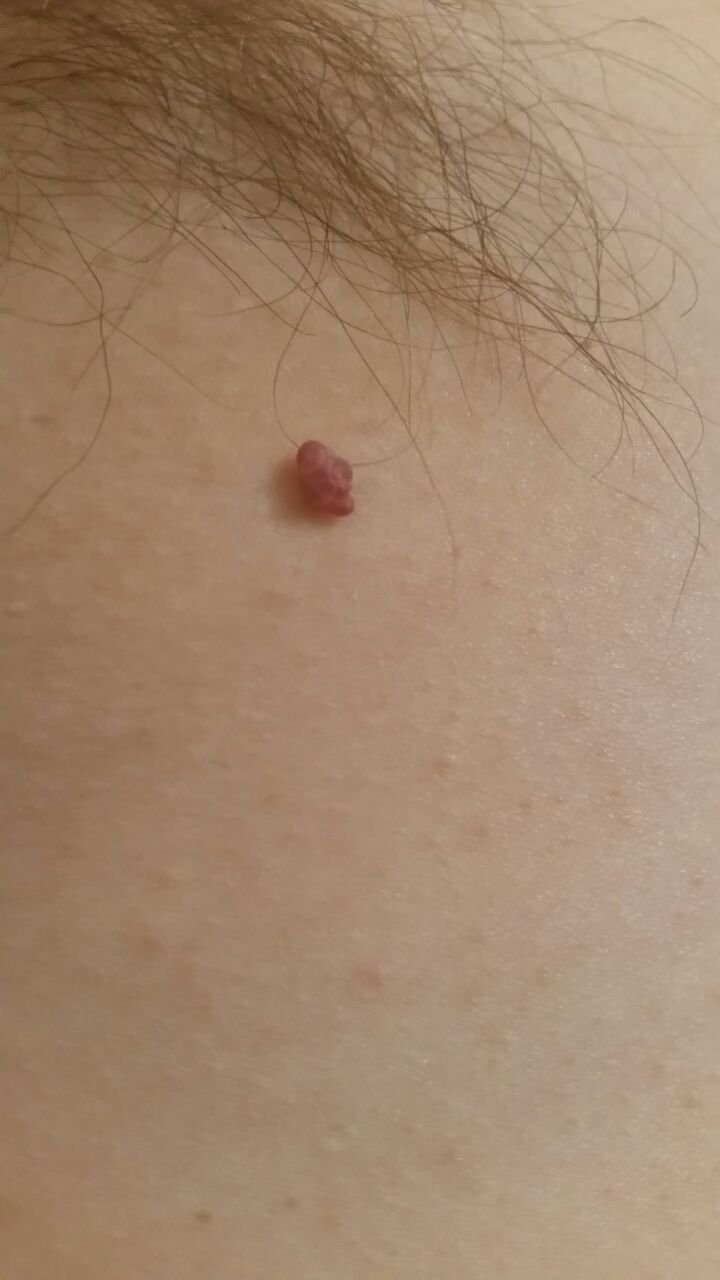
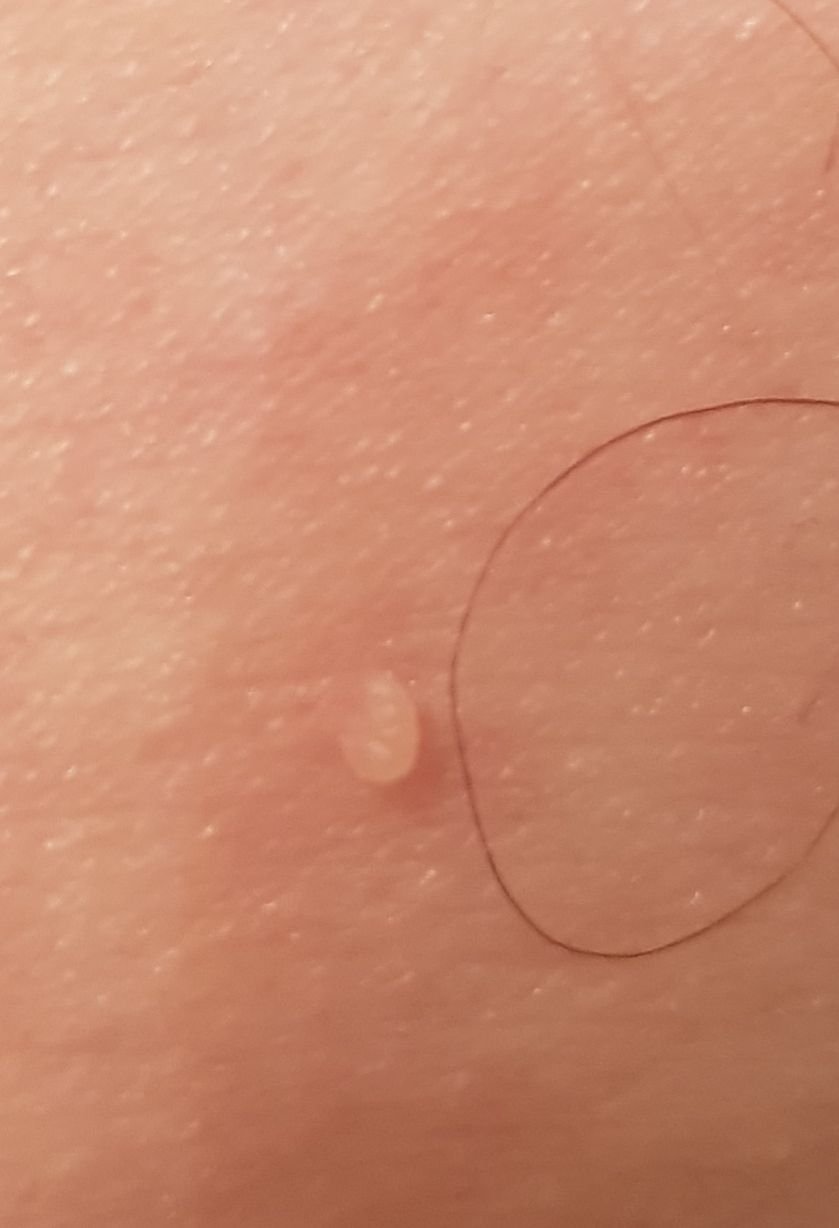
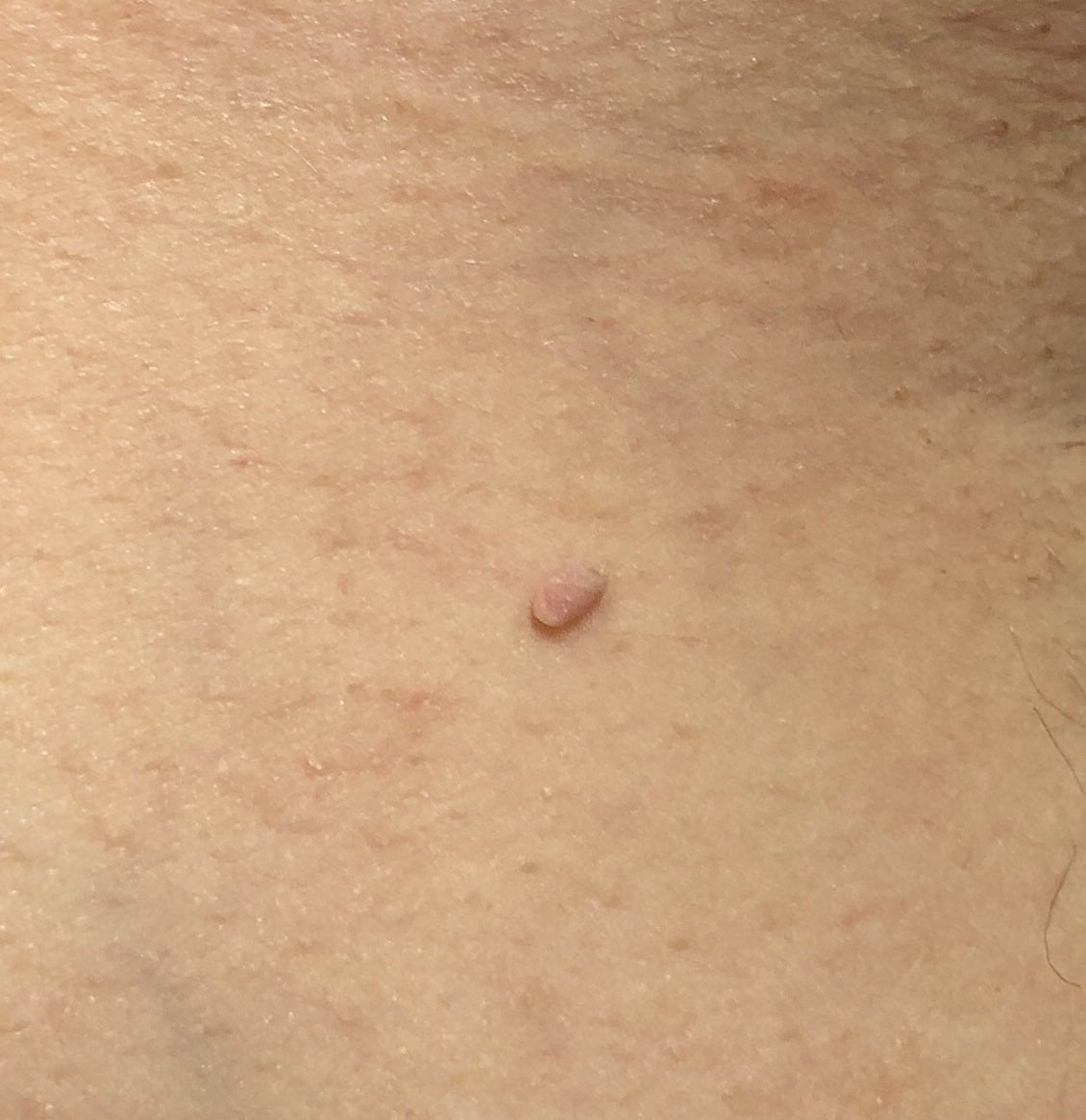
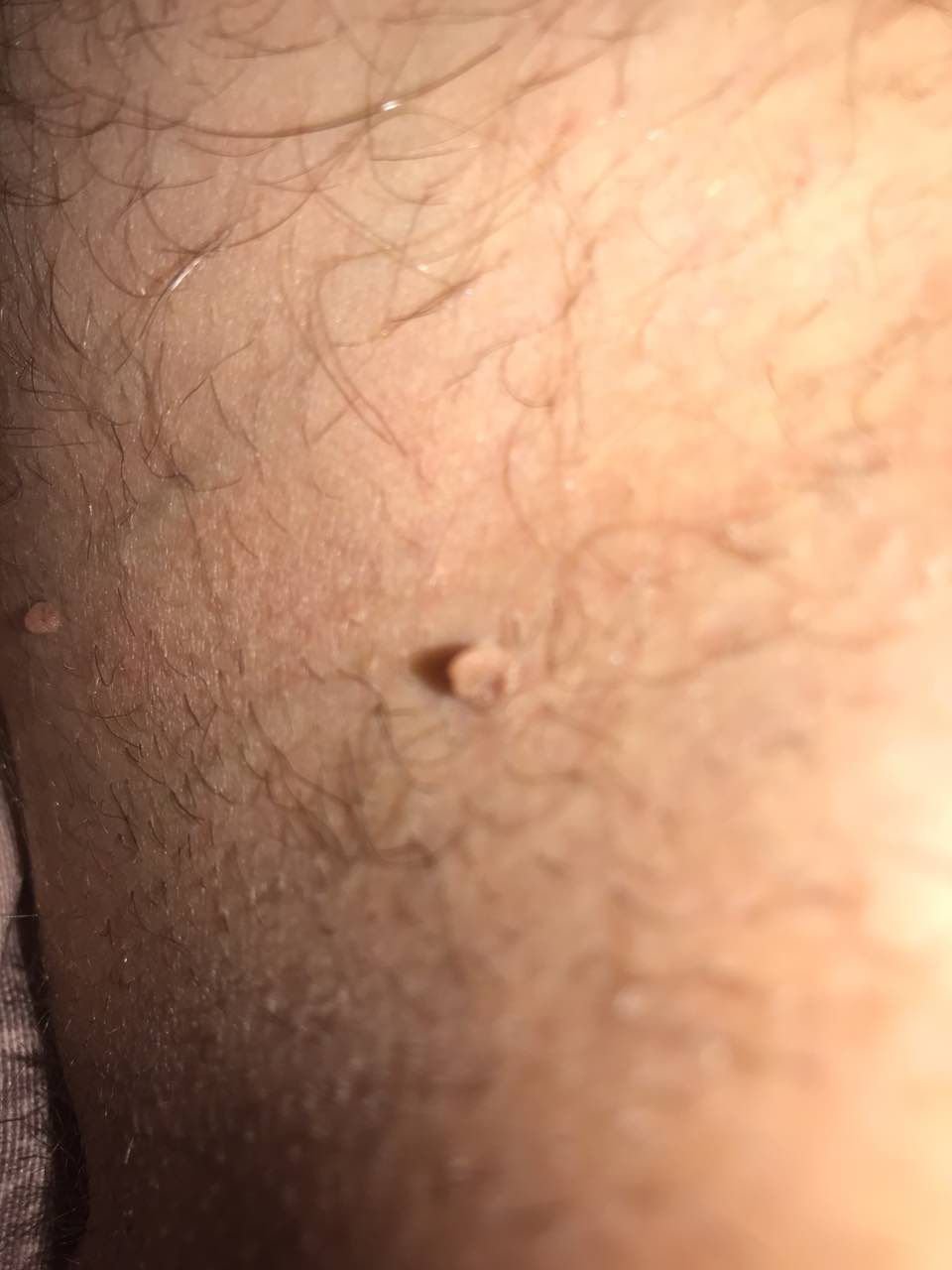
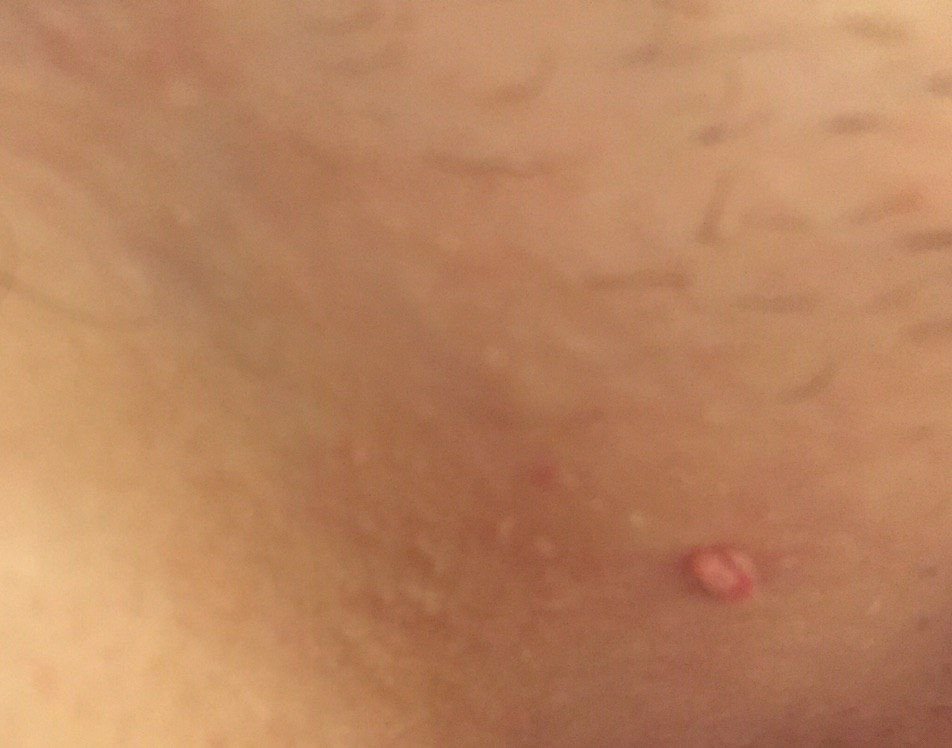
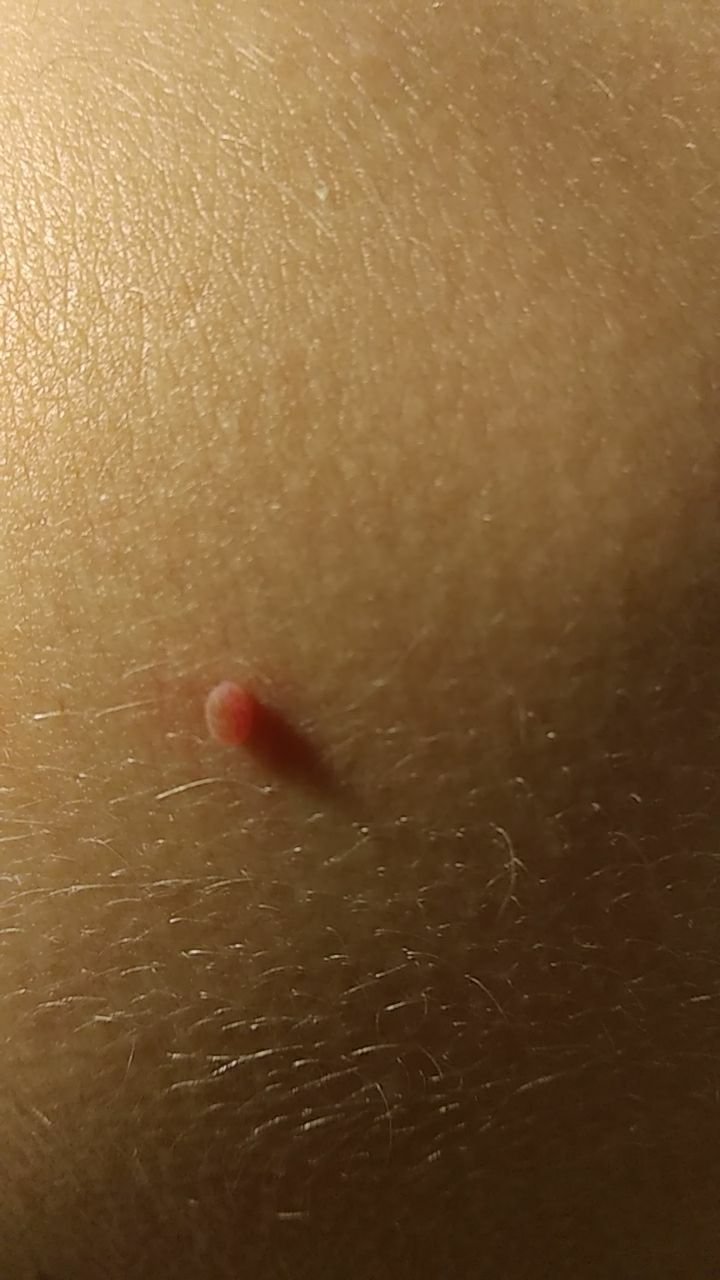
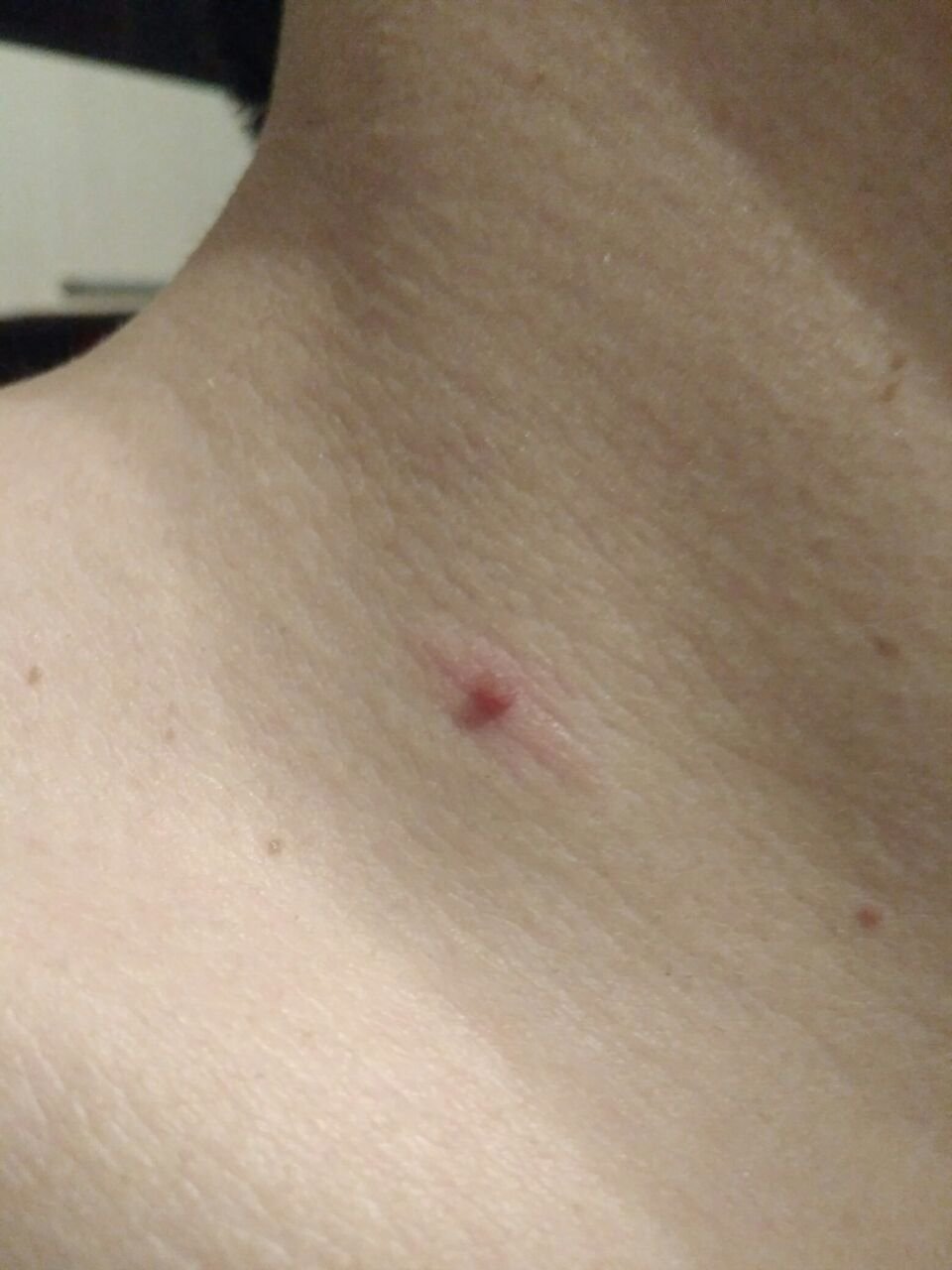
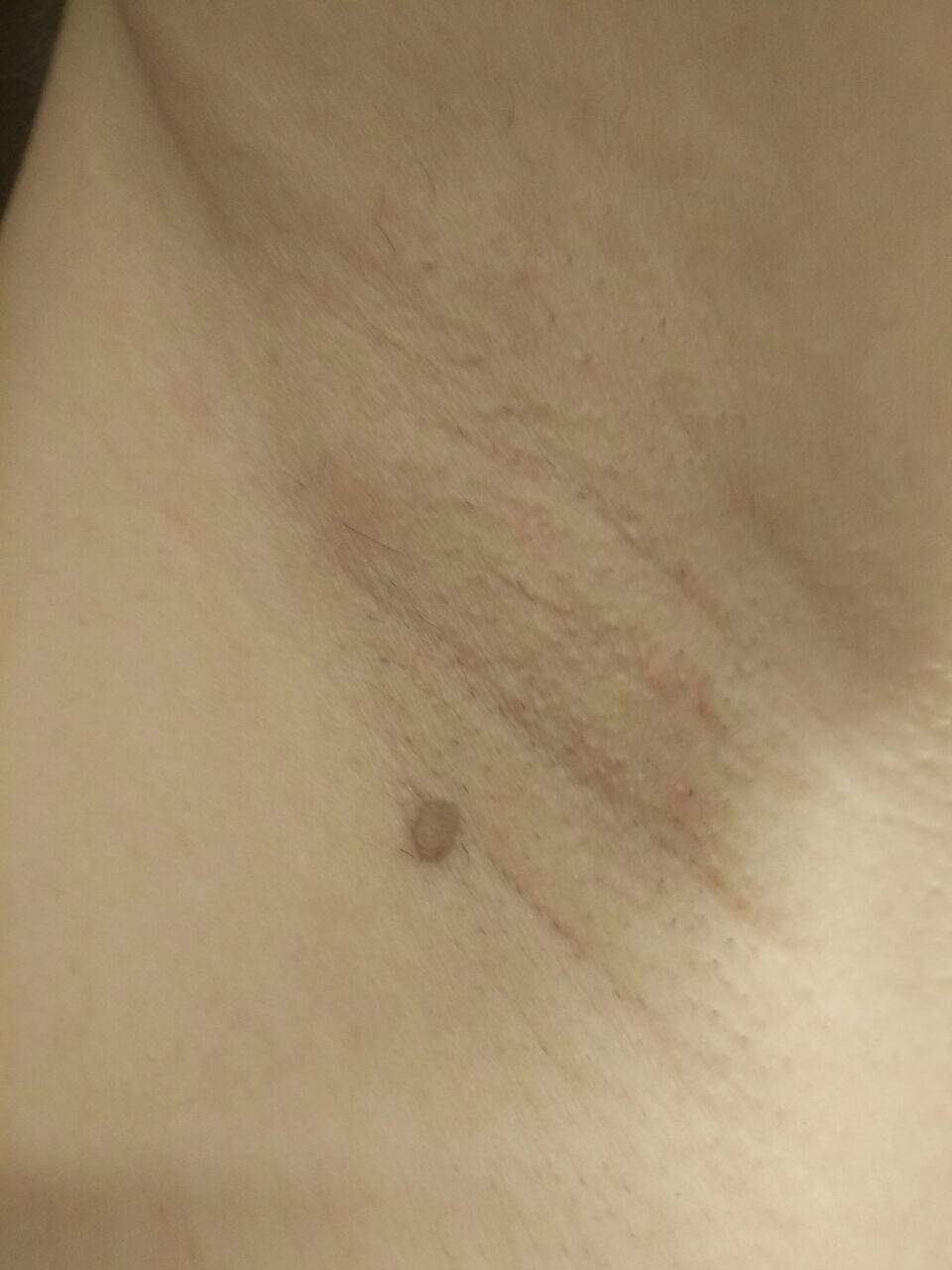
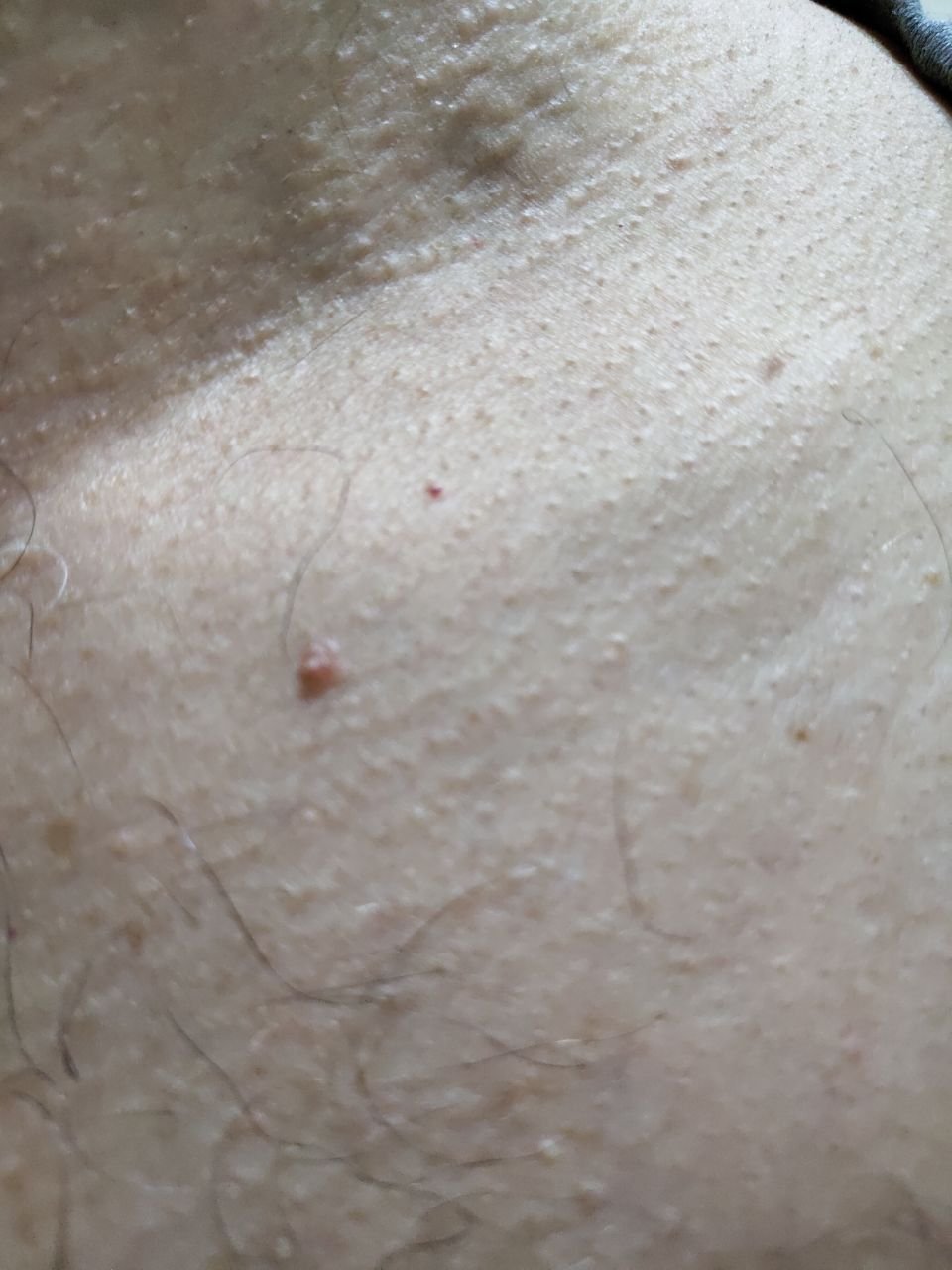
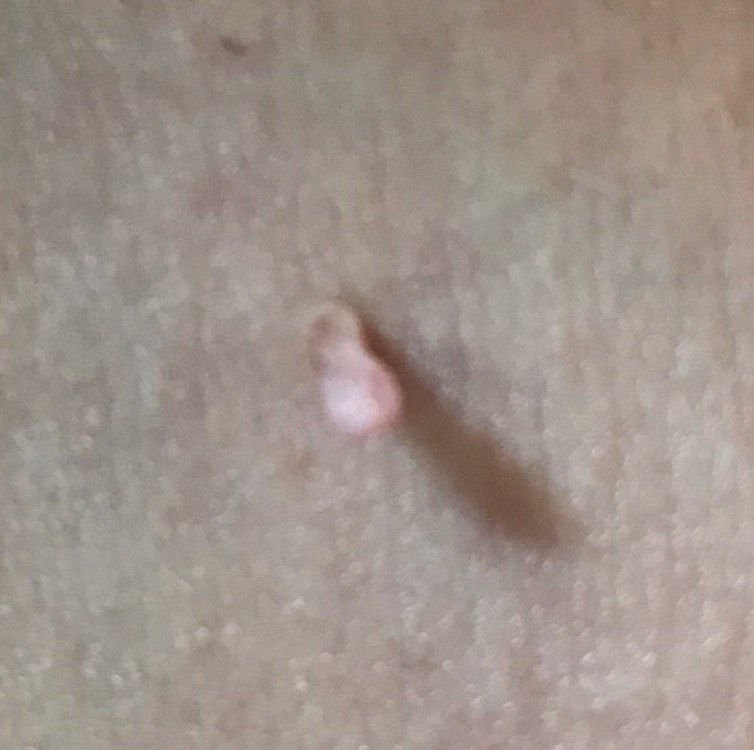
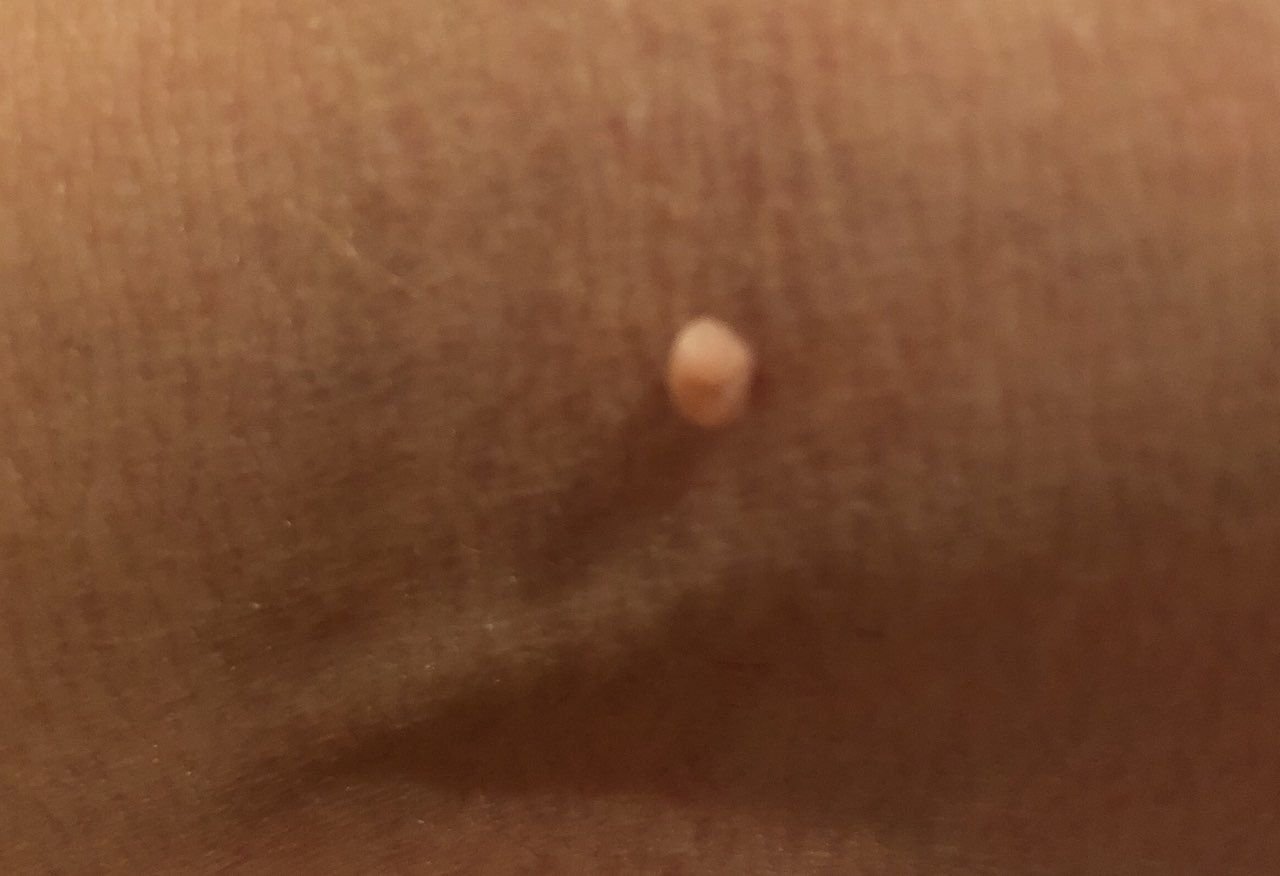
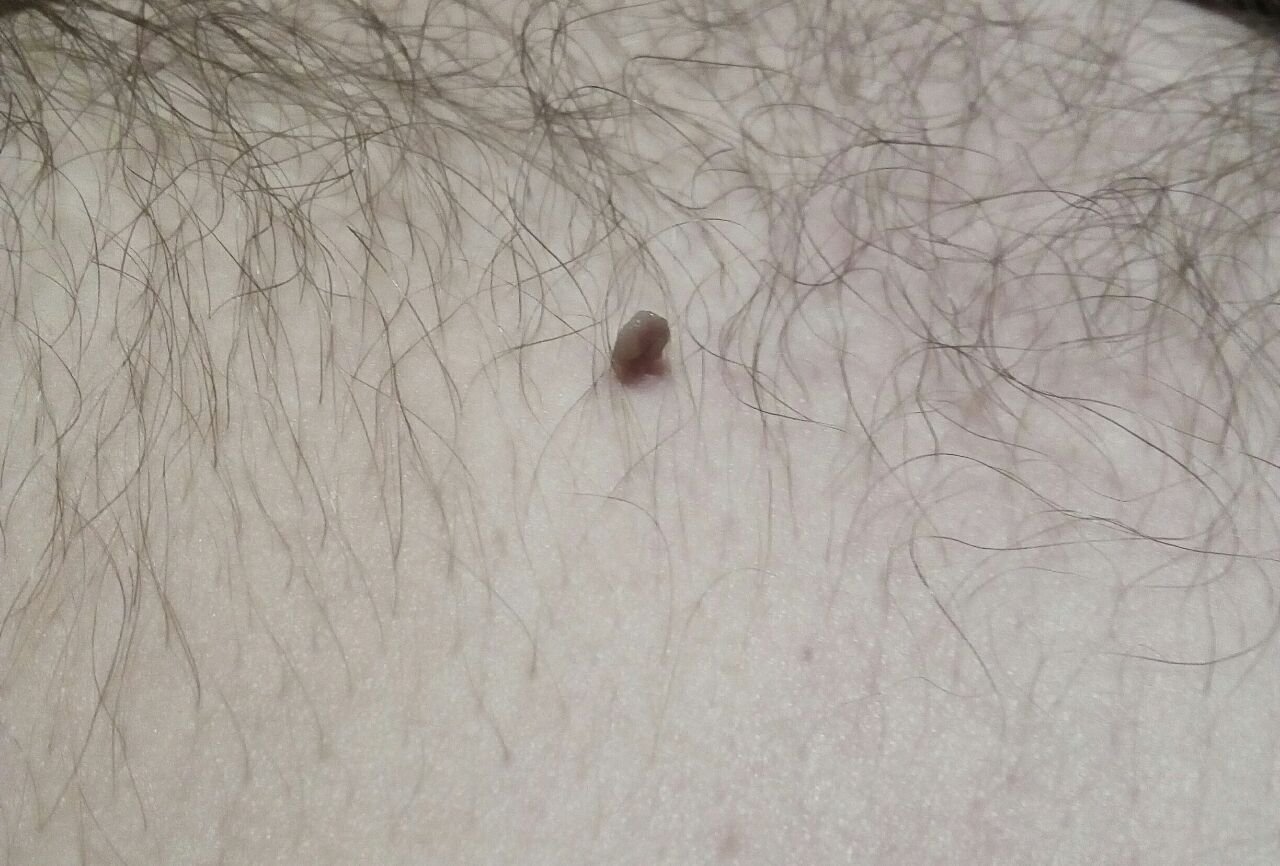
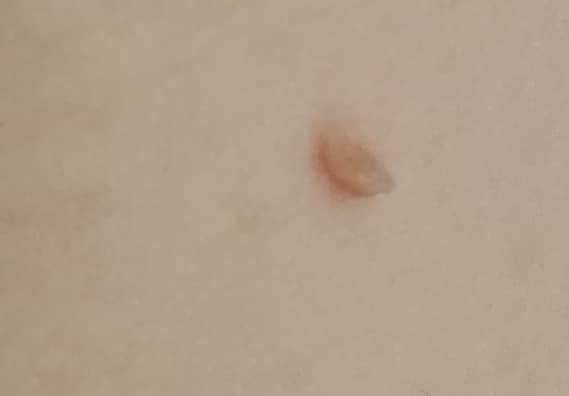
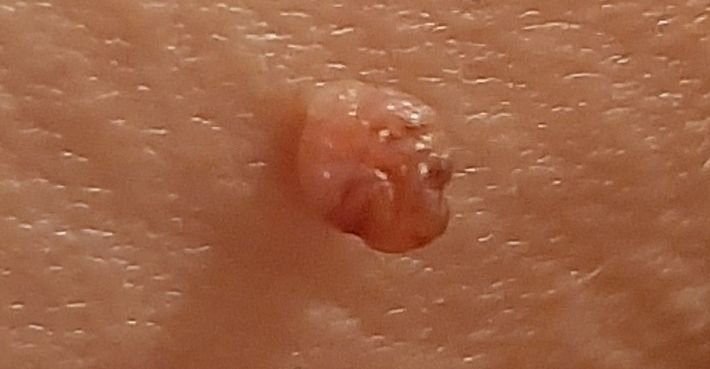
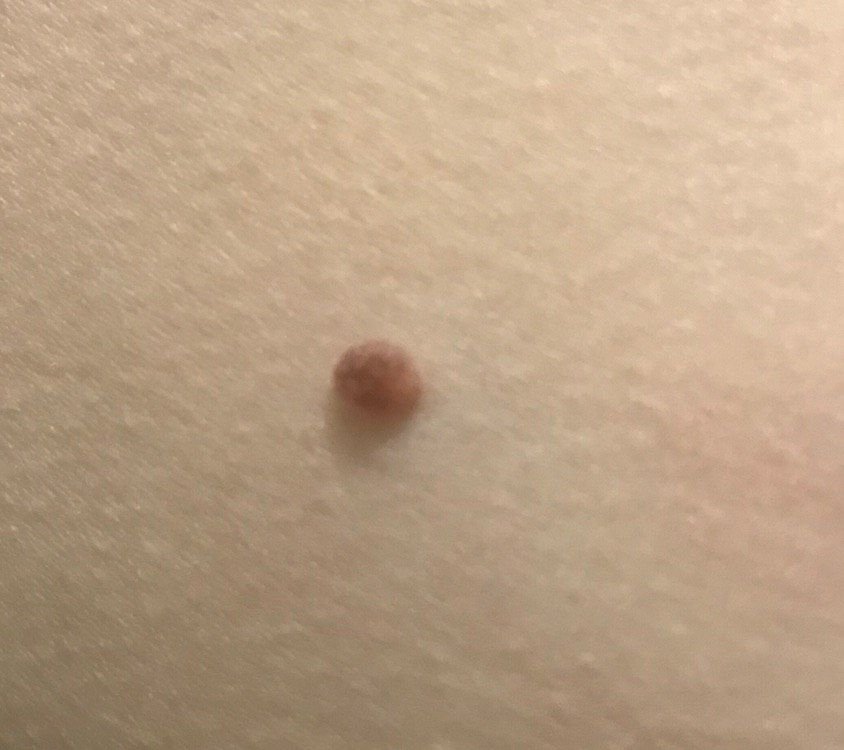
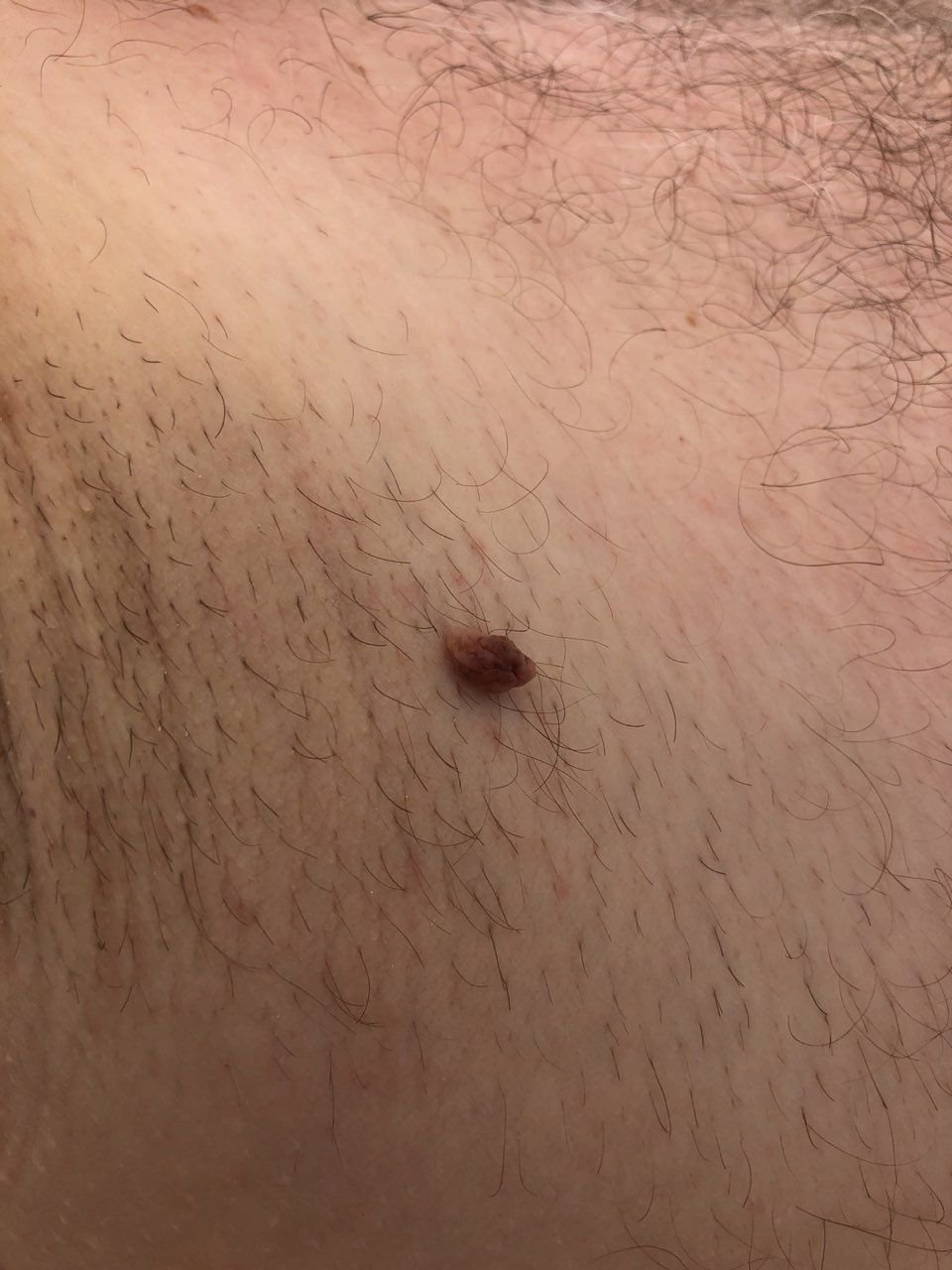
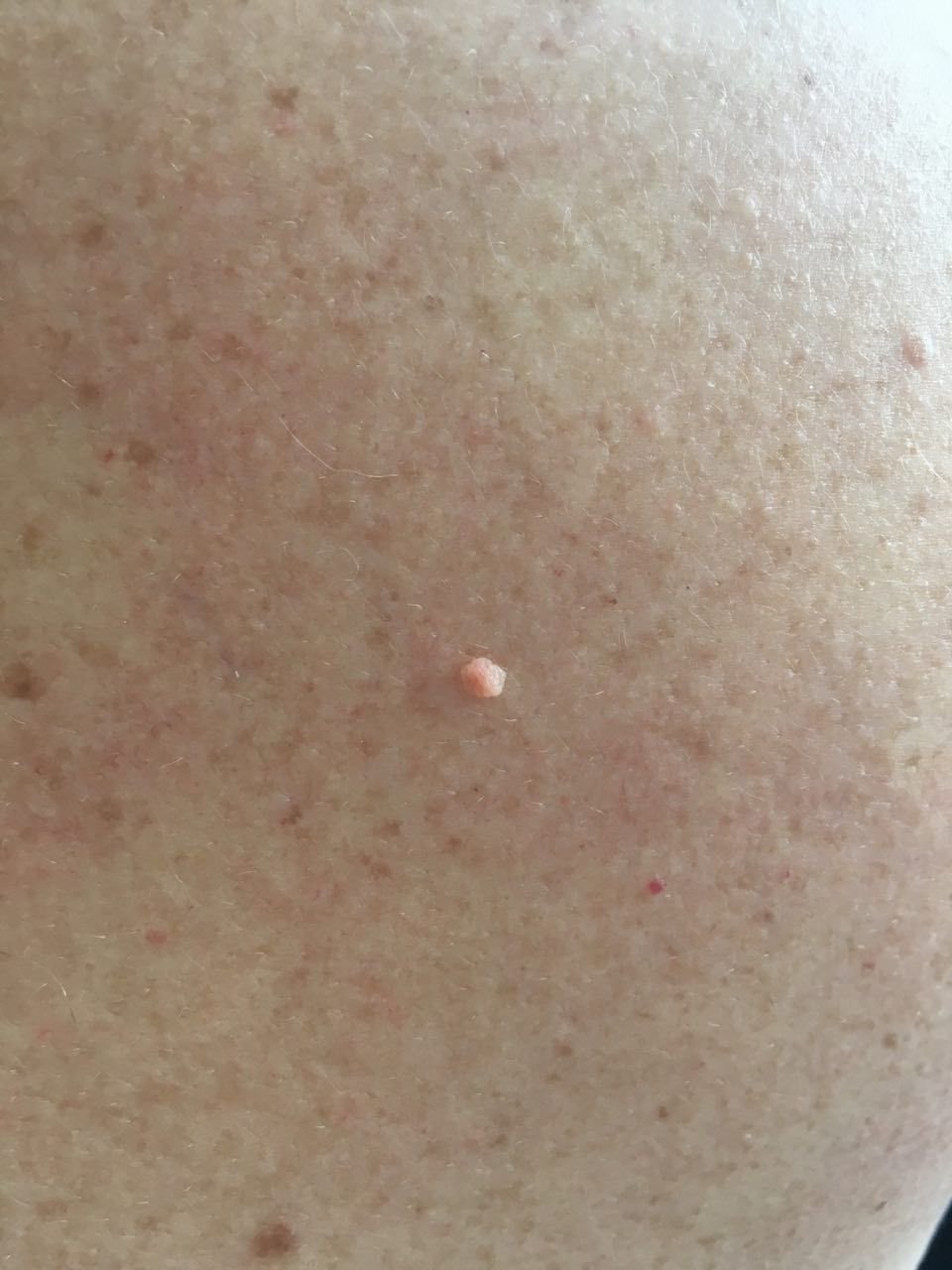
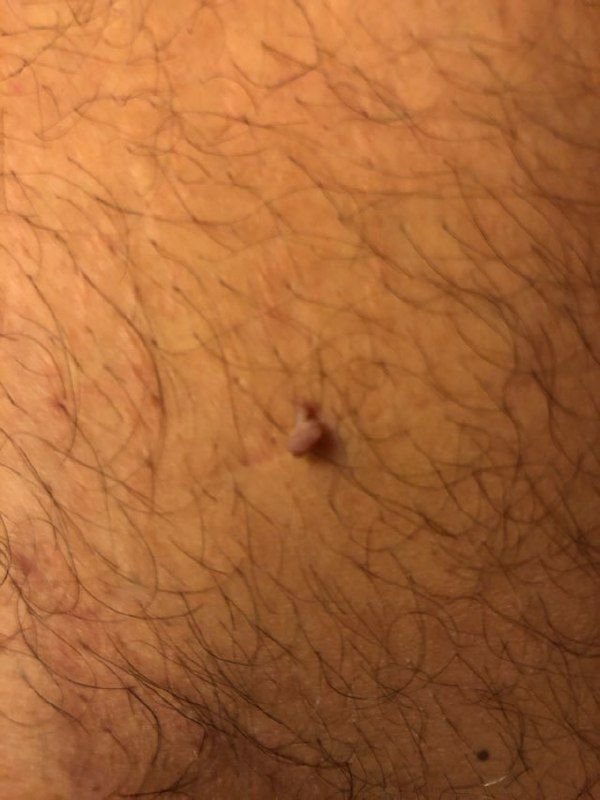
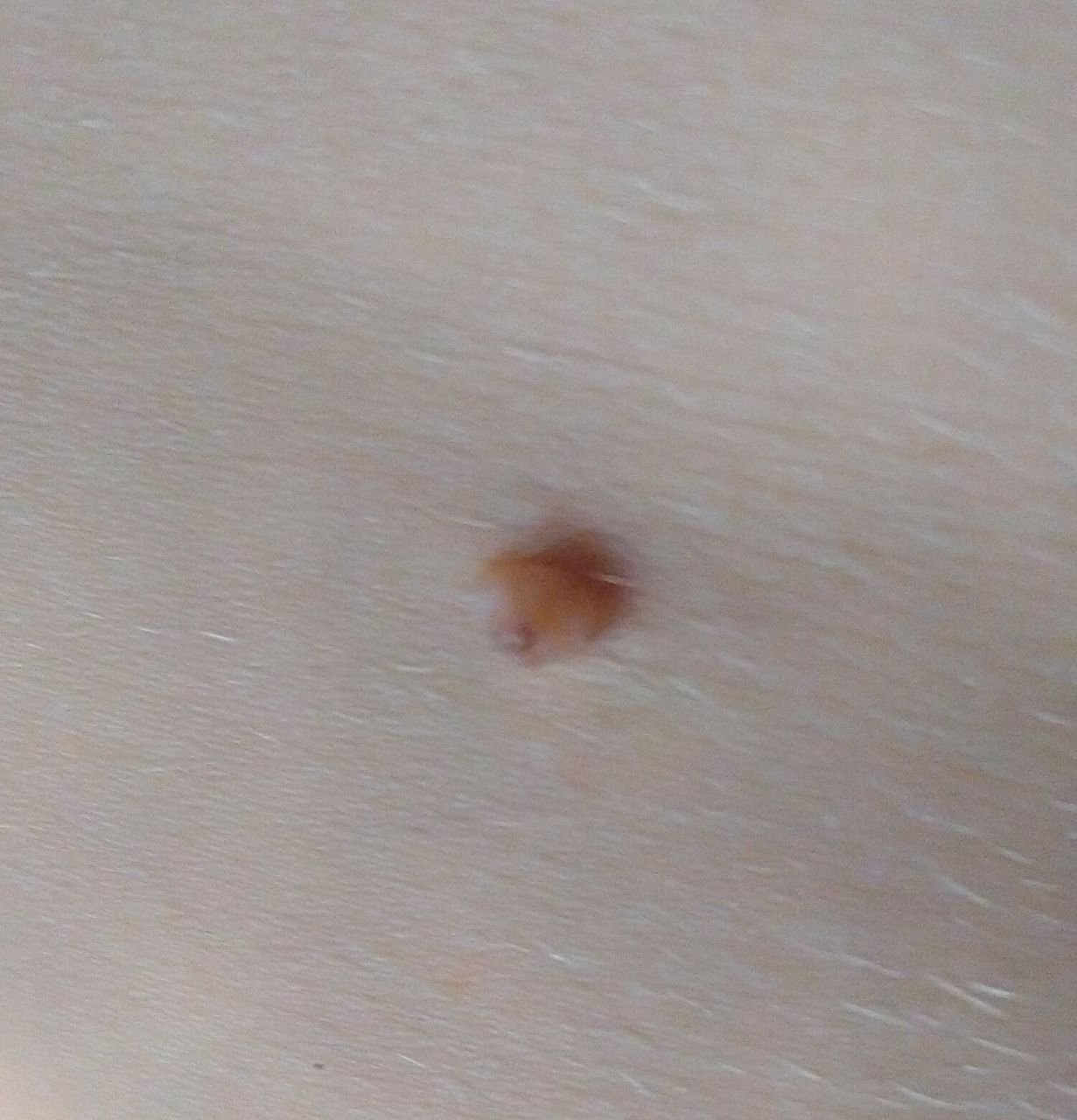
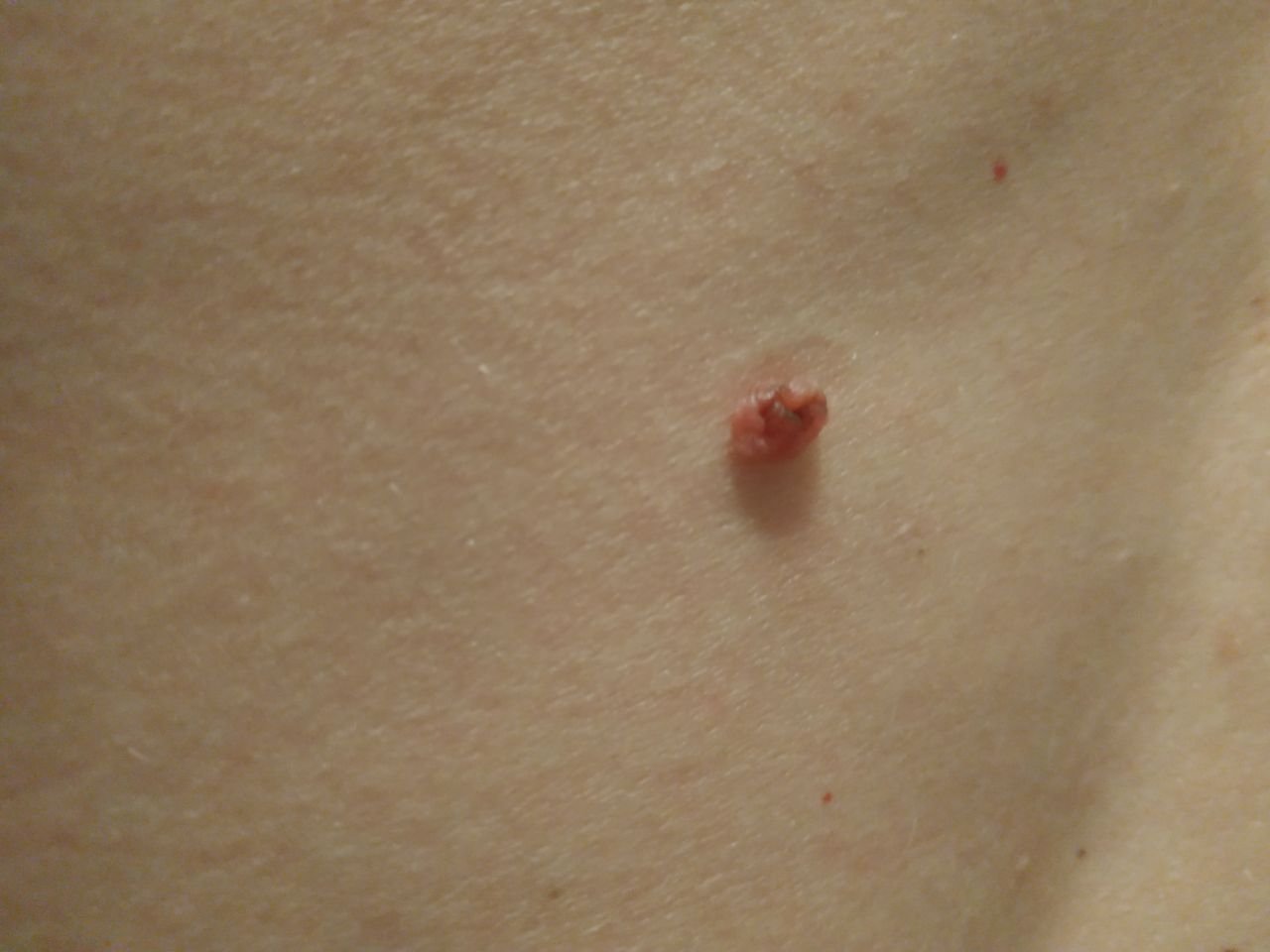
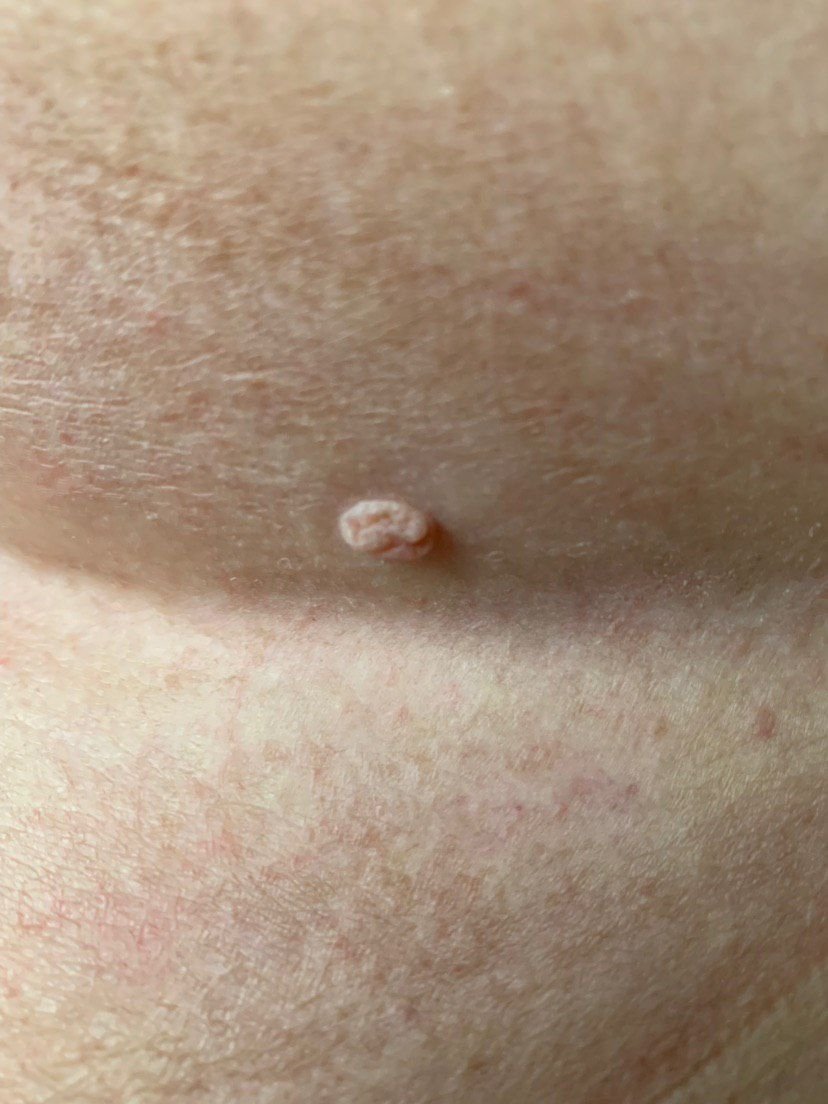
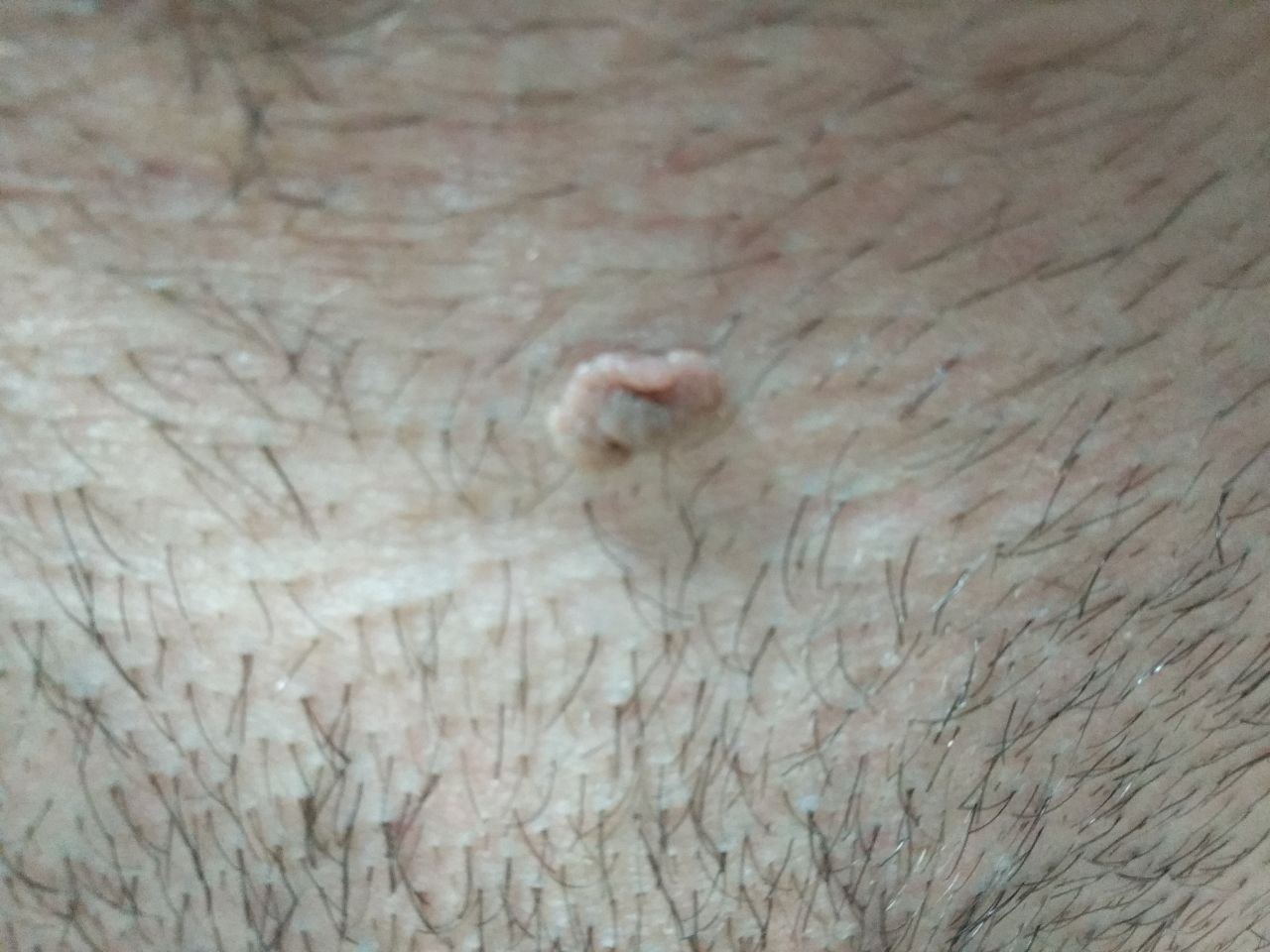
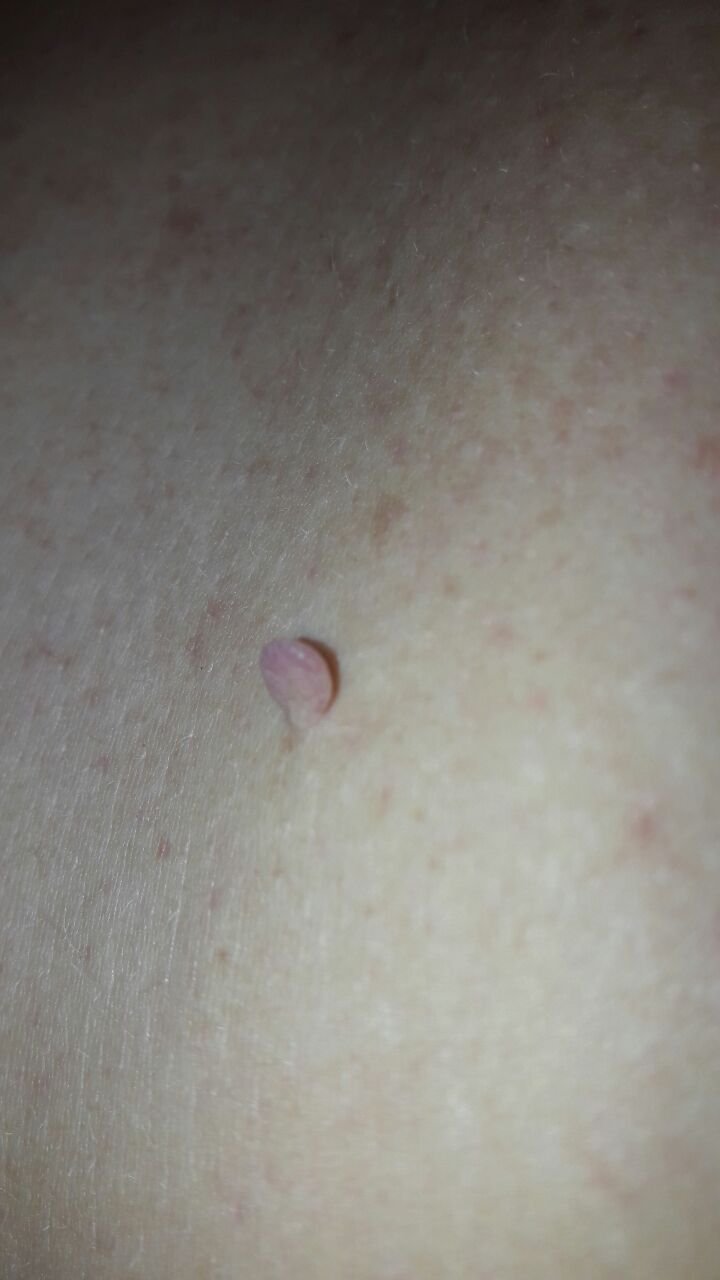
Podczas inspekcji wizualnej, brodawczak jest rozpoznawany jako wydłużona struktura, która wznosi się ponad skórę na trzonie (szypule). Trzon może być tak szeroki jak średnica brodawczaka lub nieco węższy. Tekstura powierzchni brodawczaka zazwyczaj przypomina normalną skórę, ale większe brodawczaki mogą mieć chropowatą, brodawkowatą powierzchnię o „postrzępionym” wyglądzie.
Granice brodawczaka są zazwyczaj wyraźne, chociaż mogą być nierówne, szczególnie w przypadku większych zmian. Kolor brodawczaka zwykle wariuje od koloru mięsnego (najczęstszy) do jasnobrązowego. Ciemniejsze kolory są rzadkie w tych zmianach. Brodawczaki zazwyczaj nie wpływają na wzrost włosów. W niektórych przypadkach można zaobserwować, że w tej centralnej części zmiany rosną szorstkie, włosowate lub puszyste włosy.
Wielkość brodawczaków jest zazwyczaj mała, przy typowych wymiarach do 2-3 mm szerokości i 3-5 mm wysokości ponad powierzchnią skóry. Większe brodawczaki są rzadkością. Po dotknięciu, brodawczak wydaje się podobny do normalnej skóry lub nieco bardziej miękki, szczególnie w środkowej części. Nie ma subiektywnych odczuć związanych z brodawczakiem, chociaż w przypadku długotrwałych przypadków czasami może wystąpić lekkie swędzenie.
Brodawczaki najczęściej występują na szyi, w okolicach pachowych, w okolicach pachwinowych oraz na tułowiu (klatka piersiowa i plecy), chociaż mogą również pojawić się na błonach śluzowych. Te zmiany są rzadziej spotykane w innych częściach ciała.
Opis dermatoskopowy
Podczas dermatoskopii można zaobserwować następujące cechy brodawczaków skórnych:
- Struktura brodawkowata: Charakterystyczne spłaszczone elementy brodawczaka, często widoczne dzięki naciskowi wywieranemu podczas dermatoskopii.
- Elastyczność i deformacja: Brodawczaki często wykazują elastyczność i mogą się deformować pod wpływem ucisku, tymczasowo stając się blade i zmniejszając swoje rozmiary.
- Rozproszone jednolite zabarwienie: Cały brodawczak może wydawać się jednolicie zabarwiony pod dermatoskopem.
Diagnostyka różnicowa
Podczas diagnozowania brodawczaków należy je różnicować od innych podobnych zmian skórnych, w tym:
- Brodawczakowy znamię
- Znamię gruczołów łojowych
- Znamię halo
- Dermatofibroma
- Broda wirusowa
- Molluscum contagiosum
- Węzłowy rak podstawnokomórkowy
- Melanoma bezpigmentowa
Ryzyko
Ogólnie rzecz biorąc, brodawczaki są łagodne i nie stwarzają zwiększonego ryzyka złośliwości. W przypadku braku zewnętrznych wpływów, takich jak urazy, promieniowanie ultrafioletowe czy promieniowanie jonizujące, ryzyko złośliwej degeneracji jest niskie i porównywalne z ryzykiem raka skóry w niezmienionej skórze. Jednak gdy brodawczaki zmieniają wygląd, szybko rosną lub stają się gęstsze, powinny być ocenione przez dermatologa lub onkologa, ponieważ mogą to być objawy złośliwej transformacji.
Brodawe są bardziej niebezpieczne z powodu swojej tendencji do łatwego uszkodzenia z powodu wydłużonego kształtu i wąskiego trzonka. Może to prowadzić do krwawienia, bólu i potencjalnego zakażenia, co sprawia, że rana staje się punktem wejścia dla szkodliwych mikroorganizmów. Dodatkowo brodawe mogą powodować dyskomfort kosmetyczny i psychologiczny, szczególnie jeśli znajdują się w widocznych miejscach.
Z uwagi na wirusowy charakter brodawek oraz fakt, że wiele osób nosi wirusa HPV, nie wykazując objawów, ważne jest, aby być czujnym na wzgląd własnego zdrowia oraz regularnie poddawać się badaniom lekarskim w celu wykrycia jakichkolwiek oznak nowotworowych. Zaleca się rutynowe badania onkologiczne przeprowadzane przez specjalistów.
Techniki
Jeśli brodawka nie wykazuje oznak uszkodzenia, zmiany wyglądu ani żadnych objawów, monitorowanie samodzielne jest zazwyczaj wystarczające. Powinno to obejmować coroczne badanie lub eksaminację przez inną osobę w obszarach trudnych do obejrzenia. Jeśli wystąpi uszkodzenie mechaniczne, ekspozycja na promieniowanie UV lub promieniowanie jonizujące, lub jeśli zauważono jakiekolwiek zmiany, niezbędna jest wizyta u dermatologa lub onkologa.
Provider zdrowia oceni, czy potrzebne jest dalsze monitorowanie, czy usunięcie chirurgiczne brodawki. Brodawe, które doświadczają stałego urazu od odzieży, biżuterii lub działalności zawodowej, powinny być rozważane do usunięcia, aby zapobiec dalszym urazom. W niektórych przypadkach brodawki mogą być usunięte na życzenie pacjenta, zwłaszcza jeśli powodują problemy kosmetyczne lub psychologiczne.
Do dynamicznej obserwacji pomocne jest robienie zdjęć brodawek, ponieważ pozwala to na wykrycie nawet drobnych zmian w czasie. Pacjenci z wieloma brodawkami powinni regularnie poddawać się badaniom dermatologicznym, szczególnie wiosną i jesienią (przed i po letniej ekspozycji na słońce). Prowadzenie mapy nowotworów skóry może uprościć proces monitorowania i pomóc w identyfikacji nowych lub zmieniających się zmian.
Leczenie
Do leczenia brodawek zazwyczaj preferowane są mniej inwazyjne metody:
- Usunięcie Laserowe: To najbezpieczniejsza i najskuteczniejsza metoda usuwania brodawek, szczególnie tych o różnych kształtach, rozmiarach i lokalizacjach.
- Kriodestrukcja: Niekiedy stosuje się ciekły azot do leczenia małych, powierzchownych brodawek, chociaż istnieje ryzyko powstania blizn.
- Usunięcie za pomocą skalpela fal radiowych: Ta metoda wykorzystuje fale radiowe do usunięcia brodawki z minimalnym uszkodzeniem tkanek.
- Elektrokagulacja: Ta technika wykorzystuje prąd elektryczny do wypalenia brodawki.
Jeśli te mniej inwazyjne leczenie nie jest odpowiednie, lub jeśli istnieje niepewność co do natury brodawki, może być konieczne chirurgiczne wycięcie z badaniem histologicznym.
Samodzielne usuwanie brodawek nie jest zalecane z powodu ryzyka powikłań, takich jak krwawienie, infekcja oraz błędna diagnoza charakteru zmiany.
Ponieważ brodawki mają charakter wirusowy, zawsze istnieje ryzyko nawrotu. Nowe brodawki mogą pojawić się w tych samych lub sąsiadujących obszarach po usunięciu. Środki zapobiegawcze pomagają zmniejszyć prawdopodobieństwo nawrotu.
Zapobieganie
Zapobieganie pojawianiu się brodawek wymaga starannego i proaktywnego podejścia do pielęgnacji skóry oraz ogólnego zdrowia:
- Ogranicz ekspozycję na promieniowanie ultrafioletowe, takie jak to z solariów lub długotrwałej ekspozycji na słońce.
- Używaj kremu przeciwsłonecznego i odzieży ochronnej w okresach intensywnego nasłonecznienia.
- Unikaj przewlekłego urazu skóry, który może prowadzić do uszkodzenia i stworzyć punkt wejściowy dla HPV.
- Ogranicz lub wyeliminuj ekspozycję na promieniowanie jonizujące i zagrożenia zawodowe.
- Przestrzegaj protokołów bezpieczeństwa przy obróbce chemikaliów lub substancji uszkadzających skórę.
- Utrzymuj dobrą higienę osobistą i bądź czujny na wszelkie zmiany w zdrowiu skóry.
Ważne jest również regularne badanie brodawek, zasięgnięcie porady u specjalisty w przypadku stwierdzenia jakichkolwiek zmian oraz usunięcie potencjalnie niebezpiecznych zmian, aby zapobiec powikłaniom.