Lentigo (CIE-10: L81) 💚
Lentigo (hiperpigmentación melanínica, lentigo actínico, manchas solares)
El lentigo, también conocido como hiperpigmentación melanínica, lentigo actínico o manchas solares, es una lesión cutánea benigna que se caracteriza por una mancha marrón clara o múltiples manchas más pequeñas del mismo tipo. El lentigo suele aparecer en personas mayores de 35 años, normalmente como resultado de una exposición prolongada a la radiación ultravioleta solar. Es raro ver lentigo en personas más jóvenes (menos del 20 % de los casos) y, cuando aparece, suele estar asociado a trastornos metabólicos u hormonales. A medida que las personas envejecen, el riesgo de desarrollar lentigo aumenta, y el 90 % de las personas mayores de 60 años tienen al menos un lentigo.
Factores predisponentes
La causa exacta del lentigo no se conoce del todo, pero se han identificado varios factores predisponentes que pueden aumentar la probabilidad de desarrollar hiperpigmentación. Estos factores pueden influir en la aparición y el crecimiento del lentigo:
- Radiación ultravioleta: Tanto la luz solar natural como la radiación UV artificial contribuyen a la producción excesiva de melanina en la piel, lo que conduce a la formación de lentigo.
- Cambios hormonales: Las fluctuaciones hormonales, en particular las que afectan a las hormonas sexuales, las hormonas tiroideas y las hormonas suprarrenales, pueden influir en el desarrollo del lentigo.
- Radiación ionizante, enfermedades víricas y lesiones: Estos factores también pueden influir en la aparición o el crecimiento del lentigo.
- Factores genéticos: Puede existir una predisposición genética a desarrollar lentigo en determinadas personas.
- Piel clara: Las personas con un tipo de piel Fitzpatrick I-II son más propensas a desarrollar lentigo debido a la sensibilidad de su piel a la radiación UV.
- Edad superior a 35 años: La probabilidad de desarrollar lentigo aumenta con la edad, especialmente después de los 35 años.
Diagnóstico
El diagnóstico del lentigo se basa en un examen clínico, que incluye la inspección visual de la lesión y la dermatoscopia para evaluar las características de la pigmentación. Si existe alguna sospecha de que el lentigo pueda ser maligno o presentar patrones de crecimiento anormales, se puede recomendar una biopsia (como una biopsia por escisión) para descartar otras afecciones.
Síntomas
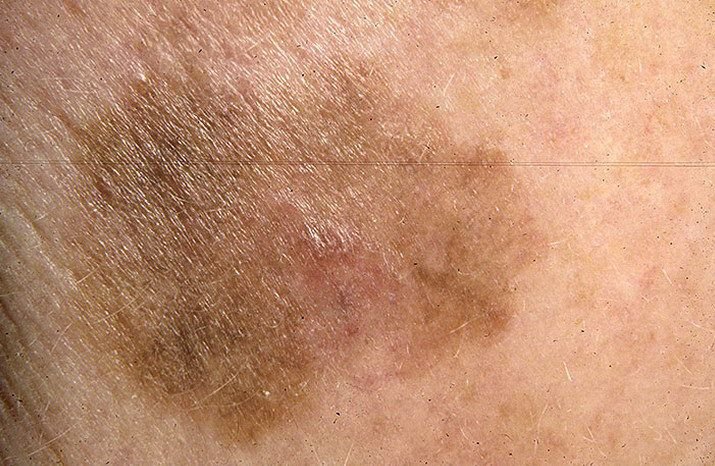
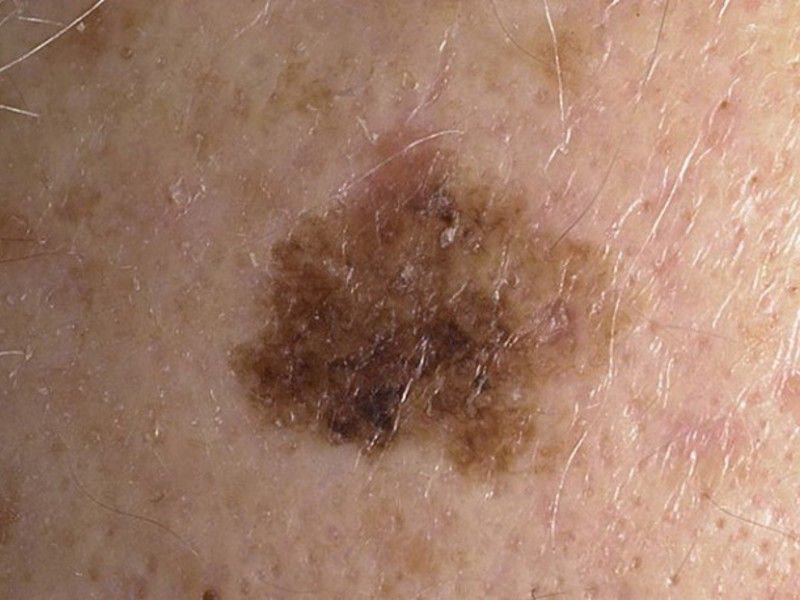
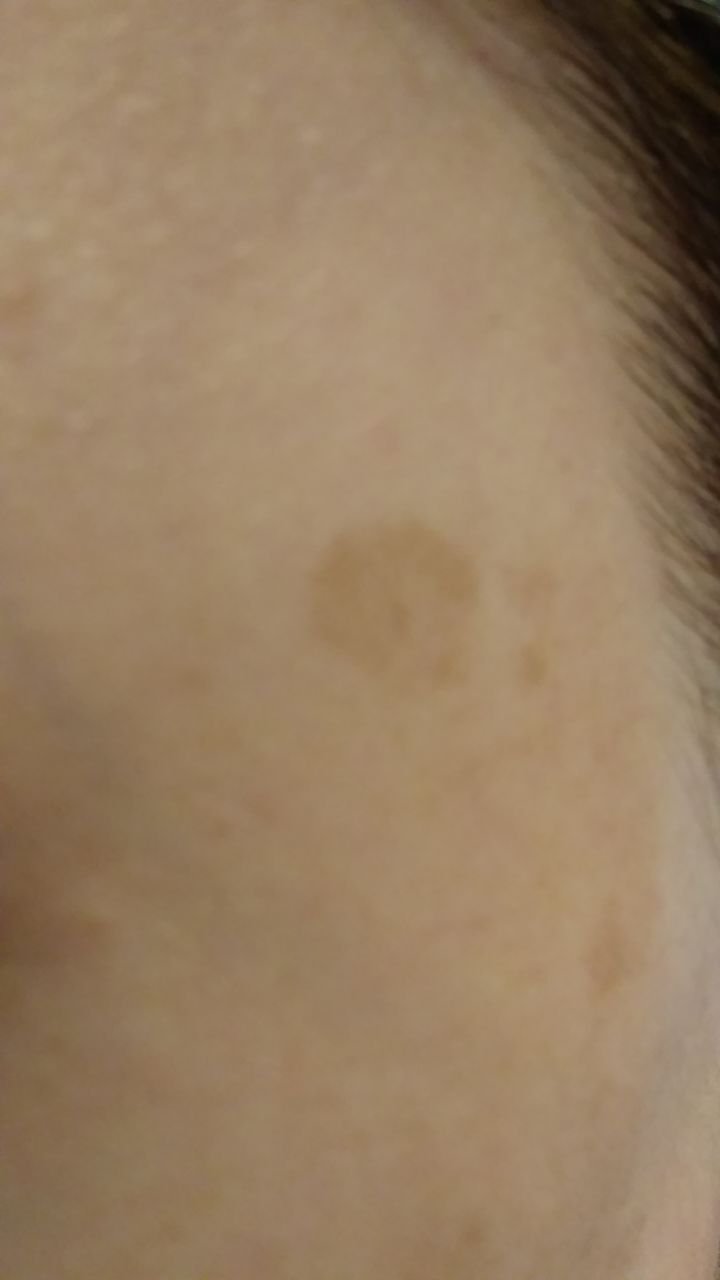
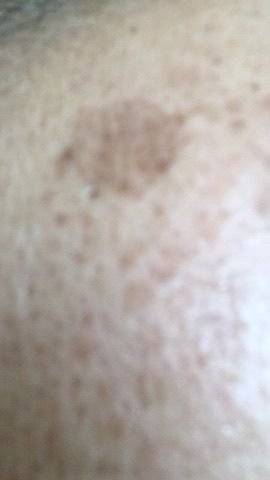
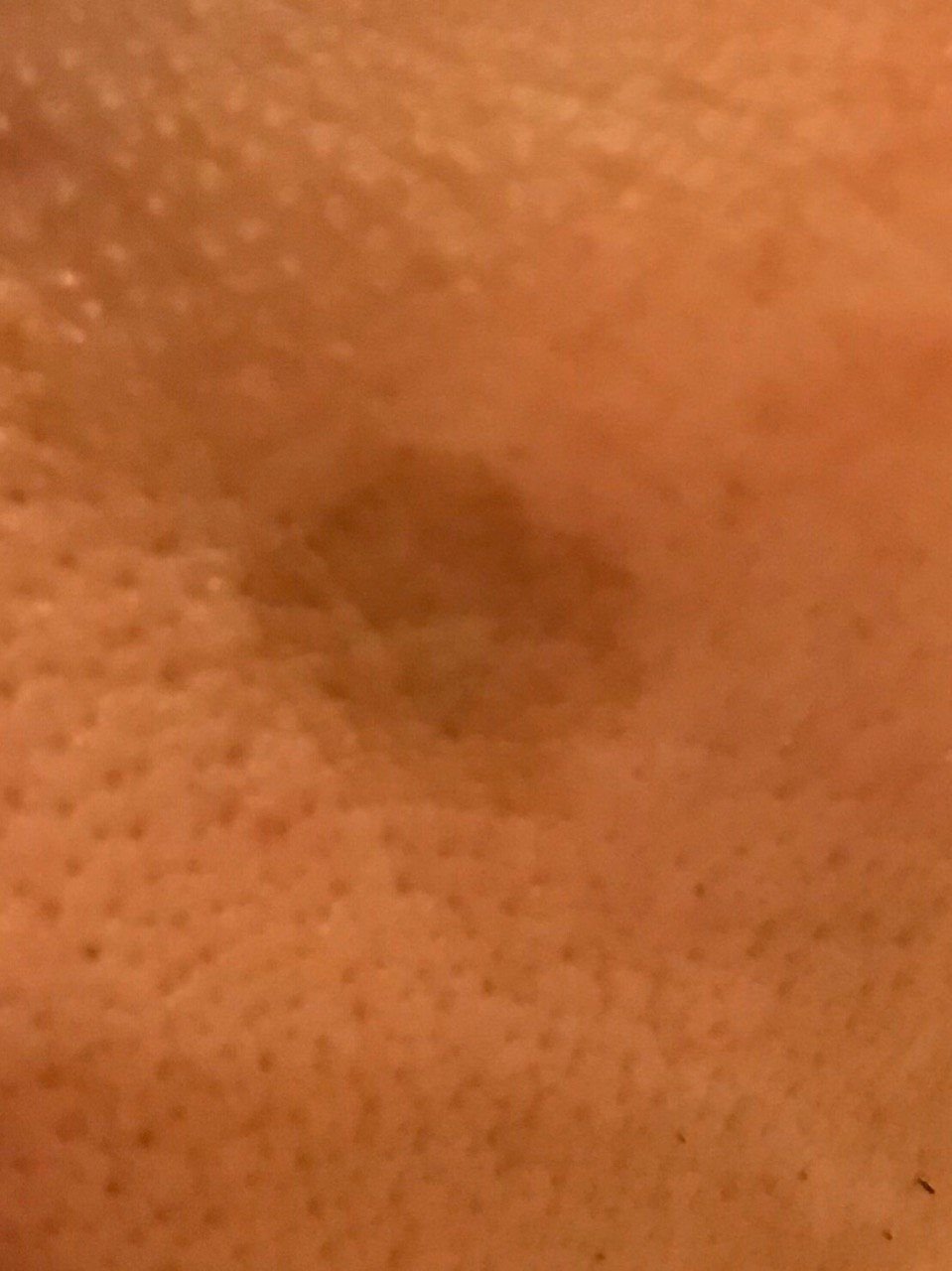
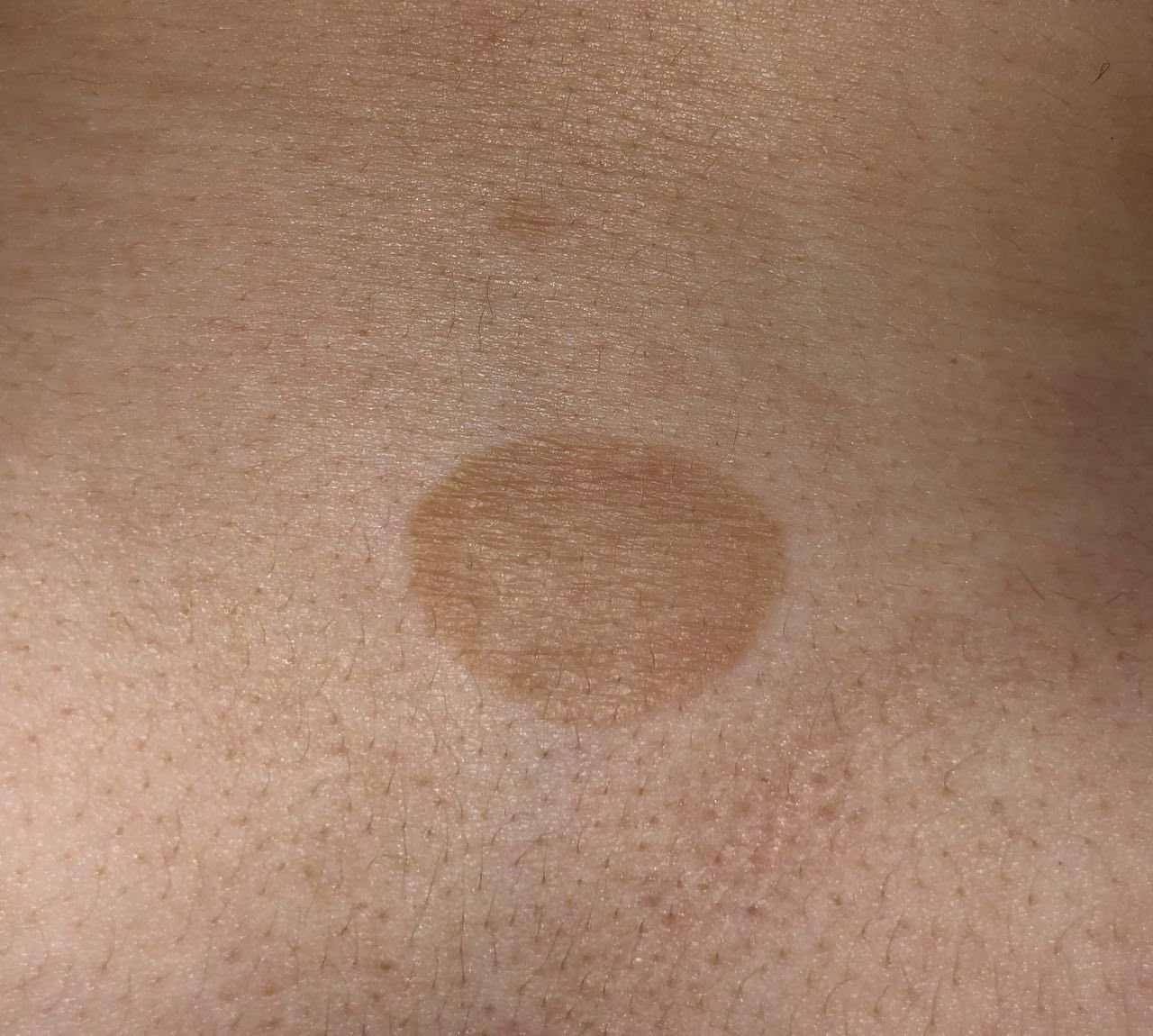
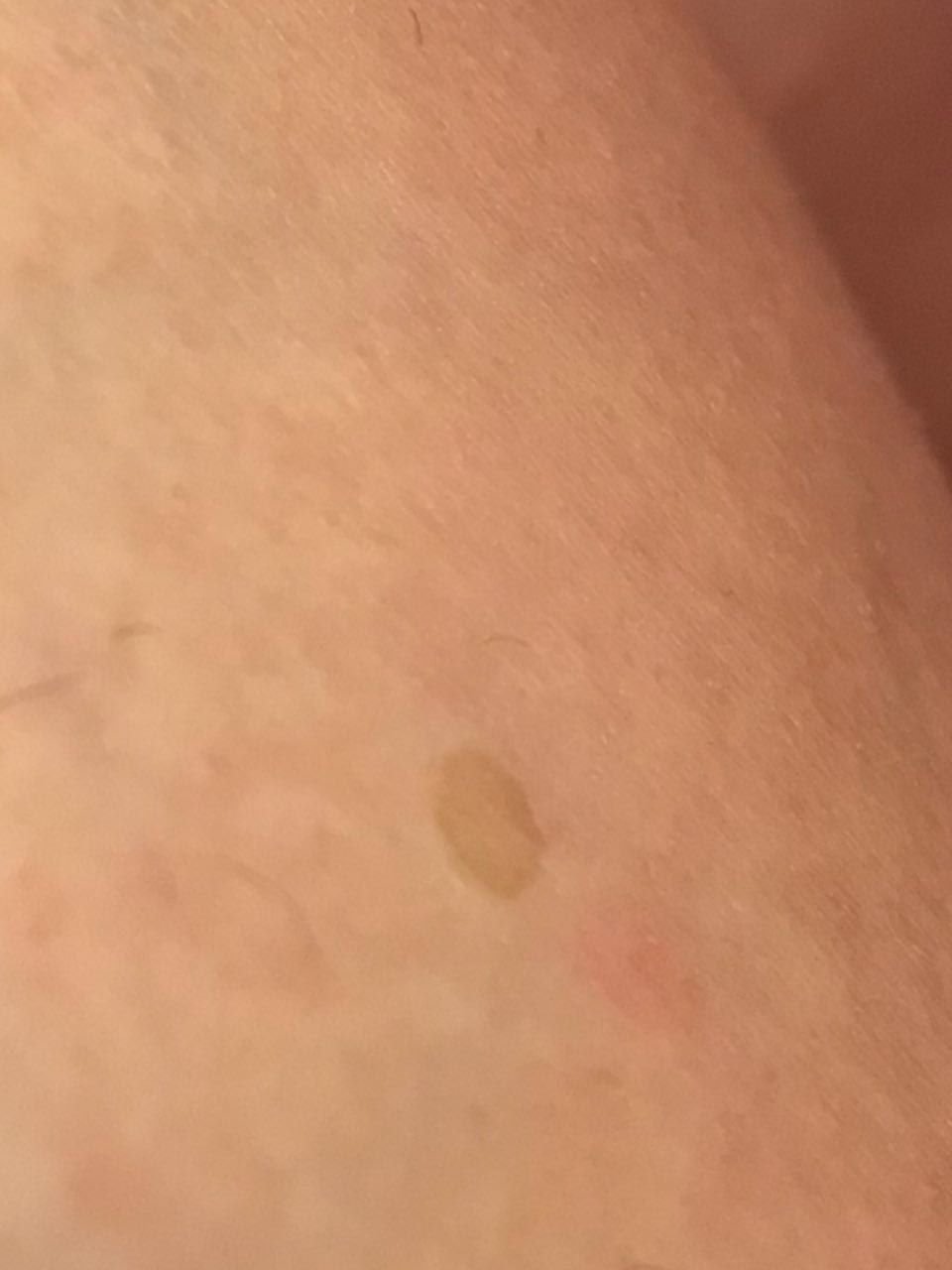
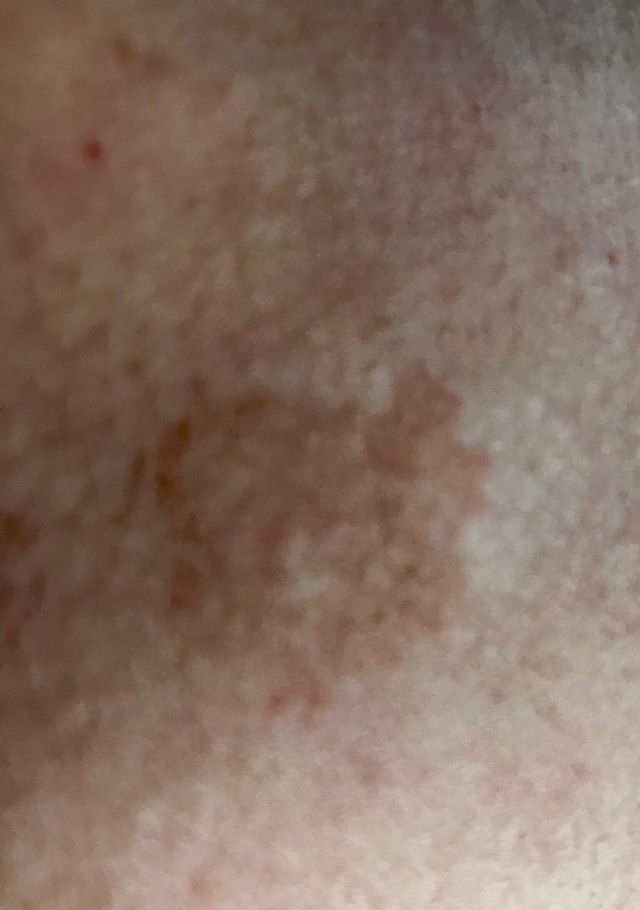
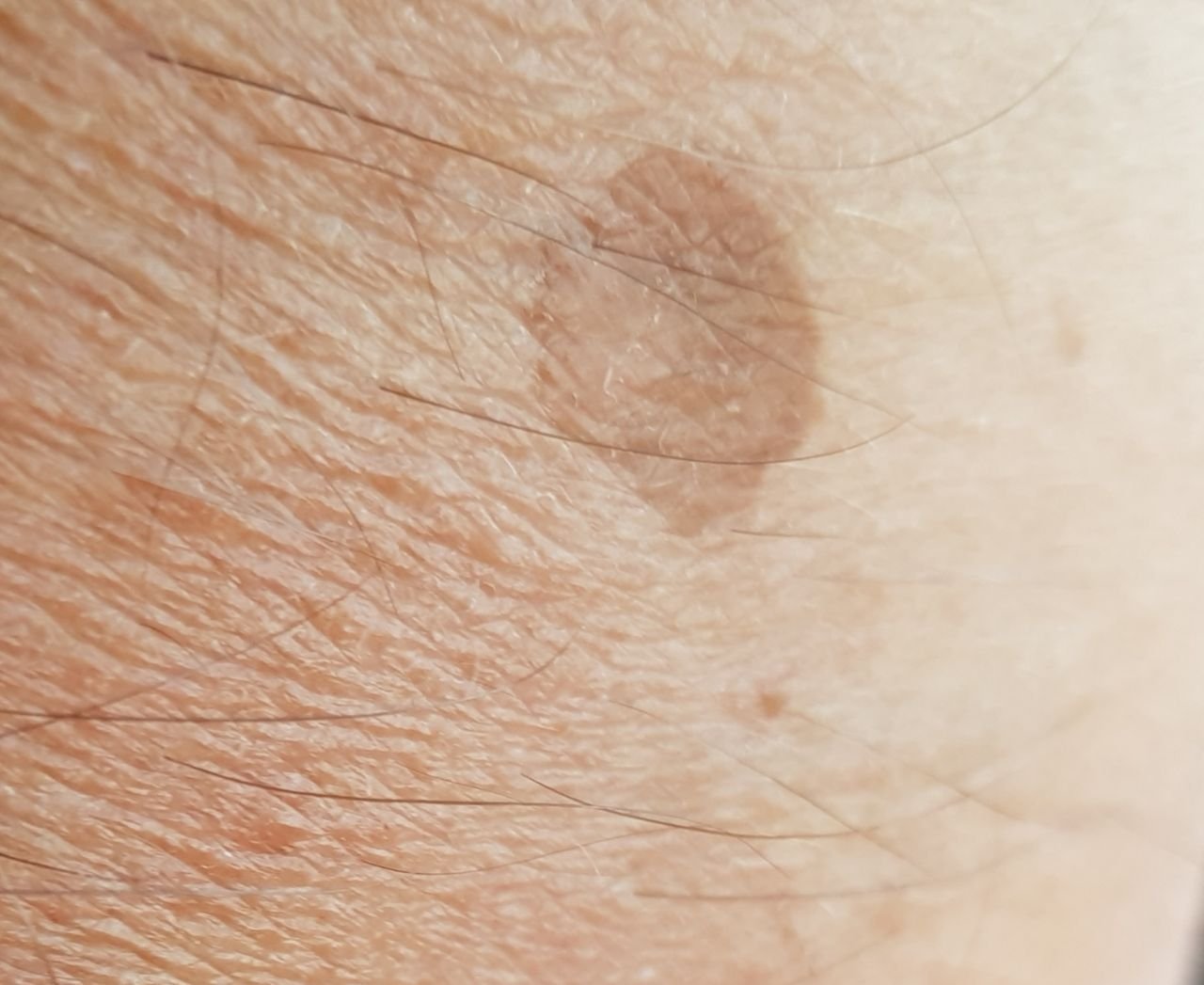
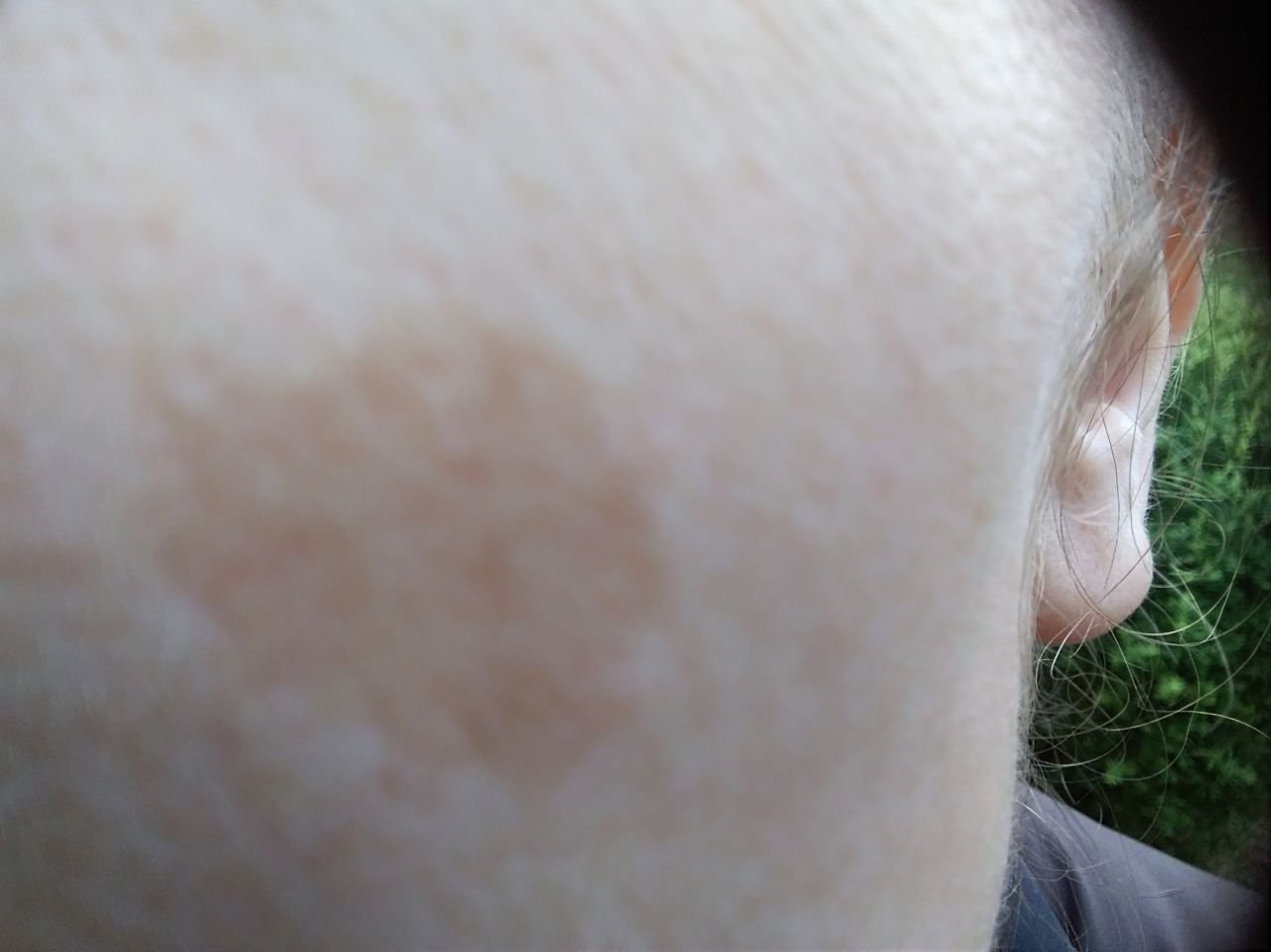
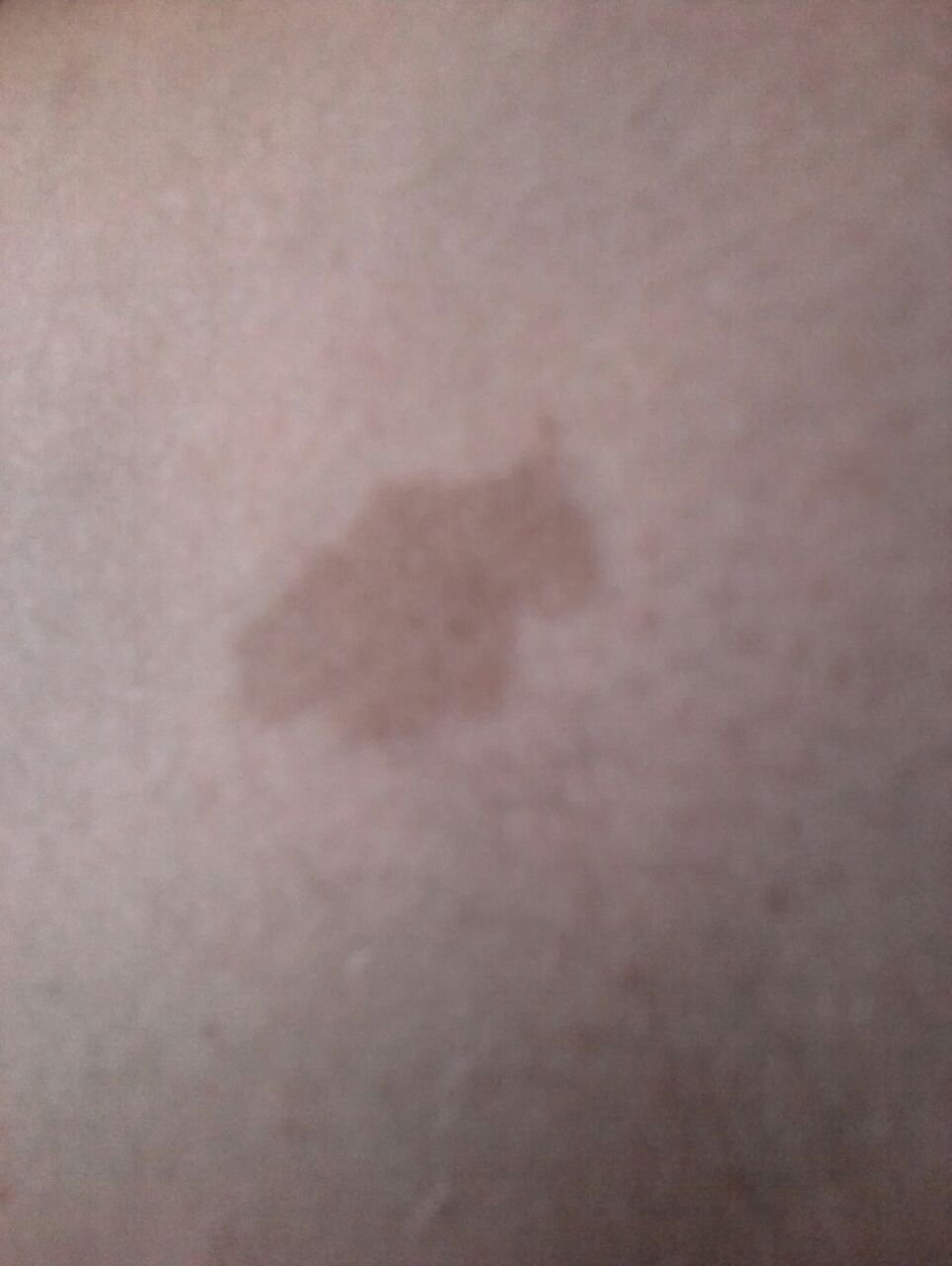
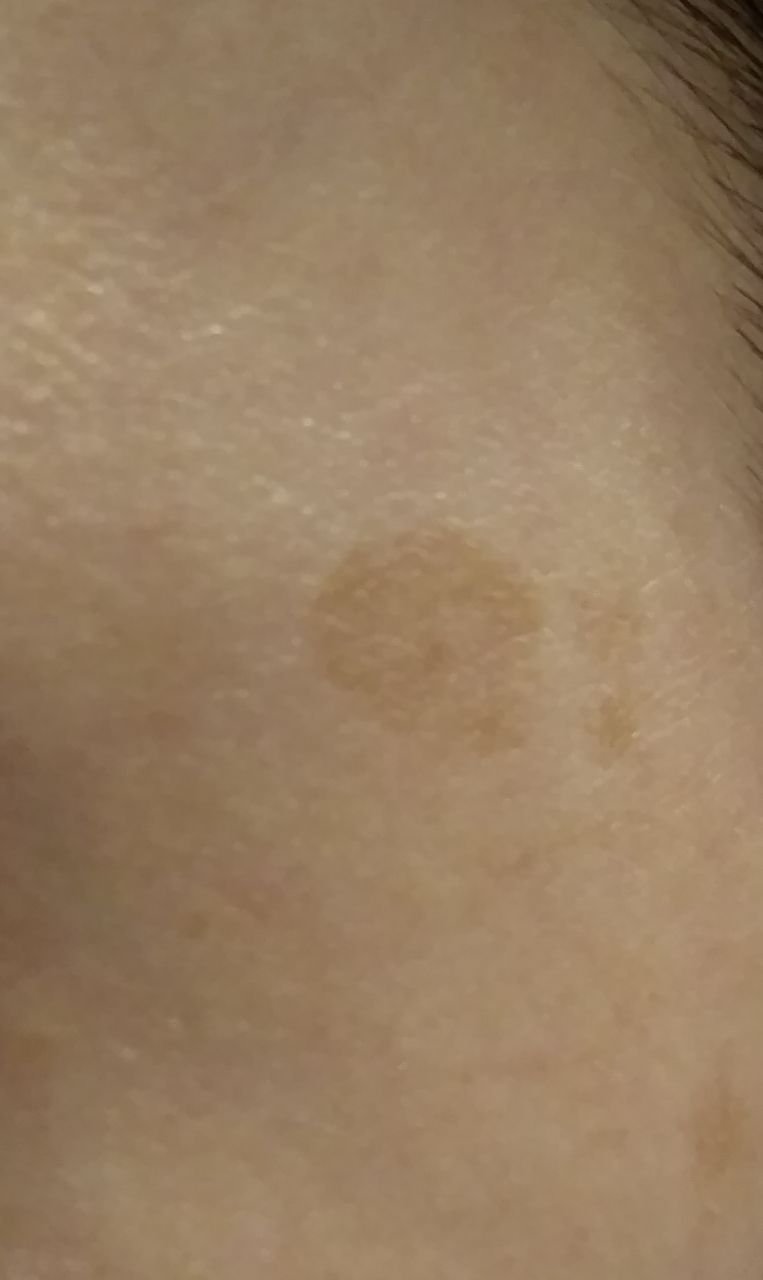
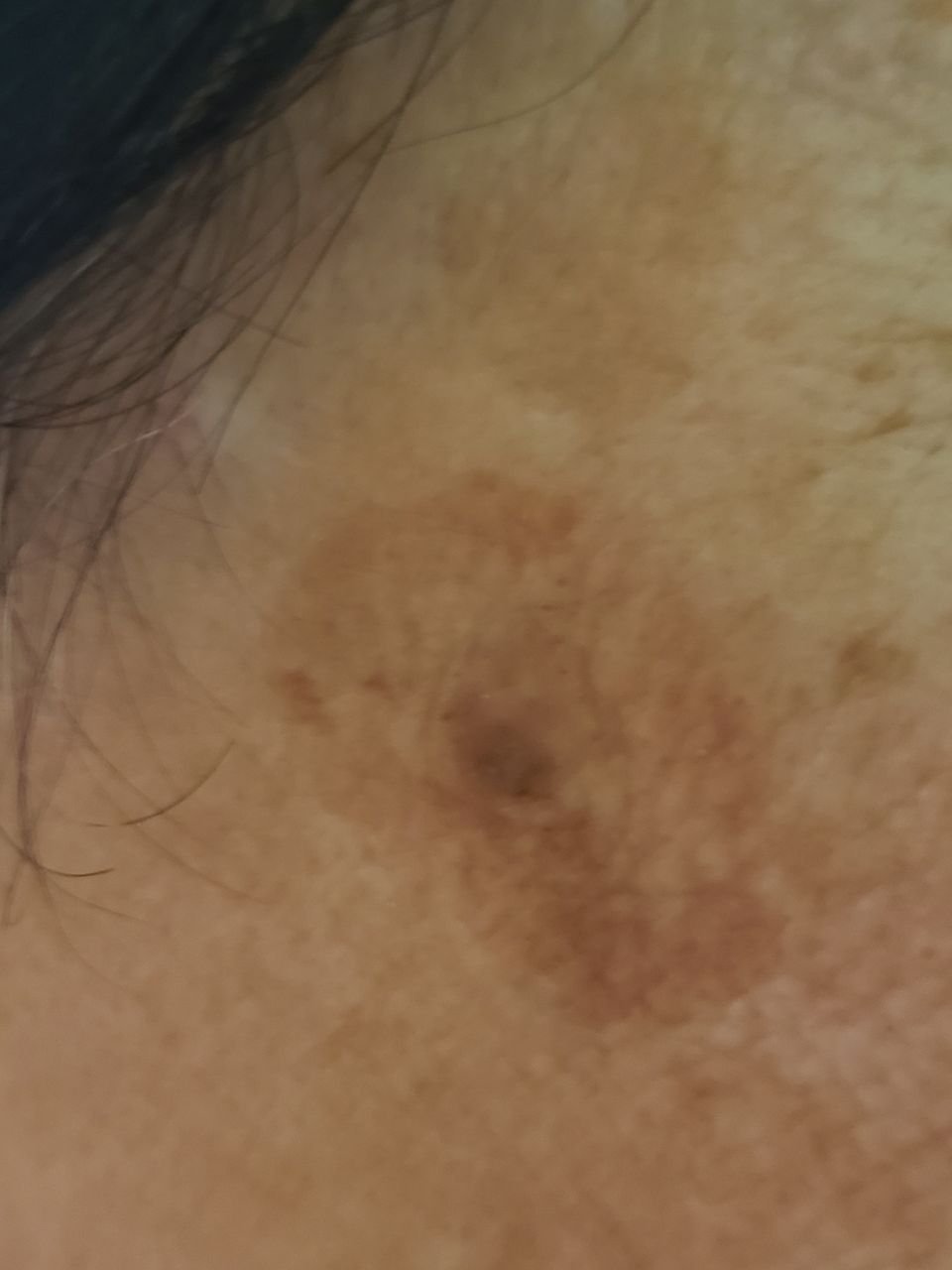
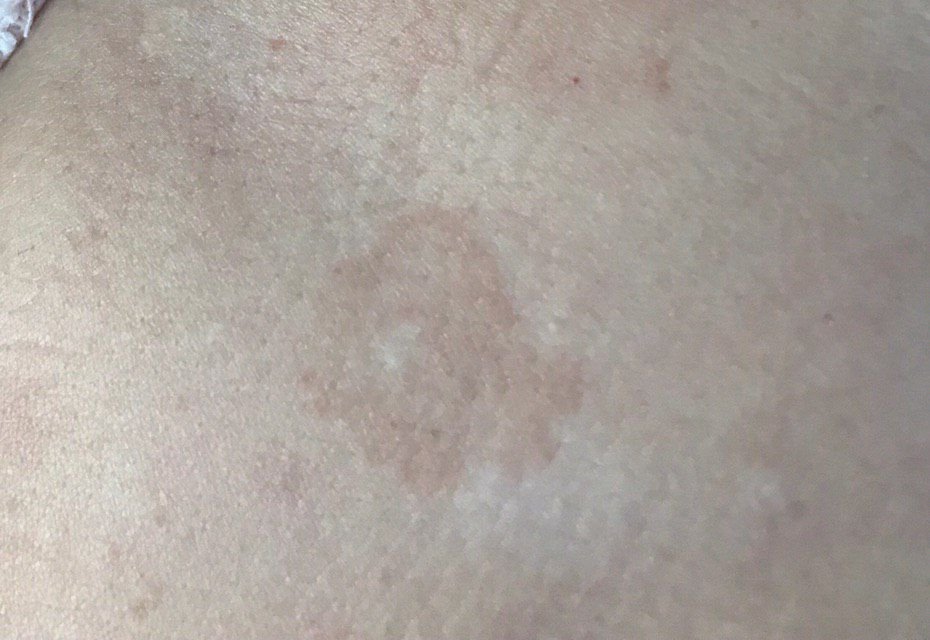
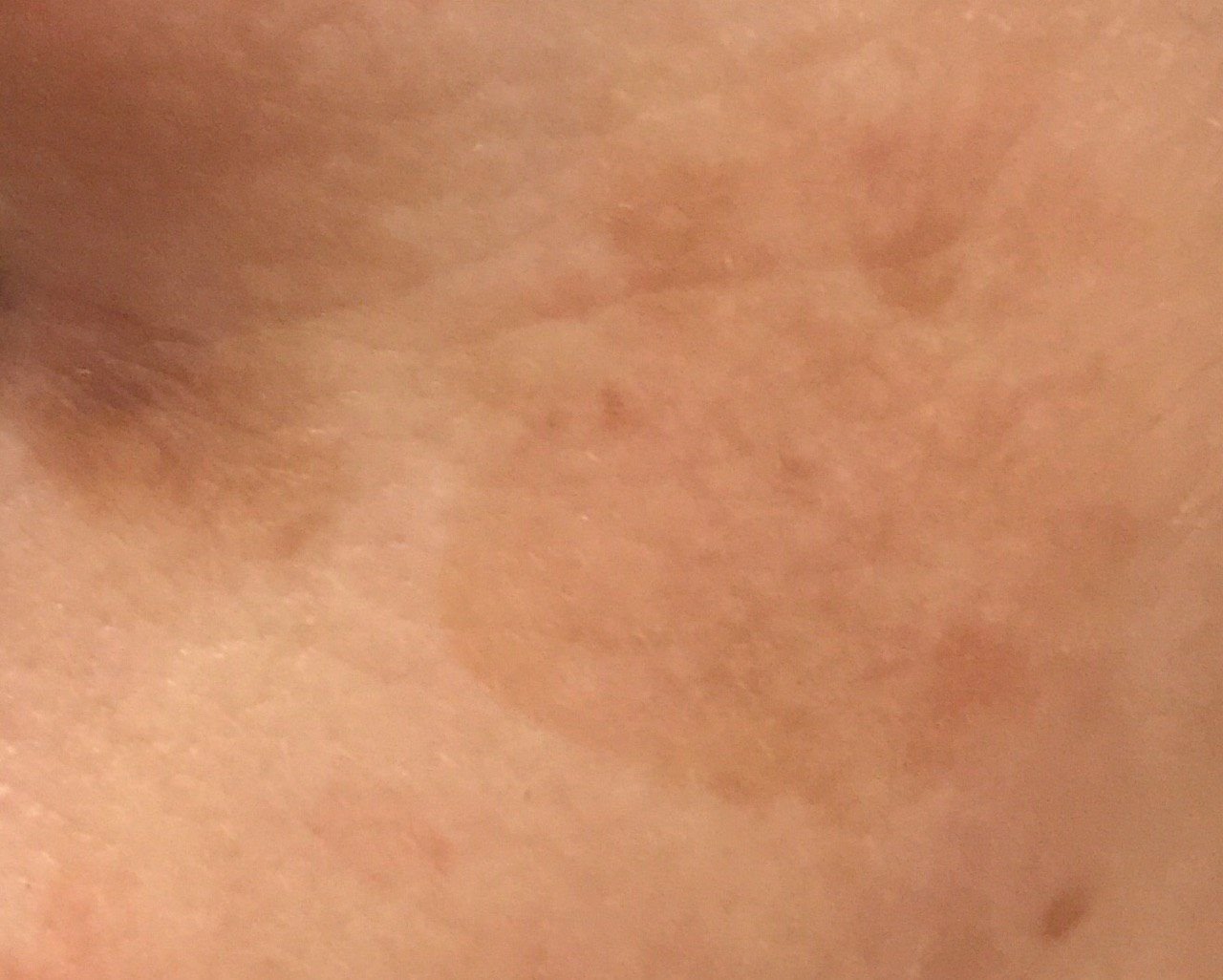
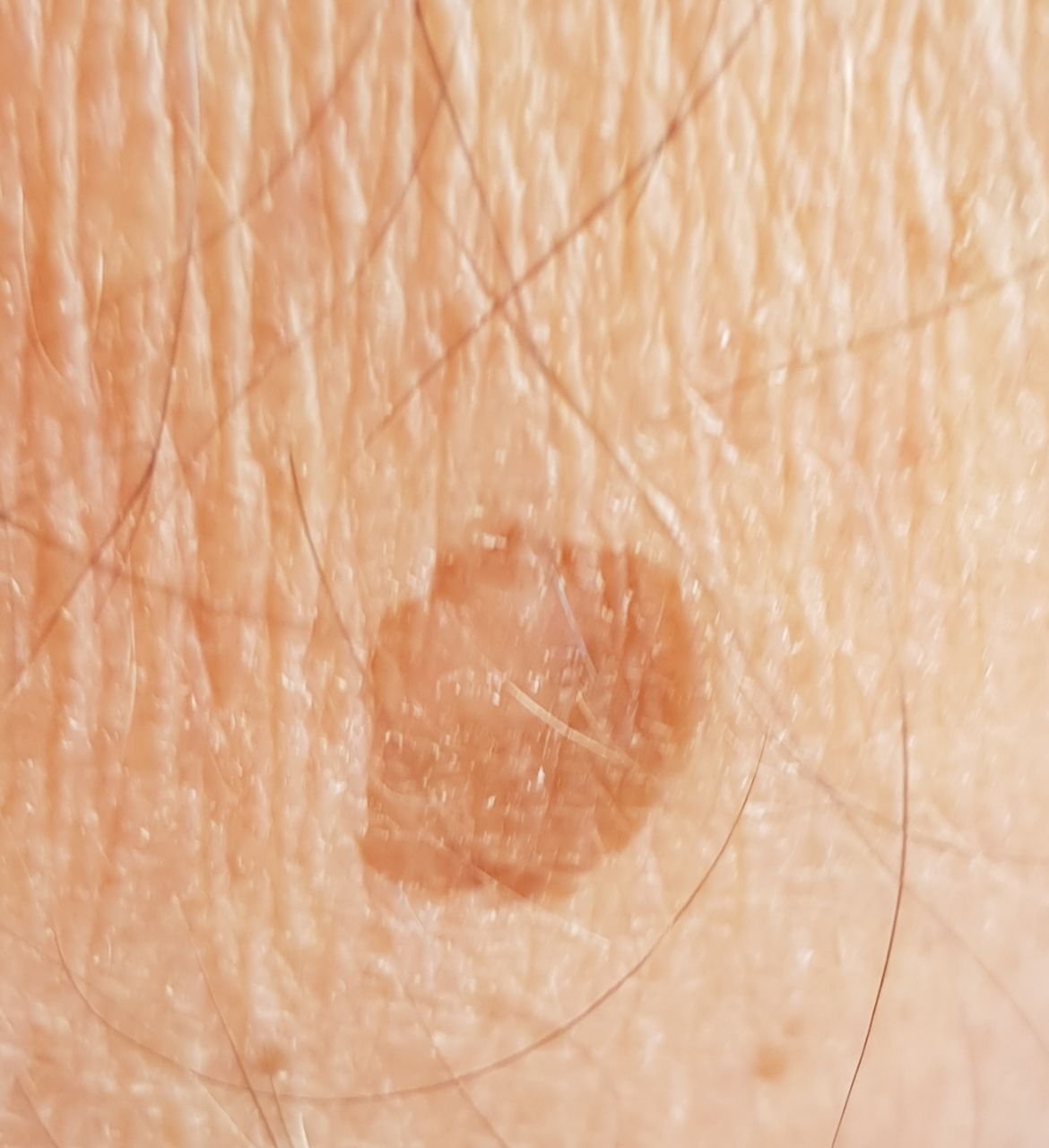
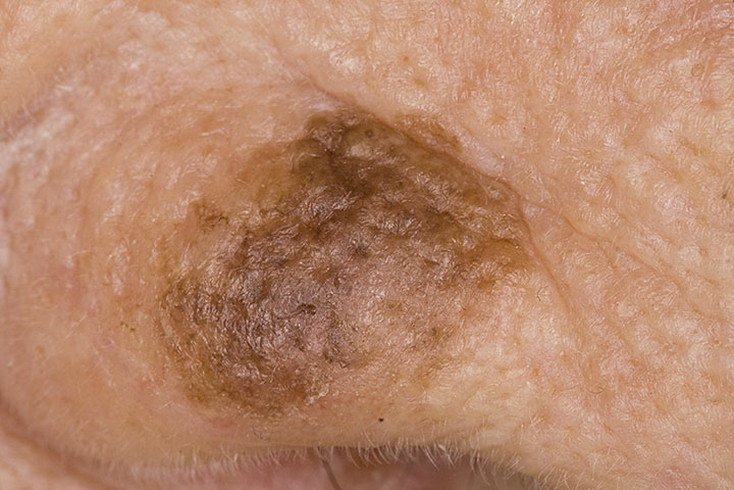
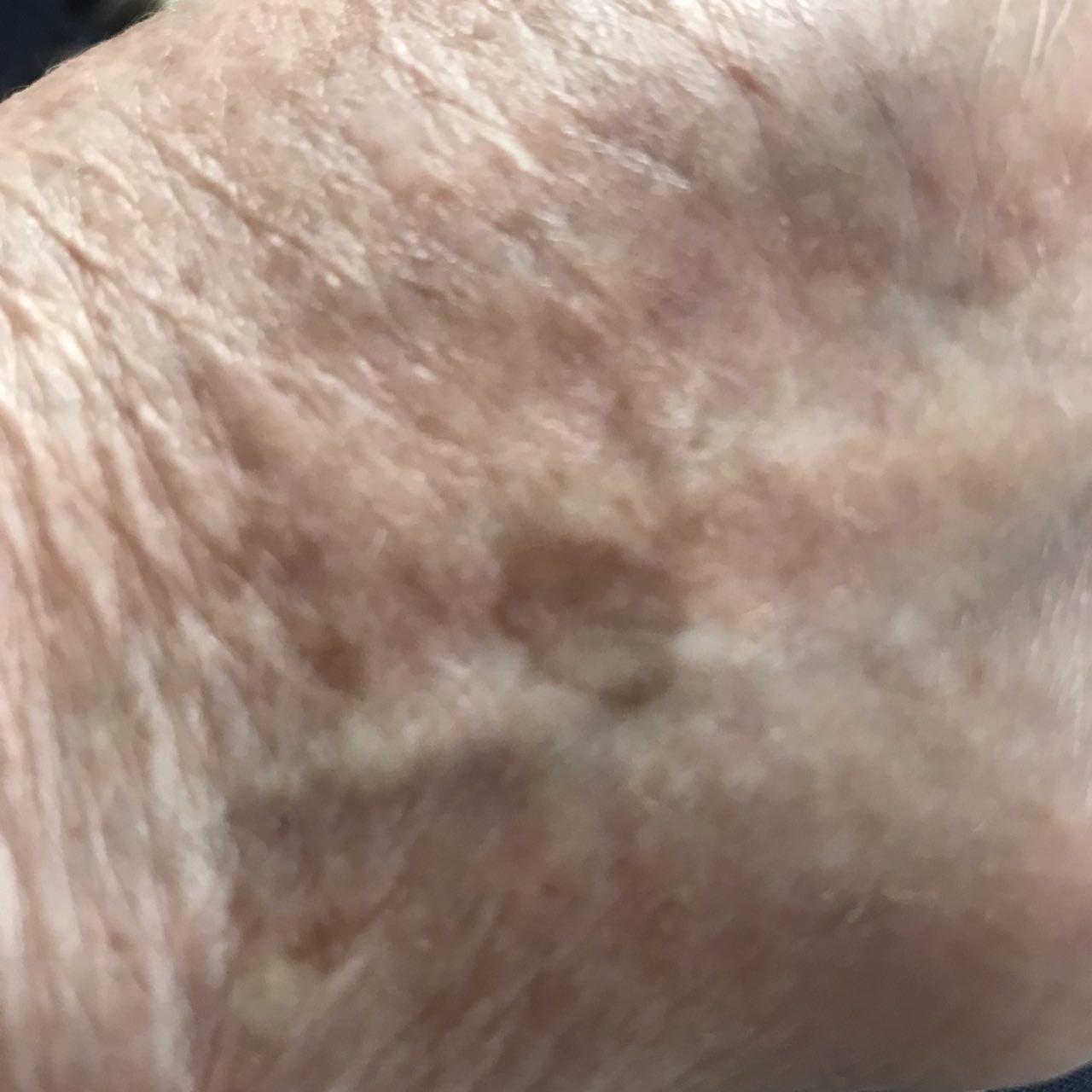
Durante un examen visual, el lentigo aparece como una mancha plana o un grupo de manchas ligeramente elevadas sobre la superficie de la piel (normalmente no más de 1 mm). Las lesiones pueden ser simétricas o de forma irregular, como cuando varias manchas se fusionan o forman un grupo. El lentigo puede aparecer como una acumulación de múltiples manchas, que a veces cubren áreas anatómicas completas. La superficie del lentigo suele parecerse a la textura de la piel normal, aunque a veces se pueden observar pequeñas áreas rugosas o descamación.
Los bordes del lentigo suelen ser claros, pero a menudo pueden ser irregulares, especialmente en manchas más grandes o multifocales. La coloración varía de marrón claro a marrón oscuro, y el pigmento suele distribuirse uniformemente por toda la lesión. En ocasiones, se produce una disminución gradual de la intensidad del color desde el centro hacia los bordes, o un cambio irregular en el tono dentro de la zona pigmentada. Con el tiempo, el color del lentigo puede intensificarse. En algunos casos, pueden aparecer tonos grises debido a la queratinización de las capas superiores de la epidermis.
El lentigo no suele afectar al crecimiento del vello. Sin embargo, en algunos casos, puede crecer vello grueso o rizado en la zona central de la lesión.
El tamaño del lentigo puede variar mucho. Las manchas individuales pueden tener un diámetro de entre 2 y 3 mm, o ser mucho más grandes, de hasta 3-4 cm. Cuando las lesiones se agrupan, pueden cubrir varias zonas, extendiéndose a veces hasta decenas de centímetros.
A la palpación, el lentigo se siente como la piel normal, aunque en las lesiones más antiguas se puede notar rugosidad y, en ocasiones, puede producirse un picor leve.
Descripción dermatoscópica
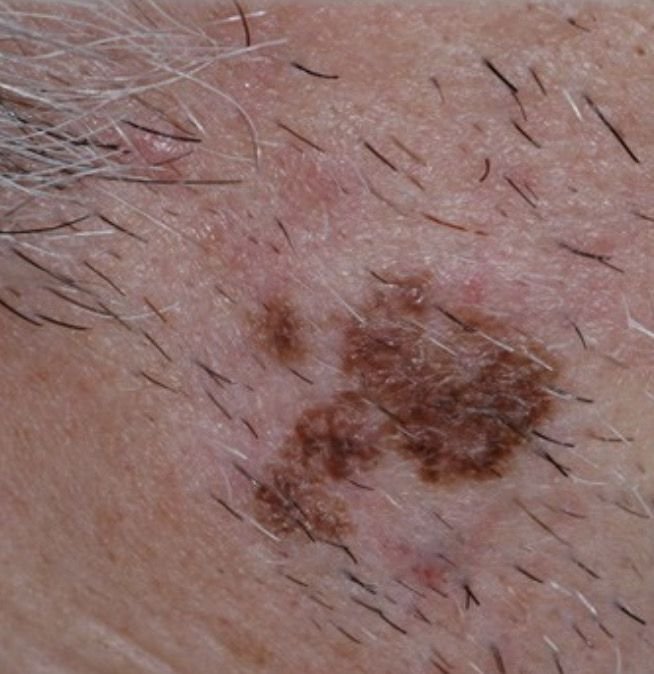
El examen dermatoscópico del lentigo revela las siguientes características:
- Red pigmentaria uniforme: patrón formado por agujeros hipopigmentados y líneas uniformes que varían de marrón claro a marrón oscuro. Las líneas se vuelven más finas hacia la periferia de la lesión.
- Pseudored: Estructura reticulada formada por bocas dérmicas y folículos pilosos sobre un fondo de pigmentación marrón difusa.
- Estructuras granulares en anillo: Pigmentación granular que rodea los folículos pilosos en forma de anillo regular.
- Puntos regulares: Estructuras pequeñas, redondas e hiperpigmentadas que se encuentran en el centro o a lo largo de las líneas pigmentadas de la red.
- Manchas difusas uniformes: Toda la formación puede presentar un patrón de pigmentación uniforme en toda la lesión.
Diagnóstico diferencial
Es importante diferenciar el lentigo de otras neoplasias o afecciones pigmentadas, entre las que se incluyen:
- Hiperpigmentación postinflamatoria
- Melanocitosis dérmica congénita
- Nevo halo
- Nevo de Spitz
- Nevo displásico
- Melanoma lentiginoso
- Carcinoma basocelular pigmentado
- Melanoma
Riesgos
El lentigo se considera generalmente seguro y no presenta un riesgo significativamente mayor de transformación maligna. En ausencia de influencias externas como traumatismos o radiación ultravioleta, el riesgo de malignidad sigue siendo bajo, comparable al riesgo de melanoma en piel no alterada. Sin embargo, los signos de posible malignidad incluyen cambios en el aspecto de la lesión, como aumento del tamaño, forma irregular o aparición de sensaciones subjetivas como picor o sangrado.
El lentigo maligno (también conocido como melanosis de Dubreuilh) es una afección precancerosa, y las personas con esta forma de lentigo tienen un riesgo significativamente mayor de desarrollar melanoma.
Tácticas
Si el lentigo no muestra signos de daño ni cambios significativos en su aspecto, suele ser suficiente con un autocontrol. Este debe incluir revisiones anuales para detectar cambios, especialmente en las zonas difíciles de ver. Si se produce un daño mecánico en la lesión, o si se observa algún cambio en su aspecto o aparecen nuevas sensaciones, se debe consultar inmediatamente a un dermatólogo o oncólogo.
Un profesional sanitario determinará si es necesario realizar un seguimiento adicional o extirpar la lesión en función de sus características. Se debe considerar la extirpación de los nevos que están sujetos a traumatismos crónicos (debido a la ropa, las joyas o las actividades profesionales) para evitar una mayor irritación.
Para las personas sometidas a observación dinámica, es útil fotografiar el lentigo para documentar cualquier cambio a lo largo del tiempo. Los pacientes con múltiples lesiones de lentigo deben ser evaluados por un dermatólogo o un oncólogo, idealmente antes y después de los meses de verano (para evaluar la exposición al sol). La creación de un mapa de neoplasias cutáneas también es una herramienta útil para controlar los cambios en las lesiones existentes y detectar otras nuevas.
Tratamiento
El lentigo se considera normalmente un problema estético, y las opciones de tratamiento se discuten generalmente de forma individual. Si el aspecto estético del lentigo no es motivo de preocupación, puede que no sea necesario tratarlo. Sin embargo, para quienes desean eliminarlo, las lesiones pequeñas pueden extirparse quirúrgicamente. Para las lesiones múltiples de lentigo de aspecto similar, pueden utilizarse tratamientos conservadores, como procedimientos cosméticos.
Cualquier tratamiento del lentigo con métodos destructivos (tratamiento con láser, criodestrucción o procedimientos cosméticos) debe realizarse bajo la supervisión de un dermatólogo u oncólogo, preferiblemente después de una evaluación dermatoscópica. Por lo general, no se recomiendan los métodos destructivos para las lesiones pigmentadas, ya que puede ser difícil identificar la degeneración maligna de manera oportuna mediante el examen clínico solo.
Si no es posible la extirpación quirúrgica, o si la mejora estética es una prioridad, es fundamental realizar un seguimiento cuidadoso de la zona donde se encontraba el lentigo después del tratamiento.
Prevención
La prevención del lentigo y su degeneración maligna consiste en un cuidado suave y constante de la piel:
- Evitar la radiación ultravioleta excesiva, como las camas solares y la exposición prolongada al sol.
- Aplicar protector solar y usar ropa adecuada durante los periodos de alta exposición al sol.
- Evitar los traumatismos cutáneos crónicos que puedan provocar irritación y daños adicionales.
- Minimizar la exposición a la radiación ionizante y a los riesgos ambientales.
- Cumplir los protocolos de seguridad al manipular sustancias nocivas para la piel.
- Mantener una higiene personal adecuada y vigilar de forma proactiva los cambios en la piel.
Para mantener la salud de la piel, es fundamental examinar regularmente las manchas de lentigo, consultar a un especialista si se observa algún cambio y eliminar las lesiones potencialmente peligrosas.